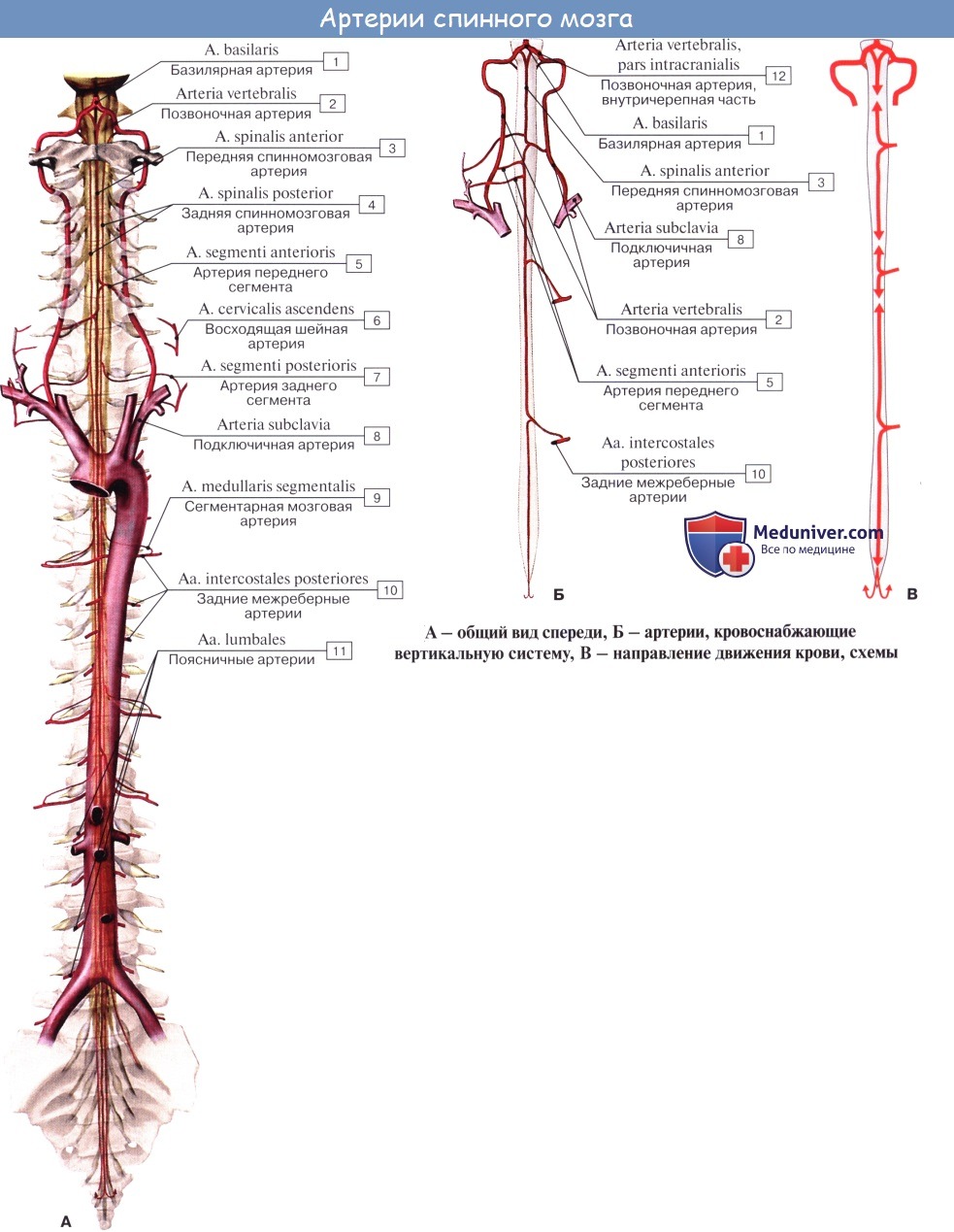
А сосудов спинного мозга
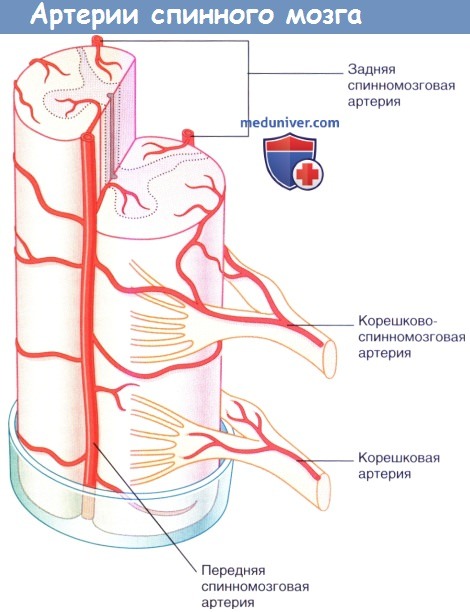
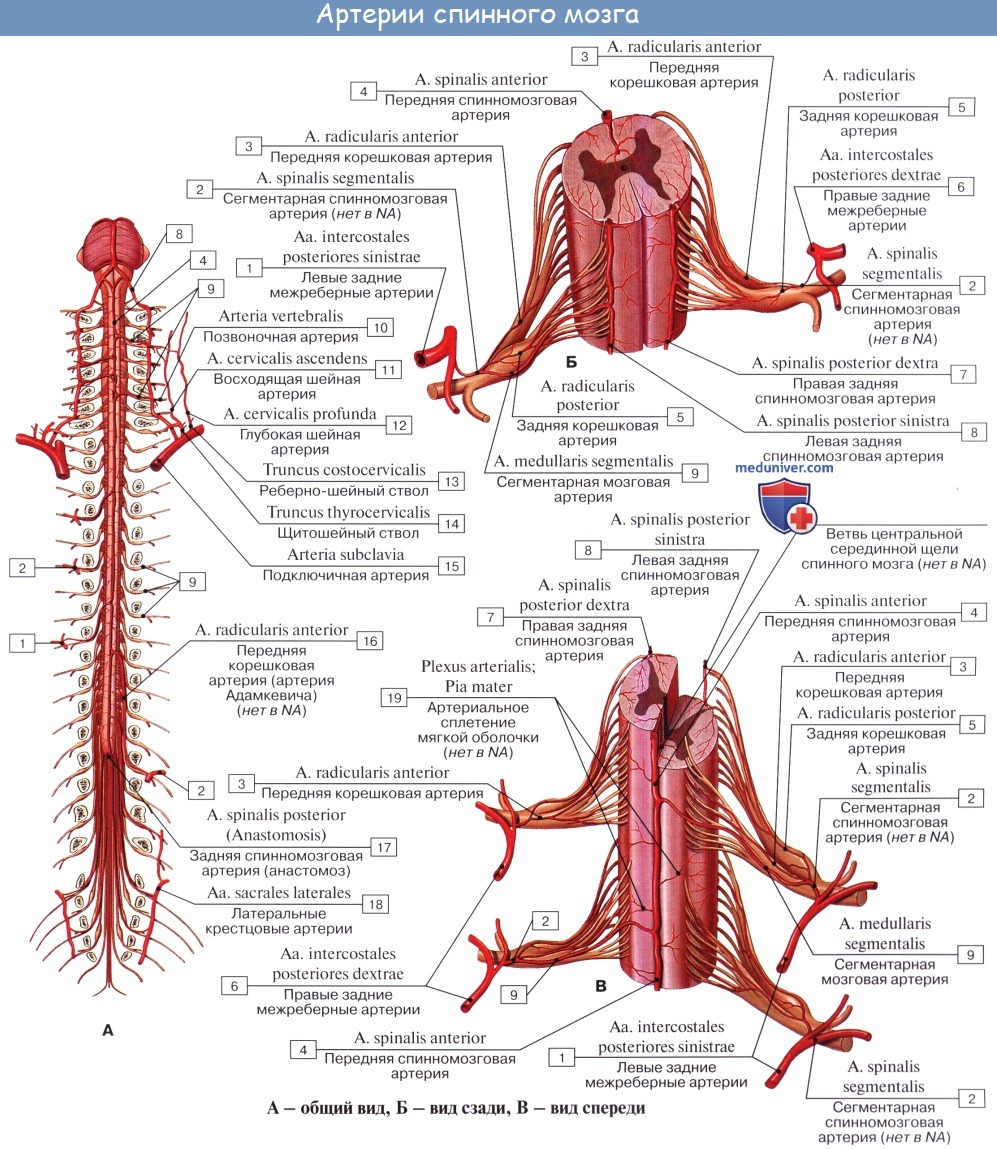
Кровоснабжение спинного мозга: артери и веныа) Артерии спинного мозга. В области затылочного отверстия две позвоночные артерии отдают переднюю и заднюю спинномозговые ветви. Передние ветви соединяются, образуя одну переднюю спинномозговую артерию, расположенную в передней срединной борозде. От нее попеременно отходят ветви к левой и правой половинам спинного мозга. Задние спинномозговые артерии спускаются с каждой стороны вдоль линии прикрепления задних нервных корешков. Две задние спинномозговые артерии питают заднюю треть спинного мозга. Помимо трех спинномозговых артерий, спинной мозг также кровоснабжают несколько корешково-спиннномозговых артерий — ветви позвоночных артерий и межреберных артерий. Они отличаются от небольших корешковых артерий, которые проходят в каждом межпозвоночном отверстии и питают нервные корешки. Самая крупная корешково-спинномозговая артерия — артерия Адамкевича, которая отходит от самой нижней межреберной артерии или верхней поясничной артерии на левой стороне и питает поясничное утолщение и мозговой конус. Сосудистые заболевания спинного мозга довольно редки и в настоящее время наиболее часто связаны с атеросклерозом или операциями на аорте. При атеросклерозе может происходить окклюзия ветвей передней спинномозговой артерии, что приводит к одностороннему некрозу в передней половине спинного мозга. Клиническая картина может в итоге напоминать проявления «одностороннего бокового амиотрофического склероза» вследствие разрушения нейронов переднего рога и снижения проводимости в латеральном корково-спинномозговом пути на той же стороне. Тем не менее, заболевания артерий спинного мозга можно заподозрить при относительно выраженных проявлениях симптомов, а также при потере болевой и температурной чувствительности, возникающей за счет одновременного повреждения спинно-таламического пути на противоположной стороне ниже уровня поражения.
Существуют различные синдромы сосудистого поражения спинного мозга. Наиболее частый из них — синдром передней спинномозговой артерии, который может возникнуть как осложнение хирургического вмешательства на аорте или при ее диссекции (острое развитие синдрома). При проведении операции по поводу аневризмы брюшной аорты сосудистому хирургу необходимо выделить и изолировать артерию Адамкевича. Если зажим помещен на аорту, и артерия отходит ниже этого уровня, пациент подвергается риску возникновения инфаркта спинного мозга. В данном случае синдром передней спинномозговой артерии можно заподозрить, когда с обеих сторон остро возникают слабость нижних конечностей, нарушение чувствительности со стороны спинно-таламического пути ниже среднегрудного уровня (из-за относительно бедного кровоснабжения спинного мозга на этом уровне) и нормального постурального чувства, а также вегетативная дисфункция сфинктера. Сначала слабость может быть незначительной и не сопровождаться усилением сухожильных рефлексов, однако позже могут появляться гиперрефлексия и симптом Бабинского. б) Вены спинного мозга. Венозный отток от спинного мозга осуществляется по передней и задней спинномозговым венам, которые затем собирают кровь от нервных корешков. Любое препятствие на пути венозного оттока приводит к отеку спинного мозга с постепенной потерей его функций.
– Также рекомендуем “Столбы спинного мозга и ствола мозга. Общее расположение ядер черепных нервов” Редактор: Искандер Милевски. Дата публикации: 16.11.2018 Оглавление темы “Проводящие пути спинного мозга.”:
|
Источник
Оглавление темы “Спинной мозг.”: 1. Спинной мозг, medulla spinalis. Развитие спинного мозга. 2. Строение спинного мозга. 3. Корешки спинного мозга. Канатики, стволы, узлы, сегмент спинного мозга. 4. Серое вещество, substantia grisea. Передние рога, боковые рога, задние рога спинного мозга. 5. Белое вещество, substantia alba. Нервный сегмент спинного мозга. Пучки ассоциативных волокон. 6. Пучки ассоциативных волокон заднего канатика спинного мозга и бокового канатика спинного мозга. 7. Пучки ассоциативных волокон переднего канатика спинного мозга. 8. Оболочки спинного мозга. Твердая оболочка, паутинная оболочка, мягкая оболочка спинного мозга. 9. Кровоснабжение спинного мозга. Сосуды спинного мозга. Сосуды спинного мозга. Аа. spinales anterior et posterior, спускаясь вдоль спинного мозга, соединяются между собой многочисленными ветвями, образуя на поверхности мозга сосудистую сеть (так называемую vasocorona). От этой сети отходят веточки, проникающие вместе с отростками мягкой оболочки в вещество мозга.
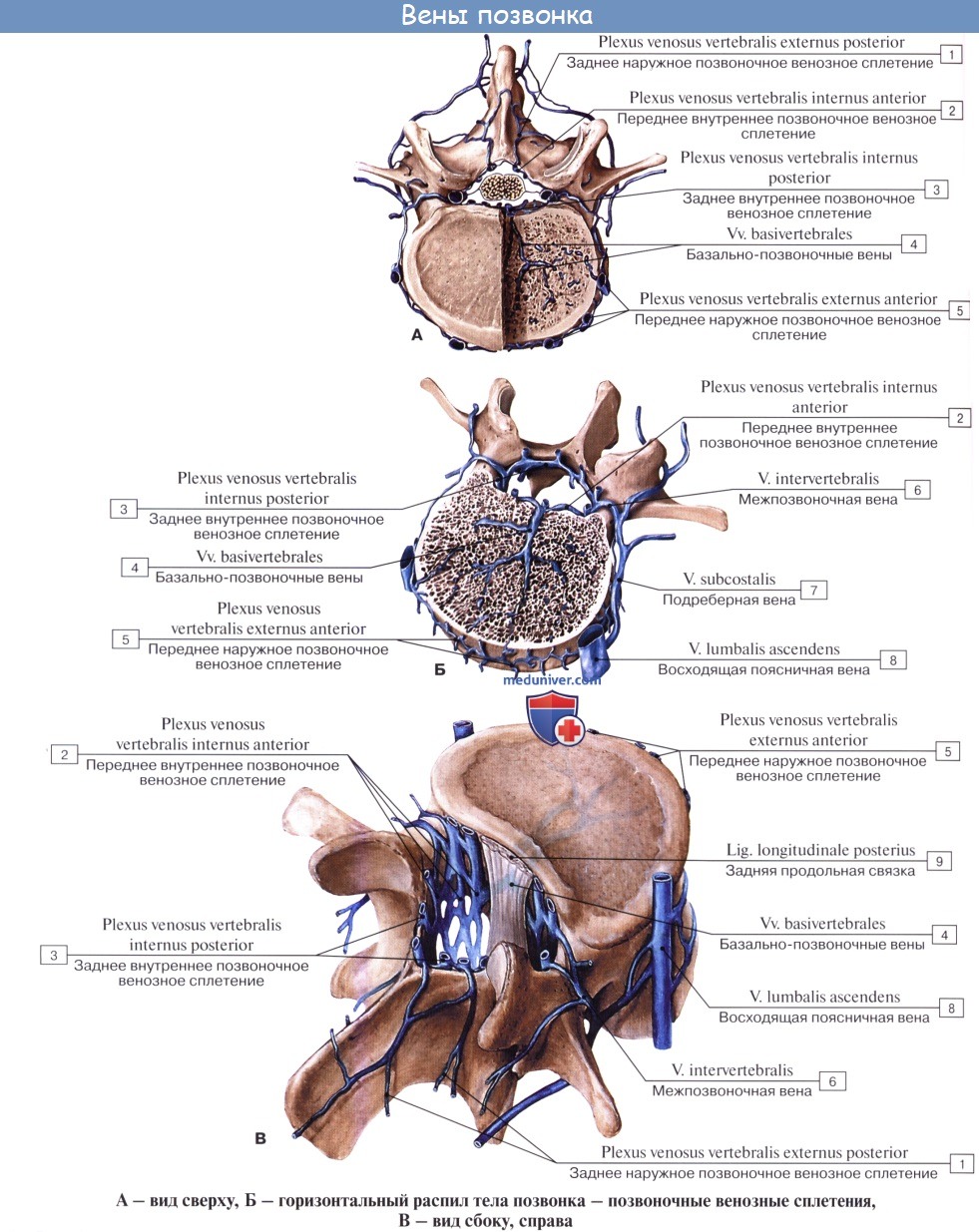
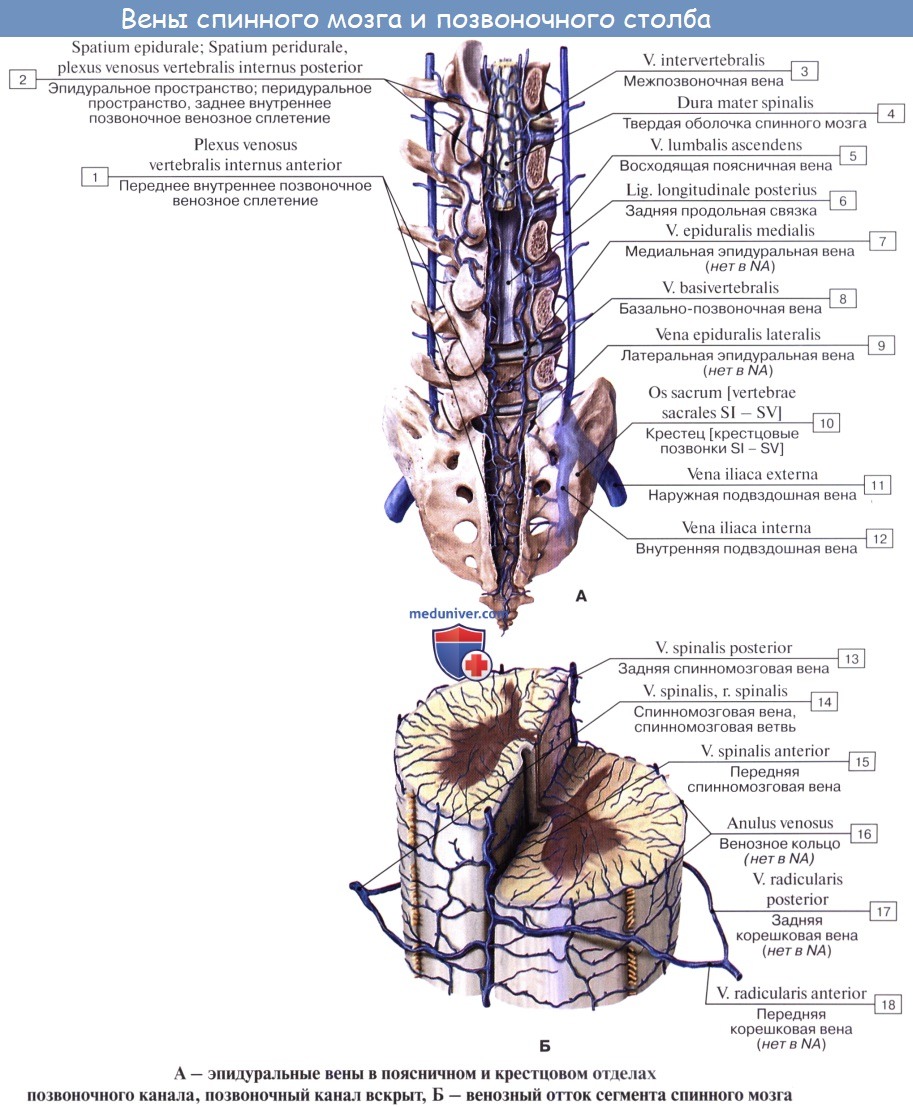
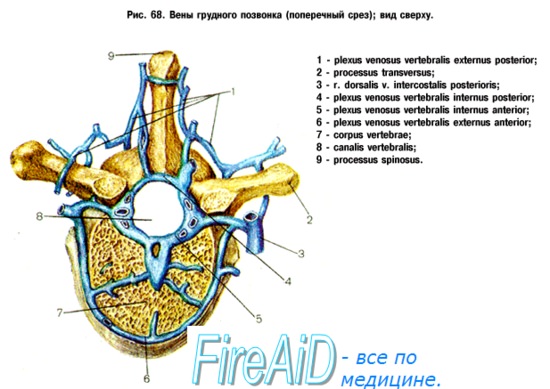
Вены в общем аналогичны артериям и впадают в конечном итоге в plexus venosi vertebrales interni. К лимфатическим сосудам спинного мозга можно отнести периваскулярные пространства вокруг сосудов, сообщающиеся с подпаутинным пространством. Артерии твердая оболочка получает из спинномозговых ветвей сегментарных артерий, вены ее вливаются в plexus venosus vertebralis internus, а нервы ее происходят из rami meningei спинномозговых нервов. Внутренняя поверхность твердой оболочки покрыта слоем эндотелия, вследствие чего имеет гладкий блестящий вид.
|
Источник
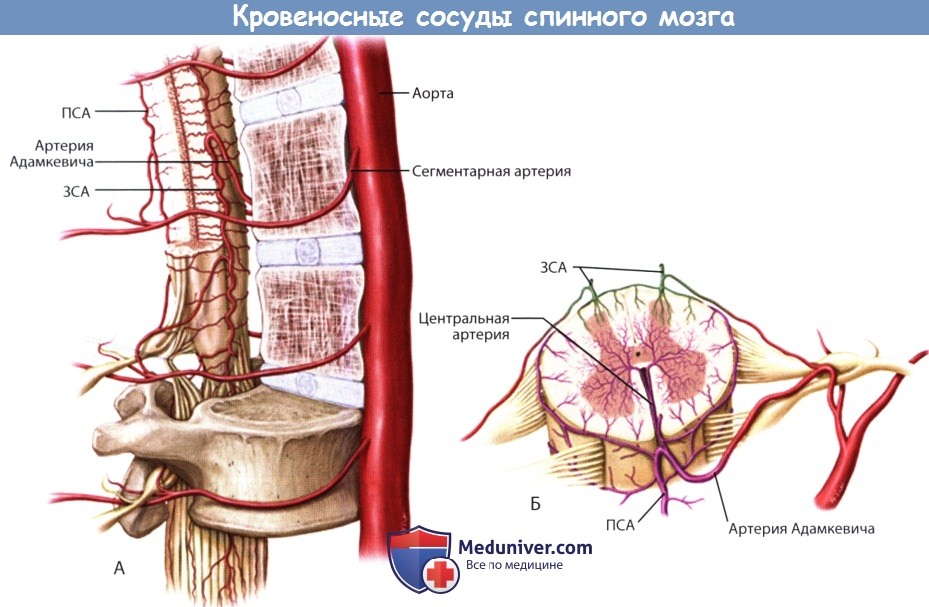
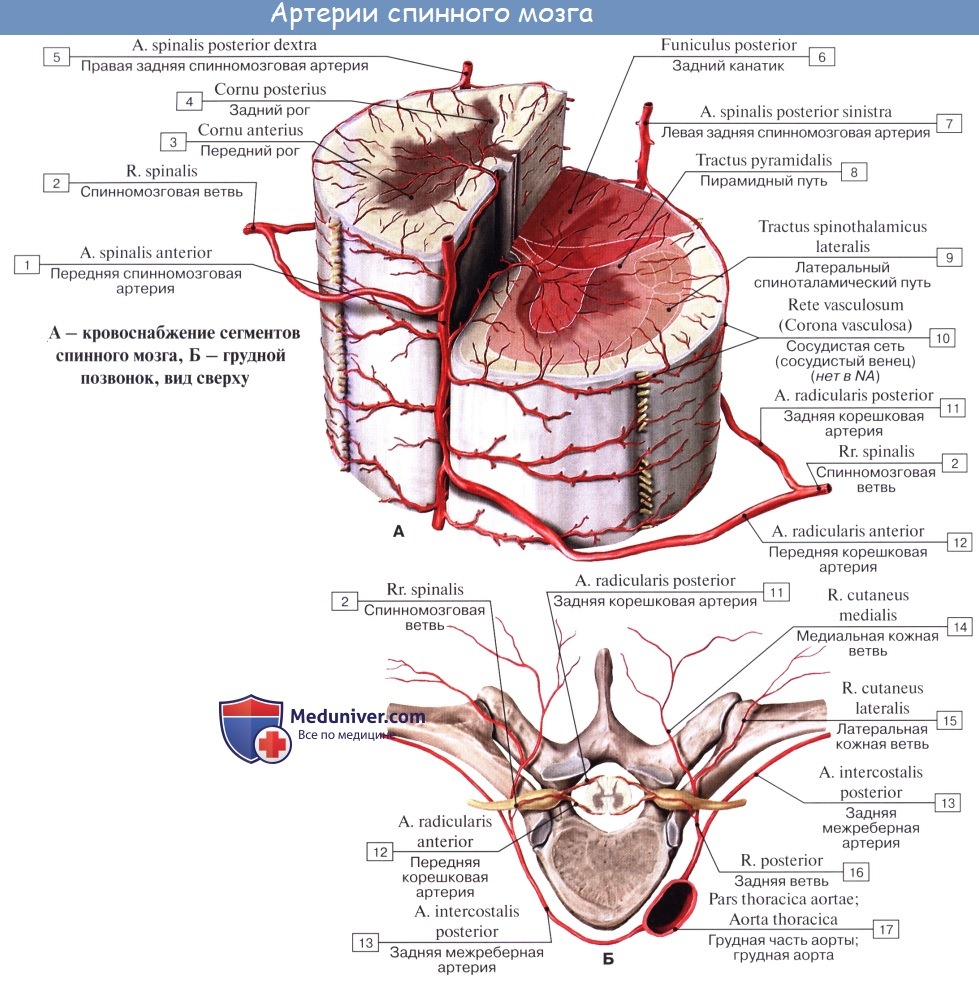
Сосуды спинного мозга в нормеВ отдельных статьях на сайте будут рассмотрены четыре вопроса: 1) нормальная сосудистая анатомия спинного мозга; 2) сосудистые неопластические образования — гемангиобластомы и кавернозные мальформации; 3) артериовенозные мальформации (АВМ) и артериовенозные фистулы; 4) аневризмы спинного мозга. Сосудистая сеть спинного мозга включает в себя внешние и внутренние (собственные) спинномозговые артерии и вены. Собственная артериальная сеть спинного мозга в свою очередь подразделяется на центральную и периферическую артериальные системы, которые спереди получают ветви от центральных артерий, а также ветви от сосудистой системы мягкой мозговой оболочки. Если говорить более предметно, то центральная артериальная система кровоснабжает передние две трети спинного мозга за счет передней спинномозговой артерии (ПСА). Задняя спинномозговая артерия (ЗСА) является частью периферической системы и кровоснабжает задние отделы спинного мозга. Перекресты этих двух систем наблюдаются только на уровне терминальных ветвей, которые на самом деле не являются истинными анастомозами, в зоне внутреннего белого вещества и по периферии серого вещества спинного мозга. Внешние артерии спинного мозга метамерные по свое природе, т.е. кровоснабжают спинной мозг посегментарно. а) Передняя спинномозговая артерия (ПСА). ПСА кровоснабжает передние две трети спинного мозга. Краниально она берет начало от позвоночных артерий до места их слияния с образованием базилярной артерии. ПСА проходит через переднюю срединную щель, в краниальном направлении ее диаметр уменьшается. Диаметр ПСА становится постоянным на грудном уровне, а затем постепенно уменьшается вплоть до объединения ее с артерией Адамкевича, после чего размер ее значительно увеличивается. Терминальные ветви ПСА образуют несколько анастомозов. б) Задняя спинномозговая артерия (ЗСА). Парные задние спинномозговые артерии (ЗСА) берут начало от позвоночных артерий, иногда — от задней корешковой артерии. Артерии следуют в краниальном направлении и затем кзади и кнаружи, заканчиваются они в области конца спинного мозга, отдавая перед этим несколько ветвей задним корешкам конского хвоста. ЗСА принимает в себя с каждой стороны 10-20 задних корешково-спинномозговых артерий. Иногда обе задние спинномозговые артерии берут начало от единственной корешково-спинномозговой артерии. Анатомически ЗСА имеет магистральное строение, однако она может образовывать несколько анастомозов. Размеры ЗСА могут сильно варьировать, иногда она мала настолько, что ее очень сложно увидеть невооруженным глазом. в) Артериальное сплетение мягкой мозговой оболочки. Артериальное сплетение мягкой мозговой оболочки образовано поверхностными анастомозами между системами ПСА и ЗСА и отвечает за кровоснабжение поверхностных отделов вещества спинного мозга. Оно кровоснабжает периферические участки спинного мозга, в т.ч. задние рога и студенистое вещество спинного мозга. Ветви артериального сплетения мягкой мозговой оболочки входят в толщу спинного мозга в области задней срединной щели и далее следуют внутрь перпендикулярно поверхности спинного мозга. В области боковых поверхностей спинного мозга сплетение получает ветви от задних корешковых артерий, которые также отвечают за кровоснабжение твердой мозговой оболочки, спинальных ганглиев и корешков спинного мозга.
г) Корешковые артерии. Корешковые артерии берут начало от сегментарных сосудов, которые в свою очередь являются ветвями таких крупных сосудов, как аорта или подключичная артерия. 31 пара корешковых артерий отвечают за кровоснабжение множества различных анатомических образований, в т.ч. твердой мозговой оболочки, спинальных ганглиев, ЗСА и ПСА. Корешковые артерии подразделяются на: 1) артерии, которые не достигают твердой мозговой оболочки и спинного мозга, 2) артерии, которые вскоре после своего образования пенетрируют твердую мозговую оболочку и 3) корешково-спинномозговые артерии, которые кровоснабжают спинной мозг. Здесь необходимо сказать об артерии Адамкевича, известной так же как большая корешковая артерия, которая является наиболее крупной корешково-спинномозговой артерией с диаметром 1-1,3 мм. Примерно в 80% случаев эта артерия начинается слева, анастомозирует с ПСА и затем разделяется на небольшую восходящую и более крупную нисходящую ветви. д) Центральные артерии. Центральные артерии берут начало от ПСА и в области передней срединной щели проникают в толщу спинного мозга. Эти артерии образуют центробежную систему, кровоснабжающую срединные участки спинного мозга, центральную борозду, передние и задние рога серого вещества и периферические участки белого вещества спинного мозга. По достижении передних участков серого вещества артерии разделяются на короткие восходящие и нисходящие ветви, которые кровоснабжают краевые зоны серого вещества. Число центральных артерий на уровне того или иного сегмента спинного мозга может быть различным. Более многочисленны они на уровне шейного и пояснично-крестцового отдела спинного мозга и менее многочисленны на грудном уровне. На пояснично-крестцовом уровне эти артерии отходят от основного ствола под острым углом, что обеспечивает более значительную перфузию этого отдела спинного мозга. е) Вены спинного мозга. Строение венозной системы спинного мозга аналогично строению артериальной системы. Собственные вены спинного мозга образованы двумя группами венозных коллекторов. Это переднемедианная продольная группа, которая объединяется в центральные вены. Вторая группа вен через радиальные вены дренируется во фронтальные вены спинного мозга. Собственные вены спинного мозга дренируются в три передние и задние спинномозговые вены, которые в свою очередь впадают в передние и задние корешковые вены. Внутреннее позвоночное венозное сплетение объединяет в себя венозные коллекторы эпидурального пространства, оно соединяется с венозными синусами твердой мозговой оболочки и наружным позвоночным венозным сплетением. Остистое венозное сплетение Батсона образовано бесклапанными венозными коллекторами, по которым кровь свободно поступает в системный венозный кровоток. Эта система является путем для беспрепятственной диссеминации опухолевых клеток в системный кровоток. Путь этот имеет значение, например, при раке предстательной железы, когда повышение внутрибрюшного давления будет способствовать попаданию опухолевых клеток через венозные сплетения в позвонки, головной мозг и кости черепа. ж) Капилляры спинного мозга. Строение капиллярной сети спинного мозга меняется в зависимости от локализации. Капиллярная сеть серого вещества спинного мозга по крайне мере в пять раз плотнее сети белого вещества, что связано с тем, что белое вещество по сравнению с серым кровоснабжается из других источников. Наиболее плотной капиллярная сеть становится в области максимальной концентрации тел нейронов, что отражает повышенные метаболические запросы этих клеток. Капиллярные сосуды белого вещества менее разветвленные, что отражает строение белого вещества, образованного нервными проводниками. Если сравнивать плотность капиллярной сети белого вещества и переходной зоны белого и серого вещества, то последняя отличается более высокой плотностью. – Также рекомендуем “Гемангиобластома спинного мозга – причины, диагностика, лечение, прогноз” Оглавление темы “Операция при сосудистом новообразовании позвоночника.”:
|
Источник
Нарушения спинномозгового кровообращения – острые и хронические циркуляторные расстройства, обусловленные патологией или экстравазальной компрессией сосудов, кровоснабжающих спинной мозг. Клиническими проявлениями нарушения спинномозгового кровообращения могут служить пара- и тетраплегии, парезы, нарушение различных видов чувствительности, расстройство мочеиспускания и дефекации. В диагностике сосудистых нарушений используются КТ и МРТ позвоночника, ангиография, электрофизиологические исследования. Для нормализации спинального кровообращения проводится медикаментозная терапия, иногда – хирургическая реваскуляризация спинного мозга. Для восстановления нарушенных функций показана реабилитация.
Общие сведения
Сосудистые поражения спинного мозга, сопровождающиеся нарушением спинномозгового кровообращения, могут иметь различную этиологию. Различная патология сосудов спинного мозга или их сдавление извне приводят к нарушению нормального кровотока и поражению кровоснабжаемого ими участка спинного мозга. В большинстве случаев нарушения спинномозгового кровообращения встречаются в виде миелоишемии (ишемический спинальный инсульт). Реже наблюдаются кровоизлияния в спинной мозг (гематомиелия).
В одних случаях нарушения спинномозгового кровообращения могут носить обратимый характер, в других – приводить к необратимым неврологическим нарушениям и стойкой инвалидизации. В неврологии их принято рассматривать, как критические неотложные состояния, требующие немедленного реагирования.
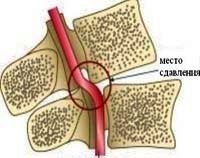
Нарушения спинномозгового кровообращения
Причины нарушения спинномозгового кровообращения
Среди причин ишемического нарушения спинномозгового кровообращения выделяют 3 группы факторов:
1. Патологические изменения сосудов, кровоснабжающих спинной мозг, являются причиной 20% миелоишемий.
- врожденные: гипоплазия сосудов, аневризмы, коарктация аорты;
- приобретенные: атеросклероз, тромбоз, эмболия, варикоз, артериит, флебит, недостаточность кровообращения при сердечной недостаточности
2. Сдавление сосудов, кровоснабжающих спинной мозг, извне наиболее распространенная причина ишемических нарушений спинномозгового кровообращения, она встречается в 75% случаев миелоишемий. Так опухоли или увеличенные лимфоузлы грудной и брюшной полости могут сдавливать аорту и ее ветви; межпозвоночная грыжа, опухоль, воспалительный инфильтрат, обломки позвонка при его переломе могут приводить к сдавлению артерий и корешковых вен спинного мозга.
3. Влияние ятрогенных факторов является этиологическим фактором 5% миелоишемий. Это осложнения оперативных вмешательств на позвоночнике или аорте, диагностических операций (люмбальная пункция), спинномозговой анестезии, локального введения лекарственных препаратов в позвоночник, мануальной терапии и др.
Нарушения спинномозгового кровообращения в виде спинального кровоизлияния, как правило, вызваны разрывом аневризмы спинального сосуда или повреждением сосуда при травме позвоночника. К развитию гематомиелии могут привести такие заболевания, как инфекционный васкулит, геморрагический диатез и другие.
Классификация нарушения спинномозгового кровообращения
Нарушения спинномозгового кровообращения разделяют на:
- острые — внезапно возникающие: ишемический и геморрагический спинальный инсульт;
- преходящие (транзиторные) — внезапные нарушения спинномозгового кровообращения, при которых все симптомы исчезают в течение первых суток от момента их появления, к ни относятся: синдром «падающей капли», синдром Унтерхарншейдта, миелогенная перемежающаяся хромота, каудогенная перемежающаяся хромота;
- хронические — длительно протекающие и медленно прогрессирующие: хроническая миелоишемия.
Симптомы нарушения спинномозгового кровообращения
Ишемический спинальный инсульт. Острые ишемические нарушения спинномозгового кровообращения чаще развиваются в течение нескольких минут или 1-2 часов, но в отдельных случаях симптомы могут нарастать постепенно в течение нескольких суток. Приступы преходящих ишемий могут быть предвестниками развития ишемического спинального инсульта. Если инсульт развивается быстро, у пациента может наблюдаться повышение температуры тела и озноб. В остальном клиническая картина инсульта зависит от локализации и степени распространения ишемии по поперечнику спинного мозга.
При ишемическом инсульте на уровне С1-С4 сегментов спинного мозга (верхнешейный отдел) отмечается отсутствие движений во всех конечностях (тетраплегия), повышение мышечного тонуса, нарушение всех видов чувствительности (болевой, тактильной, температурной) ниже уровня поражения, задержка мочеиспускания. Возможно развитие паралича дыхательной мускулатуры, а при быстром развитии ишемии — спинальный шок.
Ишемическое поражение шейного утолщения (С5-С6) характеризуется мышечной слабостью всех конечностей (тетрапарез или тетраплегия) с понижением мышечного тонуса в руках и повышением его в ногах, нарушением всех видов чувствительности ниже уровня поражения, задержкой мочеиспускания. Характерен синдром Горнера — энофтальм, сужение зрачка и глазной щели.
Для острого ишемического нарушения спинномозгового кровообращения в грудном отделе характерны слабость в ногах с повышением мышечного тонуса (нижняя спастическая параплегия), нарушение чувствительности, задержка мочеиспускания. При этом брюшные рефлексы не выявляются.
При ишемии на поясничном уровне развивается периферический (вялый) паралич верхних отделов ног, характеризующийся снижением мышечного тонуса. При этом мышечная сила в ступнях сохранена, ахилловы рефлексы повышены, а коленные – не определяются. Нарушены все виды чувствительности от паховой складки и ниже. Происходит задержка мочеиспускания. При ишемическом нарушении спинномозгового кровообращения в области мозгового конуса (нижние поясничные и копчиковый сегменты) наблюдается нарушение чувствительности в промежности, недержание мочи и кала. При нарушении спинномозгового кровообращения на любом уровне спинного мозга происходят трофические изменения иннервируемых тканей и образуются пролежни.
Геморрагический спинальный инсульт развивается остро при травме позвоночника или после значительной физической нагрузки (например, подъем тяжестей). Клинические симптомы зависят от уровня расположения гематомы, образовавшейся в результате кровоизлияния. Появляется мышечная слабость, развиваются нарушения чувствительности и изменения мышечного тонуса, как и при ишемическом инсульте, соответствующие уровню поражения. Может произойти нарушение мочеиспускания и дефекации. При кровоизлиянии в верхнешейные сегменты спинного мозга возможен паралич мышц диафрагмы, приводящий к нарушению дыхания.
Синдром «падающей капли» – это транзиторное нарушение спинномозгового кровообращения, происходящее при запрокидывании головы назад или ее резком повороте. При этом пациент внезапно падает из-за резкой слабости в конечностях, потери сознания не происходит. Часто отмечается боль в шее и затылке. Через несколько минут приступ проходит и сила в мышцах конечностей восстанавливается. Но при очередном резком повороте головой приступ может повториться. Такие состояния происходят из-за ишемии шейных сегментов спинного мозга и наблюдаются при тяжелых дегенеративно-дистрофических изменениях позвоночника в шейном отделе, выраженных атеросклеротических поражениях позвоночных артерий.
Синдром Унтерхарншейдта имеет клиническую картину, сходную с синдром «падающей капли», но для него характерна потеря сознания. Приступ внезапной слабости в конечностях возникает при резких поворотах головой и сопровождается отключением сознания на 2-3 минуты. После приступа сознание восстанавливается несколько раньше, чем мышечная сила, и пациент очнувшись не может двигать ни рукой, ни ногой. Через 3- 5 минут движения восстанавливаются, остается чувство слабости во всем теле. Синдром Унтерхарншейдта возникает, когда ишемические нарушения спинномозгового кровообращения затрагивают не только шейные сегменты спинного мозга, но и примыкающий к ним сверху ствол головного мозга.
Миелогенная перемежающаяся хромота — это приступообразно возникающая слабость в нижних конечностях, сопровождающаяся их онемением, а в некоторых случаях — внезапным и сильным позывом к мочеиспусканию или дефекации. Приступы возникают при физической нагрузке или ходьбе на большие расстояния. После 10-минутного отдыха все симптомы проходят и пациент идет дальше. Такие больные отмечают частое подворачивание ног при ходьбе. Этот вариант нарушения спинномозгового кровообращения зачастую развивается на фоне сопутствующих болей в пояснице (люмбалгия) или болей по ходу седалищного нерва (люмбоишиалгия). В таком случае он обусловлен остеохондрозом и сдавлением одной из корешково-спинномозговых артерий поясничного отдела грыжей диска. Реже перемежающая хромота возникает при атеросклеротическом поражении ветвей брюшной аорты или спинальном васкулите.
Каудогенная перемежающаяся хромота проявляется появляющимися при ходьбе приступами парестезий в виде онемения, покалывания, ползанья мурашек. Парестезии начинаются в дистальных отделах ног, поднимаются выше, захватывают паховую область и половые органы. Если пациент пытается продолжить ходьбу, то он отмечает резкую слабость в ногах. После непродолжительного отдыха все эти симптомы проходят. Такой вид нарушения спинномозгового кровообращения характерен для сужения позвоночного канала на поясничном уровне. В некоторых случаях встречается сочетанная миелогенная и каудогенная хромота, для которой характерна как слабость в ногах, так и выраженные парестезии.
Хроническая недостаточность спинального кровообращения, как правило, начинается с возникновения преходящих нарушения спинномозгового кровообращения. Постепенно развиваются стойкие и часто прогрессирующие нарушения двигательной сферы и чувствительности. В зависимости от уровня поражения они могут проявляться мышечной слабостью в руках и ногах (тетрапарез) или только в ногах (нижний парапарез), снижением или выпадением чувствительности, изменением мышечного тонуса, нарушенем мочеиспускания и дефекации.
К неврологическим осложнениям нарушений спинномозгового кровообращения относится отек спинного мозга, к соматическим — пролежни, вторичные инфекционные заболевания мочевыводящих путей, сепсис.
Диагностика нарушения спинномозгового кровообращения
Для постановки точного диагноза, дифференцировки нарушений спинномозгового кровообращения от опухолевых и воспалительных процессов, определения ишемического или геморрагического характера спинального инсульта применяется магнитно-резонансная томография (МРТ позвоночника), а при невозможности ее проведения – компьютерная томография (КТ позвоночника).
Для диагностики патологических изменений в сосудах и при решении вопроса об оперативном вмешательстве проводят спинальную ангиографию. Электрофизиологические методы исследования (электронейрография, электромиография, вызванные потенциалы, транскраниальная магнитная стимуляция) назначаются для определения степени и уровня поражения проводящих нервных волокон и состояния нервно-мышечной передачи.
Лечение нарушения спинномозгового кровообращения
Пациент с острым нарушением спинномозгового кровообращения должен быть как можно скорее госпитализирован в отделение неврологии. При транспортировке больной лежит на спине на специальном щите. Медикаментозная терапия ишемического спинального инсульта сходна с лечением ишемического инсульта головного мозга. Применяют препараты, расширяющие мозговые сосуды (винпоцетин, ницерголин, циннаризин); сосудорасширяющие препараты, улучшающие коллатеральное кровобращение (бендазол, эуфиллин, папаверин, никотиновую кислоту, дротаверин); препараты, стимулирующие работу сердечно-сосудистой системы (никетамид, скополамин) и препараты, разжижающие кровь (пентоксифиллин, дипиридамол, декстраны). Под контролем свертывания назначают антикоагулянты (гепарин, надропарин, аценокумарол, фениндион и др.).
Медикаментозная терапия геморрагического спинального инсульта соответствует лечебным мероприятиям при геморрагическом инсульте головного мозга. Это препараты, способствующие формированию тромба и прекращению кровотечения, направленные на укрепление стенки сосуда и понижение ее проницаемости.
Независимо от вида инсульта пациенту необходим постельный режим, регулярное опорожнение мочевого пузыря, предупреждение пролежней. Для профилактики отека мозга проводится дегидратационная терапия (маннитол, фуросемид). Медикаментозную терапию, направленную на восстановление утраченных функций, обычно начинают на вторые или третьи сутки. В нее входят неостигмин, галантами. Через неделю назначают нейропротекторы (препарат из мозга свиньи), ноотропы (пирацетам, экстракт гинко билоба), антигипоксанты (гопантеновая кислота, фенибут, мельдоний), антиоксиданты (карнитин, витамин Е), витамины группы В и др. Наряду с медикаментозным лечением применяют лечебную физкультуру, физиотерапию и массаж пораженных конечностей.
Хирургическое лечение проводится нейрохирургами. Операция реваскуляризации спинного мозга показана при неэффективности консервативной терапии. Операции на позвоночнике необходимы и в случаях, когда нарушение спинномозгового кровообращения вызвано сдавлением артерии опухолью, межпозвонковой грыжей, очагом воспаления и т. п. Вмешательство необходимо при выявлении аневризмы сосуда, поскольку позволяет предупредить ее разрыв и кровоизлияние в спинной мозг.
Прогноз и профилактика нарушения спинномозгового кровообращения
Прогноз нарушения спинномозгового кровообращения зависит от его вида, локализации и обширности поражения вещества спинного мозга. Раннее прекращение повреждающего воздействия этиологического фактора и начало лечения улучшают прогноз. Однако даже в случае благоприятного исхода часто сохраняются стойкие нарушения двигательной и чувствительной сферы. Пролежни и инфекционные осложнения могут привести к развитию сепсиса и летальному исходу.
Профилактика нарушений спинномозгового кровообращения предусматривает раннее выявление факторов, приводящих к их развитию (например, аневризм).
Источник