Аберрантный сосуд мозга что это такое
Что необходимо знать об аберрантной внутренней сонной артерии
- Частота встречаемости в популяции – 1%.
- Аберрантная артерия это редкая аномалия
- Аплазия шейного сегмента ВСА
- Компенсация кровообращения осуществляется за счет восходящей глоточной и сонно-барабанной артерий
- Как следствие, кровоток по ВСА осуществляется через область среднего уха.
Какой метод диагностики аберрантной артерии выбрать: МРТ, КТ, ангиографию
Метод выбора
- Зачастую аберрантная артерия диагностируется случайно
- В качестве метода выбора может рассматриваться КТ.
Информативна ли МСКТ сосудов шеи при аберрантной сонной артерии
- Мягкотканная структура в гипотимланической области
- Отсутствие вертикального сегмента ВСА
- Расширение барабанного канальца
- Визуализируется дефект в костной пластинке между полостью среднего уха и горизонтальным сегментом каротидного канала.
Что покажет обычная и МР-ангиография
- Эктопический сосуд сужается в месте его вхождения в основание черепа
- Данный сосуд (аберрантная ВСА) располагается латеральнее и кзади по сравнению с типичной локализацией.
Клинические проявления
Типичные симптомы:
- Зачастую отсутствие клинической симптоматики
- Пульсирующий шум в ушах
- Частичная потеря слуха
- Боли в ухе
- Ощущение заложенности уха
- При отоскопии через барабанную перепонку нечетко визуализируется покраснение.
Принципы лечения аберрантной артерии
- В лечении не нуждается.
Течение и прогноз аберрантной артерии
- Благоприятные.
Что хотел бы знать лечащий врач?
- При планировании хирургического вмешательства данной области оперирующий хирург должен быть осведомлен о наличии в хирургическом поле эктопического сосуда.
Физиологический (а) и эктопический (b) варианты строения ВСА (цит. по : Lo et al; с изменениями).
a В норме каменистая часть ВСА состоит из вертикального и горизонтального сегментов. Нижняя барабанная артерия, отходящая от восходящей глоточной артерии, проходит через барабанный каналец и в области мыса (ntorium) образует анастомоз с сонно-барабанной артерией, которая, а свою очередь, проходит через сонно-барабанный канал.
b При аплазии шейного сегмента ВСА компенсация кровообращения осуществляется за счет увеличения интенсивности кровотока по расширенным нижней барабанной и сонно барабанной артериям. Вертикальный сегмент каротидного канала при этом отсутствует.
Какие заболевания имеют симптомы, схожие с аберрантной внутренней сонной артерией
Дегисценция (незаращение) яремной луковицы
– Определяется протрузия яремной луковицы в полость среднего уха
– Увеличение размеров яремной ямки
– Дефект в основании гипотимпанической области
Опухоль тимпанического гломуса
– Очаговый эффект мягкотканного объемного образования в полости среднего уха
Опухоль яремного гломуса
– Расширение и эрозия яремной ямки и в редких случаях также каменистой кости
Холестериновая гранулема
– Эффект мягкотканного объемного образования с деструкцией окружающих костных структур
– При визуализации в TI-взвешенном режиме обычно отмечается повышенная интенсивность сигнала
Советы и ошибки
Вследствие схожести результатов визуализации в некоторых случаях может ошибочно диагностироваться гломусная опухоль или любая другая опухоль полости среднего уха, что сопряжено со значительными рисками в плане тактики лечения.
Аберрантная ВСА. КТ без усиления (костное окно), аксиальная проекция (а), МРА в М1Р-режиме с контрастированием (b) и ЦСА (с). Горизонтальный сегмент (наконечники стрелок) эктопической правой ВСА выступает в полость среднего уха без признаков кортикального покрытия (а). Вертикальный сегмент (раздвоенная стрелка) уже, чем на противоположной стороне (b, с), поскольку эктопический сосуд входит в каменистую кость через барабанный каналец.
Источник
«Бомба замедленного действия». Говорим об аневризме сосудов головного мозга
Это заболевание может протекать бессимптомно. И может осложняться кровоизлиянием в мозг.
Об аневризме сосудов головного мозга мы побеседовали с врачом-нейрохирургом «Клиника Эксперт» Воронеж Владимиром Абрамовичем Табачниковым.
– Владимир Абрамович, что представляет собой аневризма сосудов головного мозга? Насколько часто встречается эта патология?
– Это сосудистое заболевание. Представляет собой выпячивание стенки артерии или расширение самого сосуда на определённом участке. Такая патология отмечается в среднем у 3 % населения нашей планеты. В России насчитывается около 4 миллионов человек – носителей артериальных аневризм. Ещё не так давно считалось, что ежегодно в мире на 100 тысяч человек прибавляется по 15 таких больных. Но когда начали использовать современные методы диагностики и выявлять совершенно бессимптомные аневризмы, этот показатель увеличился сразу в 200 раз. А по мнению некоторых учёных, назвать точное число людей, живущих с неразорвавшимися аневризмами, вообще невозможно.
– Почему развивается эта патология? Известны ли причины возникновения аневризмы сосудов головного мозга?
– Единой теории возникновения этого заболевания не существует. Большинство специалистов сходится в том, что происхождение аневризм многофакторное. Эти факторы, лежащие в основе заболевания, принято делить на модифицируемые и немодифицируемые. Что это такое?
В группу модифицируемых факторов входят:
- курение и употребление спиртных напитков;
- повышенное артериальное давление;
- использование лекарственных препаратов, обладающих сосудосуживающим действием;
- у женщин – длительный бесконтрольный приём пероральных контрацептивов и приём гормональных препаратов в постменопаузальном периоде.
В процессе наблюдения за больным модифицируемые факторы развития патологии могут быть устранены. Это позволяет снизить риск прогрессирования болезни и развития тяжёлых осложнений (геморрагического инсульта).
К немодифицируемым факторам относятся:
- генетическая предрасположенность – имеются наследственные заболевания, при которых возникают врождённые дефекты в мышечном слое мозговых артерий;
- ряд сопутствующих наследственных заболеваний;
- травмы артерий;
- бактериальная, опухолевая эмболия;
- атеросклероз;
- воздействие радиации;
- возраст и пол человека. Максимальная частота выявления подобных образований в сосудах головного мозга приходится на 50-65 лет, заболеваемость у женщин выше, чем у мужчин (у женщин аневризмы сосудов головного мозга встречаются в 1,5-2 раза чаще).
Читайте материалы по теме:
Полный гид по высокому давлению: часто задаваемые вопросы
Гормональная контрацепция без заблуждений
Атеросклероз: что знает о нём современная медицина?
– Расскажите, пожалуйста, о симптомах аневризмы сосудов головного мозга. Как она проявляется?
– Здесь следует рассматривать два варианта развития болезни. Первый – когда мы имеем дело с неразорвавшейся аневризмой. Очень часто она развивается бессимптомно. Зачастую аневризма обнаруживается случайно, когда человек по каким-то другим причинам делает МРТ или компьютерную томографию головного мозга.
В других случаях неразорвавшаяся аневризма проявляет себя симптомами, напоминающими клиническую картину опухоли головного мозга: головные боли, шум в голове, тошнота, головокружение, светобоязнь, нарушение речи и зрения, двоение в глазах, ухудшение слуха, снижение чувствительности (одна половина тела или лица может онеметь). Могут наблюдаться двигательные нарушения разной степени выраженности: от снижения силы отдельных мимических мышц, мышц верхней или нижней конечности до пареза или паралича мышц на одной половине тела. Могут наблюдаться эпилептические припадки.
Если аневризма разрывается, возникает субарахноидальное кровоизлияние (при этом кровь проникает в так называемое подпаутинное пространство мозга) или внутримозговое кровоизлияние. Это настоящая сосудистая катастрофа в головном мозге, которая вызывает целый комплекс тяжёлых симптомов. Их характер зависит от того, где данная аневризма располагалась, и от интенсивности кровотечения. Чаще всего заболевание начинается внезапно, появляются сильные головные боли, которые могут сопровождаться тошнотой, рвотой. Головная боль носит жгучий, распирающий характер – словно в голове разлился кипяток. Может возникать кратковременное или длительное нарушение сознания разной степени выраженности – от умеренного оглушения до атонической комы (кома III степени).
В остром периоде кровоизлияния нередко возникают психомоторное возбуждение, повышение температуры тела и артериального давления, тахикардия. При этом появляется светобоязнь, повышенная чувствительность к шуму и ряд других симптомов.
Такова типичная картина разорвавшейся аневризмы, она наблюдается у 70-75 % больных.
– Давайте поговорим о диагностике аневризмы сосудов головного мозга. Как можно выявить эту патологию?
– Диагностика начинается со сбора жалоб больного, очень подробно собирается семейный анамнез (о наследственном факторе мы говорили выше). Далее врач тщательно осматривает пациента, выявляет неврологическую симптоматику.
Большое значение имеют различные высокотехнологичные методы диагностики. В первую очередь, это магнитно-резонансная томография (МРТ), в частности, магнитно-резонансная ангиография (МРА) сосудов головного мозга. Её обычно проводят без введения контраста (контраст используется только в особых случаях). Этот способ позволяет обнаружить артериальные аневризмы размером от 3 миллиметров и более.
Компьютерная томография в ангиографическом режиме – то есть ангиография с помощью компьютерной томографии (КТ-ангиография) – помогает выявлять аневризмы менее 3 миллиметров в диаметре, она всегда проводится с введением контрастного вещества.
Читайте материалы по теме:
Если МРТ головного мозга показало…
Чем поможет пациенту МРТ сосудов головного мозга?
Когда нужна КТ-ангиография?
Если после проведения МРТ или КТ у врача остаются сомнения в диагнозе, если у данной аневризмы достаточно сложная форма либо очень небольшие размеры, большим подспорьем может стать дигитальная субтракционная ангиография (ДСА). Дигитальная – значит «цифровая». Субтракционная означает, что при исследовании исключаются изображения скелета, мягких тканей, видны только сосуды. Причём современная методика позволяет получать изображение в формате 2D (двухмерном) и 3D (трёхмерном) и даже вращать картинку, что даёт возможность уточнить локализацию аневризмы и оценить её расположение по отношению к магистральным сосудам головного мозга. Это помогает доктору понять, нужна ли операция в данном случае, и если да, то выбрать вид оперативного вмешательства и доступ к аневризме. Позже ДСА позволяет наблюдать за аневризмой (в том числе и после операции).
Для диагностики разорвавшейся аневризмы предпочтительнее компьютерная томография – свежая кровь лучше выявляется с помощью этого метода. Но в подостром периоде, скажем, недели через две после разрыва, более информативной будет МРТ: можно определить и давность возникновения кровоизлияния, и выраженность повреждения головного мозга, обусловленного данным кровоизлиянием.
Ещё одним ценным методом диагностики является так называемая люмбальная пункция (поясничный прокол). Как она проводится? Доктор вводит специальную иглу в просвет позвоночного канала и далее в подпаутинное пространство спинного мозга и извлекает спинномозговую жидкость для анализа. При наличии субарахноидального кровоизлияния спинномозговая жидкость окрашена кровью. Для проведения люмбальной пункции в ряде случаев имеются серьезные противопоказания, её выполняют не всем.
Записаться на исследования можно здесь:
МРТ головного мозга
МРТ сосудов головного мозга
КТ-ангиография
ВНИМАНИЕ: услуги доступны не во всех городах
– Как лечат аневризму сосудов головного мозга? Можно ли навсегда избавиться от этой патологии?
– Лечение аневризмы сосудов головного мозга зависит от её размеров, локализации, наличия или отсутствия симптомов. Допустим, если размер аневризмы 3 миллиметра и менее, то хирургическое вмешательство не требуется, такое образование нуждается в наблюдении. После его выявления нужно обязательно через 6 месяцев повторить МР- или КТ-ангиографию, чтобы убедиться в том, что образование не растёт. Растущая аневризма – пусть даже этот рост составляет 0,75 миллиметра в течение полугода – в 12 раз повышает риск кровоизлияния. Если через полгода рост не обнаружен, следующее исследование делается через год. Не выявлен рост и через 12 месяцев – тогда эта аневризма исследуется раз в год или в два года. Но контроль за ней нужен постоянный.
Если это образование больше 3 миллиметров, и если у больного есть родственники, которые пережили кровоизлияние в мозг, геморрагический инсульт, если сам больной злоупотребляет алкоголем, курит, если это женщина, то такая аневризма может стать показанием для проведения операции.
Практикуются открытые хирургические вмешательства. Как это выглядит? После трепанации черепа обнажают артерию, которая является несущей для данной аневризмы, и накладывают на шейку аневризмы специальный клипс. Это называется клипированием аневризмы.
Применяются и эндовазальные (т. е. внутрисосудистые) оперативные вмешательства. Делаются они, как правило, людям преклонного возраста при наличии тяжёлых сопутствующих заболеваний, при труднодоступных аневризмах, при аневризмах, расположенных в чрезвычайно важных функциональных зонах. Они выполняются так: аневризма под контролем рентгена и контрастного вещества заполняется специальными платиновыми микроспиралями, которые «выключают» аневризму из кровотока. Во всём мире в настоящее время всё больше отдают предпочтение именно этому методу: он менее травматичен, даёт меньше осложнений, больные раньше выписываются из стационара. При выполнении ряда эндовазальных вмешательств (для удобства введения в полость аневризмы микроспиралей) могут использоваться специальные стент-ретриверы, которые после выполнения процедуры удаляют.
Как показывает практика Института нейрохирургии имени Бурденко, открытое нейрохирургическое вмешательство даёт надёжный результат в 98 % случаев. То есть больные навсегда избавляются от этой патологии. У эндовазальных операций этот показатель несколько ниже, но тоже достаточно высокий.
– Какими могут быть последствия аневризмы сосудов головного мозга?
– Самое страшное – это разрыв аневризмы и кровоизлияние в мозг, что может привести к летальному исходу, 15 – 20 % больных погибают именно от этого. Если вовремя не сделали операцию, не «выключили» разорванную аневризму из кровотока, очень возможны повторные кровоизлияния. У огромного количества больных это так и происходит.
В результате кровоизлияний кровь может пропитывать и вещество головного мозга, формируя внутримозговые гематомы. Может произойти прорыв крови в желудочковую систему мозга, что сопровождается тяжёлой клинической картиной. Среди возможных проявлений:
- параличи конечностей;
- расстройства речи;
- нарушения функций черепных нервов (в частности, грубые глазодвигательные нарушения);
- расстройства сознания;
- развитие окклюзионной гидроцефалии (закупорка путей, по которым циркулирует спинномозговая жидкость);
- другие тяжёлые осложнения, которые потребуют длительного лечения и, возможно, повторных операций.
– Что нужно делать, чтобы избежать такого развития событий?
– С учётом того, что огромное количество аневризм не даёт никакой симптоматики, никак не проявляет себя, но при этом встречается очень часто, с 2015 года Российская ассоциация нейрохирургов начала рекомендовать всем, кто достиг 30-летнего возраста, обследоваться методом неинвазивного скрининга (магнитно-резонансная ангиография). Не выявлено патологического образования? Значит повторить исследование по достижении возраста 50 лет. Даже если ничего не беспокоит. Чтобы не случилось так, как с нашим популярным и любимым актёром Андреем Мироновым, у которого аневризма разорвалась прямо на сцене.
Чем раньше человек обследуется и узнает о своих проблемах, тем больше шансов на то, что дело не дойдёт до серьёзных последствий, и с болезнью можно будет справиться до развития грозных осложнений.
– Владимир Абрамович, а можно ли как-то предотвратить появление аневризм сосудов головного мозга?
– Существуют меры, которые способствуют снижению риска их образования. Среди них отказ от курения, употребления алкоголя, лечение атеросклероза, гипертонической болезни, а для женщин ещё и осторожность при приёме пероральных контрацептивов и гормональных препаратов.
Беседовал Игорь Чичинов
Записаться на приём к врачу-нейрохирургу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Как предотвратить мозговую катастрофу?
«Не болезнь, а симптом»: что такое симптоматическая артериальная гипертензия?
Для справки:
Табачников Владимир Абрамович
Выпускник Воронежского государственного медицинского института им. Н. Н. Бурденко 1975 года.
В 1985 году окончил ординатуру по нейрохирургии.
Имеет учёную степень кандидата медицинских наук.
В течение 14 лет являлся главным нейрохирургом г. Воронежа, руководил курсом нейрохирургии на кафедре неврологии и нейрохирургии ФУВ ВГМА им. Н.Н. Бурденко.
Врач высшей квалификационной категории. Врачебный стаж – 45 лет, из которых 43 года занимается нейрохирургией.
В настоящее время – врач-нейрохирург в «Клиника Эксперт» Воронеж. Ведёт приём по адресу: ул Пушкинская, д. 11.
Источник
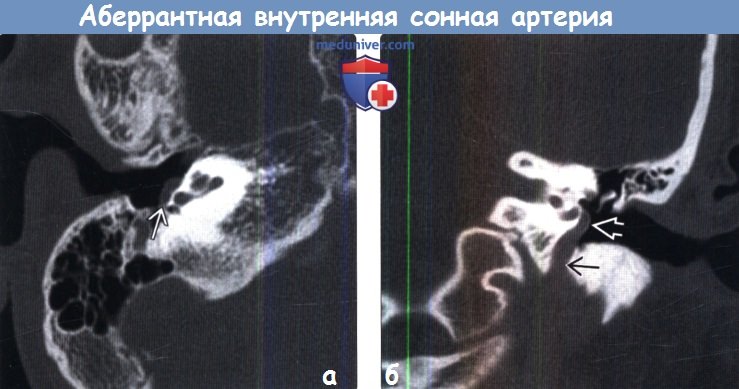
Диагностика аберрантной внутренней сонной артерии по КТ, МРТ, ангиограммеа) Терминология: 1. Сокращения: • Аберрантная внутренняя сонная артерия (АбВСА) 2. Синонимы: • Аберрантная сонная артерия 3. Определения: • Аберрантная внутренняя сонная артерия (АбВСА) – врожденная сосудистая аномалия, обусловленная нарушением развития экстракраниального отдела ВСА с формированием коллатерального артериального пути кровоснабжения головного мозга б) Визуализация: 1. Общие характеристики аберрантной внутренней сонной артерии (АбВСА): • Лучший диагностический критерий: о Трубчатая структура, проходящая горизонтально через полость среднего уха от задних его отделов к передним • Локализация: о Входит в задний отдел среднего уха через увеличенный нижний барабанный каналец: – Кзади и латеральнее ожидаемой локализации сонного канала в каменистой части височной кости о Направляется кпереди через мыс барабанной полости и соединяется с горизонтальным сегментом каменистой части ВСА через отверстие в каротидной пластинке о Чаще всего с одной стороны • Размеры: о Калибр аберрантной внутренней сонной артерии (АбВСА) меньше калибра горизонтального сегмента каменистого отдела внутренней сонной артерии (ВСА) • Морфология: о Трубчатая морфология является ключевым признаком
(б) КТ височной кости, аксиальный срез: аберрантная внутренняя сонная артерия (АбВСА) малого калибра, входящая в полость среднего уха через расширенный нижний барабанный каналец, направляющаяся через среднее ухо к мысу барабанной полости и соединяющаяся с горизонтальным сегментом каменистого отдела ВСА. 2. КТ при аберрантной внутренней сонной артерии (АбВСА): • КТ с контрастированием: о Характер контрастирования эквивалентен другим артериям – Обратите внимание: для параганглиомы барабанного гломуса также характерно контрастное усиление, используйте морфологический критерий для дифференцирования аберрантной внутренней сонной артерии (АбВСА) трубчатой формы от параганглиомы овоидной формы • КТ, костное окно: о Выявление аберрантной внутренней сонной артерии (АбВСА) на тонкосрезовой (< 1 мм) КТ височной кости о КТ, костное окно, аксиальные срезы – Аберрантная внутренняя сонная артерия (АбВСА) выглядит, кактрубчатая структура пересекающая среднее ухо от задних отделов к передним – Увеличение нижнего барабанного канальца является важным признаком: Располагается кпереди и медиально от шилососцевид ного отверстия и сосцевидного сегмента лицевого нерва – Аберрантная внутренняя сонная артерия (АбВСА) часто стенозирована в участке соединения ее с горизонтальным сегментом каменистой части ВСА – Сонное отверстие и вертикальный сегмент каменистого отдела ВСА часто отсутствуют о КТ, костное окно, корональный срезы: – Аберрантная внутренняя сонная артерия (АбВСА) выглядит как округлое мягкотканное образование, локализующееся в области мыса барабанной полости: На одиночном срезе вызывает беспокойство и выглядит, как параганглиома барабанного гломуса Обратите внимание: не путайте аберрантную внутреннею сонную артерию (АбВСА) с параганглиомой барабанного гломуса Трубчатая морфология аберрантной внутренней сонной артерии (АбВСА) является ключевым признаком – Нижний барабанный каналец-вертикально идущий каналец, расположенный кзади и латеральнее вертикального сегмента каменистого отдела ВСА: Начинается на корональном уровне ниши круглого окна о При наличии персистирующей стремянной артерии имеют место: – Отсутствие остистого отверстия – Расширение переднего барабанного сегмента канала ЧН VII • КТ-ангиография: о Позволяет диагностировать АбВСА о Обычно не требуется, поскольку бесконтрастная КТ изолированно позволяет поставить диагноз
(б) КТ левой височной кости, корональный срез: задний отдел аберрантной внутренней сонной артерии (АбВСА), проходящей в расширенном нижнем барабанном канальце и петлеобразно уходящей вверх на мыс барабанной полости. Трубчатая форма сосуда является диагностическим критерием АбВСА. 3. МРТ при аберрантной внутренней сонной артерии (АбВСА): • Рутинная МРТ не позволяет достоверно идентифицировать АбВСА • Исходные и реформатированные МР-ангиографические изображения позволяют выявить аберрантную природу сосуда: о АбВСА входит в основание черепа сзади и латерально по сравнению с нормальной контрлатеральной стороной о Фронтальная реформация: латеральный ход каменистого отдела ВСА вместо медиального: – В левой височной кости АбВСА выглядит, как цифра «7» – В правой височной кости АбВСА выглядит, как перевернутая цифра «7» 4. Ангиография при аберрантной внутренней сонной артерии (АбВСА): • Передняя прямая проекция: латеральный ход каменистого отдела ВСА вместо медиального • Боковая проекция: отсутствие экстракраниального хода супрабифуркационного отдела ВСА (С1 сегмент): о Сосуд меньшего калибра берет свое начало от бифуркации и направляется кзади, делает петлю и возвращается обратно к горизонтальному сегменту каменистого отдела ВСА: – Возможен стеноз участка воссоединения АбВСА с горизонтальным сегментом каменистого отдела ВСА • Рутинная ангиография больше не требуется для подтверждения диагноза, поставленного с помощью других методов визуализации: о При появлении сомнений при КТ височной кости для подтверждения диагноза достаточно проведения КТ- или МР-ангиографии 5. Рекомендации по визуализации: • Лучший инструмент визуализации: о КТ височной кости: трубчатая морфология и постеролатеральное расположение являются диагностическими критериями: – КТ с контрастированием или КТ-ангиография не являются необходимыми в постановке диагноза • Советы по протоколу исследования: о КТ, костное окно: < 1 мм, аксиальные и корональные срезы о При использовании МРТ МР-ангиография является критически важным компонентом исследования
(б) Ангиография внутренней сонной артерии, боковая проекция: выявляется, что нормальный внечерепной отдел ВСА замещен расширенными коллатералями, включающими восходящую глоточную нижнюю барабанную и сонно-барабанную артерии. Обратите внимание на изменение калибра в области перехода АбВСА в горизонтальный сегмент каменистого отдела ВСА. в) Дифференциальная диагностика: 1. Параганглиома барабанного гломуса: • Отоскопия: розовое/красное пульсирующее объемное образование, расположенное за барабанной перепонкой • КТ, костное окно: фокальное овоидное объемное образование, расположенное на мысе барабанной полости • МРТ: контрастное усиление объемного образования на постконтрастных Т1-ВИ 2. Латерализация внутренней сонной артерии: • Отоскопия: расположенная глубоко позади барабанной перепонки структура с нечетким сосудистым оттенком • КТ, костное окно: открытая боковая стенка каменистого колена ВСА 3. Аневризма каменистого отдела внутренней сонной артерии: • Отоскопия: не выявляется (кроме аневризм крупных размеров) • КТ, костное окно: фокальное ровное расширение канала, в котором проходит каменистый отдел ВСА: о ВСА имеет нормальный ход, но имеет фокальное овоидное расширение • КТ или МР-ангиография позволяют диагностировать нетромбированные аневризмы 4. Обнажение луковицы яремной вены: • Отоскопия: серо-голубое объемное образование, расположенное за барабанной перепонкой в задненижнем квадранте • КТ, костное окно: фокальный дефект сигмовидной пластинки: о Выпячивание верхнелатерального отдела луковицы яремной вены в полость среднего уха по типу «объемного образования» 3. Холестериновая гранулема среднего уха: • Отоскопия: сине-черное объемное образование, расположенное позади барабанной перепонки • КТ, костное окно: выглядит идентично приобретенной холестеатоме • МРТ: высокий уровень сигнала на Т1 – и Т2-ВИ от образования, не накапливающего контраст, позволяет поставить диагноз 4. Врожденная холестеатома среднего уха: • Отоскопия: бело-желтое образование, расположенное позади барабанной перепонки • КТ, костное окно: мультилобулярное мягкотканное образование в среднем ухе, расположенное медиально по отношению к слуховым косточкам • МРТ: гипоинтенсивное на Т1-ВИ и гиперинтенсивное на Т2-ВИ образование; ограничение диффузии на ДВИ г) Патология: 1. Общие характеристики аберрантной внутренней сонной артерии (АбВСА): • Этиология: о Этиология АбВСА спорна о Лучшее объяснение развития изменений: теория «альтернативного кровотока»: – Персистенция системы глоточной артерии-отсутствие С1 сегмента ВСА – Зрелые артериальные коллатерали компенсируют отсутствие С1 сегмента и вертикального сегмента каменистого отдела ВСА: Восходящая глоточная артерия → нижняя барабанная артерия → сонно-барабанная артерия → заднелатеральный отдел горизонтального сегмента каменистого отдела ВСА о Следствия отсутствия экстракраниального С1 сегмента ВСА: – Расширение восходящей глоточной, нижней барабанной и сонно-барабанной артерий – Расширение нижнего барабанного канальца, необходимое для размещения в нем нижней барабанной артерии – Пенетрация сонно-барабанной артерии в области ее начала у костного края заднелатерального отдела горизонтального канала каменистого сегмента ВСА • Ассоциированные аномалии: о При 30% АбВСА отмечается наличие персистирующей стремянной артерии: – Расширение переднего барабанного сегмента канала ЧН VII – Отсутствие ипсилатерального остистого отверстия 2. Макроскопические и хирургические особенности: • В полости среднего уха найдена пульсирующая аберрантная артерия 3. Микроскопия: • Гистологически нормальная артерия д) Клиническая картина: 1. Проявления аберрантной внутренней сонной артерии (АбВСА): • Наиболее частые признаки/симптомы: о Наиболее часто протекает бессимптомно: – Обнаруженные во время рутинного медицинского осмотра, во время оперативного вмешательства на среднем ухе или как случайная находка при визуализационном исследовании о Сопутствующие симптомы: – Пульсирующий тиннитус (ПТ) (синхронный с пульсом шум в ушах): Может быть субъективным (слышим только пациентом) или объективным (слышим как врачом, так и пациентом) Субъективный ПТ: пульсирующий шум может передаваться напрямую через мыс барабанной полости к базальному витку улитки Объективный ПТ: стеноз в области соединения АбВСА с нормальным горизонтальным сегментом каменистого отдела ВСА – Кондуктивная тугоухость – Головокружение, оталгия (редко) о Отоскопия: розово-красное образование, расположенное позади барабанной перепонки: – Нижний отдел барабанной перепонки – Может имитировать параганглиому 2. Демография: • Возраст: о Средний возраст обращения: 38 лет • Пол: о М < Ж в одном исследовании (N = 16) • Эпидемиология: о Очень редкое заболевание 3. Течение и прогноз: • Сообщений о долгосрочных осложнениях АбВСА нет • Неблагоприятный прогноз может быть только при постановке ошибочного диагноза → биопсия: о При псевдоаневризме может быть необходимость эндоваскулярного вмешательства • При громком тиннитусе АбВСА может значительно снижать качество жизни 4. Лечение: • Отсутствие лечения – лучшее лечение • Наибольший риск-постановка ошибочного диагноза, ведущего к биопсии • Большинство пациентов имеют незначительные симптомы, которые не требуют лечения • При наличии персистирующей стремянной артерии лечение не требуется е) Диагностическая памятка: 1. Советы по интерпретации изображений: • Рентгенолог должен стойко придерживаться диагноза, которому соответствует визуализационная картина, несмотря на клинические признаки, создающие впечатление наличия параганглиомы: о Биопсия или попытка резекции неправильно диагностируемой АбВСА может иметь катастрофические последствия: – Результатом повреждения сосуда могут являться кровоизлияние, ишемический инсульт или смерть пациента 2. Советы по отчетности: • Сформулируйте диагноз; не предлагайте дифференциального диагноза • Двусмысленное заключение, такое как «нельзя исключить параганглиому», может привести к хирургическому вмешательству ж) Список литературы:
– Также рекомендуем “Персистирующие каротидно-базилярные анастомозы на КТ, МРТ, ангиограмме” Редактор: Искандер Милевски. Дата публикации: 15.3.2019 Оглавление темы “Лучевая диагностика инсульта.”:
|
Источник

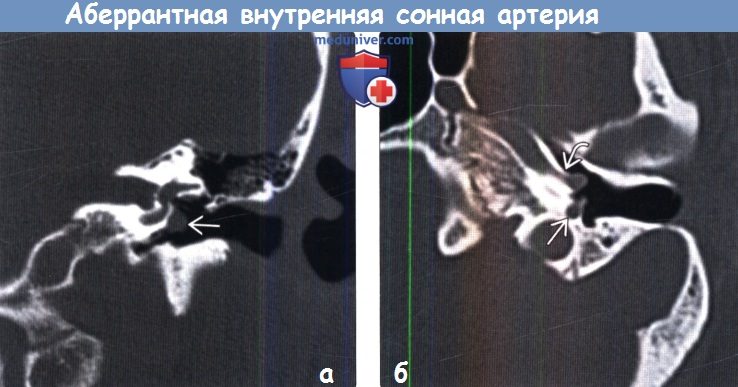 (а) КТ височной кости, корональный срез на уровне овального окна: определяется аберантная внутренняя сонная артерия (АбВСА) как «новообразование», локализованное на мысе барабанной полости (имитирует параганглиому барабанного гломуса). Биопсия аберантной внутренней сонной артерии (АбВСА) может иметь катастрофические последствия.
(а) КТ височной кости, корональный срез на уровне овального окна: определяется аберантная внутренняя сонная артерия (АбВСА) как «новообразование», локализованное на мысе барабанной полости (имитирует параганглиому барабанного гломуса). Биопсия аберантной внутренней сонной артерии (АбВСА) может иметь катастрофические последствия.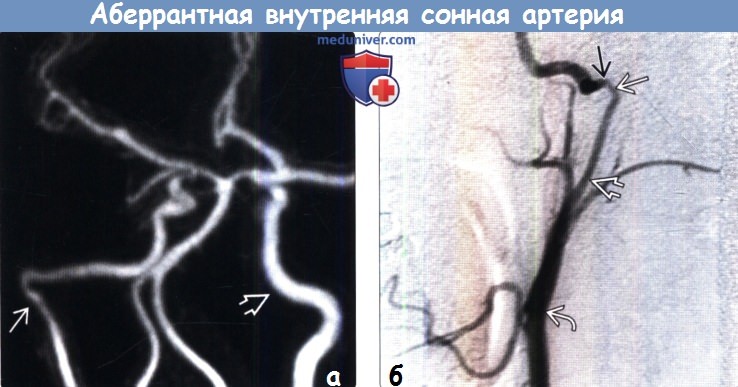 (а) МР-ангиография, передняя косая проекция: правая АбВСА с характерной формой перевернутой цифры «7». Обратите внимание на типичный вид контрлатеральной нормальной ВСА.
(а) МР-ангиография, передняя косая проекция: правая АбВСА с характерной формой перевернутой цифры «7». Обратите внимание на типичный вид контрлатеральной нормальной ВСА.