Адреналин действие на сосуды
Практически всем известно понятие «адреналин» как гормон страха, стресса, зашкаливающих эмоций. Почему так происходит при попадании этого вещества в кровь? Каков механизм действия адреналина? Гормон вырабатывается мозговым веществом надпочечников и относится к группе нейромедиаторов.
Гормон действует на организм человека очень быстро, потому что передает информацию с помощью нервных клеток.Все ткани в теле человека имеют адренорецепторы (особые клетки, чувствительные к этому веществу). Гормон обеспечивает быстрые реакции организма, которые чаще всего необходимы в стрессовой ситуации, и мобилизует весь организм, чтобы дать немедленный ответ на агрессивное воздействие среды.
Воздействие адреналина на физиологические системы при стрессе
Направленное действие адреналина на организм связано с подготовкой ответной единовременной реакции всех систем органов для обеспечения защитной реакции в стрессовой ситуации:
- происходит резкое сужение кровеносных сосудов;
- повышается артериальное давление;
- ускоряется работа сердечной мышцы;
- мышцы легких расслабляются, чтобы обеспечить беспрепятственное попадание большого количества воздуха (это необходимо для ускорения выработки большого количества энергии);
- в крови повышается уровень глюкозы, которая запускает процессы синтеза АТФ;
- активно распадаются органические вещества для повышения уровня метаболических процессов.
Биохимия адреналина
Объясняют работу адреналина в организме человека его химические свойства, которые определяет биохимия гормона. По химической природе он является производным аминокислот. По действию на биохимические процессы его относят к гормонам, которые регулируют метаболизм, и гормонам стресса.
Комплекс химических и физических свойств определяет биологическое действие на организм. Свойства адреналина запускают механизм его действия на клеточном уровне. Непосредственно в клетку вещество не попадает, а воздействует через «посредников». Ими являются специализированные клетки (рецепторы), которые чувствительны к адреналину. Через них гормон влияет на ферменты, которые активируют метаболические процессы и помогают проявить адреналину свойства, направленные на быструю ответную реакцию организма, связанную со стрессовыми ситуациями.
К таковым можно отнести не только сильные эмоциональные потрясения, но и стрессы, связанные с внезапной дисфункцией физиологических систем. Например, при остановке сердца или отеке Квинке. Чтобы вывести организм из опасного состояния, без адреналина не обойтись.
Фармакологическое действие адреналина
Гормон оказывает массу фармакологических эффектов и широко применяется в медицине. Если вколоть адреналин:
- изменяется работа сердечно сосудистой системы – он сужает сосуды, заставляет сердце биться чаще и сильнее, ускоряет проведение импульсов в миокарде, увеличивает систолическое давление и объем крови в сердце, уменьшает давление диастолическое, запускает кровообращение в форсированном режиме;
- снижает тонус бронхов и уменьшает их секрецию;
- уменьшает перистальтику органов ЖКТ;
- тормозит выделение гистамина;
- активен при шоковых состояниях;
- повышает гликемический индекс;
- понижает внутриглазное давление за счет торможения секреции внутриглазной жидкости;
- действие анестетиков с адреналином становится более продолжительным за счет торможения процесса всасывания.
Без адреналина не обойтись при остановке сердца, анафилактическом шоке, гипогликемической коме, при аллергии (в остром периоде), глаукоме, синдроме бронхиальной обструкции, ангионевротическом отеке. Фармакология допускает применение этого вещества в сочетании с некоторыми лекарственными средствами.
В теле человека инсулин и адреналин оказывают противоположное действие на содержание глюкозы в крови. Это необходимо учитывать при введении инъекций, в которых используется синтетический адреналин. Принимать его можно только по назначению врача. Как любое лекарственное средство, он имеет противопоказания, например:
- тахиаритмия;
- беременность и период лактации;
- гиперчувствительность к веществу;
- феохромоцитома.
При использовании этого гормона, например, в составе препаратов с обезболивающим действием у пациентов могут возникать побочные эффекты. Они проявляются в виде тремора, неврозов, стенокардии, бессонницы. Именно поэтому самолечение недопустимо, а использование гормона в комплексе терапевтических мероприятий должно проходить только под наблюдением специалиста.
В чем опасность адреналина
Механизм действия такого вещества, как адреналин, очень специфичен: он заставляет весь организм работать в «авральном» режиме, а это перегрузки. Поэтому гормон создает не только полезный, «спасательный» эффект, но и может быть опасен.
Влияние адреналина на биохимические реакции в организме при стрессе уравновешивает гормон противоположного действия – норадреналин. Его концентрация в крови при восстановлении нормального режима работы организма тоже велика. Поэтому после перенесенного потрясения облегчение состояния не наступает, и человек испытывает опустошенность, усталость, апатию.
При стрессе организм фактически подвергается мощной биохимической атаке, восстановление после которой требует продолжительного периода времени. Жить в постоянном состоянии перевозбуждения опасно – это приводит к тяжелым последствиям:
- истощение мозговой ткани надпочечников;
- надпочечниковая недостаточность;
- инфаркт;
- инсульт;
- заболевания сердечнососудистой системы;
- болезни почек;
- тяжелые депрессии.
Это нужно помнить людям, которые предпочитают экстремальные виды спорта и развлечения подобного рода, а также провоцируют конфликты и легко становится их участниками.
Ощущения человека при выбросе адреналина
Механизм действия гормона связан с запуском сразу нескольких сложных биохимических реакций, поэтому у человека возникают странные, непривычные ощущения. Его присутствие не является нормой для организма, он «не привык» к этому веществу, а что произойдет с организмом, если гормон выделяется в большом количестве и продолжительное время?
Нельзя постоянно находиться в состоянии, при котором:
- бешено колотится сердце;
- учащается дыхание;
- кровь пульсирует в висках;
- появляется странный привкус во рту;
- активно выделяется слюна;
- потеют руки и трясутся колени;
- кружится голова.
Реакция организма на выброс стрессового гормона индивидуальна. Всем известен факт: польза всего, что попадает в организм, определяется концентрацией. Даже смертельные яды в небольших количествах оказывают целебное действие.
Адреналин – не исключение. Его биохимическая природа направлена на спасение организма в экстремальных ситуациях, а действие должно быть дозированным и кратковременным. Поэтому, экстремалам стоит хорошенько подумать, стоит ли доводить организм до истощения и провоцировать возникновение необратимых реакций.
Источник
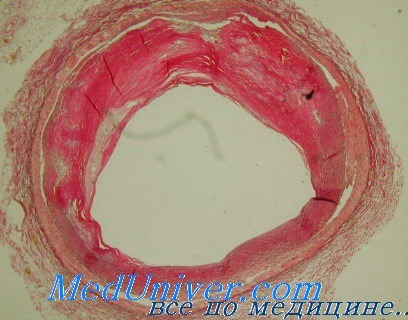
Влияние адреналина на сосуды. Применение тиреоидных гормонов в лечении атеросклерозаКатехоламины, в частности адреналин, оказывают воздействие на коронарное кровообращение, а также вызывают органические изменения в венечных сосудах. Введение адреналина может вызывать некроз средней оболочки коронарных артерий и утолщение интимы, что в свою очередь способствует развитию атеросклероза. Помимо изменений обмена липидов, адреналин, по данным ряда авторов, вызывает у кроликов фиброз и отек интимы и накопление в ней липидов и мукополисахаридов. Подобные изменения в интиме сосудов были установлены Jagannathan с соавт. (19G4) в сосудах у обезьян под влиянием введения адреналина. По мнению этих авторов, найденные ими изменения очень напоминают ранние стадии атеросклероза, однако в отличие от него прогрессирования процесса при этом не наблюдается, по-видимому, потому что экзогенный адреналин быстро ииактивируется, тогда как длительное повышенное образование эндогенного адреналина может привести к нарастанию изменений в сосудах. Такая же противоречивость данных существует и в отношении функционального состояния щитовидной железы у больных атеросклерозом. Наряду с данными о снижении функции щитовидной железы у больных с коронарным атеросклерозом (К. Н. Простяков с соавт., 1957; Я. С. Вайнбаум, 1961; А. Н. Митропольский и А. Ф. Мурчакова, 1959), имеются указания на нормальную функцию щитовидной железы при коронарном атеросклерозе. Пользуясь более точными методами определения PBJ, поглощения J131 и основного обмена, И. К. Комарова (1962) нашла у больных с умеренно выраженными проявлениями атеросклероза нормальные показатели функции щитовидной железы, и только при тяжелом и распространенном атеросклерозе наблюдалась тенденция к снижению функции щитовидной железы. Однако, несмотря на имеющиеся в литературе противоречия, многие авторы, учитывая отчетливое влияние тиреоидных гормонов на обмен липидов, рекомендуют их применение при атеросклерозе. По наблюдениям Starr (1960), Cohen и Loewe (1962), дача тироксина больным с высокой гиперхолестеринемией вызвала у них отчетливое снижение уровня холестерина (на 32,3% по Cohen), которое не сопровождалось повышением основного обмена. Такие же данные были получены и в эксперименте (Owen с соавт., 1962). С помощью меченого С14 холестерина Rabinowitch с соавт. (1962) установил, что снижение холестерина достигается путем повышения его экскреции. Больные, лечившиеся тироксином, почти в 2—3 раза быстрее освобождались от радиоактивного холестерина, чем контрольные лица. Введение тироксина и трийодтиронина экспериментальным животным приводит к снижению уровня холестерина в крови. Это послужило поводом к очень интенсивному изучению механизма действия тиреоидных гормонов на процессы всасывания, распределения и катаболизма экзогенного холестерина, а также на биосинтез его в организме (Chin, 1961).
Введение тиреоидных гормонов крысам не вызывает понижения всасывания холестерина, а его снижение связано, по-видимому, с повышенным выведением из организма и угнетением биосинтеза. Erickson (1957) указывает, что понижение уровня холестерина в крови при введении животным тиреоидных гормонов связано с ускорением процесса перехода холестерина в печени в желчные кислоты и выведением его из организма. К такому же заключению приходят Von Itallic и Hashim (1965). Изучая действие тиреоидина на инфильтрацию сосудистой стенки холестерином при алиментарном атеросклерозе, Л. Л. Мясников и В. Н. Зайцев (1962) применили меченый холестерин и нашли, что в этих условиях холестерин откладывается преимущественно в печени и надпочечниках, а не в стенках сосудов. Таким образом, можно думать, что тиреоидин влияет не только на уровень холестерина в крови, но также препятствует его отложению в сосудистой стенке. Все эти наблюдения послужили поводом к попытке применения препаратов щитовидной железы с лечебной целью при коронарном атеросклерозе. Применение этих препаратов предусматривает преимущественное действие их на уровень холестерина в крови. Нежелательным, побочным эффектом этих препаратов является их влияние на повышение основного обмена, что усиливает потребление кислорода миокардом. Strisower с соавт. (1957) пробовал применять тиреоидин и наблюдал значительное снижение бета-липопротеидов у больных коронарным атеросклерозом. За последние годы было получено несколько изомеров тироксина; некоторые из них вызывают только снижение холестерина и бета-липопротеидов, не влияя на основной обмен. Клиническое испытание этих изомеров было впервые проведено Starr в 1958 г., а затем многими другими (Green, 1961; Bernstein с соавт., 1962; Winters и Saloff, 1962; Davis с соавт., и ряд др.). Было установлено, что декстро-изомер d-тироксин оказывает гораздо более выраженное влияние на снижение уровня холестерина, чем L-тироксин, и при этом гораздо меньше влияет на обменные процессы. Davis с соавторами (1962), применяя этот препарат у 239 больных атеросклерозом, наблюдал значительное и стойкое снижение холестерина. Аналогичные результаты были получены Best и Duncan (1961), Jones и Cohen (1961), Oliver и Boyd (1960) и рядом других. – Также рекомендуем “Декстро-трийодтиронин при атеросклерозе. Влияние половых гормонов на обмен холестерина” Оглавление темы “Участие гормонов в развитии атеросклероза”:
|
Источник
Прозрачный бесцветный раствор.
Действующее вещество: эпинефрина гидротартрат 1,82 мг;
Вспомогательные вещества: натрия метабисульфит (Е 223), натрия хлорид, вода для инъекций.
Средства, влияющие на сердечно-сосудистую систему. Негликозидные кардиотонические средства. Адренергические и допаминергические препараты. Эпинефрин.
Код АТС С01С А24.
Аллергические реакции немедленного типа: анафилактический шок, развившийся при применении лекарственных средств, сывороток, переливании крови, укусах насекомых или контакте с аллергенами.
Бронхиальная астма-купирование приступа.
Симпатомаческая артериальная гипотензия.
Гипогликемическая кома вследствие передозировки инсулина.
Асистолия, остановка сердца.
Продление действия местных анестетиков.
AV блокада III степени, остро развившаяся.
Повышенная чувствительность к эпинефрину гидротартрату или любому из вспомогательных компонентов лекарственного средства;
артериальная или легочная гипертензия;
выраженный атеросклероз;
стенокардия, инфаркт миокарда, коронарная недостаточность;
аневризмы;
тахиаритмия, фибрилляция желудочков или предсердий;
метаболитический ацидоз;
гипоголемия;
шок неаллергического генеза;
окклюзивные заболевания сосудов;
судорожный синдром;
тиреотоксикоз;
феохромоцитома;
сахарный диабет;
закрытоугольная глаукома;
беременность, второй период родов;
наркоз ингаляционными средствами для общей анестезии (фторотаном, циклопропаном, хлороформом);
при местной анестезии на участках пальцев рук и ног, носа и гениталий.
Способ применения и дозы
Назначают внутримышечно, подкожно, иногда – внутривенно (капельно), внутрисердечно (проведение реанимации при остановке сердца). При внутримышечном введении действовать начинает быстрее, чем при подкожном. Режим дозирования индивидуальный.
Взрослые
Анафилактический шок: вводят внутривенно медленно 0,5 мл, разведенные в 20 мл 40% раствора глюкозы. В дальнейшем, при необходимости, продолжают внутривенное капельное введение со скоростью 1 мкг/мин, для чего 1 мл раствора адреналина растворяют в 400 мл изотонического натрия хлорида или 5% глюкозы. Если состояние пациента допускает, лучше проводить внутримышечное или подкожное введение 0,3-05 мл в разведенном или неразведанном виде.
Бронхиальная астма: вводят подкожно 0,3-0,5 мл в разведенном или неразведенном виде. При необходимости повторного введения эту дозу можно вводить через каждые 20 минут ( до 3 раз). Возможно внутривенное введение 0,3-0,5 мл в разведенном виде.
Как сосудосуживающее средство вводят внутривенно капельно со скоростью 1 мкг/мин ( с возможным увеличением до 2-10 мкг/мин).
Асистолия: вводят внутрисердечно 0,5 мл, разведенных в 10 мл 0,9 % раствора натрия хлорида. Во время реанимационных мер – по 1 мл ( в разведенном виде) внутривенно медленно каждые 3-5 минут.
Дети
Асистолия у новорожденных: вводят внутривенно 10-30 мкг/кг массы тела каждые 3-5 минут, медленно.
Анафилактический шок: вводят подкожно или внутримышечно по 10 мкг/кг массы тела (максимально до 0,3 мг). При необходимости введения повторяют через каждые 15 минут (до 3 раз). I
Бронхспазм: вводят подкожно 10 мкг/кг массы тела ( максимально – до 0,3 мг). При необходимости введения повторяют каждые 15 минут (до 3-4 раз) или каждые 4 часа.
Кардиальные нарушения: стенокардия, брадикардия или тахикардия, ощущение сердцебиения, одышга; при высоких дозах – желудочковые аритмии; редко – аритмия, боль в грудной клетке, изменения ЭКГ (включая снижение амплитуды зубца Т).
Сосудистые расстройства: снижение или повышение артериального давления ( даже при подкожном введении в обычных дозах вследствие повышения артериального давления возможно субарахноидальное кровоизлияние и гемиплегия).
Неврологические расстройства: головная боль, тремор, головокружение, нервозность, мышечные подергивания; у пациентов с болезнью Паркинсона возможно повышение ригидности и тремора.
Психические расстройства: тревожное состояние, психоневротические “расстройства, психомоторное возбуждение, дезориентация, нарушение памяти, агрессивное или паническое поведение, шизофреноподобные расстройства, паранойя, нарушение сна.
Желудочно-кишечные расстройства: тошнота, рвота, анорексия.
Расстройства со стороны мочевыделительной системы: редко – затрудненное и болезненное мочеиспускание ( при гиперплазии предстательной железы).
Изменения со стороны кожи и подкожной клетчатки: кожная сыпь, мультиформная эритема.
Нарушения обмена веществ, метаболизма: гипокалиемия, гипергликемия.
Нарушения со стороны иммунной системы: ангионевротический отек, бронхоспазм.
Местные реакции: боль и жжение в месте внутримышечной инъекции.
Прочее: усталость, повышенное потоотделение, нарушение терморегуляции (похолодание или жар), похолодание конечностей, при повторных инъекциях адреналина может отмечаться некроз вследствие сосудосуживающего действия адреналина (включая некроз печени и почек).
Симптомы: чрезмерное повышение артериального давления, тахиаритмия, сменяющаяся брадикардией, нарушение сердечного ритма ( в том числе фибрилляция предсердий и желудочков), похолодание и бледность кожных покровов, рвота, страх, беспокойство, тремор, головная боль, метаболический ацидоз, инфаркт миокарда, черепно-мозговое кровоизлияние (особенно у пациентов пожилого возраста), отёк лёгких, почечная недостаточность, летальный исход. При введении в больших дозах ( минимальная летальная роза при подкожном введении 10 мл 1,8 мг/мл раствора) развивается мидриаз, значительное повышение артериальное давление, тахикардия с возможным переходом в фибрилляцию желудочков.
Лечение: прекращение введения лекарственного средства. Передозировку адреналина можно устранить применением α- и β-адреноблокаторов, быстродействующими нитратами. При тяжелых осложнениях необходима комплексная терапия. При аритмии назначают парентеральное введение β-адреноблокаторов.
Контролируемые исследования по применению адреналина беременным не проводились. Не применяют во время родов для коррекции гипотензии, поскольку лекарственное Средство может задерживать второй период родов за счет расслабления мышц матки. При введении в больших дозах для ослабления сокращения матки может вызвать длительную атонию матки с кровотечением.
При необходимости применения лекарственного средства следует прекратить кормление грудью.
Дети
Лекарственное средство применяют детям. Рекомендации о дозировании лекарственного средства детям приведены в разделе «Способ применения и дозы».
Внутрисердечно вводится при асистолии, если другие способы ее устранения недоступны, при этом существует повышенный риск развития тампонады-сердца и пневмоторакса.
При необходимости проведения инфузии следует использовать прибор с измерительным приспособлением с целью регулирования скорости инфузии. Инфузию следует проводить в крупную, лучше в центральную вену.
При проведении инфузии рекомедуется проведение мониторинга концентрации К* в сыворотке крови, артериального давления, диуреза, ЭКГ, центрального венозного давления, давления в легочной артерии.
Применение лекарственного средства больным сахарным диабетом увеличивает глекемию, в связи с чем требуются более высокие дозы инсулина или производных сульфонилмочевины.
Адреналин нежелательно применять длительно, поскольку сужение периферических сосудов может приводить к развитию некроза или ганглены.
При прекращении лечения дозу адреналина следует уменьшать постепенно, так как внезапная отмена терапии можег приводить к тяжелой гипотензии.
С осторожностью применять при гипокалиемии, гиперкальциемии.
С осторожностью применять больным с желудочковой аритмией, ишемической болезнью сердца, фибрилляцией предсердий, артериальной гипертензией, легочной гипертензией, при инфаркте миокарда ( в случае возникновения необходимости применения лекарственного средства при инфаркте миокарда следует помнить, что адреналин может усиливать ишемию за счет повышения потребности миокарда в кислороде), метаболическим ацидозом, гиперкапнией, гипоксией, гиповолемией, тиреотоксикозом, у пациентов с окклюзионными заболеваниями сосудов (артериальная эмболия, атеросклероз, болезнь Бюргера, холодовая травма, диабетический эндаргериит, болезнь Рейно; поскольку существует риск возникновения некроза и гангрены, необходимо контролировать состояние периферического кровообращения), с церебральным атеросклерозом, болезнью Паркинсона, судорожным синдромом, гипертрофией предстательной железы.
При гиповолемии перед применением симпатомиметиков необходимо провести соответствующую гидратацию пациентов.
В период лечения лекарственным средством не рекомендуется управление автотранспортом и занятие другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и скорости психомоторных реакций.
Антагонистами эпинефрина являются блокаторы α- и β-адренорецепторов; α- адреноблокаторы, такие как фентоламин, препятствуют сосудосуживающему и гипертоническому эффектам эпинефрина, что может быть полезным при передозировке эпинефрина. β-адреноблокаторы, особенно неселективные, препятствуют сердечным и бронхолитическим эффектам эпинефрина.
Пациенты с тяжелой анафилаксией, принимающие неселективные β-адреноблокаторы, могут не реагировать на введение эпинефрина.
При одновременном применении лекарственного средства Адреналин с другими лекарственными средства ми возможно:
с наркотическими анальгетиками и снотворными лекарственными средствами – ослабление их эффектов;
с сердечными гликозидами, хинидинам, трициклическими антидепрессантами^ допамином, средствами для ингаляционного наркоза (хлороформ, энфлуран, галотан, изофлурану метоксифлуран), кокаином – повышение риска развития аритмий;
с другими симпатомиметическими средствами – усиление выраженности побочных эффектов со стороны сердечно-сосудистой системы;
с антигипертензивными средствами (в т.ч. с диуретиками) – снижение их эффективности;
с ингибиторами моноаминоксидазы (включая фуразолидон, прокарбазин, смегитал) – внезапное и выраженное повышение артериального давления, гиперпиретический криз, головная боль, аритмии сердца, рвота;
с нитратами – ослабление их терапевтического действия; — ,
с феноксибензамином – усиление гипотензивного эффекта и тахикардия;
с фенитоином – внезапное снижение артериального давления и брадикардия, зависящее от дозы и скорости введения адреналина;
с препаратами гормонов щитовидной железы – взаимоное,усиление действия;
с астемизолом, цизапридом, терфенадином – удлинение Q-T- интервала на ЭКГ;
с диатризоатамами, йоталамовой или йоксагловой кислотами – усиление неврологических эффектов;
с алкалоидами спорыньи – усиление вазоконстрикторного эффекта вплоть до выраженной
ишемии и развития гангрены;
с гипогликемическими лекарственными средствами (включая инсулин) – снижение гипогликемического эффекта;
с препаратами, вызывающими потерю калия, в том числе с кортикостероидами, петлевыми
диуретиками, аминофиллином и теофиллином – потенцирование гипокалиемического эффекта.
Фармакодинамика. Адреналин – кардиостимулирующее, сосудосуживающее, гипертензивное, антигипогликемическое средство.
Лекарственное средство стимулирует α- и β-адренорецепторы различной локализации. Проявляет выраженное действие на гладкие мышцы внутренних органов, сердечно-сосудистую- и дыхательную системы, активирует углеодный илипидный обмен.
Механизм действия обусловлен активацией аденилатциклазы внутренней поверхности клеточных мембран, повышением внутриклеточной концентрации ц-АМФ ии Са2+ . Первая фаза действия обусловлена, прежде всего, стимуляцией β-адренорецепторов различных органов и проявляется тахикардией, повышением сердечного выброса, возбудимости и проводимости миокарда, артериоло- и бронходилатацией, снижением тонуса матки, мобилизацией гликогена из печени и жирных кислот из жировых депо. Во второй фазе происходит возбуждение а-адренорецепторов, что приводит к сужению сосудов органов брюшной полости, кожи, слизистых оболочек (скелетных мышц – в меньшей степени), повышению артериального давления (главным образом – систолитического), общего периферического сопротивления сосудов.
Эффективность лекарственного средства зависит от дозы. В очень низких дозах, при скорости введения меньше 0,01 мкг/кг/мин, может снижать артериальное давление вследствие расширения сосудов скелетной мускулатуры. При скорости введения 0,04-0,1 мкг/кг/мин увеличивает частоту и силу сердечных сокращений, ударный объем крови и минутный объем крови, снижает общее периферическое сопротивление сосудов; выше 0,2 мкг/кг/мин сужает сосуды, повышает артериальное давление (главным образом – систолическое) и общее периферическое сопротивление сосудов. Прессорный эффект может вызывать кратковременное—рефлекторное замедление частоты сердечных сокращений. Расслабляет гладкие мышцы бронхов. Дозы выше 0,3 мкг/кг/мин снижают почечный кровоток, кровоснабжение внутренних органов, тонус и моторику желудочно-кишечного тракта.
Повышает проводимость, возбудимость и автоматизм миокарда. Увеличивает потребность миокарда в кислороде. Ингибирует индуцированное антигенами высвобождение гистамина и лейкотриенов, устраняет спазм бронхиол, предотвращает развитие отека их слизистой оболочки.
Действуя на α-адренорецепторы кожи, слизистых оболочек и внутренних органов вызывает сужение сосудов, снижение скорости всасывания местноанестезирующих средств, увеличивает продолжительность действия и понижает токсическое влияние местной анестезии. Стимуляция β2- адренорецепторов сопровождается усилением выведения калия из клетки и может привести к гипокалиемии. При интракавернозном введении уменьшает кровенаполнение пищеристых тел.
Расширяет зрачки, способствует снижению продукции внутриглазной жидкости и внутриглазного давления. Вызывает гипергликемию (усиливает гликогеногенез и глюконеогенез) и повышает содержание в плазме крови свободных жирных кислот, улучшает тканевый обмен. Слабо стимулирует центральную нервную систему, проявляет противоаллергическое и противовоспалительное действие.
Терапевтический эффект развивается практически мгновенно при внутривенном введении (продолжительность действия -1-2 минуты), через 5-10 минут после подкожного введения (максимальный эффект – через 20 минут), при внутримышечном введении время начала эффекта вариабельно.
Фармакокинетика. При внутримышечном или подкожном введении быстро всасывается; максимальная концентрация в крови достигается через 3-10 минут. Проникает через плацентарный барьер, в грудное молоко, не проникает через гематоэнцефалический барьер. Метаболизируется моноаминоксидазой ( в ванилилминдальную кислоту) и катехол-О- метилтрансферазой ( в метанефрин) в клетках печени, почек, слизистой оболочки кишечника, аксонах. Период полувыведения при внутривенном введении составляет 1-2 минуты. Экскреция метаболитов осуществляется почками.
В защищенном от света и недоступном для детей месте, при температуре не выше 25 °C.
2 года. Не применять по истечении срока годности.
Раствор для инъекций 1,8 мг/мл по 1 мл в ампулах.
По 5 ампул с лекарственным средством помещают во вкладыш из плёнки поливинилхлоридной.
По 2 вкладыша, листок-вкладыш по применению и нож ампульный или скарификатор ампульный помещают в пачку из картона.
При использовании ампул с точкой, насечкой, кольцом разлома нож ампульный или скарификатор не вкладывают.
Предприятие-производитель
СОАО «Ферейн»
Республика Беларусь, г. Минск, пер. С. Ковалевской, д. 52а, тел. 213-16-37.
Источник
