Алкоголь и склероз сосудов головного мозга в

Вред спиртных напитков очевиден, однако не стоит считать, что атеросклероз и алкоголь — это такие уж несовместимые понятия. Есть мнение, что употребление в небольших количествах спиртосодержащих напитков при атеросклерозе дает положительный эффект. Для справки: ВОЗ запрещает употреблять алкоголь как средство для лечения каких-либо заболеваний!
Описание заболевания
Атеросклероз — это поражение крупных артерий, которое приводит к расстройствам гемодинамики. При атеросклерозе на внутренних оболочках сосудов откладываются холестериновые бляшки, в результате чего просвет сосудов сужается, а органы начинают получать недостаточное количество питательных веществ.
Проявляется атеросклероз в основном стенокардическими приступами и ведет к развитию опасных заболеваний: кардиосклероз, инфаркт, ишемическая болезнь сердца, аневризмы. В настоящее время заболеваемость атеросклерозом крайне распространена, этот недуг встречается чаще чем онкология, травмы и инфекционные заболевания.
Причинами атеросклероза являются следующие неустранимые факторы:
- возраст;
- пол — мужчины болеют чаще;
- наследственность.
Имеются также устранимые факторы:
- курение;
- несбалансированное питание;
- сидячий образ жизни.
Кроме того, атеросклероз развивается в результате заболеваний:
- артериальная гипертония;
- нарушение липидного обмена;
- сахарный диабет;
- ожирение;
- интоксикации и инфекционные заболевания.
Общими симптомами атеросклероза являются:
- человек плохо выглядит (старше своих лет);
- в области век и локтей появляются ксантомы — желтые бляшки.
При атеросклерозе артерий сердца:
- боли в груди;
- замирание сердца;
- перебои в работе сердца;
- одышка.
При атеросклерозе артерий головного мозга:
- головные боли;
- головокружение;
- плохая память.
При атеросклерозе нижних конечностей:
- слабая пульсация в бедренных и подколенных артериях;
- боли в мышцах ног при ходьбе;
- язвенные и некротические изменения стоп.
Как влияет алкоголь на сосуды?
Спиртное расширяет сосуды, и даже способствует растворению холестерина, но так происходит только в том случае, если доза спиртного небольшая и нерегулярная.
Если пить много и часто, то происходит обратный эффект: алкогольные напитки начинают разрушать вещества, которые нужны организму для того, чтобы избавляться от холестериновых бляшек. Причем алкоголь, который длительное время попадает в кровь, приводит к тому, что сосуды сначала расширяются, но через некоторое время резко сужаются. Такие скачки быстро изнашивают сосуды, делают их более хрупкими и даже могут привести к их разрыву.
Влияние алкоголя на мозг
Исследования, которые много лет проводятся учеными, показали, что люди, часто и в больших дозах употребляющие спиртные напитки, имеют с сосудами головного мозга больше проблем, чем те, кто не пьет совсем. Под влиянием спиртосодержащих напитков в мозговых артериях происходят процессы, которые обратить вспять невозможно:
- отек мозга;
- инсульт;
- отклонения психики.
К тому же лечение этих недугов также не даст положительной динамики. Ученые исследовали мозг людей, которые скончались от алкогольного отравления, и выяснили, что у них в мозгу происходили изменения, точно такие же, как при отравлении ядами и химическими веществами.
Употребление спиртных напитков в умеренном количестве
Так можно ли употреблять спиртные напитки при атеросклерозе и ишемической болезни сердца? Ученые проводят исследования не только по поводу вреда алкоголя, но и его пользы. В ходе этих исследований было определено, что те люди, которые умеренно употребляют алкогольную продукцию, меньше рискуют умереть от ишемии сердца, чем те, кто злоупотребляет или вообще отказывается от алкоголя.
Умеренная доза спиртных напитков влияет на свертываемость крови, растворяет холестерин и слегка расширяет сосуды, усиливая кровообращение. Все эти факторы препятствуют закупорке сосудов.
Что такое умеренные дозы? Для мужчин это не более 50 г водки, или бокала сухого вина, или 0,5 л пива в сутки. Женская доза — в 2 раза меньше. При атеросклерозе лучше употреблять сухое красное вино из винограда. В отличие от водки, в вине в небольших количествах, но все же имеются полезные вещества — катехины и биофлавоноиды.
Курение при атеросклерозе
А вот курение и атеросклероз сосудов — понятия несовместимые. Курение приводит к тромбозу, инсульту, инфаркту, ишемическому кризу.
Никотин и вредные смолы, содержащиеся в табачном дыме, приводят к воспалительным процессам в стенках сосудов, что в результате истончает их. Кроме того, курение повышает артериальное давление, так как оказывает на сосуды суживающее действие. В результате уровень холестерина в крови увеличивается, кровоток замедляется, а сосуды закупориваются. Такие явления могут привести к летальному исходу. Так что курить при атеросклерозе категорически запрещено! Некоторые думают, что курение кальяна менее вредно, это не так: в нем тоже содержится никотин.
На атеросклероз влияет как алкоголь, так и курение. Особенно, если эти пагубные привычки совмещаются. Алкоголь даже в малых дозах приводит к расширению сосудов, а если выпив бокал вина, закурить сигарету, то сосуды тотчас сужаются, а это опять вредная для сосудов “гимнастика”. Поэтому если человек хочет сохранить свои сосуды здоровыми и никогда не знать, что такое атеросклероз, необходимо избавляться от пагубных привычек, вести здоровый и активный образ жизни, правильно питаться. А по вечерам можно в спокойной обстановке расслабиться и выпить бокал хорошего красного вина.
Источник
Атеросклероз — это заболевание сосудистой системы, характеризующееся хроническим и прогрессирующим течением, возникает преимущественно у людей пожилого возраста.
Патогенез этой болезни состоит в образовании атеросклеротических бляшек на интиме артерий, перекрытии просвета сосудов и нарушении кровоснабжения органов и мягких тканей.
Эта болезнь часто сочетается с другими патологиями, такими как стенокардия, сахарный диабет второго типа, гипертоническая болезнь, метаболический синдром и ожирение.
В большинстве случаев прогноз при отсутствии адекватного лечения неблагоприятный из-за возникновения осложнений, таких как геморрагический или ишемический инсульт, инфаркт миокарда, транзиторная ишемическая атака и гангрена нижних конечностей.
Факторы риска развития атеросклероза:
- Длительная гиперхолестеринемия вследствие нарушения диеты, семейной склонности к дислипидемии, ожирения, метаболического синдрома, эндокринных заболеваниях (гипотиреозе, болезни Иценко-Кушинга, сахарном диабете).
- Повреждения стенки сосудов крупного и среднего калибров — из-за гемодинамических причин (повышенное давление крови в местах бифуркации сосудов), при злоупотреблении алкоголем, курении, недостаточной физической активности, повышенном давлении, склонности к тромбозам и тромбоэмболии.
Возможно ли избежать возникновения атеросклероза и ишемической болезни сердца с помощью регулярного потребления алкоголя?
Бытует мнение, что у людей, регулярно употребляющих алкоголь, сосуды без атеросклеротических бляшек.
Чаще всего такое утверждение можно услышать от врачей-патологоанатомов.
Но следует помнить, что это лишь субъективное мнение, сформированное на протяжении работы.
У людей, употребляющих алкогольные напитки в больших количествах, есть риск смерти от других заболеваний еще до развития атеросклеротических изменений сосудов.
Также на отсутствие бляшек на секционном исследовании влияет недостаточность питания и сниженное усвоение белков и жиров у алкоголиков.
Алкоголь на самом деле имеет способность в некоторой мере растворять жиры, так как по своей химической природе этиловый спирт — это амфифильное вещество, растворяющее и водные, и жировые соединения.
Эффекты алкоголя при чрезмерном употреблении
Прием алкогольных напитков в таком количестве, которое сможет повлиять на атеросклеротические бляшки и реологию крови, неизбежно приведет к алкоголизму и связанных с ним заболеваниям — алкогольной кардиомиопатии, энцефалопатии и алкогольной болезни печени.
Также излишнее количество алкоголя влияет на соотношение фракций холестерина — снижает липопротеиды высокой плотности (антиатерогенные) и повышает липопротеиды низкой и очень низкой плотности, триглицериды.
Кроме того, при регулярном чрезмерном употреблении крепких напитков развивается нарушение всех обменных процессов, в том числе и жирового, что приводит к неравномерному распределению клетчатки, и возникновению таких заболеваний, как жировая дистрофия печени и жировая дистрофия сердца («тигриное сердце»).
Нарушается и витаминный обмен, а именно витаминов группы В, что сказывается на когнитивных способностях, нервной проводимости и работе желудочно-кишечного тракта.
На стенку сосудов алкоголь влияет следующим образом — сначала значительно расширяет их, а потом сужает.
Такое влияние негативно сказывается на артериях, пораженных атеросклерозом и может привести к разрыву бляшек и значительному нарушению кровообращения.
Влияние больших доз крепких напитков на уровень липидов крови также может быть связанно с культурой застолья и употреблением в качестве закусок к алкоголю пищи, богатой холестерином.
Действие спиртного при употреблении малых доз
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
При умеренном употреблении действительно, атеросклероз и алкоголь совместимы, кроме того, существуют медицинские исследования о пользе небольших доз алкогольных напитков.
Полезными признаны такие порции — пива — 0,33 л, вина — 150 миллилитров, водки или коньяка — по 50 миллилитров.
Именно эти дозы считаются терапевтическими, и могут применяться в лечении и профилактике болезней сердечно-сосудистой системы.
Доказано, что умеренное употребление спиртных напитков снижает риск смерти от инфаркта, инсульта, тромбозов и тромбоэмболий.
Употребление 1-2 порций алкоголя снижает риск осложнений после перенесенной операции по решунтированию.
 Также умеренное потребление влияет на количество фибрина и фибриногена в плазме крови, и увеличивает количество профибринолизина — фермента, растворяющего кровяные сгустки, соответственно снижая риск возникновения тромбов и эмболов в сосудах.
Также умеренное потребление влияет на количество фибрина и фибриногена в плазме крови, и увеличивает количество профибринолизина — фермента, растворяющего кровяные сгустки, соответственно снижая риск возникновения тромбов и эмболов в сосудах.
Небольшие дозы таких напитков, так вино, содержат кроме этилового спирта, еще и антиоксиданты (ресвератрол и другие), которые положительно влияют на все виды обменов в организме, и также предупреждают рестеноз — воспаление и нарушение проходимости стентов в полости сосудов.
Медицинские исследования показали, что у женщин, умеренно употребляющих вино, ниже склонность к набору избыточной массы тела, чем у тех, кто совсем не употребляет алкоголь. На протяжении 10 лет исследования первая группа набрала в среднем на 2 килограмма меньше, чем те, кто обходился без вина.
Полностью противопоказано употребление спиртных напитков при:
- При нарушениях работы печени, таких как вирусные, химические и токсические гепатиты, цирроз.
- При патологиях желудочно-кишечного тракта — язвенной болезни желудка или двенадцатиперстной кишки и неспецифическом язвенном колите.
- Болезнях поджелудочной железы — остром и хроническом панкреатите, панкреонекрозе.
- Аллергических заболеваниях — бронхиальной астме и отекеКвинке в анамнезе.
- Перенесенных осложнениях ишемической болезни — инфаркте міокарда и инсульте.
- Нарушениях психики и органических заболеваниях головного мозга, таких как эпилепсия и менингит.
- Онкологических процессах любой локализации.
- Тяжелой гипертонической болезни с поражением других органов.
- Перенесенных ранее черепно-мозговых травмах.
Нежелательно употреблять спиртное при алкоголизме у близких родственников, быстром опьянении от малых доз и нарушениях памяти после застолья.
Необходимо помнить, что алкоголь не является самостоятельным средством для профилактики или лечения любого заболевания, и не может заменять медикаментозные препараты.
Также важна и культура употребления алкогольных напитков — пить можно только во время еды, на голодный желудок даже небольшая доза может спровоцировать химический ожог слизистой, и в дальнейшем привести к язвенной болезни.
Рекомендовано употреблять алкоголь вместе с вечерним приемом пищи или за два часа до него.
Как закуску необходимо употреблять нежирные продукты, например овощные салаты, мясо птицы, нежирные сорта сыра, фрукты.
При употреблении некоторых лекарственных препаратов запрещены спиртные напитки, например при лечении гипертонии бета-блокаторами и диуретиками, при приеме курса антибактериальной терапии и при лечении нестероидными противовоспалительными средствами (Аспирин).
Также запрещено сочетать антидепрессанты и алкоголь, это может привести к прогрессированию заболевания.
Диета и физические нагрузки при лечении атеросклероза
 Лечение атеросклероза состоит в сочетании немедикаментозных и медикаментозных методов — изменение способа жизни, соблюдения диеты, отказе от вредных привычек, медикаментозных средств.
Лечение атеросклероза состоит в сочетании немедикаментозных и медикаментозных методов — изменение способа жизни, соблюдения диеты, отказе от вредных привычек, медикаментозных средств.
При необходимости проводится в процессе лечения патологии хирургическое вмешательство.
Диета при атеросклерозе гипокалорийная, гиполипидемическая, и направлена на постепенное замещение продуктов животного происхождения.
К таким продуктам относятся:
- свинина;
- баранина и другие жирные сорта мяса;
- субпродукты;
- сало;
- куриные яйца.
Жирная и жареная еда и фастфуды постепенно заменяются на молочно-растительную пищу.
Рацион должен включать в себя продукты, богатые клетчаткой. К такой пище относят салаты; капусту; зелень; злаки и бобовые; цельнозерновой хлеб; отруби.
Следует в рацион ввести источники полезных ненасыщенных жиров (рыбу, растительные масла, авокадо, семена и орехи) и белков (белок яиц, мясо птицы, нежирная телятина, говядина, молочные продукты).
Рекомендовано употреблять в день 1,5 — 2 литра негазированной воды, уменьшить употребление чая и кофе, полностью исключить газированные воды, энергетические напитки.
Важную роль в лечении атеросклероза имеет физическая активность, начиная с минимальной. Рекомендуется практиковать:
- ходьбу;
- аэробику;
- бег;
- разминку;
- лечебную физкультуру;
- занятия в спортивном зале;
- плавание.
Необходимо помнить, что начинать заниматься физкультурой нужно постепенно, следить за самочувствием, пульсом и уровнем артериального давления.
Повышать количество нагрузок целесообразно только при нормальной переносимости и отсутствии противопоказаний.
Использование медикаментозного лечения
 При отсутствии положительных результатов от использования диеты и спортивных нагрузок применяется медикаментозная терапия.
При отсутствии положительных результатов от использования диеты и спортивных нагрузок применяется медикаментозная терапия.
Для проведения лечения при помощи медпрепаратов используются средства, относящиеся к различным группам фармацевтических средств.
Применение медикаментов следует сопровождать соблюдением установленной диеты и спортивных нагрузок для организма.
Медикаментозное лечение включает:
- Препараты с гиполипидемическим действием статины (Симвастатин, Ловастатин, Аторвастатин, Флувастатин, Правастатин);
- Никотиновая кислота, фибраты(Фенофибрат, Безафибрат, Ципрофибрат), пробукол, секвестранты желчных кислот.
- Антиагреганты — Ацетилсалициловая кислота, Магникор,Аспаркам, Кардиомагнил, Плавикс, Клопидогрель.
- Препараты с антикоагулятным действием — Гепарин, Еноксипарин.
- Вазоактивные препараты — Вазопростан, Цилостазол.
- Спазмолитические препараты (Но-шпа, Дротаверин, Папаверин, Риабал).
- Витаминопрепараты(витамины С, группы В, аскорутин), седативная и успокаивающая терапия (Афобазол, Глицин, Валокордин, Донормил), ноотропные препараты (Аминалон, Ноотропил, Билобил, Фенотропил).
- Местное лечение осложнений атеросклероза (антибактериальные мази), фитотерапия.
Также необходимо лечить сопутствующие заболевания.
Для лечения стенокардии применяют нитраты для купирования болевых приступов, антиагреганты и антикоагулянты.
Гипертоническую болезнь лечат путем использования ингибиторов АПФ, антагонистов кальция, бета-блокаторов, диуретиков и антагонистов рецепторов ангиотензина.
Терапию сахарного диабета применяют применяют пероральные сахаропонижающие препараты, например Метформин.
Антагонисты кальция также положительно влияют на тонус сосудов и расширяют их, увеличивая приток крови к органам.
Особенно важным это свойство является при атеросклерозе сосудов головного мозга. Применяют такие препараты, как Верапамил, Амлодипин, Коринфар, Адалат, Нимодипин.
В профилактике атеросклероза главным является комплексный подход, который состоит в лечении сопутствующих заболеваний (гипертонической болезни, сахарного диабета и других), соблюдении рациональной гипокалорийной диеты и минимальной физической активности.
Требуется проводить мониторинг показателей давления (нормальные цифры — меньше 130 на 90, оптимальное — меньше 120 на 80) и липидного профиля крови (уровень общего холестерина — меньше 5,5). Уровень глюкозы в крови должен быть в пределах от 3,3 до 5,5. Следует также своевременно лечить хронические болезни.
О влиянии алкоголя на организм рассказано в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
Согласно определению экспертов ВОЗ (Всемирной организации здравоохранения), атеросклероз сосудов головного мозга – это заболевание, при котором происходят различные изменения внутренней оболочки артерий. На интиме могут откладываться липиды, сложные углеводы, компоненты крови, соли кальция. Нарушается скорость тока крови по сосудам, в результате чего головной мозг получает недостаточное количество кислорода и питательных веществ. В Юсуповской больнице проводят комплексную диагностику церебрального атеросклероза. С помощью новейшей аппаратуры врачи определяют степень нарушения мозгового кровотока, уровень гипоксии вещества головного мозга.
Склероз сосудов происходит в результате нарушения липидного и белкового обмена в организме и сопровождается отложением холестерина, ЛПНП и ЛПОНП (липопротеинов низкой и очень низкой плотности) на стенках сосудов. Формируются атеросклеротические бляшки, которые постепенно уменьшают просвет артерий. Они бывают фиброзными и холестериновыми. Чем меньше диаметр, мозговой артерии, тем меньше поступает крови тканям головного мозга. Полная закупорка приводит к некрозу тканей.
В Юсуповской больнице созданы все условия для лечения пациентов, страдающих склерозом сосудов головного мозга:
- Комфортные палаты;
- Диетическое питание;
- Высокая квалификация врачей;
- Внимательное отношение медицинского персонала ко всем пожеланиям пациентов и их родственников.
Неврологи проводят комплексную терапию нарушений функции головного мозга эффективнейшими лекарственными средствами, которые обладают минимальным спектром побочных эффектов. Специалисты клиники реабилитации применяют инновационные методики восстановления нарушенных функций. Доктора медицинских наук используют авторские методики лечения когнитивных нарушений. Пациенты и их родственники получают психологическую поддержку.
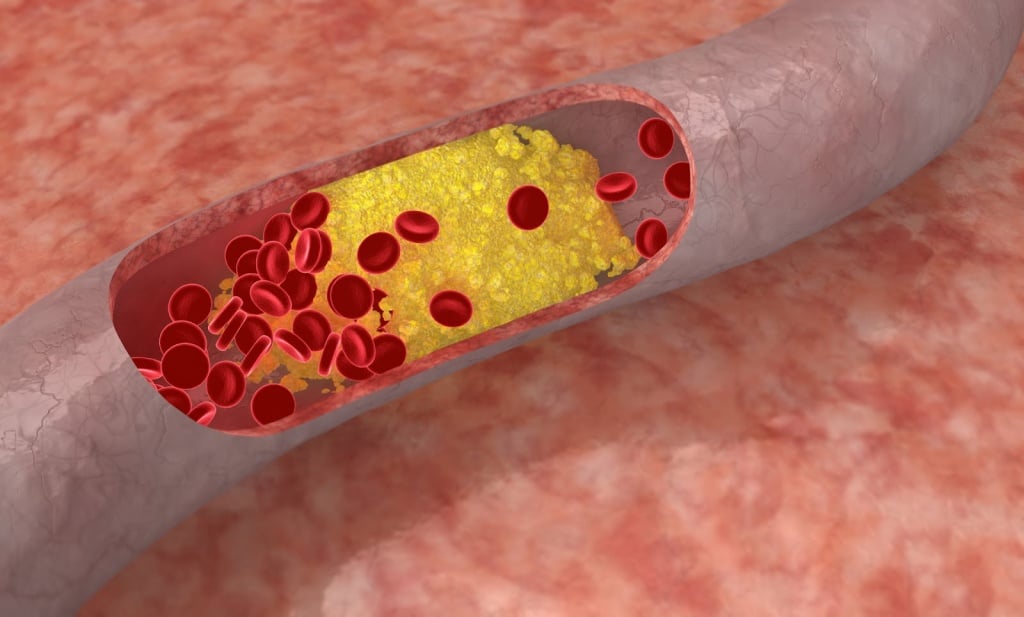
Причины развития
Причины возникновения склероза зависят от факторов риска. Они бывают модифицируемыми, то есть мы можем повлиять на них, и немодифицируемыми. К модифицируемым факторам риска развития церебрального атеросклероза относятся:
- Курение;
- Употребление чрезмерных доз алкоголя;
- Нехватка растительной пищи в рационе;
- Низкая физическая активность;
- Стресс;
- Избыточный вес;
- Дислипидемия;
- Сахарный диабет;
- Артериальная гипертензия.
Учёные выделяют следующие немодифицируемые факторы, которые увеличивают вероятность развития склероза церебральных сосудов:
- Пол – мужчины страдают чаще, это объясняется тем, что у женщин эстроген обладает ангиопротекторной функцией;
- Возраст – заболеванию более подвержены мужчины старше 45, женщины – 50+ или с ранней менопаузой;
- Случаи атеросклероза у родственников.
Атеросклероз сосудов головного мозга чаще всего возникает в следующих местах:
- Брахиоцефальный ствол;
- Сонная артерия (общая и наружная сонная);
- Мозговые артерии (передняя, задняя и средняя);
- Позвоночная артерия и другие мелкие сосуды.
Чаще всего склероз сосудов головного мозга диагностируется у людей, которые ведут малоподвижный образ жизни, употребляют спиртные напитки, курят сигареты, злоупотребляют жареной пищей и имеют избыточный вес.
Мнение эксперта
Автор: Алексей Владимирович Васильев
Врач-невролог, руководитель НПЦ болезни двигательного нейрона/БАС, кандидат медицинских наук
Атеросклероз сосудов головного мозга — это коварное заболевание, которое диагностируется у пациентов в возрасте старше 45 лет. Начальная стадия протекает практически незаметно, поэтому больные обращаются за помощью уже в запущенном состоянии. Болезни подвержены люди, у которых есть родственники с атеросклерозом, поэтому им рекомендуется проводить регулярную диагностику, чтобы выявить болезнь на начальной стадии.
Болезнь возникает из-за скопления холестериновых бляшек. Чаще всего склероз СГМ диагностируется у людей, которые ведут неактивный образ жизни, употребляют табак и спиртные напитки, злоупотребляют жареной пищей и имеют избыточный вес.
Заболевание развивается в несколько этапов. Начальный протекает бессимптомно, распознать его очень сложно. Однако все стадии сопровождаются различными симптомами:
- Начальная. Возникают головные боли и головокружение, которые чаще всего списываются на переутомление. Стоит учитывать, что после сна симптомы пропадают.
- Прогрессирующая. Отличается усиленными симптомами предыдущего этапа, у пациента наблюдается эмоциональная неустойчивость, человек впадает в депрессию.
- Декомпенсация. Является самой сложной формой заболевания, при которой происходит инсульт или паралич. У пациента наблюдаются провалы в памяти, ему необходим постоянный уход.
Заболевание максимально остро переносится человеком, так как проявляются осложнения, которые заканчиваются полной потерей дееспособности или, еще хуже, смертью больного.
Стадии заболевания
Заболевание развивается в несколько этапов. Начальный протекает бессимптомно, распознать его очень сложно. Однако все стадии сопровождаются различными симптомами:
- В начальной стадии возникают головные боли и головокружение, которые чаще всего списываются на переутомление. Стоит учитывать, что после сна симптомы пропадают;
- Прогрессирующая стадия характеризуется усилением выраженности симптомов предыдущего этапа. У пациента наблюдается эмоциональная неустойчивость, он часто впадает в депрессию;
- Декомпенсация – самая сложная стадия заболевания, при которой происходит инсульт или паралич. У пациента наблюдаются провалы в памяти, ему необходим постоянный уход. Заболевание максимально остро переносится человеком, так как проявляются осложнения, которые заканчиваются полной потерей дееспособности или, еще хуже, смертью больного.

Симптомы и признаки
Симптомы склероза церебральных сосудов зависят от степени несоответствия потребностей мозга в кислороде и возможностями организма, а также от продолжительности патологического процесса. Мозговая ткань потребляет до 25 % всего кислорода, попадающего в организм, и до 70 % глюкозы, так как запасов гликогена, откуда другие ткани берут ее, у мозга нет. Есть предположение, что, если задержать дыхание на 10 секунд, мозг в состоянии использовать весь кислород, который есть на данный момент в его тканях.
При развитии склеротических процессов в мозговых сосудах постепенно увеличивается дефицит кислорода. Он становится причиной появления первых симптомов, на которые нужно обратить особое внимание:
- Появляются проблемы со сном, человек просыпается более уставшим;
- Появляются впервые или учащаются головные боли по типу мигрени;
- Ухудшается память, человек становится рассеянным, ему трудно сконцентрироваться на задаче;
- Возникает постоянная вялость, развивается депрессивное настроение.
На начальной стадии все предыдущие «звоночки» становятся более выраженными, усиленными. Вдобавок к вышеперечисленному возникают головокружения, шум в ушах и мелькание «мушек» перед глазами, появляется ощущение тяжести в голове.
На данной стадии около 90% пациентов жалуются на головные боли мигренозного характера. Они отличаются от обычных тем, что могут появляться в любое время суток. Провоцирует их возникновение физическая или умственная работа, стресс, нахождение в душном помещении. К характерным пульсирующим или давящим болевым ощущениям добавляется светобоязнь и непереносимость шума. Обычные обезболивающие средства не облегчают состояние.
Вторая стадия болезни характеризуется сочетанием жалоб, аналогичных начальной стадии, но состояние усугубляется появлением неврологической микросимптоматики:
- Оживают рефлексы орального автоматизма;
- Нарушается иннервация мимических мышц, отклоняется язык в сторону повреждения;
- Возникают координаторные и глазодвигательные расстройства;
- Снижается скорость рефлексов, могут быть судороги или даже параличи (полные/частичные);
- Активные движения замедляются, увеличивается тонус мышц;
- Провалы в памяти увеличиваются, заостряются отрицательные черты характера, возможны психозы.
В третьей стадии количество жалоб уменьшается, но память ухудшается все сильнее. Трудовые навыки теряются. Развивается деменция (слабоумие) – больной не помнит свою семью, не может ухаживать за собой самостоятельно. Крайне высок риск возникновения инсульта.
Диагностика
В Юсуповской больнице есть все необходимое оборудование для проведения полного объема диагностики. Опытные неврологи внимательно относятся к каждому пациенту, выслушивают их жалобы и тщательно собирают анамнез с целью постановки правильного диагноза. Для уточнения данного заболевания необходимо выяснить наличие сопутствующих факторов:
- Вредных привычек – курения, употребления алкоголя и наркотических веществ;
- Родственников с таким же заболеванием;
- Сахарного диабета, инфаркта миокарда;
- Перенесенного острого нарушения мозгового кровообращения;
- Поражения магистральных сосудов головы;
- Транзиторных ишемических атак в прошлом.
Из лабораторных методов обследования используют анализ крови на выявление следующих изменений:
- Дислипидемии;
- Гипергликемии;
- Гиперкоагуляция;
- Повышения коэффициента атерогенности.
Достоверный метод определения склероза сонной артерии – аускультация в области бифуркации, где общая сонная артерия делится на две крупные ветви — внутреннюю и наружную сонную артерии. При наличии стеноза будет слышен систолический шум.
К наиболее информативным инструментальным исследованиям относят:
- Ультразвуковую допплерографию (дуплексное сканирование) сосудов головы. Суть заключается в том, что с помощью ультразвука можно узнать скорость кровотока с использованием эффекта Доплера. Выполняется в двух режимах – двухмерного (В-режим) и транскраниального дуплексного сканирование. Их отличие в том, что В-режим позволяет исследовать кровоток в сосудах, которые не находятся внутри черепа. Транскраниальное сканирование применяют дополнительно при обследовании мозговой ткани на наличие новообразований;
- Ангиографию – визуализацию сосудов с помощью введения в кровоток специального контрастного вещества, которое будет видно на рентгеновских снимках;
- Магнитно-резонансную томографию (МРТ) и компьютерную томографию (КТ). Методы нейровизуализации позволяют выявить нарушения кровообращения головного мозга (ишемии, инсульты), сосудистые мальформации (аневризмы, расслоения), а также новообразования. МРТ предпочтительнее, так как отсутствует лучевая нагрузка, и этот метод является неинвазивным. Но с помощью КТ можно выявлять минимальные изменения и получать трехмерное изображение внутренних органов, артерий и вен, суставов и костей.

Лечение
Тактика лечения направлена на устранение окклюзии сосуда (если это возможно), стимуляцию развития коллатерального кровообращения и предотвращение прогрессирования склероза с возможными осложнениями. Лечение начинается с регулировки образа жизни пациента – отказа от курения и употребления алкоголя, увеличения двигательной активности, коррекции питания и наблюдения за уровнем артериального давления, сахара и холестерина крови. К дополнительным, но не менее важным методам лечения относят физиотерапию: бальнеотерапию, массаж и другие процедуры.
Физическая активность должна соответствовать возрасту и уровню физической подготовки, быть регулярной и строго дозированной. Она увеличивает поступление кислорода и скорость кровообращения во всем организме. Физнагрузка поможет снизить уровень холестерина, вес, если он избыточный.
Медикаментозная терапия проводится препаратами следующих фармакологических групп:
- Статинами, снижающими уровень определенных фракций липидов;
- Антиагрегантами, снижающими вязкость крови;
- Ноотропами, улучшающими мозговое кровообращение;
- Гипотензивными средствами;
- Препаратами, снижающими уровень глюкозы в крови (если пациент страдает сахарным диабетом).
Статины снижают концентрацию липопротеинов низкой и очень низкой плотности, которые и откладываются на стенках сосудов. Антиагреганты повышают свертываемость крови для предотвращения скапливания эритроцитов на атеросклеротической бляшке. Эти две группы препаратов защищают от прогрессирования склероза и риска возникновения инсульта.
Ноотропные препараты в свою очередь обладают стимулирующим действием на интегративную функцию головного мозга. Регулируя энергетические процессы в клетках, они борются с гипоксией, а также улучшают кровоснабжение центральной нервной системы. Прием ноотропов улучшает трофику нервной ткани, что приводит к повышению мозговой деятельности, активации оперативной и долговременной памяти, восстановлению гемодинамики после инсульта, травмы мозга. Гипотензивная терапия преследует цели по снижению артериального давления ниже 140/90 для предотвращения возникновения осложнений.
Диета
Пациентам, страдающим церебральным атеросклерозом, диетологи назначают диету № 10С. Она заключается в уменьшении поступления в организм животного жира, легкоусвояемых углеводов и холестерина, а также соли до 5–7 грамм в сутки. Рекомендуется питаться растительной пищей и морепродуктами.
Рацион должен включать продукты, которые содержат в себе витамины группы В и витамин С, пищевые волокна, калий, магний (растительные масла, овощи и плоды, морепродукты, творог). Готовые блюда должны быть пресными. Отдается предпочтение отварной пище, иногда допускается запекание. Температура пищи обычная.
В сутки пациент должен получать не больше 2200–2600 ккал. Продукты питания должны содержать:
- Белков 90–100 г (50 % животных);
- Жиров 70–80 г (40 % растительных);
- Углеводов 300–350 г (50 г сахара).
Низкие числа рекомендуются при сопутствующем ожирении. Пациентам рекомендуют употреблять до 1,2 литров воды в сутки, поваренной соли – не больше 7 г. Запрещается употреблять любые виды жирных, соленых и острых продуктов: жирные сорта мяса, рыбы, птицы, консервы, колбасу, икру, копченую и соленую рыбу, сдобное и слоеное тесто, жирную молочную продукцию, рис, манку, макаронные изделия, различные соленые и острые закуски и соусы.
Примерное меню на один день выглядит следующим образом:
- Первый завтрак: нежирный творог с небольшой горстью орехов и кураги, белковый омлет, некрепкий чай;
- Второй завтрак: свежее яблоко;
- Обед: щи из свежей капусты, биточки мясные паровые (куриные), овощное соте, компот;
- Перекус: отвар шиповника, яблоко или груша;
- Ужин: салат из помидоров и морской капусты, запеченная рыба в духовке и отварной картофель, чай с лимоном;
- На ночь: стакан 1% кефира.

Хирургические вмешательства
Оперативные вмешательства при стенозах сонных артерий рекомендовано пациентам со сужением просвета сосуда более 60 % (NASCET). При данной патологии возможно два вида оперативных вмешательств: каротидная эндартерэктомия и каротидная ангиопластика. Вид операции определяет лечащий врач на основе анамнеза, данных обследования и возможных рисков.
Каротидная эндартерэктомия (КЭА) – открытое хирургическое вмешательство, направленное на удаление внутренней стенки сонной артерии, пораженной атеросклеротической бляшкой. Техника выполнения операции, следующая:
- Под наркозом, на шее выполняется разрез в проекции сонной артерии;
- Сосуд выделяется и вскрывается в месте сужения;
- Выполняется установка временного шунта для обеспечения кровотока головного мозга;
- Затем удаляется внутренняя часть стенки сосуда с атеросклеротической бляшкой;
- После производится пластика артерии, и рана послойно ушивается.
Каротидная ангиопластика со стентированием (КАС) – малоинвазивная рентгенохирургическая операция, которая заключается в установке стента в месте сужения. Стент представляет собой трубочку, сделанную из специальной металлической сетки. Первые этапы стентирования такие же, как и при ангиографии:
- Подготовка;
- Местное обезболивание;
- Прокол ?

