Анатомия сосудов сердца при коронарографии
На данный момент существует множество вариантов классификаций коронарных артерий принятых в разных странах и центрах мира. Но, по нашему мнению, существуют определенные терминологические разногласия между ними, что создает трудности при трактовке данных коронарографии специалистами разного профиля.
Нами проведен анализ литературного материала по анатомии и классификации коронарных артерий. Данные литературных источников сопоставлены с собственными. Разработана рабочая классификация коронарных артерий в соответствии с номенклатурой принятой в англоязычной литературе.
Коронарные артерии
С анатомической точки зрения, система коронарных артерий делится на две части – правую и левую. С позиций хирургии, коронарное русло делится на четыре части: левая основная коронарная артерия (ствол), левая передняя нисходящая артерия или передняя межжелудочковая ветвь (ПМЖВ) и ее ветви, левая огибающая коронарная артерия (ОВ) и ее ветви, правая коронарная артерия (ПКА) и ее ветви.
Крупные коронарные артерии формируют артериальное кольцо и петлю вокруг сердца. В формировании артериального кольца участвуют левая огибающая и правая коронарные артерии, проходя по атриовентрикулярной борозде. В формировании артериальной петли сердца участвуют передняя нисходящая артерия из системы левой коронарной артерии и задняя нисходящая, из системы правой коронарной артерии, либо из системы левой коронарной артерии – из левой огибающей артерии при левом доминантном типе кровоснабжения. Артериальное кольцо и петля являются функциональным приспособлением для развития коллатерального кровообращения сердца.
Правая коронарная артерия
Правая коронарная артерия (right coronary artery) отходит от правого синуса Вальсальвы и проходит в венечной (предсердно-желудочковой) борозде. В 50 % случаев сразу же у места отхождения она отдает первую ветвь – ветвь артериального конуса (conus artery,conus branch, CB), которая питает infundibulum правого желудочка. Второй ее ветвью является артерия синусно-предсердного узла (S-A node artery, SNA) , уходящая от правой венечной артерии назад под прямым углом в промежуток между аортой и стенкой правого предсердия, а затем по его стенке – к синусно-предсердному узлу. Как ветвь правой коронарной артерии данная артерия встречается в 59% случаев. В 38% случаев артерия сино-атриального узла является ветвью левой огибающей артерии. И в 3% случаев имеется кровоснабжение сино-атриального узла из двух артерий (как от правой, так и от огибающей). В передней части венечной борозды, в области острого края сердца, от правой коронарной артерии отходит правая краевая ветвь (ветвь острого края, acute marginal artery, acute marginal branch, AMB), чаще от одной до трех, которая в большинстве случаев достигает верхушки сердца. Затем артерия поворачивает назад, ложится в заднюю часть венечной борозды и доходит до «креста» сердца (место пересечения задней межжелудочковой и атриовентрикулярной борозд сердца).
При так называемом правом типе кровоснабжения сердца, наблюдающимся у 90% людей, правая коронарная артерия отдает заднюю нисходящую артерию (PDA), которая проходит по задней межжелудочковой борозде на различное расстояние, отдавая ветви к перегородке (анастомозирующие с аналогичными ветвями из передней нисходящей артерии, последние как правило длиннее первых), правому желудочку и ветви к левому желудочку. После отхождения задней нисходящей артерии (PDA), ПКА продолжается за крест сердца как правая задняя атрио-вентрикулярная ветвь (right posterior atrioventricular branch) вдоль дистальной части левой атриовентрикулярной борозды, оканчиваясь одной или несколькими заднелатеральными ветвями (posterolateral branches), питающими диафрагмальную поверхность левого желудочка. На задней поверхности сердца, тотчас ниже бифуркации, в месте перехода правой коронарной артерии в заднюю межжелудочковую борозду, от нее берет начало артериальная веточка, которая, прободая межжелудочковую перегородку, направляется к атриовентрикулярному узлу – артерия атриовентрикулярног узла (atrioventricular node artery, AVN).
Ветви правой коронарной артерии васкуляризируют: правое предсердие, часть передней, всю заднюю стенку правого желудочка, небольшой участок задней стенки левого желудочка, межпредсердную перегородку, заднюю треть межжелудочковой перегородки, сосочковые мышцы правого желудочка и заднюю сосочковую мышцу левого желудочка.
Левая коронарная артерия
Левая коронарная артерия (left coronary artery) начинается от левой задней поверхности луковицы аорты и выходит на левую сторону венечной борозды. Главный ствол ее (left main coronary artery, LMCA) обычно короткий (0-10 мм, диаметр варьирует от 3 до 6 мм) и делится на переднюю межжелудочковую (left anterior descending artery, LAD) и огибающую (left circumflex artery, LCx) ветви. В 30-37 % случаев здесь отходит третья ветвь – промежуточная артерия (ramus intermedius, RI), пересекающая косо стенку левого желудочка. ПМЖВ и ОВ образуют между собой угол, который варьирует от 30 до 180°.
Передняя межжелудочковая ветвь
Передняя межжелудочковая ветвь располагается в передней межжелудочковой борозде и идет к верхушке, отдавая по ходу передние желудочковые ветви (диагональные, diagonal artery, D) и передние перегородочные (septal branch)) ветви. В 90% случаев определяется от одной до трех диагональных ветвей. Септальные ветви отходят от передней межжелудочковой артерии под углом примерно 90 градусов, прободают межжелудочковую перегородку, питая ее. Передняя межжелудочковая ветвь иногда входит в толщу миокарда и вновь ложится в борозду и по ней нередко достигает верхушки сердца, где примерно у 78% людей поворачивает кзади на диафрагмальную поверхность сердца и на коротком расстоянии (10-15 мм) поднимается кверху по задней межжелудочковой борозде. В таких случаях она образует заднюю восходящую ветвь. Здесь она часто анастомозирует с конечными ветвями задней межжелудочковой артерии – ветвью правой коронарной артерии.
Огибающая артерия
Огибающая ветвь левой коронарной артерии располагается в левой части венечной борозды и в 38% случаев дает первой ветвью артерию синусно-предсердного узла, а далее артерию тупого края (obtuse marginal artery, obtuse marginal branch, OMB), обычно от одной до трех. Эти принципиально важные артерии питают свободную стенку левого желудочка. В случае, когда имеется правый тип кровоснабжения, огибающая ветвь постепенно истончается, отдавая ветви к левому желудочку. При относительно редком левом типе (10% случаев) она достигает уровня задней межжелудочковой борозды и образует заднюю межжелудочковую ветвь. При еще более редком, так называемом смешанном типе имеются две задних желудочковых ветви правой венечной и от огибающей артерий. Левая огибающая артерия образует важные предсердные ветви, к которым относятся левая предсердная огибающая артерия (left atrial circumflex artery, LAC) и большая анастомозирующая артерия ушка.
Ветви левой венечной артерии васкуляризируют левое предсердие, всю переднюю и большую часть задней стенки левого желудочка, часть передней стенки правого желудочка, передние 2/3 межжелудочковой перегородки и переднюю сосочковую мышцу левого желудочка.
Типы кровоснабжения сердца
Под типом кровоснабжения сердца понимают преобладающее распространение правой и левой коронарных артерий на задней поверхности сердца.
Анатомическим критерием оценки преимущественного типа распространения коронарных артерий служит бессосудистая зона на задней поверхности сердца, образованная пересечением венечной и межжелудочковой борозд, – crux. В зависимости от того, какая из артерий – правая или левая – достигает это зоны, выделяют преимущественный правый или левый тип кровоснабжения сердца. Артерия, достигающая этой зоны, всегда отдает заднюю межжелудочковую ветвь, которая проходит по задней межжелудочковой борозде по направлению к верхушке сердца и снабжает кровью заднюю часть межжелудочковой перегородки. Описан еще один анатомический признак для определения преимущественного типа кровоснабжения. Замечено, что ветвь к атриовентрикулярному узлу всегда отходит от преобладающей артерии, т.е. от артерии, имеющей наибольшее значение в питании кровью задней поверхности сердца.
Таким образом, при преимущественном правом типе кровоснабжения сердца правая коронарная артерия обеспечивает питание правого предсердия, правого желудочка, задней части межжелудочковой перегородки и задней поверхности левого желудочка. Правая коронарная артерия при этом представлена крупным стволом, а левая огибающая артерия выражено слабо.
При преимущественном левом типе кровоснабжения сердца правая коронарная артерия бывает узкой и оканчивается короткими ветвями на диафрагмальной поверхности правого желудочка, а задняя поверхность левого желудочка, задняя часть межжелудочковой перегородки, атриовентрикулярный узел и большая часть задней поверхности желудочка получают кровь из хорошо выраженной крупной левой огибающей артерии.
Кроме того выделяют также сбалансированный тип кровоснабжения, при котором правая и левая коронарные артерии вносят примерно равный вклад в кровоснабжение задней поверхности сердца.
Понятие «преимущественный тип кровоснабжения сердца» хотя и условно, однако основано на анатомическом строении и распределении коронарных артерий в сердце. Поскольку масса левого желудочка значительно больше правого, а левая коронарная артерия всегда снабжает кровью большую часть левого желудочка, 2/3 межжелудочковой перегородки и стенку правого желудочка, ясно, что левая коронарная артерия является преобладающей во всех нормальных сердцах. Таким образом, при любом из типов коронарного кровоснабжения преобладающей в физиологическом смысле является левая коронарная артерия.
Тем не менее понятие «преимущественный тип кровоснабжения сердца» является правомочным, применяется для оценки анатомических находок при коронарографии и имеет большое практическое значение при определении показаний к реваскуляризации миокарда.
Для топического указания мест поражения предложено делить коронарное русло на сегменты
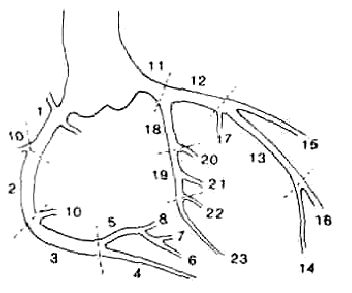
Пунктирными линиями на данной схеме выделены сегменты коронарных артерий.
Таким образом в левой коронарной артерии в передней межжелудочковой ветви ее выделяют три сегмента:
1. проксимальный – от места отхождения ПМЖВ от ствола до первого септального перфоратора или 1ДВ.
2. средний – от 1ДВ до 2ДВ.
3. дистальный – после отхождения 2ДВ.
В огибающей артерии принято также выделять три сегмента:
1. проксимальный – от устья ОВ до 1 ВТК.
2. средний – от 1 ВТК до 3 ВТК.
3. дистальный – после отхождения 3 ВТК.
Правая коронарная артерия поделена на следующие основные сегменты:
1. проксимальный – от устья до 1 ВОК
2. средний – от 1 ВОК до острого края сердца
3. дистальный – до бифуркации ПКА на заднюю нисходящую и постеролатеральную артерии.
Коронарография
Коронарография (коронарная ангиография) – это рентгеновская визуализация коронарных сосудов после введения рентгенконтрастного вещества. Рентгеновское изображение одномоментно записывается на 35 -мм пленку или цифровые носители для последующего анализа.
На данный момент коронарная ангиография является «золотым стандартом» для определения наличия или отсутствия стенозов при коронарной болезни.
Целью проведения коронарной ангиографии является определение коронарной анатомии и степени сужения просвета коронарных артерий. Информация, получаемая при проведении процедуры, включает определение локализации, протяженности, диаметра и контуров коронарных артерий, наличие и степень коронарной обструкции, характеристика природы обструкции (включая наличие атеросклеротической бляшки, тромба, диссекции, спазма или миокардиального мостика).
Полученные данные определяют дальнейшую тактику лечения больного: коронарное шунтирование, интервенция, медикаментозная терапия.
Для проведения качественной ангиографии необходима селективная катетеризация правой и левой коронарных артерий, для чего создано большое множество диагностических катетеров различных модификаций.
Исследование проводится под местным обезболиванием и НЛА через артериальный доступ. Общепризнанными являются следующие артериальные доступы: бедренные артерии, плечевые артерии, лучевые артерии. Трансрадиальный доступ в последнее время завоевал твердые позиции и стал широко применятся в связи с его малой травматичностью и удобством.
После пункции артерии через интрадьюсер вводятся диагностические катетеры с последующей селективной катетеризацией коронарных сосудов. Контрастное вещество вводится дозированно с использованием автоматического инъектора. Выполняются съемки в стандартных проекциях, катетеры и интрадъюсер извлекаются, накладывается компрессионная повязка.
Основные ангиографические проекции
При проведении процедуры ставится цель получить максимально полную информацию об анатомии коронарных артерии, их морфологической характеристике, наличии изменений в сосудах с точным определением локализации и характера поражений.
Для достижения поставленной цели выполняется коронарография правой и левой коронарных артерий в стандартных проекциях. (Их описание приводится ниже). При необходимости проведения более детального исследования выполняются съемки в специальных проекциях. Та или иная проекция является оптимальной для анализа определенного участка коронарного русла и позволяет с наибольшей точностью выявлять особенности морфологии и наличие патологии данного сегмента.
Ниже приводятся основные ангиографические проекции с указанием артерий, для визуализации которых эти проекции являются оптимальными.
Для левой коронарной артерии существуют следующие стандартные проекции.
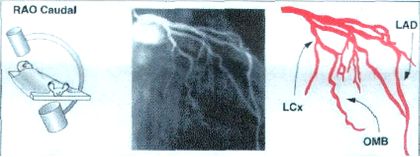
1. Правая передняя косая с каудальной ангуляцией.
RAO 30, caudal 25.
ОВ, ВТК,

2. Правая передняя косая проекция с краниальной ангуляцией.
RAO 30, cranial 20
ПМЖВ, ее септальные и диагональные ветви
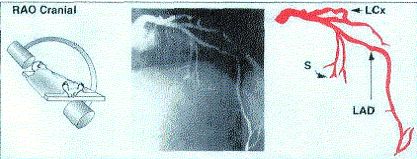
3. Левая передняя косая с краниальной ангуляцией.
LAO 60, cranial 20.
Устье и дистальный участок ствола ЛКА, средний и дистальный сегмент ПМЖВ, септальные и диагональные ветви, проксимальный сегмент ОВ, ВТК.
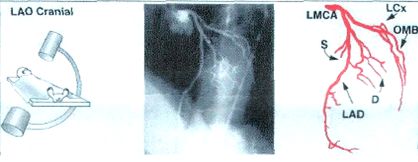
4. Левая передняя косая с каудальной ангуляцией (spider – паук).
LAO 60, caudal 25.
Ствол ЛКА и проксимальные сегменты ПМЖВ и ОВ.
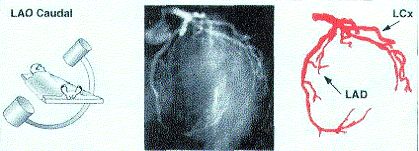
5. Для определения анатомических взаимоотношений выполняется левая боковая проекция.
Для правой коронарной артерии выполняются съемки в следующих стандартных проекциях.
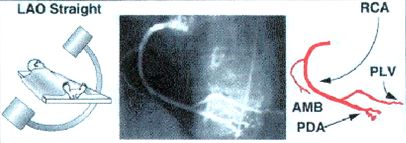
1. Левая косая проекция без ангуляции.
LAO 60, stright.
Проксимальный и средний сегмент ПКА, ВОК.
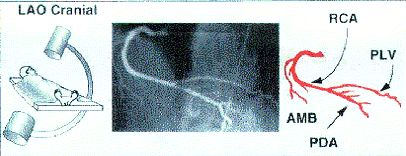
2. Левая косая с краниальной ангуляцией.
LAO 60, cranial 25 .
Средний сегмент ПКА и задняя нисходящая артерия.
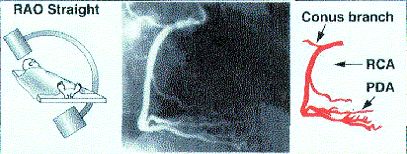
3. Правая косая без ангуляции.
RAO 30, stright.
Средний сегмент ПКА, ветвь артериального конуса, задняя нисходящая артерия.
Профессор, доктор мед. наук Ю.П. Островский
Источник
Физиологические основы
В университетскую программу первых курсов входит изучение строения сердца и его коронарных сосудов. Но чаще всего авторы учебников ограничиваются описанием только крупных сосудов. Клиницисты же используют совершенно иную, но также международную номенклатуру. Коронароангиография и имплантация стентов требуют более подробного описания сосудов сердца, что нашло применение и в международной практике.
Из курса анатомии каждый узнал, что от аорты отходят две артерии, кровоснабжающие само сердце: левая и правая коронарные артерии. Утолщения на корне аорты, из которых и выходят эти артерии, называются соответственно левым и правым коронарными синусами.
Выделяют следующие части левой коронарной артерии (LCA, left coronary artery): главный ствол, который делится на переднюю межжелудочковую ветвь (ramus interventricularis anterior, RIVA или left anterior descending, LAD), а также огибающую артерию (left circumflex coronary artery, LCх).
Главный ствол этой артерии длиной редко превышает 1 см, а далее делится на две свои конечные ветви. Передняя межжелудочковая ветвь располагается на передней поверхности сердца вплоть до его верхушки. На своем протяжении от этой артерии отходят передние желудочковые ветви (диагональные ветви, RD/R.Diag) и передние перегородочные ветви. В коронароангиографии с целью топического указания места поражения предложено делить коронарное русло на сегменты.
Проксимальный сегмент ПМЖВ начинается своим ответвлением от ствола и продолжается до места отхождения от нее первой перегородочной или первой RD, средняя часть – до ответвления второй перегородочной ветви или второй RD, дистальная – до верхушки сердца/после отхождения второй RD.
Огибающая артерия всегда располагается на задней поверхности сердца. В ее проксимальной части от нее отходит ветвь тупого края (obtuse marginal artery, obtuse marginal branch, OMB). В зависимости от места этого ответвления различают проксимальную и дистальную части огибающей ветви. Очень редко от главного ствола между передней межжелудочковой ветвью и огибающей ветвью посередине отходит еще одна ветвь, берущая начало непосредственно из общего ствола – промежуточная артерия (RIM, ramus intermedius).
Выделяют следующие три части правой коронарной артерии (RCA): проксимальную (от устья до первого ее поворота, обычно располагающегося горизонтально), среднюю (от первого до второго поворота) и дистальную (после второго ее поворота до разделения артерии на ветви у «креста» сердца (crux cordis) – места пересечения задней межжелудочковой и атриовентрикулярной борозд сердца). Иногда непосредственно после самого устья от сосуда отходит маленькая ветвь – ветвь артериального конуса (ramus coni arteriosi, CB), а также много мелких ветвей к правому предсердию.
Самой главной из этих ветвей является артерия синоатриального узла (S-A node artery, SNA). Она часто располагается под правым ушком сердца. В редких случаях ветвь артериального конуса имеет собственное устье. Этот вариант всегда следует учитывать, поскольку при коронароангиографии можно принять эту артерию за главный ствол правой коронарной артерии. Перекрыв вход в эту артерию катетером, можно вызвать локальную ишемию и, как следствие, нарушения ритма вплоть до трепетания камер сердца. В передней части венечной борозды, в области острого края сердца, от правой коронарной артерии отходит ветвь острого края (acute marginal artery, AMB), чаще от одной до трех, которая в большинстве случаев достигает верхушки сердца.
Итак, перечислим еще раз все сокращения:
Левая коронарная артерия – left coronary artery (LCA):
– Передняя межжелудочковая ветвь (ПМЖВ), или передняя нисходящая артерия – left anterior descending artery (LAD); иначе – ramus interventricularis anterior (RIVA/RIA);
– Диагональные артерии (ветви) – ДА; ramus diagonalis (RD/Diag);
– Огибающая ветвь (ОВ) левой коронарной артерии, огибающая артерия – left circumflex coronary artery (LCх));
– Ветвь тупого края, obtuse marginal artery, obtuse marginal branch, (OMB);
– Перегородочные межжелудочковые ветви, ramus septalis (RSA);
– Промежуточная артерия, ramus intermedius (RIM).
Правая коронарная артерия – right coronary artery (RCA):
– Ветвь острого края, acute marginal artery, (AMB);
– Артерия синоатриального узла – ramus nodi sinuatrialis (S-A node artery, SNASA/RNS);
– Задняя межжелудочковая ветвь (ЗМЖВ), или задняя нисходящая артерия – posterior descending artery (PDA); иначе – ramus interventricularis posterior (RIVP/RIP).
И еще раз для повторения (важное задание для диагностики локализации ишемии при инфаркте миокарда): LAD/RIVA, LCx кровоснабжает левую камеру спереди и сбоку, а RCA – сзади. Левое предсердие кровоснабжают LCx, RCA. Перегородку – RSA от LAD. Правую камеру сзади – RCA, спереди – RCA, LAD. Правое предсердие – RCA.
Следует также напомнить о доминантности кровоснабжения миокарда. При так называемом правом типе кровоснабжения сердца, наблюдающемся у 70 % людей, задняя нисходящая артерия (PDA) отходит от правой коронарной артерии. При левом типе кровоснабжения сердца (10 % людей) огибающая артерия (LCx) достигает уровня задней межжелудочковой борозды и образует заднюю нисходящую артерию (PDA). При еще более редком, так называемом смешанном содоминантном типе (20 % людей), имеются две задних желудочковых ветви (RIVP/RIP), отходящих от правой венечной и огибающей артерий.
Для понимания принципа работы ЭКГ необходимо повторить строение проводящей системы сердца. Синоатриальный узел находится в стенке правого предсердия, его импульсы поступают к атриовентрикулярному узлу (также располагается в стенке правого предсердия). Далее импульс распространяется по волокнам пучка Гиса, который делится в межжелудочковой перегородке на две ножки – правую и левую (иногда называются ножками Тавары). К эндокарду сигнал поступает посредством волокон Пуркинье. Иногда встречаются и дополнительные пути передачи возбуждения, как, например, по волокнам Кента. Такие пути часто располагаются между предсердиями и желудочками и идут в обход атриовентрикулярного узла. Из-за этого мускулатура миокарда часто сокращается преждевременно, что становится заметно на ЭКГ, а такие пациенты предрасположены к тахикардии (WPW-синдром).
Электрокардиограмма представляет собой не что иное, как запись распространяемых электрических потенциалов сердца, фиксируемых электродами на конечностях и грудной стенке. ЭКГ включает в себя три стандартных отведения по Эйнтховену (I, II, III), и три усиленных по Гольдбергу (aVR, aVL, aVF). Прикрепление еще шести грудных электродов по Вильсону (V1-V6) позволяет зарегистрировать распространение возбуждение по сердечной стенке в горизонтальной проекции. В зависимости от изменений в этих отведениях еще на догоспитальном этапе при помощи ЭКГ можно предположить локализацию инфаркта и возможную «проблемную» артерию.
Например, при инфаркте правых отделов сердца (задней стенки) часто особенно сильно поражается правый желудочек. Чаще всего это происходит из-за тромба в RCA. Правые отделы сердца не способны сокращаться должным образом, что приводит к снижению преднагрузки левой камеры сердца, поскольку таким образом снижается объем крови, транспортируемый к левому предсердию. Сниженный сердечный выброс сердце пытается компенсировать увеличением частоты сокращений. При инфаркте же левых отделов сердца основным осложнением является кардиогенный шок.
Специально для наших подписчиков мы сделали таблицу, в которой показаны изменения ЭКГ в зависимости от локализации возможного повреждения коронарных артерий.
Стоит также повторить и классификацию острых коронарных синдромов:
- Нестабильная стенокардия без повышения тропонина. Эта форма классифицируется по Браунвальду на 3 класса в зависимости от выраженности клинических признаков:
I – недавно возникшая боль за грудиной (менее 2-х месяцев, более 3-х раз в день);
II – боль за грудиной в покое (минимум один раз за прошедший месяц, но не в течении последних 48 часов);
III – боль за грудиной в покое (минимум один раз за последний 48 часов).
Нестабильную стенокардию классифицируют на 3 группы по причинам возникновения:
А – вторичная нестабильная стенокардия (инфаркт миокарда, анемия, повышение температуры, гипотензия, тахиаритмия, тиреотоксикоз, дыхательная недостаточность);
B – первичная нестабильная стенокардия;
C – нестабильная стенокардия после инфаркта (минимум 2 недели после инфаркта).
- Инфаркт миокарда без элевации сегмента ST (NSTEMI) с повышением концентрации кардиального тропонина в крови.
- Инфаркт миокарда с элевацией сегмента ST (STEMI) с повышением концентрации кардиального тропонина в крови.
ПБКА и стентирование
Sones еще в 1959 году описал метод, позволяющий оценить состояние отдельных коронарных сосудов. Judkins модифицировал описанный метод в 1967 году. Именно этот способ исследования коронарных сосудов применяется и по сей день. Первая транслюминальная баллонная коронарная ангиопластика (ТБКА) была проведена 16 сентября 1977 в Цюрихе в Швейцарии. С этого момента количество пациентов с ОКС, подвергшихся ТБКА, возросло с 10 до 65 %. По последним данным, недавно опубликованным в журнале The Lancet, смертность вследствие сердечно-сосудистых заболеваний в 2010 году снизилась на четверть по сравнению с 1950 годом, когда 400 из 100 000 случаев заканчивались летальным исходом. Первым пациентом был 38-летний мужчина-курильщик, у котого наблюдался стеноз LAD. После операции мужчина прожил еще 37 лет.
При ПБКА баллонный катетер с помощью проводника вводится вплоть до места стеноза. Баллон раздувается и тем самым «сплющивает» атеросклеротические бляшки, растягивая сосудистую стенку. Мелкие повреждения интимы во время раздувания баллона часто не имеют последствий, однако иногда именно в этих местах позже начинается пролиферация тканей, что в 30-40 % случаев приводит к рестенозам и рецидивам в течение последующих трех месяцев. Частота экстренных операций по созданию шунтов (bypass) составляет менее 0,5 %. С помощью имплантации стента сосудистая стенка стабилизируется. Существовала также техника primary stenting – имплантация стента без предшествующего дилатирования сосудов баллоном, однако ныне она используется крайне редко и только на начальных этапах сужения просвета сосуда. Исследования последних лет показали, что при значительных сужениях просвета сосуда, у таких пациентов в первые часы после ангиопластики наблюдалась ишемия миокарда, что требовало немедленного повторного хирургического вмешательства или повторной дилатации. Это осложнение возникает вследствие отрыва бляшки от эндотелия. Обнажение поверхности гладкомышечных клеток приводит к тромбообразованию за счет высвобождения молекул коллагена и тканевых факторов, запускающих каскад свертывания крови. Во избежание развития тромбов и рестеноза в настоящее время чаще всего ангиопластику совмещают с имплантацией стентов на месте стеноза.
Первую имплантацию стента провел Sigwart в 1987 году. Тогда стенты монтировались непосредственно на баллон самим врачом. Сейчас же вся конструкция идет в комплекте, что позволило снизить риск потери стента в кровеносном русле при его недостаточной фиксации.
Появились и новые типы самих баллонов. Некоторые из них имеют на своей поверхности режущие зубцы, что расположены параллельно оси сосуда, а также баллоны из нитинола и нейлона хеликальные или же параллельные оси сосуда. Эти конструкции позволяют создать идеальную площадку для имплантации будущего стента. Сперва в процессе исследований ученые не заметили разницы между такими баллонами и стандартными, однако недавно выяснилось, что такие надсекающие баллоны, покрытые лекарственными средствами, показывают лучшие результаты.
Различают два типа металлических стентов: саморасширяющиеся и прикрепленные к дилатирующему баллону. Исследования показывают, что применение первого типа стентов чаще вызывает развитие неоинтимальной гиперплазии. Поэтому в настоящее время часто используются стенты второго типа. Как правило, они состоят из металлической трубочки, в которой с использованием различных техник создаются отверстия. После расширения сосуда баллонным катетером в его просвете создается сеть, обволакивающая его стенки изнутри. Прототипом такого типа стентов являлся стент Palmaz-Schatz, который сейчас уже не применяется.
Исследование 1994 года не показало разницы между имплантацией такого стента и обычной ангиопластикой. Развитие этого направление позволило разработать новые типы стентов. Чаще всего они состоят из нескольких модулей, соединенных коннекторами. Изначально их производили из стали, однако сейчас в качестве материала для изготовления стентов используется платина, кобальт, нитинол (никель-титан), а также только титан. Из-за этого они стали существенно меньше и легче. РКИ выявили преимущества стентов с толстым каркасом перед таковыми с тонким. Предполагают, что они меньше травмируют сосуды, предотвращая таким образом реэндотелизацию.
Существуют также стенты с особым покрытием, создающим непроницаемый для крови барьер. К таким вещества относят политетрафторэтилен и полиэтилен. Сперва их использовали для экстренного закрытия небольших перфораций коронарных артерий, однако сейчас их применяют в профилактике коронарных аневризм и артериовенозных фистул.
Drug-eluting-stents (DES) покрыты специальными веществами, подавляющими пролиферацию клеток эндотелия, таким образом препятствуя рестенозированию сосуда, чаще всего развивающемуся в течение 4-8 месяцев после имплантации.
Стенты – ферромагнетики, плотно устанавливающиеся в сосудистом русле не являются противопоказанием для проведения МРТ.
Существуют специальные стенты для позиционирования их в устьях и разветвлениях сосудов. Как и любой инородный объект в кровеносном русле, стенты являются дополнительным фактором тромбообразования. Поэтому после самой процедуры пациенту всегда назначают ДААТ или ТАТ.
Брахитерапия
Этот метод основан на радиоактивном облучении коронарных артерий при рецидивах после имплантации стентов. Для этого используется бета-излучение, поскольку оно способно проникать лишь на несколько миллиметров внутрь толщи ткани. При этом методе катетер вводят в место стеноза, который прежде был дилатирован баллоном. С помощью этого катетера зону определенное количество времени (3-5 минут) облучают рассчитанной дозой. Васкулярная брахитерапия используется с 1996 года. В феврале 2005 года прекратила свое существование фирма, разрабатывающая аппараты для брахитерапии коронарных сосудов (Beta-Cath-System).
Ротаблационная пластика
Этот метод используется с 1989 года. В сосуд вводится алмазный бор, способный вращаться с частотой 190 000 об. в минуту. С его помощью удаляются ткани в месте рестенозирования. Величина таким образом измельченных частиц составляет 5-10 микрометров (длина эритроцита – 7,5 микрометров). Образуемый канал очень небольшой в диаметре, но достаточный для проведения ПТКА. Как правило, метод используют в случае образования на месте рестеноза кальцификатов. Диаметр головки бора варьируется от 1,25 до 2,5 мм. Поскольку кабель для ротаблационного бора плохо проходит место стеноза, успех операции составляет 80-95 %. К осложнениям относят спазмы сосудов, возникающие чаще (5 %), чем при ПТКА.
Интраваскулярный ультразвук
Еще одним инструментом кардиолога является метод интраваскулярного ультразвука (IVUS). В сосуд вводят ультразвуковой зонд.
Порядок манипуляций напоминает таковой при ПТКА: после позиционирования проводника зонд проводят к месту стеноза. Ультразвук позволяет просмотреть 1 мм тканей на расстоянии от излучателя. Всего на верхушке катетера используется 64 таких кристалла (пьезоэлемента). С помощью этого метода возможно определить состав бляшек и их фибринные, липидные и кальциевые составляющие. Чаще всего к ультразвуку прибегают при неоднозначности ангиографической картины, используя как дополнительный метод обследования.
Всех нас на физиологии мучили графиками давления в сосудах. Мало кто на младших курсах мог подумать, что эти данные действительно используются в диагностике. При каждой коронароангиографии исследуют давление в коронарных артериях и его изменения в зависимости от наличия стенозированных участков. Для этого к исследуемому участку подводят детектор диаметром 0,014 дюймов. Этот катетер продвигают до самого конца коронарной артерии. Потом его тянут обратно. Таким образом фиксируется давление на всем протяжении артерии. На мониторе врачи наблюдают изменение давления; в месте наибольшего его перепада чаще всего и оказывается самый стенозированный участок. Постепенное изменение давления является свидетельством диффузного заболевания сосудов. Важно откалибровать детектор до самого исследования. После аппликации аденозина наблюдается гиперемия, то есть увеличение циркуляции крови, что симулирует состояние нагрузки. После этого давление на протяжении сосуда измеряется еще раз, что позволяет определить, являются ли места стенозирования важными, вызывают ли именно они боли у пациента при физических нагрузках. Аденозиновый тест не является безопасным: возможно развитие нарушений сердечного ритма, однако из-за короткого периода полувыведения аденозина лишь кратковременно.
Спазмы коронарных сосудов и ацетилхолиновый тест
Спазмы коронарных артерий часто являются причиной болей за грудиной в ночное время суток у пациентов без видимых изменений коронарных сосудов. Таким пациентам также назначают коронароангиографию и проводят вышеуказанный провокационный тест, чтобы исключить психогенные или некардиальные причины таких симптомов. Сейчас у каждого человека, уже сдавшего физиологию, должна промелькнуть мысль: «Почему ацетилхолин?». Если вы не находите ответа, возможно, придется снова открыть учебник. Дело в том, что эндотелий сердца при аппликации ацетилхолина вырабатывает NO, что приводит к расширению сосудов. Ацетилхолин оказывает вазоконстрикторное действие на гладкомышечные клетки сосудов в результате прямой их стимуляции, если эндотелий поврежден. Таким образом можно отличить здоровый эндотелий от поврежденного. Здоровые сосуды реагируют на ацетилхолин расширением, поврежденные же сужаются. При сужении сосудов более чем на 75 % по сравнению с аппликацией нитроглицерина внутрикоронарно говорят о коронарном спазме.
Источники
- М. Winkhardt. Das Herzkatheterlabor (Einführung in die Aufgabenbereiche des kardiologischen Assistenzpersonals). Steinkopff Verlag Darmstadt, 2005.
- Byrne R. A. et al. Coronary balloon angioplasty, stents, and scaffolds //The Lancet. – 2017. – Т. 390. – №. 10096. – С. 781-792.
Источник
