Ангиодисплазия сосудов конечностей мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Острая окклюзия сосудов конечностей.
Острая окклюзия сосудов конечностей
Описание
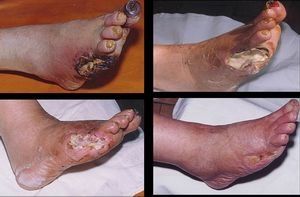
Острая окклюзия сосудов конечностей. Внезапный тромбоз или эмболия периферической артерии, сопровождающиеся острым нарушением кровообращения в конечности дистальнее места обтурации сосуда. Острая окклюзия сосудов характеризуется болью, бледностью кожных покровов, отсутствием пульсации, парестезиями, параличом конечности. В комплекс диагностики острой окклюзии сосудов конечностей входят лабораторные тесты, допплерография, ангиография. При острой окклюзии сосудов конечностей проводится антитромботическая, фибринолитическая, спазмолитическая, инфузионная терапия; при неэффективности выполняется тромбэмболэктомия, эндартерэктомия, обходное шунтирование, ампутация конечности.
Дополнительные факты
Острая окклюзия сосудов конечностей – внезапная сосудистая непроходимость, обусловленная эмболией, тромбозом или спазмом артерий. Острая окклюзия сосудов конечностей сопровождается резким ухудшением или прекращением артериального кровотока, развитием острого ишемического синдрома, что несет потенциальную угрозу жизнеспособности конечности. В кардиологии и ангиохирургии острая окклюзия сосудов конечностей относится к числу неотложных состояний, поскольку может привести к потере конечности и инвалидности. Обычно острая окклюзия сосудов конечностей развивается у мужчин старше 60 лет. Пациенты с острой окклюзией сосудов конечностей составляют 0,1% всех больных хирургического профиля.
 Острая окклюзия сосудов конечностей
Острая окклюзия сосудов конечностей
Причины
Понятие «острая окклюзия сосудов конечности» является собирательным, поскольку объединяет случаи внезапно возникшей артериальной недостаточности периферического кровотока, вызванные острым тромбозом, эмболией, спазмом или травматическим поражением сосуда.
Тромбоэмболии являются самой частой причиной острой окклюзии сосудов конечностей, составляя до 95% случаев. Материальным субстратом артериальных тромбоэмболий служат жировые, тканевые, воздушные, микробные, опухолевые фрагменты, а также фрагменты первичного тромба, которые с током крови из основного очага мигрируют на периферию.
Большинство случаев острой окклюзии сосудов конечностей возникают на фоне ишемической болезни сердца, инфаркта миокарда, пороков сердца (чаще – митрального стеноза), аритмий, гипертонической болезни, атеросклероза и аневризмы аорты или ее ветвей, аневризмы сердца, эндокардита, дилатационной кардиомиопатии.
Эмбологенными очагами могут служить опухоли легких и сердца, в частности миксома левого предсердия. Возможно возникновение парадоксальной эмболии, при попадании тромба в артерии большого круга через открытое овальное окно, открытый артериальный проток, дефекты межпредсердной или межжелудочковой перегородки. Реже причинами острой окклюзии сосудов конечностей выступают предшествующие операции на артериях, отморожения, электротравмы, заболевания системы крови (лейкозы, полицитемия), экстравазальная компрессия, сосудистые спазмы.
Факторами риска острой окклюзии сосудов конечностей служат заболевания периферических сосудов: облитерирующий атеросклероз, облитерирующий эндартериит, неспецифический аортоартериит (болезнь Такаясу), узелковый периартериит. Фрагментация и мобилизация первичного тромбоэмбола может происходить при изменении ритма сердца и силы сердечных сокращений, перепадах АД, физическом и психическом напряжении, приеме некоторых лекарств и тд В 5-10% случаев не удается выявить источник эмболии ни при клиническом обследовании, ни на аутопсии.
Патогенез
Острые ишемические расстройства, развивающиеся при окклюзии сосудов конечностей, обусловлены не только механическим фактором (внезапной закупоркой артерии эмболом), но и артериальным спазмом. В кратчайшие сроки после окклюзии и спазма артерии в просвете сосуда формируется тромб. Условия для тромбообразования создаются в связи с уменьшением скорости кровотока, гиперкоагуляцией и изменениями сосудистой стенки. Распространяясь в дистальном и проксимальном направлениях, тромб последовательно обтурирует коллатерали, еще более усугубляя картину острой ишемии.
Первичное формирование артериального тромба происходит в сосудах с уже измененной стенкой. Факторами местного тромбообразования выступают повреждение эндотелия, замедление скорости регионарного кровотока, нарушение свертываемости крови.
Ишемические расстройства в пораженной конечности при острой окклюзии сосудов патогенетически связаны с кислородным голоданием тканей, нарушением всех видов обмена и выраженным ацидозом. Вследствие гибели клеточных элементов и повышенной клеточной проницаемости развивается субфасциальный мышечный отек, усиливающий нарушения кровообращения.
Классификация
Среди окклюзирующих поражений артериальных сосудов на первом месте по частоте возникновения стоит острая окклюзия мезентериальных сосудов (40%), на втором – окклюзия артерий головного мозга (35%), на третьем – тромбоэмболия бифуркации аорты и артерий конечностей (25%). В порядке убывания частоты встречаемости острые окклюзии сосудов конечностей располагаются следующим образом: окклюзии бедренных артерий (34-40%), подвздошных артерий и бифуркации аорты (22-28%), подколенных артерий (9-15%), подключичных и плечевых артерий (14-18%), артерий голени.
В практике встречаются одиночные и множественные тромбоэмболии артерий. Последние могут быть многоэтажными (разноуровневые тромбоэмболии в одной артерии), комбинированными (тромбоэмболы в артериях разных конечностей) и сочетанными (при поражении артерий конечностей и церебральной или висцеральной артерии).
Ишемические изменения, обусловленные острой окклюзией сосудов конечностей, проходят несколько стадий: На стадии ишемии напряжения признаки нарушения кровообращения в покое отсутствуют и появляются лишь при нагрузке. I степень. Чувствительность и движения в конечности сохранны -.
• IA – похолодание, парестезии, онемение конечности.
• IБ – боли в дистальных отделах конечности в покое.
II степень. Возникают расстройства движения и чувствительности конечности -.
• IIА – парез конечности (снижение мышечной силы и объема активных движений в дистальных отделах).
• IIБ – паралич конечности (отсутствие активных движений).
III степень. Развиваются некробиотические явления -.
• IIIА – субфасциальный отек.
• IIIБ – парциальная мышечная контрактура.
• IIIВ – тотальная мышечная контрактура.
Степени ишемии конечности учитываются при выборе метода лечения острой окклюзии сосудов.
Симптомы
Острая окклюзия сосудов конечностей проявляется симптомокомплексом, обозначаемым в англоязычной литературе как «комплекс пяти P» (рain – боль, рulselessness – отсутствие пульса, рallor – бледность, рaresthesia – парестезии, рaralysis – паралич). Наличие хотя бы одного из этих признаков заставляет думать о возможной острой окклюзии сосудов конечностей.
Внезапная боль дистальнее места окклюзии возникает в 75-80% случаев и обычно служит первым признаком острой окклюзии сосудов конечностей. При сохранности коллатерального кровообращения боль может быть минимальной или отсутствовать. Чаще боль носит разлитой характер с тенденцией к усилению, не стихает при изменении положения конечности. В редких случаях спонтанного разрешения окклюзии боль самостоятельно исчезает.
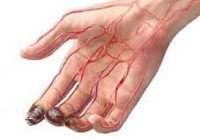
Важным диагностическим признаком острой окклюзии сосудов конечностей является отсутствие пульсации артерий дистальнее места окклюзии. При этом конечность вначале бледнеет, затем приобретает цианотический оттенок с мраморным рисунком. Кожная температура резко снижена – конечность холодная на ощупь. Иногда при осмотре выявляются признаки хронической ишемии – морщинистость и сухость кожи, отсутствие волос, ломкость ногтей.
Ассоциированные симптомы: Гиперхолестеринемия.
Диагностика
Диагностический алгоритм при подозрении на острую окклюзию сосудов конечностей предусматривает проведение комплекса физикальных, лабораторных, инструментальных исследований. Пальпация пульса в типичных точках (на тыльной артерии стопы, в подколенной ямке, на заднебольшеберцовой и бедренной артерии и тд ) выявляет отсутствие пульсации артерии ниже окклюзии и ее сохранение выше участка поражения. Важную информацию при первичном обследовании дают функциональные пробы: маршевая (проба Дельбе-Пертеса), коленный феномен (проба Панченко), определение зоны реактивной гиперемии (проба Мошковича).
Лабораторные исследования крови (коагулограмма) при острой окклюзии сосудов конечностей обнаруживают повышение ПТИ, уменьшение времени кровотечения, увеличение фибриногена. Окончательная диагностика острой окклюзии сосудов конечностей и выбор лечебной тактики определяются данными УЗДГ (дуплексного сканирования) артерий верхних или нижних конечностей, периферической артериографии, КТ-артериографии, МР-ангиографии.
Дифференциальная диагностика
Дифференциальная диагностика проводится с расслаивающейся аневризмой брюшной аорты и острым тромбофлебитом глубоких вен.
Лечение
При подозрении на острую окклюзию сосудов конечностей пациент нуждается в неотложной госпитализации и консультации сосудистого хирурга.
При ишемии напряжения и ишемии IА степени проводится интенсивная консервативная терапия, включающая введение тромболитиков (гепарин внутривенно), фибринолитических средств (фибринолизина, стрептокиназы, стрептодеказы, тканевого активатора плазминогена), антиагрегантов, спазмолитиков. Показаны физиотерапевтические процедуры (диадинамотерапия, магнитотерапия, баротерапия) и экстракорпоральная гемокоррекция (плазмаферез).
При отсутствии положительной динамики в течение 24 ч от момента возникновения острой окклюзии сосудов конечностей необходимо выполнение органосохраняющей хирургической операции – тромбэмболэктомии из периферической артерии с помощью баллонного катетера Фогарти или эндартерэктомии.
При ишемии IБ-IIБ степеней необходимо экстренное вмешательство, направленное на восстановление кровотока: эмбол- или тромбэктомия, обходное шунтирование. Протезирование сегмента периферической артерии проводится при непротяженных острых окклюзиях сосудов конечностей.
Ишемия IIIА-IIIБ степеней является показанием к экстренной тромб- или эмболэктомии, обходному шунтированию, которые обязательно дополняются фасциотомией. Восстановление кровообращения при ограниченных контрактурах позволяет выполнить отсроченную некрэктомию или последующую ампутацию на более низком уровне.
При ишемияи IIIВ степени операции на сосудах противопоказаны, поскольку восстановление кровотока может привести к развитию постишемического синдрома (аналогичному травматической токсемии при синдроме длительного раздавливания) и гибели больного. На данной стадии выполняется ампутация пораженной конечности.
В послеоперационном периоде продолжается антикоагулянтная терапия для предупреждения ретромбоза и повторной эмболии.
Прогноз
Важнейшим прогностическим критерием при острой окклюзии сосудов конечностей является фактор времени. Ранняя операция и интенсивная терапия позволяют восстановить кровоток в 90% случаев. При поздно начатом лечении или его отсутствии наступает инвалидизация вследствие утраты конечности или летальный исход. При развитии реперфузионного синдрома гибель может наступить от сепсиса, почечной недостаточности, полиорганной недостаточности.
Профилактика
Профилактика острой окклюзии сосудов конечностей заключается в своевременном устранении потенциальных источников тромбоэмболии, профилактическом приеме антиагрегантов.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Ангиопатия.
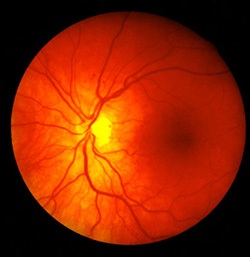 Ангиопатия сетчаки глаза
Ангиопатия сетчаки глаза
Описание
Ангиопатии – это группа заболеваний, для которых характерно поражение сосудистой стенки. Для данной патологии характерно нарушение тонуса сосудистой стенки вследствие нарушения нейрогуморальной регуляции. При ангиопатии развиваются временные спазмы и парезы сосудов. В результате увеличивается проницаемость сосудистой стенки,часто происходят кровоизлияния.
При диабетической ангиопатии поражение сосудистой стенки обусловлено метаболическими нарушениями.Происходит утолщение базальных мембран стенок сосудов, пролиферация их эндотелия. Сужается просвет артерии. Нарушается микроциркуляция в кровоснабжаемых тканях и развивается ишемия (недостаток кислорода). На фоне таких патологических процессов создаются благоприятные условии для развития атеросклеротического процесса.
Классификация
В зависимости от диаметра поражаемых патологическим процессом капилляров выделяют следующие виды ангиопатии:
Макроангиопатия – развивается при атеросклеротическом поражении сосудов. Имеет тяжелое течение. Макроангиопатии как правило развиваются в сосудах сердца и нижних конечностей.
Микроангиопатия – означает поражение патологическим процессом мелких сосудов, развивающееся в результате некроза, тромбоза, гиалиноза, фибриноидного набухания. К микроангиопатиям относят поражения сосудов сетчатой оболочки глазного яблока, а также поражение капилляров почек.
Наиболее часто встречается диабетическая ангиопатия, развивающаяся у больных сахарным диабетом. Поражение сосудов может иметь разную локализацию. Наиболее часто поражаются:
Сосуды почек (диабетическая нефропатия).
Сосуды сетчатки (диабетическая ретинопатия).
Сосуды нижних конечностей.
Также выделяют гипертоническую ангиопатию. Это заболевание развивается в процессе прогрессирования гипертонической болезни и наиболее ярко проявляется наглазном дне. При противоположном состоянии (гипотонии), развивается гипотоническая ангиопатия сетчатки.
Дизорическая ангиопатия Мореля развивается при болезни Альцгеймера и старческом слабоумии. Для этого заболевания характерно сочетания амилоидоза стенок артерий и артериол, образование старческих бляшек. Выделяют две формы заболевания: друзовидную и конгофильную.
Преимущественно у юношей развивается болезнь Ила или пролиферирующий ретинит. Для этого заболевания характерно развитие катаракты, множественных кровоизлияний в сетчатку и стекловидное тело. При прогрессировании юношеской ангиопатии появляется глаукома и происходит отслоение сетчатой оболочки глазного яблока.
 Диабетическая ангиопатия
Диабетическая ангиопатия
Причины
К причинам развития ангиопатии можно отнести следующие факторы:
Нарушение нервной регуляции тонуса сосудистой стенки.
Травматические повреждения.
Заболевания крови.
Курение.
Вредности на производстве.
Артериальная гипертензия.
Пожилой возраст.
Сахарный диабет.
Системные васкулиты аутоиммунного характера.
Интоксикации.
Врожденные особенности строения стенки сосудов (например, телеангиоэктазии).
Симптомы
Проявление ангиопатии прежде всего зависят от места локализации патологического процесса. Может отмечаться:
Снижение остроты зрения.
Потеря зрения.
Боли в ногах с развитием «перемежающей хромоты», когда болевые ощущения возникают при ходьбе и стихают после короткого отдыха.
Чувство жжения, зуда в ногах.
Появление петехий, телеангиоэктазий на коже.
Частые и упорные носовые кровотечения.
Кровохарканье.
Желудочно-кишечные кровотечения.
Гематурия (появление крови в моче).
Трофические нарушения на периферии от сухости и шелушения кожи на конечностях до развития гангрены стопы.
Диагностика
При обращении пациента с подозрением на наличие ангиопатии проводится физикальный осмотр, пальпация, перкуссия, аускультация, сбор жалоб больного и анамнеза заболевания.
Затем для уточнения диагноза назначается несколько исследований:
Ультразвуковое исследование сосудов – проводится доплеровское исследование и дуплексное сканирование, дающие информацию о состоянии сосудистой стенки и скорости кровотока.
Фундус-графия – применяется для исследования глазного дна. На полученном компьютерном снимке визуализируются сосуды сетчатой оболочки глазного яблока.
Ангиография – это ретгенологическое исследование начинается с введения в просвет сосуда рентгеноконтрастного вещества. Затем проводится серия снимков, с помощью которых можно оценить проходимость сосуда, скорость продвижения контраста.
Магнитно-резонансная томография – этот метод исследования, не несущий дозовой нагрузки облучения, позволяет визуализировать на экране монитора строение мягких тканей организма.
Компьютерная томография – направлена на получение послойных снимков из области патологического процесса.
Лечение
К лечению ангиопатии в Израиле подходят строго индивидуально, учитывая характер заболевания у каждого пациента и степень тяжести процесса:
Медикаментозная терапия – направлена на улучшение микроциркуляции в тканях. Применяются ангиопротекторы, антикоагулянты, спазмолитики, дезагреганты, препараты, нормализующие свертываемость крови, улучшающие кровообращение в мозговых сосудах. Применяется инсулинотерапия с целью коррекции уровня глюкозы в крови.
Физиотерапия – для коррекции состояния при ангиопатии показано применение плазмафереза, электролечения, грязелечения.
Хирургическое лечение – имеет несколько направлений. На ранних стадиях развития заболевания эффективной оказывается поясничная симпатэктомия, при выполнении которой преимущество отдается эндоскопической методике ведения операции. Ослабление симпатического влияния на стенку артерии приводит к устранению спастического компонента патогенеза.
Проводятся различные реконструктивные операции на сосудах, восстанавливающие их просвет и улучшающие микроциркуляцию в тканях.
В запущенных случаях течения диабетической ангиопатии сосудов нижних конечностей с развитием влажной гангрены, симптомами интоксикации проводится ампутация конечностей на различном уровне. После проведения такой травмирующей, но необходимой операции для больного подбирается или изготавливается индивидуально протез, позволяющий совершать достаточный объем активных движений.
При ретинопатии применяется криохирургическая или лазерная электрокоагуляция.
При атеросклерозе используются эндартерэктомия, чрезкожная эдоваскулярная баллонная ангиопластика, стентирование.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
