Ангиопатия сосудов головного мозга как лечить

Сужение сосудов головного мозга – это не заболевание, а симптом, который сопровождает сразу несколько патологий. Чаще всего на начальных стадиях он проявляется головными болями и снижением памяти. Многие пациенты принимают эти признаки за переутомление и не обращаются к врачу. Однако прогрессирование патологий может привести к инсульту или слабоумию. При наличии проявлений сужения сосудов головного мозга обязательно обращайтесь к врачу! Чем раньше начать лечение, тем благоприятнее прогноз.
Запишитесь на прием в Поликлинике Отрадное в удобное для вас время! Опытные врачи направят вас на исследования и по их результатам определят причины сужения сосудов головного мозга в вашем случае. Далее будет разработан индивидуальный план лечения, благодаря которому вы сможете избежать осложнений и повысите качество жизни.
Сосуды головного мозга
Наш мозг ежедневно справляется с огромными нагрузками. Для нормального функционирования ему необходимо много питательных веществ и кислорода. Они доставляются в мозг с кровотоком через 4 магистральные артерии: 2 сонные и 2 позвоночные. Ответвления магистральных сосудов образуют у основания мозга своеобразный круг. Он называется виллизиевым – в честь ученого Томаса Уиллиса, который в 17 веке впервые представил его описание. Этот круг позволяет компенсировать кровообращение при поражении одного или нескольких магистральных сосудов. Компенсаторная способность этого сплетения очень высока. В некоторых случаях даже при патологических процессах в 3 из 4 магистральных артерий человек может ощущать лишь незначительный дискомфорт.
Однако компенсаторные возможности все же не бесконечны. Поэтому рано или поздно поражения сосудов головного мозга будут проявляться заметными нарушениями.
В состоянии покоя головному мозгу для нормального функционирования требуется около 15% объема крови, циркулирующей во всем организме. К нему поступает около 25% кислорода, вдыхаемого человеком. Сосуды головного мозга ежедневно подвержены огромным нагрузкам. При этом в здоровом состоянии они невероятно эластичны. Однако при регулярном воздействии неблагоприятных факторов они способны сузиться, что приведет к недостатку кислорода и питательных веществ в тканях мозга, что негативно скажется на его работе.
Справка! Недостаточность кровоснабжения головного мозга называют дисциркуляторной энцефалопатией.
Классификация стеноза сосудов головного мозга
По форме сужение бывает:
- Острым – такое состояние способно повлечь за собой инсульт или летальный исход.
- Хроническим – развивается постепенно, медленно, человек может длительное время ничего не подозревать о патологических процессах.
Хроническое сужение сосудов имеет 3 стадии развития:
- При первой пациент испытывает незначительные головные боли, сонливость, хроническую усталость, наблюдает у себя рассеянность и небольшую забывчивость.
- На второй проявляются сильные головные боли, расстройства походки, значительное снижение трудоспособности, перепады настроения, сбои функционирования мочевыделительной системы.
- На третьей стадии развивается деменция (слабоумие) – пациент теряет самостоятельность и способность бытового самообслуживания, наблюдаются явные проблемы с координацией движений, непроизвольные мочеиспускания.
Почему возникает стеноз сосудов головного мозга
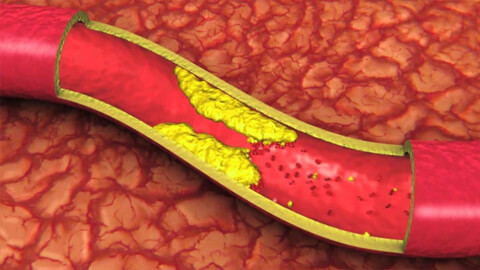
Главными причинами сужения сосудов головного мозга являются:
- Атеросклероз.
- Гипертоническая болезнь.
- Шейный остеохондроз.
Атеросклероз сосудов головного мозга – патологический процесс, при котором из-за нарушения липидного обмена на стенках артерий образуются холестериновые бляшки. Бляшки, разрастаясь, со временем замещаются соединительной тканью. Это сужает просвет сосуда и уменьшает его проходимость. Наиболее подвержены атеросклерозу сонные артерии. Бляшка может полностью закупорить просвет сосуда.
Гипертоническая болезнь – это хроническая патология, при которой наблюдается артериальная гипертензия (повышение давления), в большинстве случаев по неустановленным причинам. Этим заболеванием страдают до 40% людей. Регулярные перепады давления сказываются на эластичности сосудов. Их ткань патологически изменяется, стенки уплотняются, появляются локальные сужения. Со временем просвет сосуда способен полностью закрыться.
Остеохондроз шейного отдела проявляется деформацией межпозвонковых дисков. Они способны зажимать позвоночные артерии, по которым к мозгу поступает кровь.
Сужение сосудов головного мозга может наблюдаться у пациентов любого возраста, включая детей. В группе риска находятся люди, страдающие такими заболеваниями, как:
- Сахарный диабет.
- Сердечно-сосудистые патологии (сбои сердечного ритма, ишемическая болезнь и т.д.).
- Гиперхолестеринемия (повышенный холестерин).
Также возможность сужения сосудов головного мозга повышают:
- Курение.
- Злоупотребление спиртным.
- Малоподвижный образ жизни.
- Частые стрессы и эмоциональные перенапряжения.
- Умственные перегрузки.
- Редкое пребывание на свежем воздухе – при недостатке кислорода может повыситься артериальное давление.
- Лишний вес.
- Генетическая предрасположенность к сердечно-сосудистым заболеваниям.
Симптомы сужения сосудов головного мозга

На начальных стадиях сужение проявляется следующими признаками:
- Снижением памяти (особенно часто в таких ситуациях люди забывают события, которые происходили с ними совсем недавно).
- Ухудшением обучаемости и трудоспособности.
- Головокружениями.
- Хронической усталостью.
- Потерей интереса к происходящему.
- Депрессивными состояниями.
- Перепадами настроения.
- Эмоциональной неустойчивостью.
- Проблемами с концентрацией внимания.
- Расстройствами сна: бессонницей, тревожным сном.
Если лечение провести на данном этапе, то нарушения можно устранить и восстановить качество жизни пациента.
При прогрессировании патологии наблюдаются:
- Нарушения речи.
- Шум в голове.
- Снижение слуха.
- Дрожание рук.
- Неловкость движений.
- Изменение походки.
Осложнения
Длительно суженные сосуды головного мозга способны стать причиной развития:
- Слабоумия.
- Геморрагического инсульта – проявляется разрывом сосуда с последующим кровоизлиянием в головной мозг.
- Ишемического инсульта – нарушения кровоснабжения отделов мозга из-за закупорки сосудов.
Диагностика

Диагностику сужения сосудов головного мозга осуществляет невролог. Для оценки состояния сосудов и кровотока в них назначаются:
- Ультразвуковая допплерография – позволяет изучить скорость кровотока и выявить сужения сосудов.
- Ангиография – дает возможность оценить состояние нервных стволов сосудов.
- Дуплексное сканирование – для определения состояния стенок сосудов, выявления сужений, атеросклеротических бляшек и тромбов.
- ЭКГ.
- Оценка состояния глазного дна – клетки глазного дна связаны с нейронами мозга, и сосудистые нарушения и изменение нервных клеток в области глазного дна могут говорить о патологиях головного мозга.
Лечение
Необходимо устранить причину сужения сосудов, так как если этого не сделать, патология будет прогрессировать. Проводится лечение гипертонической болезни, атеросклероза или шейного остеохондроза. При гипертонии назначают:
- Гипотензивные препараты (снижающие давление).
- Антиагреганты – медикаменты, предупреждающие возникновение тромбов.
- Витаминные комплексы с содержанием витаминов С, PP и B6.
- Диету с ограничением употребления соли.
Лечение атеросклероза подразумевает:
- Статины – снижающие уровень холестерина в крови.
- Диету с ограничением животных жиров.
При шейном остеохондрозе назначают:
- Ношение корсета для поддержания правильного положения спины и шеи.
- Болеутоляющие.
- Противовоспалительные препараты.
- Физиотерапевтические процедуры.
- Массаж.
- Лечебная физкультура.
Также проводится симптоматическая терапия. В зависимости от нарушений, вызванных сужением сосудов, могут быть назначены:
- Препараты, улучшающие обменные процессы в мозге – при потере памяти.
- Лекарства, укрепляющие сосуды – при головокружениях.
- Массаж и лечебная физкультура – при расстройствах двигательных функций.
- Антидепрессанты и успокоительные – при эмоциональных расстройствах и депрессии.
Для профилактики мультиинфарктных состояний мозга пациенты принимают антикоагулянты – препараты, снижающие свертываемость крови.
При нарушении кровотока более чем на 50% может быть назначено хирургическое лечение – стентирование. Это расширение с помощью стента – каркаса, который устанавливают в просвет сосуда. Операция позволяет расширить сосуд и восстановить в нем кровоток.
Профилактика сужения сосудов головного мозга
Полностью избежать вероятности сужения сосудов головного мозга достаточно сложно. Однако некоторые профилактические мероприятия позволят значительно снизить риск развития патологии. Необходимо:
- Пересмотреть рацион.
- Уделять внимание умеренным физическим нагрузкам, чтобы не допускать застойных процессов.
- Избавиться от лишнего веса, если он есть.
- Отказаться от вредных привычек.
- Стараться чаще бывать на свежем воздухе, организовывая активный досуг.
- Тренировать стрессоустойчивость.
Пересмотр рациона подразумевает:
- Включение в него максимально богатых полезными веществами продуктов: свежих овощей и фруктов, нежирного мяса, рыбы, зелени.
- Сокращение употребления вредной еды: копченостей, жирной, соленой пищи.
Профилактикой сужения сосудов головного мозга также является регулярное прохождение медицинских профилактических осмотров. Если это делать ежегодно, то изменения можно будет выявить на ранних стадиях, когда они достаточно легко корректируются.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ряд заболеваний, для которых характерно поражение сосудистой стенки, называют ангиопатиями. Такие патологии могут затрагивать различные участки организма, а также сосуды различных калибров – от капилляров до крупных сосудов. Сегодня мы поговорим о том, что представляет собой ангиопатия конечностей, насколько этот диагноз серьезен, и как побороть заболевание.
[1], [2], [3], [4], [5], [6], [7]
Код по МКБ-10
I79.2* Периферическая ангиопатия при болезнях, классифицированных в других рубриках
Причины ангиопатии конечностей
Наиболее часто врачи сталкиваются с диабетической ангиопатией, развитию которой предшествует сахарный диабет. При таком диагнозе могут поражаться сосуды не только конечностей, но и почек и глазной сетчатки.
На втором месте по распространенности заболевания находится гипертоническая ангиопатия, которая формируется, как следствие выраженной гипертонической болезни.
Среди других возможных причин появления ангиопатии конечностей можно назвать следующие:
- травматические повреждения сосудов;
- расстройства нервной иннервации сосудистых стенок;
- патологии системы кроветворения;
- длительное стойкое повышение АД;
- гипотония;
- работа с токсическими и вредными веществами;
- старческий возраст;
- наличие вредных привычек (алкоголь, курение, наркомания);
- аутоиммунные заболевания, в частности, васкулит;
- болезни обмена веществ;
- наследственные или врожденные нарушения структуры стенок сосудов.
[8], [9], [10], [11], [12], [13], [14]
Симптомы ангиопатии конечностей
Клиническая картина ангиопатии конечностей зависит от стадии процесса, возраста больного и его общего состояния.
Течение ангиопатии делится на несколько стадий в зависимости от запущенности процесса. От стадии заболевания напрямую зависит результативность последующего лечения.
- I ст. – отсутствие клинических признаков, кроме атеросклеротических изменений в артериях при обследовании.
- II ст. – стадия перемежающейся хромоты. При ходьбе на определенное расстояние появляется болезненность мышц, заставляющая больного приостановиться и отдохнуть. Иногда боль может заменяться слабостью или тяжестью в ногах.
- III ст. – болезненные ощущения появляются уже не только при ходьбе, но и в состоянии покоя, и даже в положении лежа. При этом смена положения ноги, как правило, способствует исчезновению боли.
- IV ст. – наиболее тяжелая стадия, с развитием поверхностных язв и участков некроза.
Среди основных признаков ангиопатии можно выделить следующие:
- периодические ощущения «ползания мурашек», онемения и жжения в ногах;
- болезненность при ходьбе (в покое, как правило, исчезает), перемежающаяся хромота, не дающая возможности ходить на дальние расстояния;
- кровотечения из носа, ЖКТ, бронхов, множественные кровоизлияния на кожных покровах, появление сосудистых звездочек на ногах;
- нарушения трофики тканей, характеризующиеся шелушением и вялостью кожных покровов вплоть до появления некротизированных и гангренозных участков;
- ухудшение зрения вплоть до его потери.
При наружном осмотре ноги могут быть отечны, с серым или синюшным оттенком. Стопы или кисти чаще всего холодные на ощупь.
Ангиопатия нижних конечностей
При ангиопатии нижних конечностей в первую очередь поражаются мельчайшие сосуды ног – система капилляров. Такая форма заболевания называется микроангиопатией.
В дальнейшем, при прогрессировании патологического процесса, могут поражаться и более крупные сосуды: течение заболевания становится более тяжелым.
Эндокринные заболевания играют немаловажную роль в развитии ангиопатии нижних конечностей. У пациентов с эндокринными патологиями и нарушением обмена веществ ангиопатия случается в четыре раза чаще, чем у остальных людей. Это связано с тем, что при таких нарушениях у человека значительно увеличивается риск развития атеросклероза. Атеросклеротические изменения в большинстве случаев и становятся главным пусковым механизмом повреждения сосудистой стенки – основного признака ангиопатии.
Замедление кровотока в капиллярном и артериальном русле ног неизменно ведет к недостатку питания тканей, а затем и к гибели некоторых участков стоп. Прогрессирование заболевания ускоряется при снижении иммунной защиты и присоединении инфекционных агентов.
К сожалению, зачастую пациенты обращаются в больницу за помощью лишь тогда, когда боли начинают беспокоить уже в состоянии покоя, то есть в III стадии ангиопатии, а это уже обширный и сложный процесс, требующий немедленного вмешательства специалиста.
[15], [16], [17], [18], [19], [20], [21]
Диабетическая ангиопатия нижних конечностей
Развитие ангиопатии у пациентов с сахарным диабетом может стать причиной тяжелых патологий, что впоследствии часто сказывается на работе всех органов и систем организма. Со временем ангиопатия захватывает практически все сосуды конечностей. Происходит уплотнение базальных мембран, в сосудистых стенках образуются отложения, диаметр и пропускная способность сосуда уменьшается, формируются соединительнотканные наросты.
Конечно, в первую очередь ангиопатия поражает мочевыделительную систему, органы зрения и конечности. Одним из признаков ангиопатии нижних конечностей при сахарном диабете считается симптом «диабетической стопы».
Суть заболевания в том, что капилляры перестают пропускать кровь в должном объеме. Ткани стопы недополучают необходимое количество кислорода и питательных веществ и со временем атрофируются. В первую очередь страдают пальцы стопы, затем процесс распространяется на всю стопу, голеностопную область и выше, до бедра. При этом артерии работают полноценно, они пульсируют, но кровь в ткани не попадает.
Для диабетической ангиопатии нижних конечностей характерны три основных признака:
- нарушение структуры сосудистой стенки;
- ухудшение свертывающих свойств крови;
- замедленность кровообращения.
При содействии этих трех факторов создаются оптимальные условия для формирования микротромбов в сосудах ног. Эти тромбы тяжело поддаются воздействию антитромботических средств.
Ангиопатия настолько часто встречается при сахарном диабете, что зачастую её причисляют к основным признакам данного заболевания.
Со временем процесс прогрессирует, повреждаются коронарные и мозговые сосуды, бедренная и большеберцовая артерия.
Атеросклеротическая ангиопатия нижних конечностей
Часто ангиопатия нижних конечностей развивается вследствие атеросклеротического поражения сосудов. Признаки патологии могут отличаться, поскольку зависят от того, какие именно сосуды были максимально подвержены заболеванию.
Процесс развития атеросклероза – это скопление белковых комплексов (липопротеидов) в просвете артерий. Внутри сосудов появляются элементы (так называемые бляшки), мешающие нормальному току крови. Дальнейшее развитие заболевания может привести к спазмированию сосудов и прекращению подачи через них крови и необходимых для жизнедеятельности веществ.
При атеросклеротической ангиопатии нижних конечностей происходят следующие изменения:
- формирование внутрисосудистых бляшек различного состава и размера;
- артериальный стеноз;
- смыкание артериального просвета;
- тромбоэмболия артерии;
- изменения структуры сосудистых стенок.
Вышеперечисленные изменения часто сопровождаются такими симптомами:
- чувство онемения и похолодания ног;
- боли в ногах;
- отеки, потемнение кожных покровов;
- тяжесть и слабость в ногах.
Главный признак развития ангиопатии – дефицит кровоснабжения, либо его полное прекращение. Ткани, которые до сих пор снабжались питательными веществами и кислородом из пораженных сосудов, теперь страдают от их недостатка. Так развивается атрофия и некроз тканей ног.
[22], [23]
Ангиопатия верхних конечностей
Ангиопатия верхних конечностей встречается намного реже, чем поражение ног. Заболевание рук – это не что иное, как признак вибрационной болезни – характерной патологии, возникающей у лиц, чья работа связана с длительным воздействием вибрации на руки. Это профессии, подразумевающие использование отбойных молотков, перфораторов, промышленных пневматических аппаратов и пр. Расстройства периферического кровоснабжения в виде ангиопатии проявляются спазмами сосудов, ощущением холода и онемения кистей рук. Иногда беспокоят мышечные боли, отечность рук во второй половине дня.
Заболевание может сочетаться с патологическими изменениями костей и суставов, а также полиневропатиями различной локализации.
Сосудистые поражения, спровоцированные длительной вибрацией, непреходящие. Они не купируются даже после того, как человек прекращает контакт с виброустройствами и переходит на другую работу.
Лечение такого заболевания длительное и тяжелое.
[24], [25], [26], [27], [28], [29]
Диагностика ангиопатии конечностей
Диагностику ангиопатии конечностей проводят разнопланово. Сначала оценивают общее состояние пациента, затем проводят обследования, которые в дальнейшем позволят определить степень повреждения сосудистой системы конечностей и наметить основные методы лечения.
На первом этапе проводят такие исследования:
- биохимия крови (сахар крови, количество мочевины и креатинина, протромбиновый индекс, фибриноген, тромбоциты);
- электрокардиограмма (в покое и при нагрузке);
- рентген больной конечности в двух или нескольких проекциях;
- если присутствуют гнойные выделения, их отправляют на бакпосев (определяют принадлежность и чувствительность микрофлоры);
- определение давления на периферических артериях.
Последующие методы исследования проводят для определения степени повреждения сосудов:
- измерение артериального давления на голеностопе (для изучения гемодинамики);
- спектральный анализ допплеровских сигналов кровотока по ходу конечности;
- ангиография с введением контрастного вещества в дистальное русло конечностей.
По мере необходимости могут быть назначены исследования для наблюдения за изменениями гемодинамики:
- полярографическое обнаружение кислорода в ногах (транскутанное напряжение);
- лазерная флоуметрия;
- компьютерная капилляроскопия.
Диагностические процедуры могут проводиться до или во время консервативного лечения ангиопатии.
[30], [31]
Лечение ангиопатии конечностей
Основные методы лечения ангиопатии конечностей зависят от изначальной патологии, которая послужила фактором поражения сосудов.
Использование средств для понижения уровня сахара в крови, для регулировки артериального давления, для улучшения тонуса сосудов, а также изменение принципов питания может существенно замедлить или затормозить процесс повреждения сосудов.
Своевременное обнаружение диабета и назначение средств для стабилизации уровня сахара в крови значительно замедляют ход изменений в сосудистых стенках. Причем необходимо постоянно определять сахар в крови и принимать препараты, которые назначил эндокринолог.
Ангиопатию конечностей нельзя вылечить быстро. Однако существуют современные эффективные методы, позволяющие помочь даже на относительно поздних стадиях заболевания.
- Лимфомодуляция – новая перспективная методика улучшения циркуляции крови и лимфы. Данная процедура позволяет устранить отечность тканей, ускорить выведение продуктов метаболизма из пораженных участков. В результате к пораженным тканям возобновляется доставка питания и кислорода.
- Хирургическое вмешательство – использование методов восстановления (реконструкции) просвета пораженных сосудов, с одновременной пластикой мягких тканей.
- Консервативное лечение: назначение препаратов, регулирующих артериальное давление; средств для ускорения микроциркуляции (ксантинол, пентоксифиллин); препаратов, действующих на проницаемость сосудов (пармидин, липоевая кислота); средств для разжижения крови (аспирин, кардиомагнил, дипиридамол); препаратов для улучшения трофики тканей (АТФ, кокарбоксилаза); витаминов группы B, а также аскорбиновой и никотиновой кислот.
Хороший эффект наблюдается от применения физиотерапии: грязелечения, электростимуляции, плазмофореза.
В запущенных стадиях, когда у пациента обнаруживаются признаки гангренозного поражения конечности наряду с симптомами интоксикации организма, приходится прибегать к ампутации конечности или её элементов (пальцев, стопы, части голени). В дальнейшем проводят протезирование ампутированной части ноги.
Профилактика ангиопатии конечностей
Профилактические мероприятия при ангиопатии конечностей включают в себя следующие пункты:
- борьбу с лишним весом, правильное питание;
- дозированные физические нагрузки на конечности;
- нормализация уровня холестерина в крови;
- полное избавление от вредных привычек (курения, употребления спиртных напитков и наркотиков);
- контроль уровня сахара в крови;
- контроль артериального давления;
- укрепление нервной системы, развитие стрессоустойчивости.
Правильное питание подразумевает отказ от соленых, жирных и, разумеется, сладких блюд. Наилучший эффект оказывает соблюдение диеты, рекомендуемой при сахарном диабете (диета №9).
Хорошее воздействие на сосуды оказывает употребление овощей, ягод и фруктов. Рекомендуется пить свежий картофельный сок (по 1/3-1/4 стакана за полчаса до приема пищи), есть малину, кизил, груши. Лечебным свойством при поражениях сосудов обладают листья салата, горох, грибы, овсяная каша, лавровый лист.
Прогноз ангиопатии конечностей
Прогноз заболевания может быть благоприятным при своевременном обращении к врачу. Заболевание сложно, но все-таки поддается лечению, поэтому необходимо использовать все шансы для борьбы с болезнью.
Ангиопатия конечностей – это патология, которая требует своевременной и квалифицированной терапии. Безусловно, запущенные ситуации, при которых невозможно обойтись без ампутации, значительно ухудшают прогноз и требуют длительной реабилитации больного. Пациенту предстоит осваивать новую жизнь, с использованием протеза. Однако и в таких ситуациях люди способны жить относительно полноценной жизнью. Главное – не терять позитивный настрой, следить за состоянием своего здоровья и беречь его.
Источник
