Ангиотензин 2 тонус сосудов
Ангиотензин – это пептидный гормон, который вызывает сужение кровеносных сосудов (вазоконстрикцию), повышение артериального давления, а также высвобождение альдостерона из коры надпочечников в кровеносное русло.
 Ангиотензин способствует повышению артериального давления за счет сужения кровеносных сосудов
Ангиотензин способствует повышению артериального давления за счет сужения кровеносных сосудов
Ангиотензин играет значимую роль в ренин-ангиотензин-альдостероновой системе, которая является главной целью лекарственных средств, снижающих артериальное давление.
Основной механизм действия антагонистов рецепторов ангиотензина 2 связан с блокадой АТ1-рецепторов, за счет чего устраняется неблагоприятное воздействие ангиотензина 2 на тонус сосудов и нормализуется повышенное артериальное давление.
Уровень ангиотензина в крови повышается при почечной гипертензии и новообразованиях почек, продуцирующих ренин, а понижается при обезвоживании организма, синдроме Конна и удалении почки.
Синтез ангиотензина
Предшественником ангиотензина является ангиотензиноген – белок класса глобулинов, который относится к серпинам и вырабатывается преимущественно печенью.
Выработка ангиотензина 1 происходит под влиянием на ангиотензиноген ренина. Ренин – протеолитический фермент, который относится к наиболее значимым почечным факторам, принимающим участие в регуляции артериального давления, при этом сам он прессорными свойствами не обладает. Ангиотензин 1 также не обладает вазопрессорной активностью и быстро превращается в ангиотензин 2, который является наиболее мощным из всех известных прессорных факторов. Превращение ангиотензина 1 в ангиотензин 2 происходит за счет удаления С-концевых остатков под воздействием ангиотензинпревращающего фермента, который присутствует во всех тканях организма, однако больше всего синтезируется в легких. Последующее расщепление ангиотензина 2 обусловливает образование ангиотензина 3 и ангиотензина 4.
Помимо этого, способностью образовывать ангиотензин 2 из ангиотензина 1 обладают тонин, химазы, катепсин G и другие сериновые протеазы, что является так называемым альтернативным путем образования ангиотензина 2.
Ренин-ангиотензин-альдостероновая система
Ренин-ангиотензин-альдостероновая система – это гормональная система, которая обеспечивает регуляцию артериального давления и объема циркулирующей в организме крови.
Лекарственные средства, действующие путем блокады ангиотензиновых рецепторов, были созданы в ходе изучения ингибиторов ангиотензина 2, которые способны блокировать его образование или действие и таким образом снижать активность ренин-ангиотензин-альдостероновой системы.
Ренин-ангиотензин-альдостероновый каскад начинается с синтеза препроренина путем трансляции рениновой мРНК в юкстагломерулярных клетках афферентных артериол почек, где из препроренина, в свою очередь, образуется проренин. Значительная часть последнего путем экзоцитоза выбрасывается в кровоток, однако часть проренина превращается в ренин в секреторных гранулах юкстагломерулярных клеток, затем также выделяясь в кровеносное русло. По этой причине в норме объем циркулирующего в крови проренина значительно выше концентрации активного ренина. Контроль выработки ренина является определяющим фактором активности ренин-ангиотензин-альдостероновой системы.
Ренин регулирует синтез ангиотензина 1, не обладающего биологической активностью и выступающего прекурсором ангиотензина 2, служащего сильным вазоконстриктором прямого действия. Под его влиянием происходит сужение кровеносных сосудов и последующее повышение кровяного давления. Также он имеет протромботический эффект – регулирует адгезию и агрегацию тромбоцитов. Кроме того, ангиотензин 2 потенциирует высвобождение норадреналина, повышает выработку адренокортикотропного гормона и антидиуретического гормона, способен вызывать чувство жажды. За счет повышения давления в почках и сужения эфферентных артериол ангиотензин 2 увеличивает скорость гломерулярной фильтрации.
 Задача ренин-ангиотензин-альдостероновой системы – регуляция артериального давления
Задача ренин-ангиотензин-альдостероновой системы – регуляция артериального давления
Ангиотензин 2 оказывает свое действие на клетки организма через рецепторы ангиотензина (АТ-рецепторы) разных типов. Наибольшее сродство ангиотензин 2 имеет к АТ1-рецепторам, которые локализуются преимущественно в гладкой мускулатуре кровеносных сосудов, сердце, некоторых областях мозга, печени, почках, коре надпочечников. Период полураспада ангиотензина 2 составляет 12 минут. Ангиотензин 3, формирующийся из ангиотензина 2, обладает 40% его активности. Период полураспада ангиотензина 3 в кровотоке составляет примерно 30 секунд, в тканях организма – 15–30 минут. Ангиотензин 4 является гексопептидом и схож по своим свойствам с ангиотензином 3.
Продолжительное повышение концентрации ангиотензина 2 приводит к уменьшению чувствительности клеток к инсулину с высоким риском развития сахарного диабета второго типа.
Ангиотензин 2 и внеклеточный уровень ионов калия относятся к наиболее значимым регуляторам альдостерона, который является важным регулятором баланса калия и натрия в организме и играет значимую роль в контроле объема жидкостей. Он увеличивает реабсорбцию воды и натрия в дистальных извитых канальцах, собирательных трубках, слюнных и потовых железах, толстом кишечнике, вызывая экскрецию ионов калия и водорода. Повышенная концентрация альдостерона в крови приводит к задержке в организме натрия и усиленному выделению калия с мочой, то есть к снижению уровня данного микроэлемента в сыворотке крови (гипокалиемия).
Читайте также:
6 основных причин повышенного артериального давления
Боремся с гипертонией: 5 лучших народных средств
10 интересных фактов о глазах и зрении
Повышенный уровень ангиотензина
При длительном увеличении концентрации ангиотензина 2 в крови и тканях повышается образование коллагеновых волокон и развивается гипертрофия гладкомышечных клеток кровеносных сосудов. В результате стенки кровеносных сосудов утолщаются, уменьшается их внутренний диаметр, что приводит к повышению артериального давления. Помимо этого, происходит истощение и дистрофия клеток сердечной мышцы с их последующей гибелью и замещением соединительной тканью, что является причиной развития сердечной недостаточности.
Длительный спазм и гипертрофия мышечного слоя кровеносных сосудов обусловливают ухудшение кровоснабжения органов и тканей, в первую очередь головного мозга, сердца, почек, зрительного анализатора. Продолжительный недостаток кровоснабжения почек приводит к их дистрофии, нефросклерозу и формированию почечной недостаточности. При недостаточном кровоснабжении головного мозга наблюдаются нарушения сна, эмоциональные расстройства, снижение интеллекта, памяти, шум в ушах, головная боль, головокружение и пр. Ишемия сердца может осложняться стенокардией, инфарктом миокарда. Недостаточное кровоснабжение сетчатки глаза приводит к прогрессирующему снижению остроты зрения.
Ренин регулирует синтез ангиотензина 1, не обладающего биологической активностью и выступающего прекурсором ангиотензина 2, служащего сильным вазоконстриктором прямого действия.
Продолжительное повышение концентрации ангиотензина 2 приводит к уменьшению чувствительности клеток к инсулину с высоким риском развития сахарного диабета второго типа.
Блокаторы ангиотензина 2
Блокаторы ангиотензина 2 (антагонисты ангиотензина 2) – это группа лекарственных средств, снижающих артериальное давление.
Лекарственные средства, действующие путем блокады ангиотензиновых рецепторов, были созданы в ходе изучения ингибиторов ангиотензина 2, которые способны блокировать его образование или действие и таким образом снижать активность ренин-ангиотензин-альдостероновой системы. К таким веществам относятся ингибиторы синтеза ринина, ингибиторы образования ангиотензиногена, ингибиторы ангиотензинпревращающего фермента, антагонисты ангиотензиновых рецепторов и пр.
Блокаторы (антагонисты) рецепторов ангиотензина 2 – это группа гипотензивных лекарственных средств, которая объединяет препараты, модулирующие функционирование ренин-ангиотензин-альдостероновой системы через взаимодействие с ангиотензиновыми рецепторами.
 Блокаторы ангиотензина применяются для понижения артериального давления
Блокаторы ангиотензина применяются для понижения артериального давления
Основной механизм действия антагонистов рецепторов ангиотензина 2 связан с блокадой АТ1-рецепторов, за счет чего устраняется неблагоприятное воздействие ангиотензина 2 на тонус сосудов и нормализуется повышенное артериальное давление. Прием препаратов данной группы обеспечивает продолжительный антигипертензивный и органопротекторный эффект.
В настоящее время продолжаются клинические исследования, посвященные изучению эффективности и безопасности блокаторов рецепторов ангиотензина 2.
Видео с YouTube по теме статьи:
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Источник
Ангиотензин представляет собой пептидный гормон, вызывающий повышение артериального давления за счет сужения кровеносных сосудов.
 Ангиотензин приводит к повышению артериального давления
Ангиотензин приводит к повышению артериального давления
В человеческом организме ангиотензин выполняет следующие функции:
- провоцирует сокращение периферических кровеносных сосудов;
- стимулирует выработку и секрецию альдостерона в коре надпочечников;
- сужает сосуды в почках, тем самым уменьшая кровоток, в результате чего происходит понижение гломерулярной фильтрации;
- оказывает влияние на центральную нервную систему, увеличивая выработку антидиуретического гормона или вазопрессина.
Гормон действует на протяжении очень короткого периода (нескольких минут), затем происходит его разрушение и образование неактивных ферментов.
Блокаторы рецепторов ангиотензина
К блокаторам ангиотензина 2 (антагонистам ангиотензина 2) относятся лекарственные средства, понижающие артериальное давление. Существуют следующие группы препаратов оказывающих влияние на уровень гормона в организме:
- ингибиторы образования ангиотензина;
- ингибиторы синтеза ренина;
- ингибиторы ангиотензинпревращающего фермента.
Эти средства взаимодействуют с ангиотензиновыми рецепторами, влияют на работу ренин-ангиотензин-альдостероновой системы, в результате чего происходит постепенное или резкое понижение артериального давления.
Действующие вещества, попадая в организм человека, блокируют АТ-рецепторы, благодаря чему его неблагоприятное влияние на тонус сосудов устраняется, а повышенное артериальное давление приходит в норму.
При приеме препаратов из этой группы часто возникают следующие побочные эффекты:
- головная боль;
- головокружение;
- бессонница;
- кашель;
- заложенность носа;
- изменения со стороны гайморовых пазух;
- боли в животе, грудной клетке, ногах;
- тошнота;
- метеоризм;
- слабость мышц;
- повышенная утомляемость.
Реже у пациентов, принимающих лекарственные средства из этой группы, возникает анемия, анафилактические реакции, крапивница, нарушение зрения, фарингит, ларингит, носовые кровотечения, запоры, гастрит, дерматит, сухость кожи, облысение. Иногда прием препаратов может приводить к психическим расстройствам, которые проявляются в виде нарушений сна, ночных кошмаров, тревоги, спутанности сознания, депрессии.
Если уровень ангиотензина 2 повышен в организме на протяжении длительного периода, то количество коллагеновых волокон увеличивается, в результате чего гладкомышечные клетки кровеносных сосудов гипертрофируются.
Противопоказаниями к проведению терапии являются следующие болезни и/или состояния:
- тяжелая печеночная недостаточность;
- состояние после трансплантации почек;
- беременность и период кормления грудью;
- индивидуальная непереносимость компонентов.
Препарат для понижения артериального давления, дозировку, длительность лечения и схему приема должен назначать врач после проведения очной консультации.
Синтез гормона
Выработка ангиотензина 1 происходит из ангиотензиногена, который, в свою очередь, синтезируется печенью. Это вещество является белком класса глобулинов, относящихся к серпинам. На ангиотензиноген воздействует ренин (протеолитический фермент). Он не обладает прессорными свойствами, но принимает активное участие в регуляции артериального давления.
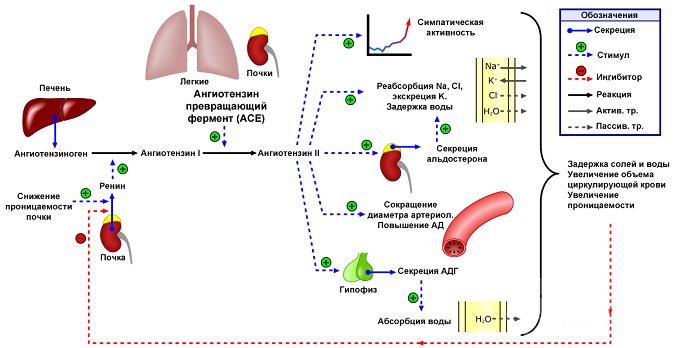
У ангиотензина 1 отсутствует вазопрессорная активность. Он быстро превращается в ангиотензин 2 за счет того, что происходит удаление концевых С-концевых остатков. Стимулятором этого процесса являются ангиотензинпревращающе ферменты, которые находятся во всех тканях организма, но больше всего их содержится в легких. Ангиотензин 2 относится к наиболее мощным из всех прессорных факторов. На его выработку также влияет тонин, химаза, катепсин G (этот путь считается альтернативным). В дальнейшем ангиотензин 2 также расщепляется, при этом происходит образование ангиотензина 3 и 4.
Ренин-ангиотензин-альдостероновая система представляет собой комплекс гормонов, которые регулируют артериальное давление и объем циркулирующей крови. Изначально в почках вырабатывается препроренин. В дальнейшем происходит его превращение в ренин. Значительный его объем выбрасывается в кровяное русло. Ренин регулирует выработку ангиотензина 1, являющегося предшественником гормона второго типа.
Читайте также:
1. Блоктран
2. Гиперкалиемия
3. Альдостерон: норма гормона, действие, функции, антагонисты
Изменение активности гормона
Активность гормона увеличивается при следующих патологиях:
- почечная гипертензия;
- злокачественные или доброкачественные новообразования в области почек, продуцирующие ренин;
- ишемия почек;
- прием пероральных контрацептивов.
Ренин-ангиотензин-альдостероновая система представляет собой комплекс гормонов, которые регулируют артериальное давление и объем циркулирующей крови.
Активность ангиотензина может снизиться в том случае, если у пациента наблюдаются следующие заболевания:
- первичный гиперальдостеронизм, возникающий в результате опухолей надпочечников;
- удаление почки;
- обезвоживание организма.
Последствия повышенного уровня гормона
Если уровень ангиотензина 2 повышен в организме на протяжении длительного периода, то количество коллагеновых волокон увеличивается, в результате чего гладкомышечные клетки кровеносных сосудов гипертрофируются. Впоследствии это может привести к утолщению стенок кровеносных сосудов, что негативно влияет на их диаметр. Сужение артерий и вен приводит к повышению артериального давления.
 Повышенный уровень ангиотензина может привести к утолщению стенок кровеносных сосудов
Повышенный уровень ангиотензина может привести к утолщению стенок кровеносных сосудов
Еще одним следствием повышения уровня ангиотензина 2 в организме является дистрофия и истощение клеток сердечной мышцы. В дальнейшем они погибают и замещаются соединительной тканью, что может стать причиной возникновения сердечной недостаточности.
Проблемы с сосудами приводят к тому, что кровоснабжение тканей нарушается, и они испытывают гипоксию. В результате развиваются следующие патологии:
- сердечно-сосудистая система: стенокардия, ишемия, инфаркт миокарда;
- головной мозг: склероз, нарушения сна, шум в ушах, снижение памяти, нарушение интеллекта, частые головные боли, головокружения;
- мочеполовая система: дистрофия почек, почечная недостаточность, нефросклероз;
- органы зрения: нарушение зрения, слепота;
- эндокринная система: нарушение чувствительности клеток к инсулину, что в дальнейшем может стать причиной появления сахарного диабета второго типа.
Как определить уровень гормона
Пациентам с гипертонией может быть назначено исследование, которое поможет определить активность ренина плазмы. Для анализа берут кровь из вены. Чтобы результаты исследования были точными, необходимо к нему подготовиться.
 Чтобы определить уровень гормона, назначается анализ крови
Чтобы определить уровень гормона, назначается анализ крови
Если исследование проводится с активацией секреции ренина, пациенту необходимо за три дня до забора материала ограничить употребление соли до 20 ммоль в сутки. Исследование без активации ренина предусматривает сокращение в рационе соли до 120 ммоль в сутки. За 8 часов до сдачи анализа необходимо отказаться от приема пищи.
Уровень ангиотензина 2 в образцах крови оценивают с помощью радиоиммунного анализа (РИА). Норма содержания ангиотензина 1 составляет от 11 до 88 пг/мл. Количество ангиотензина 2 должно быть в пределах от 12 до 36 пг/мл.
Проведение анализа на определение уровня гормона позволяет выявить участие системы ренин-ангиотензин-альдостерон в механизме развития артериальной гипертензии.
Видео с YouTube по теме статьи:
Источник
Система ренин-ангиотензин-альдостерон
Ренин-ангиотензиновая система (РАС) или ренин-ангиотензин-альдостероновая система (РААС) — это гормональная система человека и млекопитающих, которая регулирует кровяное давление и объём крови в организме.
Компоненты системы[править | править код]
- Ангиотензиноген
- Ангиотензин I
- Ангиотензин II
- Проренин
- Ренин
- Ангиотензинпревращающий фермент
- Альдостерон
Компоненты ренин-ангиотензиновой системы[править | править код]
Ренин-ангиотензин альдестероновый каскад начинается с биосинтеза препроренина на матрице рениновой мРНК в юкстагломерулярных клетках и превращается в проренин путём отщепления 23 аминокислот. В эндоплазматическом ретикулуме проренин подвергается гликозилированию и приобретает 3-D структуру, которая характерна для аспартатных протеаз. Готовая форма проренина состоит из последовательности включающей 43 остатка присоединённых к N-концу ренина, содержащего 339-341 остаток. Предполагается, что дополнительная последовательность проренина (prosegment) связана с ренином для предотвращения взаимодействия с ангиотензиногеном. Большая часть проренина свободно выбрасывается в системный кровоток путём экзоцитоза, но некоторая доля превращается в ренин путём действия эндопептидаз в секреторных гранулах юкстагломерулярных клеток. Ренин, образуемый в секреторных гранулах в дальнейшем выделяется в кровоток, но этот процесс жёстко контролируется давлением, ангиотензином 2, NaCl, через внутриклеточные концентрации ионов кальция. Поэтому у здоровых людей объём циркулирующего проренина в десять раз выше концентрации активного ренина в плазме . Однако, все же остаётся не понятным, почему концентрация неактивного предшественника настолько высока.
Контроль секреции ренина[править | править код]
Активная секреция ренина регулируется четырьмя независимыми факторами:
- Почечным барорецепторным механизмом в афферентной артериоле, который улавливает изменение почечного перфузионного давления.
- Изменениями уровня NaCl в дистальном отделе нефрона. Этот поток измеряется как изменение концентрации Cl- клетками плотного пятна дистального извитого канальца нефрона в области, прилегающей к почечному тельцу.
- Стимуляцией симпатическими нервами через бета-1 адренергические рецепторы.
- Механизмом отрицательной обратной связи, реализованным через прямое действие ангиотензина 2 на юкстагломерулярные клетки.
Секрецию ренина активирует снижение перфузионного давления или уровня NaCl и повышение симпатической активности. Ренин также синтезируется и в других тканях, включая мозг, надпочечник, яичники, жировая ткань, сердце и сосудах.
Контроль секреции ренина — определяющий фактор активности РААС.
Механизм действия ренин-ангиотензиновой системы[править | править код]
Ренин регулирует начальный, ограничивающий скорость, этап РААС путём отщепления N-концевого сегмента ангиотензиногена для формирования биологически инертного декапептида ангиотензина 1 или Ang-(1-10). Первичный источник ангиотензиногена — печень. Долговременный подъём уровня ангиотензиногена в крови, который происходит во время беременности, при синдроме Иценко-Кушинга или при лечении глюкокортикоидами, может вызвать гипертензию, хотя и существуют данные о том, что хроническое повышение концентрации ангиотензина в плазме частично компенсируется снижением секреции ренина.
Неактивный декапептид Ang 1 гидролизуется в клетках эндотелия лёгочных капилляров ангиотензинпревращающим ферментом (АПФ), который отщепляет С-концевой дипептид и, таким образом, формируется октапептид Ang 2 [Ang-(1-8)], биологически активный, мощный вазоконстриктор. АПФ представляет собой экзопептидазу и секретируется главным образом лёгочным и почечным эндотелием, нейроэпителиальными клетками.
Ферментативная активность АПФ заключается в повышении вазоконстрикции и снижении вазодилатации.
Новые данные о компонентах ренин-ангиотензиновой системы[править | править код]
Хотя Ang2 наиболее биологически активный продукт РААС, существуют данные, что другие метаболиты агиотензинов 1 и 2 могу также могут иметь значительную активность. Ангиотензин 3 и 4 (Ang 3 & Ang 4) формируются путём отщепления аминокислот с N-конца от Ангиотензина 2 вследствие действия аминопептидаз А и N. Ang 3 и 4 наиболее часто вырабатываются в тканях с высоким содержанием этих ферментов, например, в мозге и почках. Ang 3 [Ang-(2-8)], гептапептид образующий в результате отщепления аминокислоты с N-конца, наиболее часто он встречается в центральной нервной системе, где Ang III играет важную роль в поддержании кров давления. Ang IV [Ang-(3-8)] гексапептид является результатом дальнейшего ферментативного расщепления AngIII. Предполагается, что Ang 2 и 4 работают кооперативно. В качестве примера можно привести повышение кровяного давления в мозгу, вызываемое действием этих ангиотензинов на AT1-рецептор. Причём этот гемодинамический эффект Ang 4 требует наличия как Ang2 так и самого AT1- рецептора.
Пептиды, получаемые отщеплением аминокислот с С-конца, могут также иметь биологическую активность. Например, Ang-(1-7), гептапептидный фрагмент ангиотензина 2, может образовываться как из Ang2 так и из Ang1 действием ряда эндопептидаз или действием карбоксипептидаз (например, гомологом АПФ, названным АПФ2) конкретно на Ang2. В отличие от АПФ, АПФ2 не может участвовать в реакции превращения Ang1 в Ang2 и его активность не подавляется ингибиторами ACE (ACEIs). Ang-(1-7) реализующий свои функции через определённые рецепторы, впервые был описан как вазодилататор и как натуральный ингибитор ACEI. Ему также приписываются и кардиопротекторные свойства. АПФ2 может также отщеплять одну аминокислоту с С-конца, результатом такого действия является Ang-(1-9), пептид с неизвестными функциями.
Рецепторы ангиотензина II[править | править код]
Описаны как минимум 4 подтипа рецепторов к ангиотензину.
- Первый тип AT1-R участвует в реализации наибольшего числа установленных физиологических и патофизиологических функций ангиотензина 2. Действие на сердечно-сосудистую систему (вазоконстрикция, повышение давления крови, повышение сократимости сердца, сосудистая и сердечная гипертония), действие на почки (реабсорбция Na+, ингибирование выделения ренина), симпатическую нервную систему, надпочечника (стимуляция синтеза альдостерона). AT1-R рецетор также является посредником во влиянии ангиотензина на клеточный рост, пролиферацию, воспалительные реакции, и оксидативный стресс. Этот рецептор связан с G-белком и содержит семь встроенных в мембрану последовательностей. AT1-R широко представлен во многих типах клеток, являющихся мишенью Ang 2.
- Второй тип AT2-R широко представлен в период эмбрионального развития мозга, почек затем же в период постнатального развития количество этого рецептора падает. Имеются данные, что, несмотря на низкий уровень экспрессии во взрослом организме, AT2 рецептор может выступать в качестве посредника в процессе вазодилятации и также оказывать антипролиферативный и антиапоптотичекие эффекты в гладких мышцах сосудов и угнетать рост кардиомиоцитов. В почках, как предполагается, активация AT2 влияет на реабсорбцию в проксимальных извитых канальцах и стимулировать реакции превращения простагландина E2 в простагландин F2α.2,7. Однако, важность некоторых из этих At2 связанных действий остаётся неизученной.
- Функции третьего типа (AT3) рецепторов не до конца изучены.
- Четвёртый тип рецепторов (AT4) участвует в выделении ингибитора активатора плазминогена (под действием ангиотензина 2, а также 3 и 4). Предполагается, что эффекты характерные для Ang 1-7, включая вазодилятацию, натрийурез, снижение пролиферации, и защита сердца, реализуются через уникальные рецепторы, которые не связываются с Ang 2, такими как MAS рецепторы.
Также нужно отметить, что последние данные указывают на существование высокоаффинных поверхностных рецепторов, которые связывают как ренин, так и проренин. Они находятся в тканях мозга, сердца, плаценты и почек (в поэндотелиальной гладкой мускулатуре и мезангие). Эффекты таких рецепторов направлены на локальное увеличение выработки Ang2 и запуска внеклеточных киназ, таких как, MAP -киназ, к которым относится ERK1 и ERK2. Эти данные пролили свет на Ang2-независимые механизмы клеточного роста, активируемые ренином и проренином.
Влияние на прочие секреции[править | править код]
Как отмечалось ранее Ang2, через AT1 рецепторы стимулирует выработку альдостерона клубочковой зоной надпочечника . Альдостерон наиболее важный регулятор K+- Na+ баланса и таким образом играет важную роль в контроле объёма жидкостей. Он увеличивает реабсорцию натрия и воды в дистальных извитых канальцах и собирательных трубочках (а также в толстой кишке и слюнных и потовых железах) и таким образом вызывает экскрецию ионов калия и водорода. Ангиотензин 2 вместе с внеклеточным уровнем ионов калия – наиболее значимые регуляторы альдостерона, но синтез Ang2 также может быть вызван АКТГ, норадреналином, эндотелином, серотонином, а ингибирован АНП и NO. Также важно отметить, что Ang 2 важный фактор трофики клубочковой зоны надпочечников, которая без его наличия может атрофироваться.
См. также[править | править код]
- Гормоны
- Эндокринная система
- Рениновый рецептор
Ссылки[править | править код]
- Medicus Amicus: Средства, действующих на ренин-ангиотензиновую систему
- ЭНДОТЕЛИЙ СОСУДОВ — ОСНОВНОЙ РЕГУЛЯТОР МЕСТНОГО КРОВОТОКА
C09
Источник
