Артериит флебит пупочных сосудов
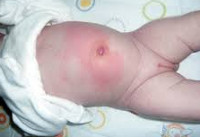
Пупочный сепсис – самый частый вид сепсиса у детей, при котором входными воротами инфекции являются пупочные сосуды или раневая поверхность пупочной области, всегда имеющаяся после отторжения культи пуповины. Септическим очагом могут быть флебит и артериит пупочных сосудов, реже – омфалит (воспаление пупочной ямки).
Этиология и патогенез. До применения антибиотиков и сульфаниламидных препаратов самым частым возбудителем был стрептококк. В настоящее время его сменили стафилококк, грамотрицательная флора, устойчивая к многим антибиотикам, и даже грибы (дрожжеподобные и плесневые).
Патогенез связан с попаданием бактериальной флоры при обработке культи пуповины и уходе за пупочной ранкой в детской комнате родильного дома или при введении в нестерильных условиях лекарственных растворов в пупочную вену в родильной комнате. Изменился срок развития пупочного сепсиса. Если раньше дети умирали от него чаще на 3-й неделе жизни, что указывало на заражение в детской комнате, то теперь чаще всего на первой неделе жизни, что свидетельствует об инфицировании в родильной комнате, где проводят инъекции и катетеризацию.
У недоношенных, новорожденных, грудных детей первых трех месяцев жизни снижены показатели специфического и неспецифического иммунитета – активность фагоцитарной системы, повышена проницаемость барьерных тканей (эпителия, эндотелия), отсутствует способность продуцировать IgG и IgA (в крови ребенка обнаруживаются преимущественно полученные трансплацентарно от матери IgG и IgA, количество которых постепенно падает). Поэтому сепсис, в том числе и пупочный, чаще всего наблюдается у новорожденных, недоношенных и грудных детей первых трех месяцев жизни.
Распространение инфекции осуществляется гематогенным путем, при развитии флегмоны пупочной области процесс может непосредственно переходить на париетальную брюшину.
Патологическая анатомия. Преобладающей формой пупочного сепсиса раньше являлась септицемия, особенно у недоношенных детей. По нашим данным, септицемия встречается в настоящее время почти так же часто, как и септикопиемия.
До применения инфузионной терапии новорожденным и грудным детям септическим очагом чаще всего является артериит одной или обеих пупочных артерий, причем очаг располагается непосредственно под пупочной ямкой, реже – в отдалении от нее. Артериит, по данным М. А. Скворцова, наблюдался при пупочном сепсисе в 68 % случаев, флебит – в 24 %, в остальных случаях встречались омфалит и сочетание его с артериитом. Частоту поражения артерий М. А. Скворцов связывал с наличием свернувшейся крови в просветах пупочных артерий после перевязки культи пуповины, которая являлась хорошей питательной средой для бактерий, тогда как пупочная вена после прекращения в ней кровотока опорожняется и спадается благодаря отрицательному давлению в венозной системе. В настоящее время локализация септического очага изменилась в сторону преобладания флебита над артериитом из-за врачебных манипуляций на пупочной вене, причем катетеризация приводит, как правило, к тромбозу у конца стояния катетера, что соответствует отрезку пупочной вены на уровне ворот печени с развитием здесь очага тромбофлебита.
Чистый омфалит как септический очаг встречается так же редко, как и раньше, чаще наблюдается сочетание его с флебитом или артериитом. Отмечается также сочетание артериита и флебита.
Пораженный пупочный сосуд утолщен, что особенно хорошо заметно на поперечном разрезе. В просвете сосуда обнаруживается тромб, иногда с явлениями гнойного расплавления. Если гной макроскопически не обнаруживается, помогает мазок из просвета сосуда или микроскопическое исследование.
При артериите в просвете сосуда встречаются тромб, пронизанный ней-трофилами, колонии микробов. Стенка сосуда часто местами расплавлена, инфильтрирована нейтрофилами – гнойный тромбартериит пупочной артерии. Сходные изменения наблюдаются в пупочной вене при гнойном тромбофлебите. Однако следует иметь в виду, что тромб в просвете пупочной артерии отмечается и в норме, а в пупочной вене является всегда свидетельством патологического процесса. При артериите и флебите может иметь место продуктивный компонент воспаления в виде лимфогистиоцитарных инфильтратов, пролиферации фибробластов, наличия гранулем с гигантскими клетками инородных тел (последнее встречается при пупочном сепсисе, обусловленном грибами) – продуктивный или продуктивно-гнойный артериит и флебит. Омфалит может быть язвенно-некротическим, гнойно-некротическим, вплоть до развития флегмоны передней брюшной стенки, которая в последние годы не наблюдается.
При септицемии кожные покровы сероватые, иногда слегка желтушные, характерна геморрагическая сыпь. Подкожный жировой слой истощен. Выражены дистрофические изменения в паренхиматозных органах. Микроскопически в них могут быть обнаружены мелкие некрозы. Селезенка может быть увеличена незначительно, в ней и лимфатических узлах повсеместно наблюдается миелоидная метаплазия. Вилочковая железа истощена, с явлениями акцидентальнои трансформации и скоплением миелоидных клеток в дольках и перегородках. Миелоидные инфильтраты обнаруживаются также в интерстиции легкого, печени, почек и других органов. В головном мозге обнаруживаются отек или острое набухание, полнокровие, стазы, в надпочечниках – часто некрозы, кровоизлияния, делипидизация.
При септикопиемии – метастатические очаги в настоящее время чаще всего наблюдаются в виде гнойного менингита, метастатических абсцессов в легких, почках, миокарде, печени (при флебите пупочной вены), реже – в суставах, костном мозге в виде гнойного остеомиелита и др.
Осложнения. Довольно частым осложнением пупочного сепсиса является ДВС-синдром с развитием геморрагического диатеза (мелена, кровоизлияния в мозг, надпочечники, серозные листки и слизистые оболочки, в кожу и мягкие ткани). Часто присоединяются вирусно-бактериальная пневмония, язвенный энтероколит, гнойный отит.
Смерть наступает от основного заболевания, осложнения ухудшают прогноз. В случаях выздоровления в пупочной вене наблюдаются облитерация просвета, гемосидероз, в пупочных артериях – выраженная деформация стенок с массивным кальцинозом.
В настоящее время обращают на себя внимание случаи инфекционного (септического) эндокардита новорожденных, являющегося ятрогенным осложнением катетеризации подключичной вены. Возбудителем его чаще бывают золотистый и белый стафилококк, а также грибы молочницы и плесневые. При длительном стоянии катетера и инфицировании наблюдается тромбофлебит подключичной вены и тромбоэндокардит пристеночного эндокарда правого сердца и трехстворчатого клапана с метастазами в легкие. Исход неблагоприятный.
Источник
Омфалит – инфекция пуповинного остатка и пупочной ранки, приводящая к воспалению кожи и подкожной клетчатки, нарушению процессов эпителизации. Омфалит сопровождается серозной или гнойной экссудацией, гиперемией и инфильтрацией пупочного кольца, повышенной температурой и признаками интоксикации; в тяжелых случаях омфалит осложняется флегмоной, перитонитом и пупочным сепсисом. Диагностика омфалита заключается в осмотре ребенка детским специалистом, проведении УЗИ мягких тканей и органов брюшной полости, посева отделяемого из пупочной ранки. Лечение омфалита включает местную обработку пупка антисептиками, перевязки, антибиотикотерапию, физиотерапию (УФО, УВЧ), по показаниям – хирургическое лечение.
Общие сведения
Омфалит – заболевание новорожденных, характеризующееся воспалением кожи и подкожной клетчатки в области пупочной ранки. Гнойно-септические заболевания кожи являются преобладающими в период новорожденности. Среди них встречаются стрептодермии и стафилодермиии (везикулопустулез, эпидемическая пузырчатка новорожденных, эксфолиативный дерматит новорожденных). В структуре неонатальной патологии омфалит занимает одно из ведущих мест по распространенности и практической значимости. Опасность омфалита у детей заключается в возможном распространении и генерализации инфекции с развитием артериита или флебита пупочных сосудов, флегмоны, перитонита, сепсиса.

Омфалит
Причины омфалита
Развитие омфалита связано с попаданием инфекции через культю пуповины или незажившую пупочную ранку. Это может произойти в случае пренебрежения гигиеническими нормами и правилами ухода за новорожденным и обработкой пупочной раны, наличии пеленочного дерматита или других инфекционных заболеваний кожи у новорожденного (пиодермии, фолликулита). В редких случаях инфицирование возможно во время лигирования пупочного канатика, однако чаще заражение происходит между 2-ми и 12-ми сутками жизни.
Риск развития омфалита повышен у недоношенных детей, рожденных от преждевременных или патологически протекавших родов, внебольничных (в т. ч. домашних) родов, детей с внутриутробными инфекциями, гипоксией, врожденными аномалиями (неполным пупочным, желточным или мочевым свищом).
Возбудителями омфалита чаще всего оказываются стафилококки, стрептококки, примерно в 30% случаев – грамотрицательные микроорганизмы (кишечная палочка, клебсиелла и др.). Источником инфекции могут выступать кожные покровы младенца, загрязненные мочой, испражнениями, гноеродной флорой; предметы ухода, руки ухаживающего персонала (медицинских работников, родителей) и др.
Классификация омфалита
По причинам возникновения омфалит может быть первичным (при инфицировании пупочной ранки) или вторичным (в случае присоединения инфекции на фоне имеющихся врожденных аномалий – свищей). Вторичный омфалит у ребенка развивается в более поздние сроки и протекает более длительно.
По характеру и степени воспалительных изменений в области пупка различают катаральный или простой омфалит («мокнущий пупок»), флегмонозный и гангренозный (некротический) омфалит.
В спектре рассмотрения клинического течения омфалита заболевание может представлять практический интерес для педиатрии, детской хирургии, детской дерматологии, детской урологии.
Симптомы омфалита
Наиболее частая и прогностически благоприятная форма заболевания – катаральный омфалит. Обычно самостоятельное отпадение пуповинного остатка у новорожденного происходит на первой-второй неделе жизни. На его месте образуется рыхлая кровянистая корочка; окончательная эпителизация пупочной ранки при должном уходе отмечается к 10-15 дню жизни. В случае развития локального воспаления пупочная ранка не затягивается, из нее начинает выделяться скудный секрет серозного, серозно-геморрагического или серозно-гнойного характера. Ранка периодически затягивается корочками, однако после их отторжения дефект не эпителизируется. Пупочное кольцо гиперемировано и отечно. При длительном мокнутии (в течение 2-х и более недель) может происходить избыточное разрастание грануляций с формированием на дне пупочной ранки грибовидного выпячивания – фунгуса пупка, который еще более затрудняет заживление. Общее состояние новорожденного (аппетит, физиологические отправления, сон, прибавка в массе) при простой форме омфалита обычно не нарушено; иногда отмечается субфебрилитет.
Флегмонозный омфалит характеризуется распространением воспаления на окружающие ткани и обычно является продолжением «мокнущего пупка». Кожа вокруг пупка гиперемирована, подкожная клетчатка отечна и возвышается над поверхностью живота. Рисунок венозной сети на передней брюшной стенке усилен, наличие красных полос свидетельствует о присоединении лимфангита.
Кроме мокнутия пупочной ранки, отмечается пиорея – истечение гнойного отделяемого и выделение гноя при надавливании на околопупочную область. Возможно образование на дне пупочной ямки язвочки, покрытой гнойным налетом. При флегмонозном омфалите состояние младенца ухудшается: температура тела повышается до 38°С, выражены признаки интоксикации (вялость, плохой аппетит, срыгивания, диспепсия), замедляется нарастание массы тела. У недоношенных детей локальные изменения при омфалите могут быть выражены минимально, зато на первый план обычно выходят общие проявления, молниеносно развиваются осложнения.
Некротический омфалит встречается редко, обычно у ослабленных детей (с иммунодефицитом, гипотрофией и т. д.). При этом расплавление клетчатки распространяется в глубину. В области пупка кожа приобретает темно-багровый, синюшный оттенок. При некротическом омфалите воспаление практически всегда переходит на пупочные сосуды. В некоторых случаях могут некротизироваться все слои передней брюшной стенки с развитием контактного перитонита. Гангренозный омфалит имеет наиболее тяжелое течение: температура тела может снижаться до 36°С, ребенок истощен, заторможен, не реагирует на окружающие раздражители.
Омфалит может осложняться флегмоной передней брюшной стенки, артериитом или флебитом пупочных сосудов, абсцессами печени, энтероколитом, абсцедирующей пневмонией, остеомиелитом, пупочным сепсисом.
Диагностика и лечение омфалита
Обычно для распознавания омфалита достаточно осмотра ребенка неонатологом, педиатром или детским хирургом. Для определения возбудителя бактериальной инфекции и подбора антибактериальной терапии проводится бакпосев отделяемого пупочной ранки на флору с чувствительностью.
Для исключения осложнений омфалита (флегмоны брюшной стенки, абсцессов брюшной полости, перитонита) ребенку показано проведение УЗИ мягких тканей, УЗИ брюшной полости, обзорной рентгенографии брюшной полости. В обязательном порядке ребенка с омфалитом должен осмотреть детский хирург.
При назначении лечения омфалита учитывается его форма и общее состояние новорожденного. В амбулаторных условиях под контролем педиатра возможно лечение только катарального омфалита; в остальных случаях показана госпитализация новорожденного.
При простом омфалите производится местная обработка мокнущей пупочной ранки 3-4 раза в день вначале перекисью водорода, затем водными или спиртовыми растворами антисептиков – фурацилина, диоксидина, хлорофиллипта, бриллиантовой зелени. Все манипуляции (обработка, просушивание пупочной ранки) проводятся отдельными ватными палочками или тампонами. Применяется физиотерапевтическое лечение – УФО, СВЧ, УВЧ-терапия, гелий-неоновый лазер. При разрастании фунгуса осуществляется его прижигание нитратом серебра. В период лечения омфалита купание ребенка производится в слабом растворе калия перманганата.
При флегмонозной форме омфалита, кроме выше перечисленных мероприятий, на область воспаления накладываются повязки с антибактериальными и антисептическими мазями (бацитрацин/полимиксин B, Вишневского), производится обкалывание очага антибиотиками, назначаются системные антибактериальные препараты и инфузионная терапия, вводится противостафилококковый иммуноглобулин. При формировании гнойника прибегают к его хирургическому вскрытию.
При развитии некротического омфалита производится иссечение некротизированных тканей, осуществляются перевязки, проводится активное общее лечение (антибиотики, витаминотерапия, переливания плазмы, физиотерапия и пр.).
Прогноз и профилактика омфалита
Катаральный омфалит легко поддается лечению и обычно заканчивается выздоровлением. Прогноз флегмонозного и некротического омфалита зависит от адекватности и сроков начала лечения, присоединения вторичных осложнений и состояния ребенка. При генерализованных септических осложнениях возможен летальный исход.
Профилактика омфалита предполагает соблюдение асептики при обработке пуповины, ежедневном уходе за пупочной ранкой, соблюдение гигиены ухаживающим персоналом. Категорически недопустимо насильственно срывать корочки с пупочной ранки, закрывать ее повязкой или подгузником, заклеивать лейкопластырем, поскольку это провоцирует мокнутие и инфицирование. В случае покраснения пупочной ранки, появления отечности и отделяемого следует незамедлительно проконсультироваться у педиатра.
Источник
Пупочный сепсис – самый частый вид сепсиса у детей, при котором входными воротами инфекции являются пупочные сосуды или раневая поверхность пупочной области, всегда имеющаяся после отторжения культи пуповины. Септическим очагом могут быть флебит и артериит пупочных сосудов, реже – омфалит (воспаление пупочной ямки).
Этиология и патогенез. До применения антибиотиков и сульфаниламидных препаратов самым частым возбудителем был стрептококк. В настоящее время его сменили стафилококк, грамотрицательная флора, устойчивая к многим антибиотикам, и даже грибы (дрожжеподобные и плесневые).
Патогенез связан с попаданием бактериальной флоры при обработке культи пуповины и уходе за пупочной ранкой в детской комнате родильного дома или при введении в нестерильных условиях лекарственных растворов в пупочную вену в родильной комнате. Изменился срок развития пупочного сепсиса. Если раньше дети умирали от него чаще на 3-й неделе жизни, что указывало на заражение в детской комнате, то теперь чаще всего на первой неделе жизни, что свидетельствует об инфицировании в родильной комнате, где проводят инъекции и катетеризацию.
У недоношенных, новорожденных, грудных детей первых трех месяцев жизни снижены показатели специфического и неспецифического иммунитета – активность фагоцитарной системы, повышена проницаемость барьерных тканей (эпителия, эндотелия), отсутствует способность продуцировать IgG и IgA (в крови ребенка обнаруживаются преимущественно полученные трансплацентарно от матери IgG и IgA, количество которых постепенно падает). Поэтому сепсис, в том числе и пупочный, чаще всего наблюдается у новорожденных, недоношенных и грудных детей первых трех месяцев жизни.
Распространение инфекции осуществляется гематогенным путем, при развитии флегмоны пупочной области процесс может непосредственно переходить на париетальную брюшину.
Патологическая анатомия. Преобладающей формой пупочного сепсиса раньше являлась септицемия, особенно у недоношенных детей. По нашим данным, септицемия встречается в настоящее время почти так же часто, как и септикопиемия.
До применения инфузионной терапии новорожденным и грудным детям септическим очагом чаще всего является артериит одной или обеих пупочных артерий, причем очаг располагается непосредственно под пупочной ямкой, реже – в отдалении от нее. Артериит, по данным М. А. Скворцова, наблюдался при пупочном сепсисе в 68 % случаев, флебит – в 24 %, в остальных случаях встречались омфалит и сочетание его с артериитом. Частоту поражения артерий М. А. Скворцов связывал с наличием свернувшейся крови в просветах пупочных артерий после перевязки культи пуповины, которая являлась хорошей питательной средой для бактерий, тогда как пупочная вена после прекращения в ней кровотока опорожняется и спадается благодаря отрицательному давлению в венозной системе. В настоящее время локализация септического очага изменилась в сторону преобладания флебита над артериитом из-за врачебных манипуляций на пупочной вене, причем катетеризация приводит, как правило, к тромбозу у конца стояния катетера, что соответствует отрезку пупочной вены на уровне ворот печени с развитием здесь очага тромбофлебита.
Чистый омфалит как септический очаг встречается так же редко, как и раньше, чаще наблюдается сочетание его с флебитом или артериитом. Отмечается также сочетание артериита и флебита.
Пораженный пупочный сосуд утолщен, что особенно хорошо заметно на поперечном разрезе. В просвете сосуда обнаруживается тромб, иногда с явлениями гнойного расплавления. Если гной макроскопически не обнаруживается, помогает мазок из просвета сосуда или микроскопическое исследование.
При артериите в просвете сосуда встречаются тромб, пронизанный ней-трофилами, колонии микробов. Стенка сосуда часто местами расплавлена, инфильтрирована нейтрофилами – гнойный тромбартериит пупочной артерии. Сходные изменения наблюдаются в пупочной вене при гнойном тромбофлебите. Однако следует иметь в виду, что тромб в просвете пупочной артерии отмечается и в норме, а в пупочной вене является всегда свидетельством патологического процесса. При артериите и флебите может иметь место продуктивный компонент воспаления в виде лимфогистиоцитарных инфильтратов, пролиферации фибробластов, наличия гранулем с гигантскими клетками инородных тел (последнее встречается при пупочном сепсисе, обусловленном грибами) – продуктивный или продуктивно-гнойный артериит и флебит. Омфалит может быть язвенно-некротическим, гнойно-некротическим, вплоть до развития флегмоны передней брюшной стенки, которая в последние годы не наблюдается.
При септицемии кожные покровы сероватые, иногда слегка желтушные, характерна геморрагическая сыпь. Подкожный жировой слой истощен. Выражены дистрофические изменения в паренхиматозных органах. Микроскопически в них могут быть обнаружены мелкие некрозы. Селезенка может быть увеличена незначительно, в ней и лимфатических узлах повсеместно наблюдается миелоидная метаплазия. Вилочковая железа истощена, с явлениями акцидентальнои трансформации и скоплением миелоидных клеток в дольках и перегородках. Миелоидные инфильтраты обнаруживаются также в интерстиции легкого, печени, почек и других органов. В головном мозге обнаруживаются отек или острое набухание, полнокровие, стазы, в надпочечниках – часто некрозы, кровоизлияния, делипидизация.
При септикопиемии – метастатические очаги в настоящее время чаще всего наблюдаются в виде гнойного менингита, метастатических абсцессов в легких, почках, миокарде, печени (при флебите пупочной вены), реже – в суставах, костном мозге в виде гнойного остеомиелита и др.
Осложнения. Довольно частым осложнением пупочного сепсиса является ДВС-синдром с развитием геморрагического диатеза (мелена, кровоизлияния в мозг, надпочечники, серозные листки и слизистые оболочки, в кожу и мягкие ткани). Часто присоединяются вирусно-бактериальная пневмония, язвенный энтероколит, гнойный отит.
Смерть наступает от основного заболевания, осложнения ухудшают прогноз. В случаях выздоровления в пупочной вене наблюдаются облитерация просвета, гемосидероз, в пупочных артериях – выраженная деформация стенок с массивным кальцинозом.
В настоящее время обращают на себя внимание случаи инфекционного (септического) эндокардита новорожденных, являющегося ятрогенным осложнением катетеризации подключичной вены. Возбудителем его чаще бывают золотистый и белый стафилококк, а также грибы молочницы и плесневые. При длительном стоянии катетера и инфицировании наблюдается тромбофлебит подключичной вены и тромбоэндокардит пристеночного эндокарда правого сердца и трехстворчатого клапана с метастазами в легкие. Исход неблагоприятный.
Источник
