Атеросклеротическое поражение сосудов сетчатки
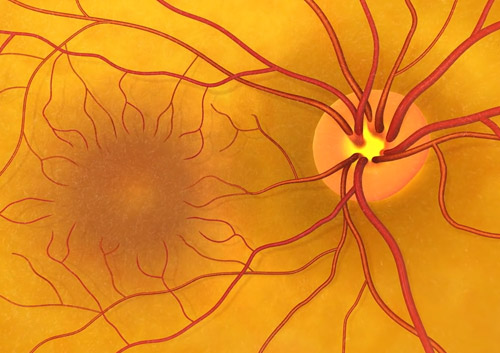
Ангиосклероз – патология сосудов, состоящая в сужении их просвета и утолщении стенок. Обнаруживаться такая картина может в любой части организма, включая глазное дно. В этом случае врачи ставят диагноз, звучащий как ангиосклероз сетчатки. Это состояние не является самостоятельной болезнью, а относится к числу осложнений системных сосудистых аномалий. На фоне склеротических изменений сосудов происходит необратимая дистрофия сетчатки. Особенно опасно нарушение, затрагивающее центральную часть светочувствительного слоя глаза. В этом случае больному угрожает дистрофия зрительного нерва и полная слепота.
Причины
Основной причиной возникновения ангиосклероза сетчатки офтальмологи называют недолеченную или не подвергавшуюся коррекции ангиопатию органов зрения. На этой стадии патологический процесс осложняется структурными деформациями сетчатки, нарушением проводимости импульсов по глазному нерву, множественными кровоизлияниями в пространство между сетчаткой и подлежащим слоем.
Так как ангиопатия кровеносных сосудов сетчатки развивается на фоне системных заболеваний, для ангиосклероза характерен тот же набор провоцирующих факторов:
- гипертоническая болезнь, при которой давление заставляет стенки сосудов растягиваться, растрескиваться и становиться более плотными;
- атеросклероз сосудов головы, при которой просвет артерий, питающих сетчатку, сужается из-за отложений холестерина;
- сахарный диабет и другие эндокринные заболевания, при которых истончаются стенки капилляров, замедляется микроциркуляция, повышается риск тромбообразования;
- ревматическое поражение стенок артерий и капилляров;
- системные сосудистые аномалии, такие как синдром Бюргера-Рейно, периартериит, перифлебит и другие;
- заболевания системы кроветворения, при которых усиливается склеивание тромбоцитов, и мелкие сосуды закупориваются тромбами.
Помимо патологических причин, ангиосклероз сетчатки может возникнуть на фоне физиологических процессов: токсикоза при беременности и возрастных изменений. Велика роль вредных привычек в развитии состояния: по статистике, такой диагноз часто сопутствует алкоголизму и табачной зависимости.
Полезно знать! Самой редкой причиной склеротических изменений капилляров сетчатки врачи называют лучевую болезнь.
Симптомы
На начальной стадии ангиосклероз сосудов сетчатки никак не проявляется. Неприятные симптомы начинают беспокоить больного только при прогрессировании заболевания:
- получение нечеткой картинки, снижение остроты зрения на свету или в темноте;
- уменьшение поля зрения, сужение его до небольшого пятна или точки;
- нарушение чувствительности зрительного анализатора к цвету, при котором человек не различает оттенки;
- помехи в поле зрения в виде мушек, черных пятен;
- ощущение пульсирующей боли в глазу;
- спонтанные кровоизлияния в глазное яблоко.
Перечисленные признаки, как правило, свидетельствуют о необратимости патологического процесса.
При одностороннем ангиосклерозе сетчатки есть вероятность частичной компенсации проблем со зрением за счет усиления чувствительности здорового глаза. В этом случае перечисленные симптомы могут появиться позже, а вместо них у больного возникнут признаки перенапряжения здорового глаза: сухость, головная боль, тошнота, ощущение песка в глазу. Нередко это приводит к бурному развитию слепоты на ранее здоровом органе, из-за чего пациент за несколько месяцев становится инвалидом.
Диагностика
Подтвердить ангиопатию может классический визуальный осмотр глазного дна – офтальмоскопия. В ходе исследования врач фиксирует изменение сосудистого рисунка: появление дополнительных ветвей или чрезмерная извитость артериол и венул, расширение или сужение их диаметра свидетельствуют в пользу этой патологии. Для подтверждения диагноза и выявления причин аномалии проводятся дополнительные диагностические процедуры:
- МРТ глазного яблока и головы, с помощью которого можно обнаружить функциональные и трофические нарушения мягких тканей;
- КТ и рентгенографию сосудов сетчатки с контрастом, с помощью которых удается визуализировать даже незначительные нарушения проходимости сосудов;
- допплерографию и УЗИ сетчатки, которые дают представление о скорости и направлении кровотока в глазных яблоках.
На основании полученных результатов выстраивается тактика лечения ангиосклероза сетчатки.
Лечение
Методы, которыми устраняется ангиосклероз сетчатки, зависят от степени изменения микроциркуляции, характера таких процессов и причин, их вызвавших. В целом схему консервативного воздействия составляют таким образом, чтобы усилить обменные процессы, улучшить питание сетчатки, нормализовать кровообращение в структурах глазного яблока. Для этого назначают несколько групп препаратов:
Лекарства для расширения сосудов – «Пентоксифиллин», «Агапурин», «Вазонит» и их аналоги. Средства этой группы подходят для лечения ангиопатий любого происхождения. Они предупреждают формирование тромбов и защищают стенки сосудов от нежелательных изменений.
Антикоагулянты – «Тромбонет», «Аспирин Кардио» или «Тиклопидин». Препараты этой группы назначают при повышенном риске тромбоза или при уже произошедшей закупорке глазных сосудов, а также при ангиосклерозе у гипертоников.
Стимуляторы метаболизма – пероральные препараты «Нейрорубин», «Мильгамма», «Милдронат», инъекционные формы рибоксина, никотиновой кислоты, «Кокарбоксилаза», АТФ и витаминно-минеральные комплексы в таблетках и уколах. Дополнительно врач может назначить местные препараты – капли «Тауфон» или «Эмокси-Оптик».
Венотоники – «Флебодиа», «Вазокет», «Нормовен» и их аналоги. Препараты этой группы назначают, если в процессе диагностики выявлен венозный застой. Как вспомогательные средства их используют при диабетических формах ангиосклероза сетчатки.
Стимуляторы микроциркуляции – «Кавинтон» и «Актовегин». Препараты этой группы незаменимы при наличии ишемических и застойных процессов, признаках дистрофии сетчатки. Усилить и дополнить их действие помогут препараты, снижающие степень проницаемости стенок артерий и вен, – «Дицинон», «Пармидин», натуральные средства с экстрактом гинкго билоба.
Несмотря на обилие разнообразных лекарственных групп, все они оказывают кратковременную помощь, но не устраняют причину заболевания. Поэтому лечение ангиосклероза сетчатки всегда содержит действия, направленные на купирование первоисточника проблем:
- при сахарном диабете назначают низкоуглеводную диету, снижающие уровень глюкозы препараты или инсулин, вещества с липоевой кислотой и антиоксидантами, а также умеренные физические нагрузки;
- при гипертоническом происхождении патологии назначают гипотензивные препараты, дополнительно – статины и седативные средства;
- при аутоиммунных (ревматоидных) и травматических патологиях используют глюкокортикоиды, «Лидазу» и «Химотрипсин» в форме инъекций, назначают электрофорез и тканевое лечение препаратами «Биосед», «Гумизоль», стекловидным телом.
Для ускоренного восстановления трофики и функциональности сетчатки назначают физиопроцедуры: иглорефлексотерапию, импульсное и цветовой воздействие, магнитотерапию, пневмомассаж и сеансы с использованием тренажера «Очки Сидоренко». Для поддержания сосудов в тонусе рекомендованы занятия йогой, плавание, курсы массажа на воротниковую область.

Хирургическое лечение склероза сосудов глазного дна не применяется ввиду их небольшого диаметра и сложности доступа к ним. Малоинвазивные методики используются только для устранения осложнений ангиосклероза – разрыва и отслойки сетчатки. Самым эффективным и минимально травматичным методом восстановления ее целостности считается лазерная коагуляция. Кроме нее, может быть проведена витрэктомия: удаление стекловидного тела и реконструкция сетчатки с последующей фиксацией.
Профилактика
Если пациент входит в группу риска, то есть страдает от гипертонии, сахарного диабета, системных патологий сосудов, эндокринных нарушений, ему необходим тщательный ежегодный контроль офтальмолога. Кроме того, необходимо заняться лечением основных заболеваний и ежедневным мониторингом состояния здоровья: измерением сахара в крови бытовым глюкометром, отслеживанием АД и т. д.
Даже при наличии заболеваний, ограничивающих физическую активность, не стоит поддаваться бездействию. Чем больше движения, тем меньше риск развития сосудистых патологий и осложнений. Офтальмологи рекомендуют ежедневные прогулки на свежем воздухе, плавание, спортивную ходьбу и бег на лыжах. Поддержать сердце и сосуды в тонусе поможет прием витаминно-минеральных комплексов и отказ от вредных привычек.

Источник

Атеросклероз сетчатки глаза (атеросклеротическая ретинопатия) характеризуется отложением холестерина на стенках сосудов глаз. Заболевание сопровождается снижением остроты зрения, головными болями, нарушениями зрения, появлением мушек и пятен.
Причины
К основным причинам атеросклероза сетчатки глаз относятся:
- продолжительное курение;
- алкоголизм;
- высокий уровень АД;
- гиподинамия;
- сахарный диабет;
- постоянные стрессы;
- нарушение гормонального фона;
- неправильное питание;
- врождённые патологии сосудов;
- избыточная масса тела.
Стадии
Атеросклероз сетчатки глаза протекает в несколько стадий:
- Ангиоспазм. Наблюдается спазм артерий и вен сетчатки. Данный процесс является обратимым.
- Ангиосклероз. Происходит образование холестериновых бляшек на стенках сосудов. Подобный процесс необратим, однако не приводит к нарушениям зрения.
- Ангиоретинопатия. Отмечаются кровоизлияния в ретину и пигментные отложения. Происходит ухудшение зрения.
- Ангионейроретинопатия. На последней стадии развивается атрофия зрительного нерва. Существует риск частичной или полной слепоты.
Диагностика
В ходе диагностики атеросклеротической ретинопатии определяется толщина стенок сосудов глаз, изучается конфигурация сосудов, оценивается состояние просветов.
Для подтверждения диагноза применяются различные методики:
- определение остроты зрения;
- биомикроскопия и офтальмоскопия;
- ангиография;
- электроретинография;
- анализ крови.
Дополнительно назначаются УЗИ с дуплексным сканированием, томография сетчатки и тонометрия.
Осложнения
При запущенном атеросклерозе могут развиваться опасные осложнения и побочные эффекты. К ним относятся тромбоз, глаукома, инфаркт глаз, кровоизлияние в стекловидное тело, атрофия вен и капилляров. В особо тяжёлых случаях может развиться полная слепота. Провоцировать осложнения могут повреждения органов зрения, подъём тяжестей, дальние авиаперелёты.
Лечение
При лечении атеросклероза сетчатки глаз могут использоваться консервативные и хирургические методы.
Консервативная терапия проводится при незначительных объёмах повреждений и подбирается индивидуально. Она направлена на нормализацию содержания холестерина, укрепление кровеносных сосудов и снятие спазма сосудов. Консервативная терапия включает в себя следующие методы:
- приём медикаментозных препаратов;
- соблюдение диеты;
- нормализация физических нагрузок;
- отказ от вредных привычек;
- физиотерапевтические методы (лазеротерапия, магнитотерапия, иглорефлексотерапия);
- народные средства.
Хирургическое вмешательство проводится при неэффективности консервативных методов и развитии серьёзных осложнений, таких как глаукома. Наиболее эффективный способ хирургического лечения – это лазерная коагуляция. При разрыве сетчатки может потребоваться витрэктомия или удаление стекловидного тела. Для расширения просвета сосудов проводится баллонирование склеры.
Атеросклероз сетчатки глаз – это чрезвычайно опасное для зрения заболевания. Для предотвращения тяжёлых осложнений необходимо провести комплексную диагностику и лечение. Для профилактики заболевания необходимо контролировать уровень холестерина в крови и периодически проверять своё зрение.
Запишитесь на бесплатную консультацию!
Запишитесь на бесплатный прием в нашу клинику и мы составим вам подробную диету.
Источник
В последнее время как в России, так и во всем мире отмечается рост числа заболеваний, в основе которых лежит нарушение микроциркуляции. В 2005 г. доля сердечно-сосудистых заболеваний в структуре смертности составляла 56,4%, в 2007 г. – 56,6%. По мнению экспертов ВОЗ, к 2025 г. возможно увеличение этой цифры до 25 млн. Анализируя данные литературы, можно сделать вывод о том, что в последние годы отмечается «омоложение» данных атеросклеротических заболеваний в популяции. Так, в детском и подростковом возрасте встречаются типичные формы нарушения мозгового кровообращения (ишемический, геморрагический инсульт, транзиторные ишемические атаки), некогда характерные только для лиц пожилого возраста [1, 2, 4].
В настоящее время в клинической практике признано терминологическое понятие «системный атеросклероз». Это гемодинамически значимые атеросклеротические поражения нескольких сосудистых бассейнов, определяющие исходную тяжесть заболевания, затрудняющие выбор адекватной лечебной тактики, ставящие под сомнение оптимистичность прогноза.
Безусловно, ведущим поражением при атеросклерозе признается нарушение кровотока в коронарных артериях и сосудах головного мозга, однако в последние годы стали весьма актуальны работы, посвященные влиянию атеросклероза на орган зрения [6-8].
На долю ретинопатий при сосудистых заболеваниях приходится 34,7-54,9% от общего количества заболеваний сетчатки и зрительного нерва. Острые нарушения кровообращения в сосудах сетчатки и зрительного нерва являются тяжелой формой патологии глаза; чаще всего они сопровождаются ухудшением зрительных функций, заканчиваются той или иной степенью атрофии зрительного нерва и становятся одной из главных причин слепоты и слабовидения, а также в 40-64% случаев протекают с поражением второго глаза [18].
Следует отметить, что ишемическое поражение органа зрения часто сопровождают стенотические и окклюзионные процессы в сонных артериях и нередко (до 40%) являются причиной инвалидности по зрению [1, 5, 11, 14, 37, 56]. По данным литературы, острые и хронические нарушения кровообращения в артериальной системе глаза в 35-75% случаев развиваются на фоне атеросклеротических изменений артерий каротидного бассейна [3, 12, 13, 52].
Наиболее часто в клинической практике приходится сталкиваться с сочетанной патологией (гипертоническая болезнь, симптоматические артериальные гипертензии, атеросклероз, сахарный диабет). Микроциркуляторное русло всегда реагирует на воздействие патогенного фактора как единая целостная система. Поэтому определить причинно-следственные взаимоотношения наблюдаемых изменений бывает крайне сложно. Этим объясняется многочисленность научных исследований по вопросам диагностики и лечения заболеваний сетчатки, результаты которых, по мнению большинства исследователей, указывают на целесообразность рассмотрения каждой патологии отдельно [7, 9, 10, 21, 43].
В последние годы дискутируется вопрос о том, что является причиной сужения ретинальных артерий при системных сосудистых заболеваниях – гипертония или атеросклероз. В исследовании ARIC был сделан вывод о том, что сужение ретинальных артериол не связано с атеросклерозом. В Beaver Dam Study выявлена связь между артериальной гипертонией и увеличением риска локального истончения артериальной стенки (относительный риск 2,3 у мужчин и 1,6 у женщин), однако после купирования гипертензии сужение остается. Между тем в Готербургском исследовании обнаружена связь между сужением и высоким уровнем холестерина в плазме и курением. Объяснить данные сосудистые изменения на глазном дне можно также низким уровнем фактора Виллебранда и фактора свертывания крови VIII (антигемофильного глобулина). Изучение данных взаимосвязей необходимо прежде всего потому, что существует выраженная связь между сужением ретинального русла и развитием микроинсультов по данным MРТ [51, 55].
Причинно-следственные отношения пытались выявить между атеросклерозом и развитием возрастной макулярной дегенерации (ВМД). Одной из наиболее значимых работ, посвященных изучению ВМД, было проведенное в 2003 г. Роттердамское исследование, включающее в себя результаты 5-летнего наблюдения 4822 человек, из которых у 41% в конце срока изучения развилась ВМД. Согласно этим исследованиям, основными факторами риска развития ВМД явились: эндофакторы (увеличенное систолическое артериальное давление, различная степень атеросклероза, степень истончения стенки сонных артерий, сахарный диабет) и экзофакторы (возраст, пол, курение, общий холестерин и липопротеины высокой плотности, индекс массы тела). Однако статистически достоверных данных о влиянии только атеросклероза на развитие заболевания получено не было.
В патогенезе острого нарушения артериального кровообращения в сетчатке выделяют три основных фактора: эмболию, тромбангиит и ангиоспазм. Наиболее распространенным видом эмболии является закупорка ретинальных артериол частицами распадающейся атероматозной бляшки в аорте, сонной или глазной артерии. Установлено, что основным источником эмболии ретинальных артериол могут быть не только внутренние, но и при их окклюзии наружные сонные артерии. Эмболия и тромбангиит признаны всеми исследователями как основные звенья патогенеза острой ишемии сетчатки, связанной в первую очередь с развитием атеросклероза. Кроме того, в патогенезе острой ишемии сетчатки имеет значение редукция ретинального кровотока вследствие уменьшения перфузионного давления в сосудах сетчатки [23, 24, 30].
В настоящее время в литературе является общепризнанным термин «глазной ишемический синдром», представляющий собой совокупность симптомов хронического ишемического поражения оболочек глазного яблока, сосудов глаза, каротидных артерий единого генеза [14-16, 31, 32, 37, 40]. Синдром широко распространен, заканчивается инвалидизацией больных по зрению (до 40%), в том числе лиц молодого возраста. Доказано, что основной причиной заболевания является патология экстракраниальных отделов каротидных артерий. Известно, что стенозирование, окклюзия, патологическая извитость каротидных артерий вызывают нарушение кровообращения сетчатки, зрительного нерва и цилиарного тела [17, 18, 20, 28, 29, 49, 57]. По мнению большинства авторов, главной причиной развития ишемии сетчатки (в 70-85% случаев) является патология ипсилатеральной каротидной артерии вследствие атеросклероза или неспецифического аортоартериита, у 70-75% пациентов при данном заболевании обнаружены симптомы ишемической цереброваскулярной болезни [31, 45].
Однако существуют формы атеросклероза без вовлечения внутренних сонных артерий, или они гемодинамически незначимы. Открытым остается вопрос о вовлечении в ишемический процесс органа зрения именно в этой, наиболее распространенной группе пациентов.
Было установлено, что при атеросклерозе кровообращение именно сосудов диска зрительного нерва (ДЗН) страдает намного быстрее, чем кровоток в центральной ретинальной артерии [48]. Ввиду усиленного кровоснабжения папилломакулярного пучка и темпоральной зоны ДЗН верхний и нижний сегменты остаются в неблагоприятных условиях при хронической гипоксии, и скорее всего именно в этих зонах процессы нейродегенерации будут развиваться раньше. Несмотря на большое количество данных литературы об особенностях кровоснабжения зрительного нерва, подобного анализа влияния хронического нарушения кровообращения на фоне изолированного атеросклероза на состояние перипапиллярного нейроэпителия не проводилось.
В результате нарушения микроциркуляции происходят патологические метаморфозы в различных структурах зрительного нерва. В начале из-за выброса во внеклеточное пространство свободного глутамата повреждаются аксоны ганглиозных клеток [41, 42].
Астроциты в решетчатой пластинке и предламинарной области головки зрительного нерва обеспечивают структурную и опорную поддержку и участвуют в формовании внеклеточной матрицы. После ишемического повреждения в головке зрительного нерва происходит биохимическая активация астроцитов, проявляющаяся рядом различных эффектов: нарушением аксоплазматического транспорта, изменениями в физиологии и биохимии решетчатой пластинки, в моделировании матрицы, выделением потенциальных токсинов (оксид азота, фактор некроза опухоли, трансформирующий фактор роста P, глутамат) [47, 54].
Таким образом, ишемия и гипоксия в головке зрительного нерва приводят к повреждению его компонентов: аксонов ганглиозных клеток, астроцитов, микроглии и решетчатой пластинки [33].
Нужно отметить, что имеются единичные противоречивые сообщения о наличии экскавации ДЗН при состояниях, ведущих к ишемии головки зрительного нерва, таких как компрессионная оптическая нейропатия, передняя ишемическая нейропатия и оптическая нейропатия Лебера [31].
Сравнение цветных фотографий пациентов с передней оптической нейропатией ишемической формы (ПИНИ) и на фоне височного артериита (ПИНА) выявило экскавацию у 2% больных в первом случае против 92% во втором [25, 27]. Причины низкой встречаемости экскавации при ПИНИ неизвестны. S. Hayreh предположил, что ишемический процесс при глаукоме (хронический, медленно прогрессирующий путь) может быть менее бурным, чем при ПИНИ (острый, быстро прогрессирующий путь). Скорее всего данная теория имеет больше недостатков, чем достоинств, поскольку в основе развития глауком и ПИНИ лежат разные патогенетические механизмы. Как известно, не последнюю роль в развитии ПИНИ играет атеросклероз, а данное заболевание является апофеозом его развития [35].
Оптическая когерентная томография (ОКТ) позволяет в максимальной степени оценить состояние структур заднего полюса глаза и является, по сути, методом прижизненной гистологии. В экспериментальных работах доказано, что данные ОКТ статистически достоверно коррелируют с морфологическими показателями [19, 22, 38, 39, 47, 52, 58]. Большинство работ посвящено изучению заболеваний зрительного нерва в далеко зашедших стадиях. Так, C. Chan и N. Miller изучали толщину нервных волокон у пациентов с неглаукоматозной нейропатией и выраженным снижением остроты зрения вплоть до светоощущения. Отмечено, что в данной группе пациентов толщина нервных волокон снижалась до 45 мкм [25, 46, 49, 50].
В 2010 г. H. Danesh-Meyer и соавт. провели сравнительное изучение ДЗН у пациентов с открытоугольной глаукомой (ОУГ), ПИНИ и ПИНА. При всех перечисленных заболеваниях происходило истончение нейроретинального ободка, побледнение ДЗН и образование экскавации (хотя последнее более характерно для глаукомного процесса). Все параметры морфометрического анализа нервных волокон при ОУГ, ПИНИ и ПИНА достоверно различались. В отличие от ПИНА ОУГ имела следующие признаки: увеличенная, глубокая экскавация и уменьшенный перипапилярный ободок, увеличение объема экскавации и уменьшение объема ободка (р<0,001). Найденные морфометрические различия между ПИНИ и ПИНА были достаточно полиморфны и не укладывались в единую картину, в связи с чем было решено продолжить данные исследования [26].
В своей работе, посвященной изучению дегенерации нервных волокон, по данным ОКТ при рассеянном склерозе S. Dziegielewski выявил статистически достоверную связь между истончением нервных волокон и дегенеративными изменениями головного мозга [44]. Возможность прогнозировать нейродегенеративные процессы в головном мозге на фоне общих хронических заболеваний по данным ОКТ получила подтверждение в работах других авторов [59]. Однако до сих пор статистически значимых исследований по сравнению морфометрических характеристик ДЗН у пациентов с системным атеросклерозом без жалоб на снижение зрения или на ранних стадиях хронической оптической нейропатии проведено не было.
По данным литературы, электрофизиологические изменения у больных с острым нарушением кровообращения в центральной артерии сетчатки (ОЦАС) характеризуются уменьшением β-волны вследствие ишемии внутренних слоев сетчатки.
В глазах с ОЦАС дефекты поля зрения и изменения показателей электроретинограммы (ЭРГ) часто несопоставимы. К примеру, на фоне низкой остроты зрения и суженных полей зрения может регистрироваться практически неизмененная ЭРГ. Гистологические исследования доказали, что ганглиозные клетки, наиболее чувствительные к ишемии, страдают в первую очередь (в связи с развитием апоптоза), хотя к изменению показателей β-волны должно приводить нарушение работы внутренних слоев сетчатки. Существуют работы, в которых обнаружено селективное ослабление амплитуды фотопически негативного ответа (PhNR) ЭРГ в глазах с ОЦАС, но связи с другими клиническими признаками выявлено не было.
Согласно последним данным, выявлена корреляция между степенью снижения β-волны скотопической ЭРГ и снижением гемодинамических показателей глаза. При хроническом снижении гемодинамических показателей отмечали достоверно большее истончение внутреннего слоя, чем при остром нарушении кровоснабжения (р=0,0147, 0,0076, 0,002 и 0,0003 соответственно для 2 мм носовых, 1 мм носовых, 1 мм височных и 2 мм височных), а толщина наружного слоя существенно не изменилась. На ЭРГ было зарегистрировано: медиана отношения α/β волн составила 0,84 α-волны, 0,56 β-волны и 0,27 PhNR. Отмечали положительную корреляцию IT/ST по отношению к а/f амплитуды PhNR.
У больных с хроническим ишемическим синдромом на мультифокальной ЭРГ латентность увеличивалась (N1, P1, N2) по сравнению с парным глазом на 7,6, 6,2, 7,5% соответственно (р≤0,0048). Пораженные участки сетчатки находились за пределами макулы, тем не менее данные, полученные с центральных зон сетчатки, отличались большой вариабельностью. Функции наружных и средних слоев сетчатки оказались снижены при хроническом ишемическом синдроме. Средние значения задержки ретинального ответа нельзя объяснить выраженным фотопическим симптомом при диффузном засвете, и задержка может быть проявлением функциональной адаптации в условиях сниженной перфузии [36, 53].
Как видно из представленных работ, большинство исследований в области электрофизиологии посвящено острым нарушениям кровообращения либо далеко зашедшим стадиям заболеваний сетчатки и зрительного нерва. Данные об изменениях физиологических параметров глаза при системном атеросклерозе на сегодняшний день отсутствуют.
Таким образом, проблема системного атеросклероза является одной из ведущих в современной медицине вследствие высокой частоты распространения, существенного влияния на смертность, инвалидность и качество жизни в целом. С учетом патогенеза атеросклеротического процесса, корреляционный анализ морфологических и функциональных методов исследования может дать полную картину патологического процесса.
Несмотря на широкое применение современных методов диагностики состояния сосудистого русла глаза и сетчатой оболочки, в литературе практически отсутствуют работы, позволяющие комплексно, с различных позиций (клинико-функциональных, гемоциркуляторных, морфологических и т.д.) оценить динамику ухудшения функционального состояния зрительного анализатора при начальном, изолированном атеросклеротическом поражении глаз, что, несомненно, может явиться предметом отдельного научного исследования.
Источник
