Атеросклероз мезентериальных сосудов это
Атеросклероз – хроническое заболевание артерий крупного и среднего калибра (эластического и мышечно-эластического типа), характеризующееся отложением и накоплением в стенке плазменных атерогенных липопротеинов с последующим разрастанием соединительной ткани и образованием атеросклеротических бляшек в артериальной стенке.
В зависимости от преимущественной локализации атеросклеротических процессов в сосудистой системе развиваются определенные клинические проявления, некоторые из которых выделены в отдельные нозологические формы.
Этиология
Факторы, способствующие возникновению атеросклероза, изучены не до конца. Из них преобладающими являются частые и длительные стрессы, злоупотребление жирной и богатой легкоусвояемыми углеводами пищей, эндокринные и обменные заболевания (сахарный диабет, гипотиреоз, желчно-каменная болезнь. Основными факторами риска развития атеросклероза считаются артериальная гипертензия, повышение вязкости и свертываемости крови, дислипопротеинемия с повышением содержания в сыворотке крови липопротеинов очень низкой и низкой плотности (II-IV тип гиперлипопротеинемии по классификации ВОЗ) и снижением содержания липопротеинов высокой плотности, курение, ожирение, генетическая предрасположенность к преждевременному атеросклерозу, гиподинамия, возраст старше 40 лет.
Как одни из факторов, способствующих возникновению заболевания, изучаются вирусный и герпес-вирусный. Установлено, что вирус Эпштейна-Барра, вирусы Коксаки и другие приводят к повреждению мембран эндотелиальных клеток, нарушениям жирового обмена и иммунным нарушениям, свойственным атеросклеротическому процессу.
Патогенез. В механизме развития атеросклероза принимает участие множество факторов, что находит различное объяснение в рамках существующих на сегодняшний день теорий. Наиболее популярны две основные гипотезы: липидная и эндотелиальная. Липидная гипотеза первичным считает повышение уровня плазменных липопротеинов низкой плотности, богатых холестерином, что способствует поступлению последних в сосудистую стенку. Липопротеины высокой плотности, напротив, обладают защитным действием, поэтому риск развития атеросклероза тем выше, чем больше различается их соотношение. Кроме того, липопротеины низкой плотности способны вызывать переразвитие мышечных клеток сосудов и влиять на изменения в клеточном росте стенок сосудов. Имеются сообщения и о воздействии липопротеинов низкой плотности на образование стволовых клеток, активацию фактора роста и в конечном итоге на образование локального фиброза.
Эндотелиальная гипотеза в качестве первичного фактора рассматривает повреждение эндотелиального слоя сосудов, которое запускает целый каскад клеточно-иммунологических реакций. Они, в свою очередь, приводят к формированию фиброзной бляшки в месте повреждения. Клеточная трансформация и образование гигантских (многоядерных) эндотелиальных клеток приводят к развитию аутоиммунных реакций, сопровождающихся фазой воспаления, что завершается формированием бляшки. Обе гипотезы скорее дополняют одна другую, чем исключают.
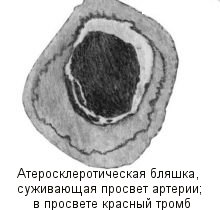
Атеросклеротическая бляшка медленно растет на протяжении многих лет, проходя в своем развитии стадии рыхлой и обызвествленной атеросклеротической бляшки. При этом условия кровотока в пораженной артерии все более ухудшаются. На любой из стадий бляшка может спонтанно или при резком повышении артериального давления повреждаться в результате трещины или разрыва, что приводит к образованию тромба и соответственно, к еще большему ухудшению кровотока.
Клиническая картина
В течении атеросклероза выделяются два периода. В первом, так называемом доклиническом, периоде доступными методами диагностики можно выявить дислипидемию и гиперхолестеринемию, а также начальные неспецифические сосудистые реакции. Во втором – периоде клинических проявлений – в пораженных атеросклеротическим процессом органах развиваются преходящие ишемические нарушения и хроническая недостаточность кровоснабжения органов. В этом периоде проявляющиеся симптомы зависят от преимущественной локализации атероматоза. Наиболее часто поражаются грудная и нисходящая часть аорты, венечные, общие сонные, мозговые, почечные, мезентериальные и бедренные артерии. При развитии клиники множественных атероматозных очагов говорят о распространенном атеросклерозе.

Кроме того, в течении заболевания выделяют фазы прогрессирования, стабилизации и регрессирования атеросклероза.
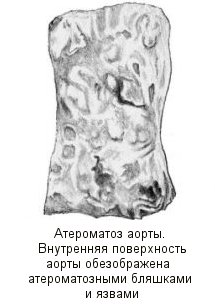
Атеросклероз аорты
Атеросклероз аорты развивается раньше, чем в других сосудистых зонах, более выражен, встречается чаще, однако диагностируется намного позже вследствие длительного периода скрытого течения. Ясные клинические симптомы обычно выявляются у больных в возрасте 60 лет и старше. Одним из ранних признаков являются повышение систолического и пульсового давления при нормальном, а затем снижающемся диастолическом, а также увеличение скорости распространения пульсовой волны. В ряде случаев возникает загрудинная боль (аорталгия) – редкий, но типичный симптом. Боль имеет давящий или жгучий характер, смещается в обе руки, шею, межлопаточную область, верхнюю часть живота. В отличие от стенокардии, боль не приступообразная, длительная, может продолжаться часами и сутками, с периодической сменой интенсивности.
При атрофии мышечного слоя в пораженных атеросклерозом участках аорты формируется аневризма с образованием мешковидных или распространенных расширений. В этом случае, а также при значительном расширении дуги аорты могут отмечаться осиплость голоса, кашель, одышка, дисфагия (из-за сдавления возвратного нерва и давления на трахею). Возможны головокружения, обморочные состояния и судороги при резком повороте головы.
При преимущественном поражении брюшной аорты (оно бывает более выраженным, чем в грудном отделе) отмечается неравномерное повышение ее плотности при прощупывании. При прослушивании над ней может прослушиваться систолический шум по средней линии выше или на уровне пупка. Отмечаются боли в животе различной локализации, запоры вследствие недостаточного кровоснабжения разных участков желудочно-кишечного тракта. Атеросклероз области раздвоения аорты (бифуркации) приводит к развитию синдрома Лериша – хронической закупорке аорты (перемежающаяся хромота, похолодание и онемение ног, атрофия мышц голеней, импотенция, язвы и некрозы в области пальцев стоп, отсутствие пульсации в артериях стоп, подколенных, а нередко и в бедренных, систолический шум над бедренной артерией в области пахового сгиба).
Атеросклероз мезентериальных артерий
Атеросклероз мезентериальных артерий проявляется симптомами “брюшной жабы” и нарушения пищеварительной функции желудочно-кишечного тракта. “Брюшная жаба” характеризуется появлением резких приступообразных болей в верхней части живота на высоте пищеварения, которая держится 1-3 ч и напоминает стенокардические боли. Иногда боли кратковременные, прекращаются нитроглицерином. Боль сопровождается вздутием живота, отрыжкой, запорами. В дальнейшем могут присоединяться зловонные поносы 2-3 раза в сутки с остатками непереваренной пищи и невсосавшихся жиров.
При исследовании живота определяются высокое стояние диафрагмы, снижение или отсутствие перистальтики, с истолический сосудистый шум в верхней области живота.
Атеросклероз почечных артерий
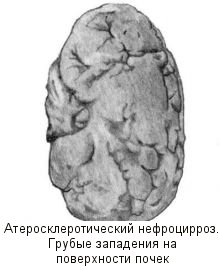
Основным синдромом при атеросклерозе почечных артерий является почечная симптоматическая артериальная гипертензия, которая при вовлечении в атеросклеротический процесс обеих почечных артерий принимает злокачественный характер. В моче определяются белок, эритроциты, цилиндры. Над местом сужения почечной артерии иногда выслушивается систолический шум.
Облитерирующий атеросклероз артерий нижних конечностей
Клинически проявляется слабостью и повышенной утомляемостью мышц голеней, зябкостью и онемением ног, синдромом перемежающейся хромоты (сильной болью в ногах при ходьбе, которая проходит во время отдыха). При обследовании отмечаются уменьшение кожной температуры конечностей, бледность, трофические нарушения (сухость, шелушение кожи, трофические язвы, гангрена), а также ослабление или отсутствие пульса на тыльной стороне стопы. В результате прогрессирования поражения сосудов расстояние, которое больной может пройти без боли в ногах, сокращается.
Диагностика
В диагностике атеросклероза используются клинико-лабораторные и инструментальные методы. При биохимическом исследовании крови отмечаются повышение содержания холестерина, триглицеридов, липопротеидов, увеличение коэффициента атерогенности.
При рентгенологическом исследовании выявляются уплотнение, удлинение и расширение аорты в грудном и брюшном отделах. Данные ультразвуковой флуометрии, реовазо-, осцилло-, плетизмо- и сфигмографии демонстрируют снижение и запаздывание основного магистрального кровотока в артериях нижних конечностей. При ангиографии артерий нижних конечностей и почек отмечается сужение их просвета. С помощью изотопной ренографии можно сделать вывод о нарушении секреторно-экскреторной функции почек при атеросклерозе почечных артерий.
Лечение атеросклероза
Лечение атеросклероза и его профилактика включают общие мероприятия по оздоровлению организма: рациональное питание, борьба с малоподвижностью, отказ от курения, снижение избыточного веса.
Тактика лечебного воздействия должна быть направлена на механизмы развития заболевания и в первую очередь – на нормализацию холестеринового обмена: уменьшение поступления холестерина с пищей, снижение его синтеза в клетках организма и увеличение выведения из организма, а также на предотвращение повреждения эндотелия сосудов (гипотензивная терапия и пр.).
Диета больных атеросклерозом должна быть низкокалорийной. Уменьшение поступления холестерина в организм достигается с помощью снижения в пище жиров животного происхождения, включения в рацион жиров растительного происхождения, овощей, фруктов, витаминов и т. д.
Воздействовать на синтез холестерина и нарушения жирового обмена возможно с помощью липидонормализующих препаратов. С этой целью используются холестирамин, колестипол, квестран, действующие только на уровне кишечника; производные никотиновой кислоты (ниацин, эндурацин), снижающие уровень общего холестерина, триглицеридов и повышающие уровень липопротеинов высокой плотности; их назначают по 1,5-3,0 г в сутки в 3 приема. Клофибрат, мисклерон, безафибрат назначают в дозе 200 мг 2-3 раза в сутки; ловастатин, флювастатин, правастатин, симвастатин непосредственно влияют на синтез холестерина, хорошо переносятся, назначаются 1 раз в сутки по 20-40 мг во время ужина. Благоприятное действие на сосудистую стенку выявлено у ингибиторов ангиотензинпревращающего фермента, антагонистов кальция и эстрогенов.
При семейно-наследственных формах гиперлипидемии применяются плазмаферез, иммуносорбция, угольные сорбенты.
В дополнение к назначенному врачом лечению атеросклероза может быть проведен точечный массаж
Источник
Острая окклюзия мезентериальных сосудов – острое нарушение кровообращения в брыжеечных сосудах, приводящее к ишемии кишечника. Заболевание проявляется резкой, нестерпимой болью в животе, рвотой и поносом с примесью крови, шоковым состоянием. Диагноз острой окклюзии мезентериальных сосудов определяют на основании клинической картины, данных селективной ангиографии, рентгенографии брюшной полости, лапароскопии. Острая окклюзия мезентериальных сосудов требует экстренного оперативного вмешательства (эмбол- или тромбэндартериоэктомии, резекции пораженных отделов кишечника), профилактики перитонита и повторных окклюзий.
Общие сведения
Острая окклюзия мезентериальных сосудов – неотложная патология в гастроэнтерологии, возникающая вследствие тромбоза или эмболии сосудов брыжейки. Острая окклюзия мезентериальных сосудов проявляется резким нарушением кровообращения в сосудистых участках проксимальнее и дистальнее места обструкции, сопровождается выраженным ангиоспазмом и дополнительным тромбообразованием, в результате чего возникает острое нарушение питания и ишемическое поражение стенки кишечника. В дальнейшем начинают развиваться необратимые деструктивные изменения, формируется анемический и геморрагический инфаркт (некроз) кишечника. Острая окклюзия мезентериальных сосудов характеризуется крайне тяжелым течением и высокой летальностью.
Локализация и протяженность ишемического поражения кишечника при острой окклюзии мезентериальных сосудов зависит от вида и уровня обструкции, наличия коллатеральных путей компенсации кровотока. В 90% случаев наблюдается окклюзия основного ствола или одной из ветвей верхней брыжеечной артерии, в большей степени обеспечивающей кровоснабжение пищеварительного тракта. Нижняя брыжеечная артерия имеет хорошие коллатеральные связи, поэтому при ее окклюзии редко возникают серьезные нарушения мезентериального кровообращения. Окклюзия брыжеечных вен встречается реже; возможно также смешанное поражение брыжеечных артерий и вен, при котором острой окклюзии одного из сосудов предшествует хроническая обструкция другого.
Острая окклюзия мезентериальных сосудов встречается преимущественно у лиц мужского пола в возрасте старше 50-60 лет.

Острая окклюзия мезентериальных сосудов
Причины острой окклюзии мезентериальных сосудов
Острая окклюзия мезентериальных сосудов развивается как осложнение различных сердечно-сосудистых заболеваний (атеросклероза, пороков сердца, системных аллергических васкулитов, ревматизма, гипертонической болезни, аневризмы брюшной аорты, аритмии), предшествующих операций на сердце и аорте, злокачественных опухолей, травм.
Непосредственной причиной острой окклюзии мезентериальных сосудов являются тромбоз и эмболия. При тромбозе просвет сосудов брыжейки перекрывается тромбом, образовавшимся вследствие изменения сосудистых стенок на фоне повышенной свертываемости крови и замедленного кровотока (патогенетическая триада Вихрова). При эмболии наблюдается обструкция брыжеечных сосудов частицей тканью опухоли, инородным телом или пузырьком воздуха, мигрировавшими от первичного источника поражения с током крови.
Острая окклюзия мезентериальных сосудов может протекать с компенсацией, субкомпенсацией и декомпенсацией мезентериального кровотока. При компенсации мезентериального кровотока (спонтанно или под воздействием консервативной терапии) все функции кишечника восстанавливаются полностью. Субкомпенсация мезентериального кровотока ввиду недостаточного кровоснабжения может приводить к ряду заболеваний кишечника: брюшной жабе, язвенным энтеритам и колитам и др. Декомпенсация мезентериального кровообращения вызывает распространенный гнойный перитонит и развитие тяжелого абдоминального сепсиса.
Симптомы острой окклюзии мезентериальных сосудов
Развернутой клинической картине острой окклюзии мезентериальных сосудов могут предшествовать предвестники заболевания, сходные с предынфарктным состоянием, – так называемая «брюшная жаба».
В большинстве случаев острая окклюзия мезентериальных сосудов имеет внезапное начало и на стадии ишемии (первые 6-12 часов) характеризуется невыносимыми, схваткообразными болями в животе. Пациент испытывает беспокойство, не находит себе места, принимает вынужденную позу с приведенными к животу ногами. Возникают тошнота и рвота с примесью желчи и крови, позднее рвота с каловым запахом, неоднократный жидкий стул с примесью крови («ишемическое опорожнение кишечника»).
Наблюдается резкая бледность кожных покровов, цианоз, шоковое состояние, повышение артериального давления на 60-80 единиц (симптом Блинова), брадикардия. Для острой окклюзии мезентериальных сосудов характерно несоответствие между тяжестью состояния больного и данными его осмотра: в первые часы живот остается мягким, брюшная стенка участвует в дыхании, отмечается незначительная болезненность без симптомов раздражения брюшины.
В стадии инфаркта (через 6-12 часов от начала острой окклюзии мезентериальных сосудов) болевые ощущения немного уменьшаются, но нарастает локальная (в зоне поражения кишки) болезненность при пальпации, между пупком и лобком может прощупываться тестовидная припухлость (симптом Мондора), ухудшается состояние больного. Эвакуаторная функция кишечника сохраняется, артериальное давление нормализуется, пульс учащается.
Стадия перитонита начинается через 18-36 часов от момента острой окклюзии мезентральных сосудов, характеризуется резким ухудшением состояния: усилением болей (особенно при движении), выраженной интоксикацией, признаками перитонита, паралитической кишечной непроходимостью.
Диагностика
Распознавание острой окклюзии мезентериальных сосудов опирается на анализ клинической картины заболевания: острый болевой абдоминальный синдром, поражение сердца и сосудов в анамнезе. Важное диагностическое значение имеет исследование коагулограммы, определение количества тромбоцитов, холестерина крови.
При обзорной рентгенографии брюшной полости определяется пневматизация кишечника, наличие горизонтальных уровней жидкости в брюшной полости. Специфическим методом диагностики острой окклюзии мезентериальных сосудов является селективная мезентерикография, которая уже на ранней стадии заболевания может выявить отсутствие кровотока в стволе и ветвях брыжеечной артерии. При наличии технической возможности выполняется магнитно-резонансная ангиография мезентериальных сосудов.
Диагностическая лапароскопия позволяет обнаружить изменения кишечника и брюшной полости, наличие признаков анемического и геморрагического инфаркта кишки. Острую окклюзию мезентериальных сосудов дифференцируют от прободной язвы желудка и двенадцатиперстной кишки, острого аппендицита, кишечной непроходимости, острого панкреатита и острого холецистита.
Лечение острой окклюзии мезентериальных сосудов
При острой окклюзии мезентериальных сосудов показано экстренное хирургическое вмешательство, целью которого служит ревизия кишечника с оценкой его жизнеспособности, ревизия основных брыжеечных сосудов, устранение причины сосудистой непроходимости и восстановление мезентериального кровотока, резекция некротизированных отделов кишечника, профилактика перитонита.
Реваскуляризация кишечника выполняется путем непрямой эмбол- или тромбэндартериоэктомии, в трудных случаях проводится реконструктивное обходное шунтирование с использованием сосудистых протезов (протезирование верхней брыжеечной артерии).
При некрозе кишечника реваскуляризация дополняется частичной или обширной резекцией пораженных участков кишечника и активным назоинтестинальным дренированием для лечения послеоперационного пареза кишечника. Через 24-48 часов возможно выполнение релапаротомии с целью контроля состояния брюшной полости или наложения отсроченного анастомоза.
Пред- и послеоперационное ведение больного с острой окклюзией мезентериальных сосудов включает назначение антитромботических препаратов для профилактики повторной эмболии и ретромбоза; мероприятия интенсивной терапии с целью восстановления ОЦК, устранения интоксикации, улучшения кровотока и тканевого метаболизма, стабилизации сердечной деятельности. Проводится антибактериальная терапия, дренирование и санация брюшной полости для предупреждения гангрены и перитонита.
Прогноз и профилактика
Восстановление кровотока в брыжеечных артериях в течение первых 4-6 часов («золотой период») может предотвратить инфаркт кишечника и восстановить его функции. Как правило, оперативное вмешательство приходится на II и III стадии острой окклюзии мезентериальных сосудов, поэтому летальность после операции достигает 80-90%. Прогноз ухудшает наличие основного заболевания, приведшего к острому нарушению мезентериального кровообращения.
Профилактика острой окклюзии мезентериальных сосудов заключается в своевременном устранении потенциального источника тромбоэмболии, т. е. первичного заболевания (атеросклероза, мерцательной аритмии, ревматического порока сердца, аневризм и др.).
Источник
