Атеросклероз сосудов сердца инфаркт

Что такое атеросклеротическая болезнь сердца? Патология представляет собой сужение просвета аорты и коронарных сосудов вследствие отложения на внутренних стенках холестериновых бляшек. В результате ограничивается приток крови к органу, нарушается кровоснабжение. Если своевременно не распознать патологию и не начать лечение, то пациент рискует столкнуться с серьезными осложнениями, которые в ряде случаев заканчиваются летальным исходом.
Специалисты кардиологического отделения «Клиники АВС» помогут остановить прогрессирование болезни. В нашем лечебно-диагностическом учреждении работают узкопрофильные специалисты различных кардиологических направлений (терапевты-кардиологи, ангиологи, кардиохирурги, аритмологи). Внушительный практический опыт врачей и современное высокоинформативное оборудование позволяет поставить верный диагноз в кратчайшие сроки и разработать схему лечения индивидуально для каждого пациента.
Причины и факторы риска
Накопление липидов на стенках сосудов, сужение их просвета, вплоть до полного перекрытия и расстройство гемодинамики провоцирует развитие гипоксии тканей сердца. ИБС атеросклеротическая болезнь сердца, а также атеросклеротический кардиосклероз, инфаркт миокарда, аневризма сосудов – распространенные осложнения патологии. В конечном итоге она нередко приводит к инвалидизации, преждевременной смерти.
Заболевание относится к полиэтиологическим, т. к. развитию патологии способствует сразу несколько факторов, но основополагающий – повышенный уровень холестерина в крови. Достаточно часто такое состояние наблюдается у лиц с избыточной массой тела, серьезными погрешностями в питании (избыток животных жиров), нарушениями обмена веществ (сахарный диабет).
В группе риска лица с артериальной гипертензией (АГ), генетической предрасположенностью, алкогольной или никотиновой зависимостью, низкой двигательной активностью, частыми инфекционными заболеваниями, а также пациенты, принимающие препараты, влияющие на реологические свойства крови (повышающие ее сгущение), возраст после 45 лет.
Стадии, симптомы и диагностика заболевания
Развивается заболевание постепенно, процесс формирования липидных отложений делится на 5 стадий:
- Долипидная. Снижается скорость кровотока из-за повышения концентрации ЛПНП в крови. На стенках сосудов образуются микротрещины.
- Липоидоз. В поврежденных участках сосудов происходит отложение липидных клеток, они постепенно увеличиваются в размерах.
- Липосклероз. На месте жировых накоплений образуется молодая соединительная ткань. Ее последующее созревание сопровождается формированием фиброзной бляшки. На данной стадии заболевание хорошо поддается консервативному лечению.
- Атероматоз. Происходит распад жировых, белковых накоплений, эластических, коллагеновых волокон. Кристаллизация жирных кислот и холестерина деформирует сосудистую стенку. На этой стадии развиваются различные осложнения: при повреждении поверхности холестериновой бляшки атероматозные массы вымываются током крови и образуют эмболы; при некрозе глубоких слоев стенки сосуда формируется аневризма, возможен ее разрыв, расслоение и пр.
- Атерокальциноз. Это завершающая стадия, при которой в холестериновой бляшке откладываются соли кальция. Бляшка обретает каменистую плотность, сосудистая стенка в зоне петрификации деформируется. Возрастает риск образования тромбов.
Симптомы атеросклеротической болезни сердца проявляются при значительном перекрытии просвета сосудов. В этом случае нарушается кровоснабжение сердца, нарушается его функционирование. У пациента наблюдается аритмия, приступы боли в левой стороне грудной клетки, которые усиливаются после физической нагрузки или нервного напряжения. Атеросклеротическая болезнь сердца с АГ сопровождается отдышкой, нехваткой воздуха, головокружением, беспокойством, потерей сознания.
Из-за длительного нарушения гемодинамики развивается сердечная недостаточность. Сопутствующим заболеванием может стать ХОБЛ, которое усугубляет состояние пациента и повышает риск летального исхода.
Чтобы поставить диагноз левожелудочковая атеросклеротическая болезнь сердца врачи «Клиники АВС» собирают анамнез. При первичном осмотре лечащий специалист расспрашивает о жалобах, проводит физиакальную диагностику, ставит предварительный диагноз. Для его уточнения назначает ряд диагностических исследований:
- Лабораторные, в частности липидограмма (помогает обнаружить нарушение липидного обмена, выявить повышение уровня ЛПНП, оценить риск атеросклероза, болезнь сердца).
- Инструментальные:
- ЭхоКГ (врач УЗД оценивает сократимость сердца, проводит фазовый анализ, измеряет параметры стенок и полостей, определяет давление в камерах, исследует состояние клапанов).
- ЭКГ (позволяет выявить недостаточное кровоснабжение сердечной мышцы).
- Ангиография (проводится с введением контрастного вещества, позволяет определить участок сужения коронарных артерий).
- Стресс-тест (определяется реакция сердца на физическую активность).
- КТ (послойное сканирование структур сердца, выявляет дефекты клапанов, патологии миокарда, перикарда, камер сердца и пр.). Список исследований назначается в индивидуальном порядке, поэтому он может корректироваться.
Методы лечения
После получения данных обследований лечащий специалист составит индивидуальную схему лечения, учитывая симптоматику, состояние здоровья пациента и особенности протекания патологии.
Лечение атеросклеротической болезни сердца может ограничиться диетой или же быть медикаментозным или хирургическим. Диета уместна на начальной стадии болезни. Пациенту даются рекомендации относительно рациона, в основе которых: ограничение жиров животного происхождения, увеличение потребления клетчатки, овощей.
- Лекарственные препараты назначаются при запущенной форме заболевания. Список тех или иных медикаментов также назначается индивидуально, но в целом терапия направлена на снижение риска развития осложнений, нормализацию липидного профиля и улучшение самочувствия пациента. Для этого могут потребоваться:
- Антиагреганты (клопидогрел).
- Ангиопротекторы и корректоры микроциркуляции (компламин, пармидин).
- Вазодилататоры (никошпан).
- Статины (кардиостатин, мевакор, зорстат, симвастол, лескол) и пр.
Хирургическое лечение назначается в тяжелых случаях, когда медикаментозная терапия не оказывает должного эффекта. Обычно в «Клинике АВС» используются следующие методики оперативного вмешательства: коронарная ангиопластика (цель: расширить сосуд при помощи металлического стенда для нормализации кровотока), шунтирование коронарной артерии (цель: создать обходной путь оттока крови при помощи своеобразного сосудистого протеза).
Прогноз
Прогноз зависит во многом от стадии развития болезни. Чем раньше будет выявлена патология и начато лечение, тем выше продолжительность жизни и шансы на восстановление нормального функционирования сердца.
Врачи «Клиники АВС» настоятельно рекомендуют не откладывать визит к врачу не только, когда боль в сердце становится постоянной, но и в профилактических целях. Наш медицинский центр оснащен современным оборудованием, которое способно выявить мельчайшие патологические изменения в органе, что дает огромное преимущество в скорости постановки диагноза и начале лечения.
«Клиника АВС» – это медицинские услуги европейского уровня, комфортные условия и компетентный персонал. Мы работаем для тех, кто заботится о своем здоровье, о здоровье своих близких и выбирает лучшее.
Цены на лечение атеросклеротической болезни сердца
Сравнение цен на лечение в клиниках Москвы
Клиника ABC 2 100
Улица 1905 года 2 400 руб.
Таганская 2 400 руб.
Цветной бульвар 2 400 руб.
Парк культуры 2 400 руб.
Источник
Кардиологи бьют тревогу: количество инфарктников в нашей стране неуклонно растёт. Из общего числа пациентов, страдающих различными сердечно-сосудистыми заболеваниями, от острого инфаркта миокарда умирают порядка 75%. Причём около 30% погибают по дороге в больницу, 20-25% – в клинике и примерно 7-10% – в первый год после перенесённого инфаркта.
О коварстве этого недуга и наиболее эффективных методах лечения рассказывает доктор медицинских наук, профессор Первого Московского государственного медицинского университета имени И. М. Сеченова Владимир Желнов.
Боль, продолжающаяся менее 20 минут, свидетельствует о том, что у больного развилась стенокардия, боль же, которая держится более 20 минут, почти всегда говорит об инфаркте миокарда.
Кинжал в груди
Инфаркт миокарда – острое проявление ишемической болезни сердца, при котором происходит необратимое поражение и гибель части сердечных клеток. В основе этого заболевания лежит отложение жира на стенках артерий сердца. Постепенно затвердевая, этот жир образует наросты, затрудняющие движение крови, а в некоторых случаях полностью закупоривающие артерию. В результате мышца или один из её участков, к которому перестаёт поступать кровь, отмирает и постепенно превращается в рубец.
Ткань, в которую из-за закупорки сосуда перестаёт поступать кровь, отмирает в первые же часы после инфаркта, и восстановить её уже нельзя. Именно поэтому огромное значение имеет то, насколько быстро человеку будет оказана квалифицированная медицинская помощь.
Основной симптом инфаркта миокарда – острая, иногда её даже называют кинжальная, боль за грудиной. Боль возникает в середине грудной клетки, как правило, внезапно, в состоянии покоя и не даёт глубоко вздохнуть. Она может отдаваться в левую лопатку, в левое плечо, левую половину шеи, иногда сопровождается холодным, липким потом, чувством страха, слабостью, дискомфортом в области живота, рвотой.

Восстановить кровоток – и как можно быстрее
В первые шесть часов после развития инфаркта миокарда можно попробовать растворить тромб, закупоривший сосуд, и восстановить нормальный кровоток с помощью специальных лекарственных препаратов, таких как стрептогеназа и стрептодеказа. Идею растворять тромб этими препаратами в своё время выдвинул академик Евгений Иванович Чазов, и в мировых анналах это открытие числится за ним.
В обязательном порядке больным назначается аспирин, который уменьшает свёртываемость крови, препятствуя тем самым формированию кровяного тромба в просвете коронарных артерий, бета-блокаторы (конкор, атенолол, анаприлин, обзидан), снижающие частоту сердечных сокращений и артериальное давление, и обезболивающие средства: сильные анальгетики вплоть до наркотических, таких как промедол.

Если лекарства уже бессильны, прибегают к эндоваскулярному методу, или баллонной ангиопластике. Внутрь коронарной артерии вводится специальный катетер, снабжённый на конце баллончиком или насосиком, который подаёт воздух и раздувает стенки сосуда, в результате чего он немножечко расширяется и кровоток восстанавливается. Чтобы закрепить результат этого вмешательства, через этот же катетер в артерию вводится маленький металлический каркасик или набалдашник – стент, задача которого – удерживать стенку артерии в расширенном состоянии.
Процедура абсолютно безопасна и нетравматична. Проводится через маленький разрез на бедренной артерии.
Ещё один метод лечения инфаркта миокарда, о котором нельзя не сказать, - аортокоронарное шунтирование. По сути, это то же самое, что и баллонная ангиопластика, только проводимая более радикально. Противопоказаний у этих методов практически нет. Раньше ограничением считался возраст, пожилым людям предпочитали операции на сердце не делать. А сейчас и 75‑летним, и 80‑летним делают такие операции – и результаты прекрасные.

Чтобы инфаркт не вернулся
Одно из самых распространённых заблуждений – когда больной думает, что после операции он становится абсолютно здоровым. К сожалению, излечить атеросклероз при помощи хирургического вмешательства невозможно. Без последующего лечения и адекватных мер профилактики болезнь обязательно вернётся.
В первую очередь надо бороться с первопричиной, породившей инфаркт миокарда, - атеросклерозом. Для снижения уровня холестерина в крови прежде всего назначаются статины (ловастатин, розувастатин, зокор, правастатин).

Однако нормализация уровня холестерина немыслима без соблюдения правил здорового питания. Следует ограничивать потребление жиров животного происхождения. Наиболее богаты холестерином икра рыб, яичный желток, субпродукты (печень, почки, мозги), жирные молочные продукты. Очень много холестерина содержится в коже птиц. Вот почему есть куриную кожу людям, перенёсшим инфаркт, крайне нежелательно. Выбирать надо тощую птицу, ещё лучше цыплят. Очень хороша индюшатина, которая почти не содержит «плохого» холестерина достаточно питательна и вкусна.
Кроме того, нужно резко ограничить всё сладкое, особенно простые виды сахаров, которые быстро всасываются, что способствует резкому подъёму уровня сахара в крови, а это, в свою очередь, ведёт к развитию метаболического синдрома, сахарному диабету, которые в ещё большей степени отягощают течение атеросклероза, артериальной гипертензии, к новому инфаркту.
Ежедневно надо употреблять как минимум 400 граммов фруктов и овощей. Картошка не в счёт, потому что это чистый крахмал. А вот капусту можно есть без ограничений, как варёную, так и в виде салатов. Хлеб желательно есть малокалорийный из муки не очень высокого помола. Самые полезные – грубые сорта хлеба с примесями отрубей.

Нельзя не сказать о физической нагрузке. Современная доказательная медицина располагает данными, что у больных, умеренно тренирующихся в течение нескольких лет, прекращается прогрессирование атеросклероза сосудов сердца. Под умеренными тренировками я подразумеваю 30-40‑минутные пешие прогулки, не очень быстрый бег, плавание. Вместе с тем физические нагрузки ни в коем случае не должны вызывать болезненных ощущений в грудной клетке, сильной одышки и потоотделения, удушья или затруднения дыхания. Физкультура – эффективное средство борьбы с атеросклерозом. У людей, которые систематически ею занимаются (по 30 минут не менее трёх раз в неделю), улучшается состояние крови по жировым показателям, снижается склонность к тромбообразованию, развиваются дополнительные мелкие кровеносные сосуды, питающие мышцу сердца, нормализуется холестерин, постепенно рассасываются жировые бляшки. При гиподинамии, наоборот, не происходит полного расщепления жиров и холестерина, они откладываются на стенках артерий, вызывая и усиливая атеросклероз.
После инфаркта миокарда в мышце сердца остаётся рубец, поэтому частично функция сердца теряется. Это говорит о том, что, к сожалению, полностью стать здоровым после инфаркта невозможно. Но это совсем не значит, что нужно махнуть на себя рукой. У 80% людей, перенёсших инфаркт, при правильном поведении, лечении и реабилитации болезнь практически никак не сказывается на качестве жизни.
Источник
Причины инфаркта миокарда. Коронарный кровоток при атеросклерозе
Последнее двадцатилетие характеризуется значительным прогрессом в лечении острого инфаркта миокарда (ИМ). Летальность на протяжении первого месяца заболевания снизилась более чем в два раза. Это было достигнуто путем эффективной профилактики и лечения тяжелых аритмий, фибрилляции сердца, острой сердечной недостаточности. Такие результаты получены путем разработки и внедрения нового организационного принципа- интенсивного наблюдения и лечения больных ИМ в специализированных отделениях (отделениях интенсивной терапии – ОИТ). В них наряду с круглосуточным клиническим наблюдением применяются методы инструментального и лабораторного мониторинга за больными. Однако летальность от разрыва сердца и кардиогенного шока сохраняется достаточно высокой. Определяющей причиной указанных осложнений являются большие размеры инфаркта миокарда, обуславливающие снижение прочности стенки и значительное уменьшение массы сокращающегося миокарда. В связи с этим основной задачей стал поиск путей уменьшения размеров некроза и профилактики его развития в первые часы ИМ.
Естественно, что для решения данной проблемы необходимы глубокие знания характера и динамики процессов, происходящих в самом начале развития инфарктного процесса.
Причиной развития инфаркта миокарда является быстрое прекращение или критическое снижение (более чем на 80%) кровотока в достаточно крупной коронарной артерии. Совершенствование методики коронароангиографии с возможностью подробного динамического прижизненного наблюдения изменений в коронарном русле позволило изучить патологический механизм процесса коронарной окклюзии.
В основе этиологии инфаркта миокарда, как это было давно установлено, лежит стенозирующий атеросклероз коронарной артерии (КА). Однако степень предшествующего инфаркту миокарда сужения КА (так называемый “фиксированный стеноз”) не является определяющим механизмом развития острого процесса, хотя и влияет на тяжесть и исход заболевания. Непосредственно производящими причинами признавались функциональное несоответствие коронарного кровотока текущей потребности миокарда, обтурация просвета КА увеличенной атеросклеротической бляшкой (АБ), возможно, спазм коронарных артерий. Значение тромбоза коронарных артерий признавалось не всеми исследователями, так как посмертно тромбы не всегда обнаруживались, а антикоагулянты не давали полной реваскуляризации.
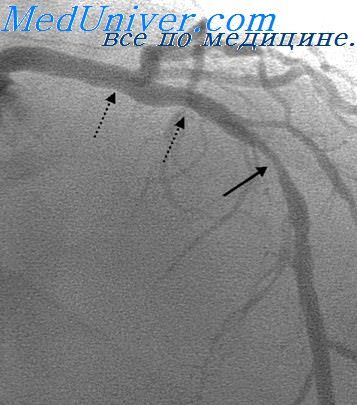
За последнее 10-летие динамика внутрикоронарных изменений при инфаркте миокарда изучена достаточно полно. Установлено, что произвол ящими причинами служат быстрые изменения в стенке коронарной артерии.
Изменения начинаются в атеросклеротической бляшке. В силу различных причин – травмы, резкого повышения скорости потока крови и давления, интоксикации и др. – нарушается ее целостность. На поверхности АБ образуются трещины, изъязвления, кровоизлияния в толщу стенки сосуда. Особенно важно, что нарушается эндотелиальный покров в этой зоне. К области АБ прилипают тромбоциты, эритроциты, лейкоциты. Скопление и распад клеток приводят к выделению ряда веществ, которые стимулируют дальнейшие патологические изменения, приводящие к полной окклюзии КА.
Скопление тромбоцитов и их распад приводят к выделению ряда продуктов, влияющих на просвет сосудов. К ним относятся серотонин, тромбоксан (ТхАг). Особую роль играют выходящие из измененных клеток эндотелия ионы кальция. Разрушенные эндотелиальные клетки выделяют больше тромбогенных веществ и снижают или прекращают выброс тромболитиков и вазодила-таторов – простациклина, эндотелиального дилатирующего фактора (ЭДФ) и др. Все это вызывает быстрое развитие тромбоза. Соотношение содержания ТхА2 и простациклина в пользу первого приводит к спастическим реакциям сосуда. В этом же направлении действуют ионы Са++ и лейкотриены из прилипших лейкоцитов. Таким образом, начинают действовать два основных патогенетических фактора ИМ-тромбоз и спазм.
Процесс окклюзии крупного сосуда осложняется нарушением циркуляции в периферической сети, им обеспечиваемым. Эти изменения вызываются микроэмболизациями из пораженного сосуда: детритом АБ, агрегатами из тромбоцитов и других клеток крови. Вазоактивные субстанции повышают тонус мелких сосудов, и происходит набухание клеток их эндотелия. В результате развивается периферический блок, то есть прекращение кровотока из пораженного сосуда и по коллатералям. В итоге окончательно развивается первая фаза формирования ИМ-быстрая окклюзия коронарной артерии, результатом чего является острое некомпенсируемое кислородное голодание миокарда.
Учебное видео ЭКГ при инфаркте миокарда

– Также рекомендуем “Морфология инфаркта миокарда. Изменения миокарда при инфаркте”
Оглавление темы “Инфаркт миокарда”:
1. Хирургические методы лечения нестабильной стенокардии. Реабилитация больных нестабильной стенокардией
2. Этапы реабилитации при нестабильной стенокардии. Прогноз при нестабильной стенокардии
3. Причины инфаркта миокарда. Коронарный кровоток при атеросклерозе
4. Морфология инфаркта миокарда. Изменения миокарда при инфаркте
5. Клиника инфаркта миокарда. ЭКГ при инфаркте миокарда
6. Прогноз острого инфаркта миокарда. Стратегия лечения инфаркта миокарда
7. Реинфузия миокарда. Реперфузионный синдром
8. Операция чрезкожной внутрикоронарной антиопластики. Тромболизис и снятие спазмов коронарных артерий
9. Консервативная терапия инфаркта миокарда. Принципы лечения инфаркта миокарда
10. Синусовый ритм сердца. Признаки синусового ритма сердца
Источник
