Беременность сосуды на груди

Перемены в молочной железе у женщины, которая с радостью ожидает появление малыша на свет, иногда сопряжены с тревогами, непониманием и рисками. Относятся ли к тревожным проявлениям такие перемены, как увеличенные вены при беременности на груди синего или темного цвета?

Обзор причин
Грудь с ее множественным обеспечением кровеносных сосудов, является наименее опасным местом для проявления варикоза или расширения вен. Однако это не означает, что вены не увеличиваются. Грудь, равно как и другие органы женского организма, претерпевают нагрузки, которые в большинстве случаев обоснованы гормональными перестройками и весовыми изменениями всего организма.
Важно!
Прибавка в весе – первый признак нормального и естественного увеличения груди в размере, после чего следует и изменение нагрузки на вены.
С наступлением беременности кровеносная система женщины пребывает под повышенным давлением за счет того, что организм теперь снабжает большее количество органов, которые теперь направлены на обеспечение потребностей ребенка внутри утроба. Почки, сердце, легкие и печень – первые органы, которые нуждаются в большем количестве крови, обогащенной эритроцитами. С возрастанием нагрузки на венозную систему увеличивается и размер самих вен. Но, опасного здесь, как правило, ничего нет.
За счет чего же вены на груди у беременных женщин становятся больше, и становятся ли они больше в размере в принципе? Маммологи, которые знают о женской груди абсолютно все, утверждают, что вены при беременности в объеме не увеличиваются, если речь идет конкретно о груди. Дело в том, что такие изменения становятся возможными только на фоне проявления варикоза, в молочных же железах варикоз встречается крайне редко. В основном, все причины, по которым становятся видны вены – это увеличение объема самой груди, за счет чего происходит продвижение вен к коже.
Кожный покров становится более тонким, в результате чего те вены, которые были на этом же месте, просто становятся визуально видными, при этом, не увеличиваясь в размерах. Еще одна частая причина появления темных вен на коже груди – это светлая женская кожа, которая просвечивается сама по себе. Если же наступает беременность, то кожа растягивается, становясь еще более тонкой, все вены под кожным покровом видны из-за тонкого эпителия, а не из-за увеличения их в размере.
Признак беременности
Каждая девушка в период ПМС ощущает болезненность, отек и даже раздражительность кожи груди. Такие процессы считаются нормой по причине концентрации все того же гормона, который обеспечивает аналогичные ощущения при беременности – прогестерон. Его концентрация в период овуляции и после нее достаточно большая, чтобы женщина ощущала изменения и тактильные перепады в молочной железе вплоть до наступления менструальных кровотечений.
После того, как происходит отслаивание эндометрия, который весь цикл наращивался для крепления оплодотворенной яйцеклетки, наступает кровотечение матки – менструации. После первого дня концентрация гормонов вновь приходит в норму, грудь стухает и опять становится прежней. Если же наступает зачатие, то такие симптомы только нарастают, грудь продолжает болеть, а симптоматика сохраняется примерно до начала второго триместра.
В этом случае беременность является тем самым основным фактором, который обеспечивает отек молочной железы, растягивание ее кожи, из-за чего происходит и приближение вен к поверхности эпидермиса. Отекшие альвеолы становятся более выпуклыми, выталкивая наверх, приближая к коже и вены. Особенные заметные визуальные перемены ощутимы у женщин хрупкого телосложения. В такой ситуации вены от природы расположены ближе к коже, а за счет низкого количества подкожного жира такие изменения в период вынашивания ребенка более очевидны.
С наступлением периода лактации или вскармливания грудного ребенка, вены могут быть еще более очевидными, но переживать в данном случае не стоит. Все видимые синюшные вены исчезают в тот момент, когда происходит гормональная стабильность, а грудь женщины наливается молоком в нужном количестве. Примерно на третий месяц после родов женщина будет отмечать тот факт, что вены вновь постепенно становятся менее заметными, углубляясь на прежнее место.
Возможные патологии
Нельзя исключать и патологические процессы, которые важно выявить и определить своевременно. Так, частой патологической причиной формирования вен на груди в большом количестве является варикозная болезнь. При этом стоит отметить такой факт, как проявление венозной сетки не на самой груди, а в большинстве случаев в верхней части над грудью.

Также женщина отмечает следующие параллельные симптомы:
- усталость ног даже с утра;
- отек при надавливании пальца на нижние части голени, у основания кости;
- вздутие вен на ногах, особенно на сгибе колена с обратной стороны;
- отдышка даже при спокойной ходьбе на ровной поверхности;
- посинение кожного покрова;
- учащенное сердцебиение, при беременности также частыми являются случаи формирования тахикардии, которая нарастает в вечернее время;
- отечность лица в утреннее время.
Все указанные симптомы при беременности сложно отличить от нормы самостоятельно, поскольку сама женщина при беременности, даже если у нее нет предрасположенности и показаний к варикозному расширению вен, может испытывать указанные ощущения за счет того, что происходит увеличенная нагрузка на кровеносную систему.
Важно!
80% беременных отмечают проявление варикозного расширения вен на последних сроках вынашивания.
Вторая причина патологии при обнаружении расширенных вен – воспалительные процессы в молочной железе при наличии инфекций. Такие инфекции разрастаются внутри, способствуя не столько воспалению вен, сколько их отеку. На фоне постоянного воспалительного процесса происходит закупорка венозной системы, наблюдается ухудшение ситуации, при которой женщина отмечает боль, возможно покраснение и даже пронизывающие колющие ощущения.
Наиболее часто появляется застой молока, а потом и мастит при лактации. Однако некоторые инфекции способны проникать глубоко вовнутрь молочной железы с секретом через травмированные соски. В таком случае риск развития мастита сохраняется и при беременности. Сопровождается патология повышением температуры, появлением одного большого или маленького красного пятна, соски не заживают, а повышение температуры тела происходит мгновенно, не поддается привычным средствам для снижения – парацетамол, ибупрофен.
Третья причина появления вздутых вен – новообразование, воспаление и онкология. Конечно, такие заболевания являются редкостью при беременности, но риск, вес же присутствует. Так, только 5% всех беременных подвержены на гормональном фоне образованию онкологических образований в груди. При этом, как правило, чаще всего наблюдается патология у женщин с наследственностью онкологии.
Диагностика
Диагностические мероприятия в период беременности на первом этапе – это осмотр гинеколога, онколога и маммолога. При необходимости врач назначает исследование на УЗИ. Если видны изменения в структуре молочной железы на фоне ухудшения состояния, то рекомендованы дальнейшие исследования.
Рентгеновская диагностика
В свою очередь рентген диагностика разделяется на несколько подвидов исследований, которые целесообразно в конкретном случае по назначению врача:
- маммография – изучение структуры молочной железы в прямой и/или косой проекции;
- маммосцинтиграфия – редко проводится при беременности, поскольку используются радиоактивные вещества, которые способны накапливаться в злокачественных опухолях. Как правило, метод применяется после родов для установления точной стадии заболевания;
- дуктография – рентгенографическое исследование, при котором используется специальная методика введения окрашивающего вещества в протоки млечных путей. На рентгене будут видны окрашенные участки с локализацией очагов патологии;
- пневмокистография – берется пункция кисты посредством подачи воздуха, только потом осуществляется классическая маммография. Такой вариант исследования позволяет выявить составляющие образования, их структуру в более четкой графике, а также выявить смежные образования, если таковые имеются.
Компьютерная томография
Применяется намного чаще, нежели рентгеновские методы изучения за счет большей информативности и большего получения данных. Картинка получается объемной. Информация точная, а для проведения обследования не потребуется много времени. Кроме того, влияние на ребенка в утробе немного меньше, нежели при радикальных исследованиях.
Важно!
Магнитно-резонансная томография отличается от компьютерной томографии, применяется только при негативных анализах крови на наличие злокачественных образований при беременности. Метод позволяет обнаружить изменения рубцового характера, кисты и метастазы при злокачественном образовании, устанавливается степень рака.
Лабораторная диагностика
Без полученных данных из лаборатории невозможно определить точность обследования. Диагностика в данном контексте заключается в сборе биологических жидкостей (крови и секрета) для определения патологии. В зависимости от показаний врача, назначаются следующие обследования:
- общеклиническое лабораторное изучение мочи, крови, секрета из молочных желез, если таковой имеется;
- изучение гормонального статуса в организме беременной. При этом учитываются особенности влияния беременности на анализы;
- определение онкомаркеров;
- гистологические исследования тканей;
- биопсия.
После комплексного обследования ставится точный диагноз, на основании которого разрабатывается конкретная тактика лечения. Стоит отметить, что беременность оказывает воздействие на методы дальнейшего лечения, которое заключается в том, чтобы при вынашивании ребенка снизить вероятность распространения заболевания в более глубокие стадии. Далее уже используется либо тактика преждевременных родов (если есть угроза жизни матери), либо аборт на ранних сроках.
Важно!
В связи с рисками распространенности рака в период гормональной активности, рекомендуется не задерживать визит к врачу в том случае, если имеются тревожные патологические симптомы, вызывающие вопросы. Женщинам при поздней беременности посещать специалиста нужно дважды в год.
Лечение
Методы лечения, равно как и варианты диагностики, определяются сугубо врачом. Стоит отметить, что реакция организма женщины в период беременности может быть непредсказуемой, а потому даже стандартные варианты лечения подвергаются тщательному осмотру.
Факторы риска проявления заболеваний молочной железы принадлежат женщинам:
- возрастом старше 35 лет при первой беременности;
- с многочисленными абортами не по показаниям;
- с угрозой выкидыша;
- при гормональных нестабильных ситуациях;
- при первых родах до 18 лет;
- если ранее были случаи поздних замираний, выкидышей;
- с наследственными заболеваниями со стороны отца или матери.
В период вынашивания ребенка на состояние молочной железы оказывают влияние такие заболевания со стороны одного из родителей:
- сахарный диабет;
- артериальная гипертензия;
- аритмия или иные заболевания сердца;
- заболевания почек, в частности пиелонефрит и мочекаменная болезнь;
- варикозное расширение вен;
- заболевания щитовидки – тириоидит;
- болезни печени;
- дисфункции надпочечников.
Дисбаланс работы внутренних органов при таких заболеваниях позволяет развиваться многим болезням, которые влияют и негативно воздействуют на молочные железы беременной женщины.
Лечение заболеваний молочной железы подразумевает комплексное воздействие не на конкретный орган, а на исток заболевания, причину, по которой стало возможно развитие патологии груди. Антибактериальная терапия, вне зависимости от влияния на организм применяется во многих ситуациях, которые потребуют устранение очагов инфекций и вирусных заболеваний.
Профилактика
Профилактические мероприятия позволяют не только снизить вероятность появления побочных явлений, но и минимизировать вероятность обострения иных хронических процессов во всем организме. Большинство инфекций попадает в организм беременной женщины через слизистые, ранки и трещинки, а потому следует соблюдать следующие правила безопасности:
- мыть руки после каждого похода на улицу, особенно в общественные места, парки;
- укреплять иммунную систему методом закаливания до беременности;
- потреблять достаточное количество витаминов натурального происхождения, сбалансировать свой рацион таким образом, чтобы было достаточное количество овощей, фруктов, мяса, рыбы и белка;
- положительные эмоции и отсутствие стрессовых ситуаций также способствует укреплению иммунных сил организма.
Профилактика заболеваний груди при беременности не отличается от методов, которые рекомендованы женщинам без беременности, а потому главное – это соблюдать привычные правила гигиены на протяжении всего срока вынашивания малыша.
Источник
Будущие и настоящие мамочки! Подскажите у кого такое было и как с этим боролись. У меня сейчас 17-я неделя и где-то неделю назад заметила на груди тонюсенькие сосудики, тогда ещё маловидные и красно-розовые. Тогда посчитала это нормальным так, как вены и так очень видны стали и на груди и на животе. Сегодня посмотрела-ужаснулась, капилярчики потемнели и их стало больше. Начинаю беспокоится… Скажите, у вас такое было и от чего? Думаю, может это белье как-то повлияло или они могли появится и просто из-за усиленого притока крови и от белья это не зависит? И у кого такое было, прошло ли после родов и кормления? Возможно чем-то пользовались, чтобы от них избавится?
Понимаю, что нужно спросить у врача, но записана к ниму на 19-е, вот думаю, может можно что-то пока предпринять, а то как-то быстро они появляются(((
Ю.С.
[173271426] – 14 марта 2015, 11:20
Мудрость форума:
Женское здоровье
4 ответа
Последний —
31 января 2019, 10:22
Перейти
1.
Гость
[1802654299] – 14 марта 2015, 18:53
Было такое. Это от гормонов, тут ничего не поделаешь, повышенная ломкость сосудов. И врач вам тут ничем не поможет. Это неопасно, после родов сразу же пройдет, у меня так и оказалось – во время беременности и на груди, и на руках, и даже одна штучка на лице, этих сосудиков было полно, не нравилось, а что поделаешь, а после родов – как родила утром, так вечером уже сразу резко прошли. Можно, конечно, попить аскорутин от повышенной ломкости сосудов, его часто беременным назначают тогда, когда и сосудики лопаются, сеточки вылезают, и кровь из носа идет, и синяки на ровном месте появляются, и мне назначали – но честно, толку от него ноль, как мертвому припарка. Может, кому помогает. кому нет.
2.
Гость
[1802654299] – 14 марта 2015, 18:54
Белье не при чем. И кормление тоже – пройдет еще до того, как молоко появится, сразу же, как родите. Это не опасно, хотя понимаю, не очень красиво.
3.
Ю.С.
[149270185] – 14 марта 2015, 20:20
Ой, спасибо за ответы! Вы, чесно говоря, меня обрадовали! А то я думала, это уже на всегда… У меня на ногах уже давненько пару штук появилось, так исчезать никуда не собираются… А тут на таком видном месте! Ну если после родов пройдёт, то потерпим)))
4.
Гость
[3572828616] – 14 марта 2015, 22:49
У меня такое появилось еще в институте, и не связано с беременностью, под одной грудью. Причем огромное но не сильно видно, самое странное бывает не видно вообще, бывает становятся видимыми сосуды. Врач ничего толком не сказал. Меня не беспокоит, смирилась, так как и на ногах такие теперь выступают но их видно (
Внимание
Администрация сайта Woman.ru не дает оценку рекомендациям и отзывам о лечении, препаратах и специалистах, о которых идет речь в этой ветке. Помните, что дискуссия ведется не только врачами, но и обычными читателями, поэтому некоторые советы могут быть не безопасны для вашего здоровья. Перед любым лечением или приемом лекарственных средств рекомендуем обратиться к специалистам!
5.
Юлия
[1143375545] – 31 января 2019, 10:22
Ничего страшного в этом нет, у меня так было при первой беременности, пошла в кожаную, сказали капиляры просто лопаются. Сейчас 2ая беременность тоже самое, родите всё пройдёт. Хотя может это и примета у меня первый раз был мальчик, и второй раз мальчик
Источник
Женская грудь считается не только атрибутом красоты и женственности, но и важным органом, участвующим в кормлении малыша. Гормональные нарушения, местные воспалительные заболевания и другие патологические процессы способны испортить внешний вид молочных желез. При этом нередко сквозь кожу виднеются множественные вены и капилляры. Стоит ли беспокоиться при появлении вен на груди и как обезопасить себя от появления сосудистых звездочек?
Обзор причин
Факторы, провоцирующие внешние изменения груди, подразделяются на 2 основные группы: физиологические и приобретенные (патологические).
Физиологические факторы заболевания напрямую связаны с естественными процессами организма. Как правило, виднеющиеся сосуды на груди, появившиеся по этой причине, не относятся к признаку патологического процесса. У некоторых представительниц женского пола кожа грудных желез очень тонкая и нежная, поэтому просвечивание артериальных и венозных сосудов в данном случае считается нормальным явлением. Эмоциональные перенапряжения, физические нагрузки и чрезмерное воздействие ультрафиолетовых лучей также приводят к временному расширению подкожных сосудов. При устранении воздействующих факторов кровеносные сосуды груди возвращаются в нормальное состояние.
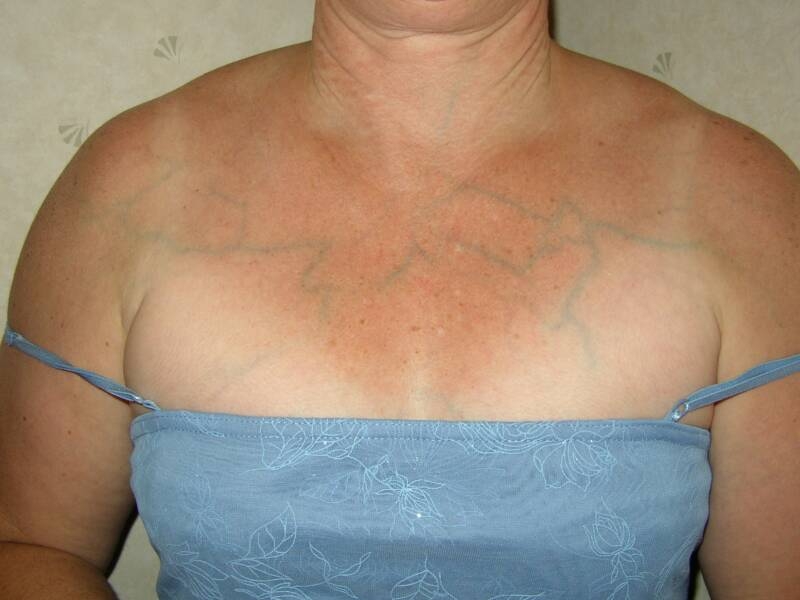
Таким образом, к основным физиологическим причинам сосудистых звездочек на грудной железе относятся:
- физическая активность
- гормональные изменения (беременность, период климакса, длительное употребление оральных контрацептивов)
- резкое уменьшение веса
Что касается патологических причин, то к ним можно отнести:
- ушибы груди
- болезни сердечно – сосудистой системы
- длительный варикозный застой (варикоз вен)
- воспалительные процессы в молочных железах
- инфекционные заболевания
- доброкачественные и онкологические новообразования в организме
Беременность

В 60% случаев изменение внешнего вида груди возникает вследствие беременности. Грудные железы беременных девушек и их организм в целом переносят серьезные гормональные изменения. Прогестерон, эстроген, ХГЧ и другие биологически активные вещества подготавливают молочные железы к будущему грудному вскармливанию. Протоки груди расширяются, ареолы становятся шире, увеличивается объем желез. На этом фоне виднеются множественные сосуды на коже груди.
Некоторые врачи считают, что появление «паучьих» сосудов на молочных железах считается одним из первоначальных признаков зачатия плода. Но как показывает опыт, доверять подобным внешним показателям не стоит.
Появление вен на груди при беременности носит обычный характер. При возникновении болезненных ощущений и дискомфорта в грудной области рекомендуется в скорые сроки обратиться к лечащему врачу.
Другие неопасные причины
К неопасным причинам появления вен и капилляров на грудных железах относятся:
- резкая потеря массы тела
- активная физическая нагрузка
- стресс
- частые перепады настроения
- прием некоторых медикаментов
- гормональные изменения
Вены на груди могут проявляться сквозь кожу из-за истончения жировой прослойки эпидермиса, покрывающей кровеносные сосуды. Такой процесс происходит во время похудения. При повторном наборе веса крупные сосуды и капилляры вновь становятся незаметными.
При активных занятиях спортом кровь венозных и артериальных сосудов насыщается большим количеством кислорода, что способствует расширению вен груди. Когда артериальное давление снижается до привычных показателей, сосудистые изменения желез исчезают.
Стрессовые ситуации и эмоциональные перенапряжения так же провоцируют расширение вен. В таком случае типично появление мелких сосудистых звездочек.
Препараты, содержащие эстроген, способны сгущать кровь. При этом возможно наблюдение небольших синих полосок на грудных железах. Также гормональные изменения хорошо заметны у девочек в подростковом возрасте. Молочная железа уже активно начинается развиваться, а кожа не успевает приспосабливаться к этим изменениям. Таким образом, вены груди становятся видимыми.
Патологии
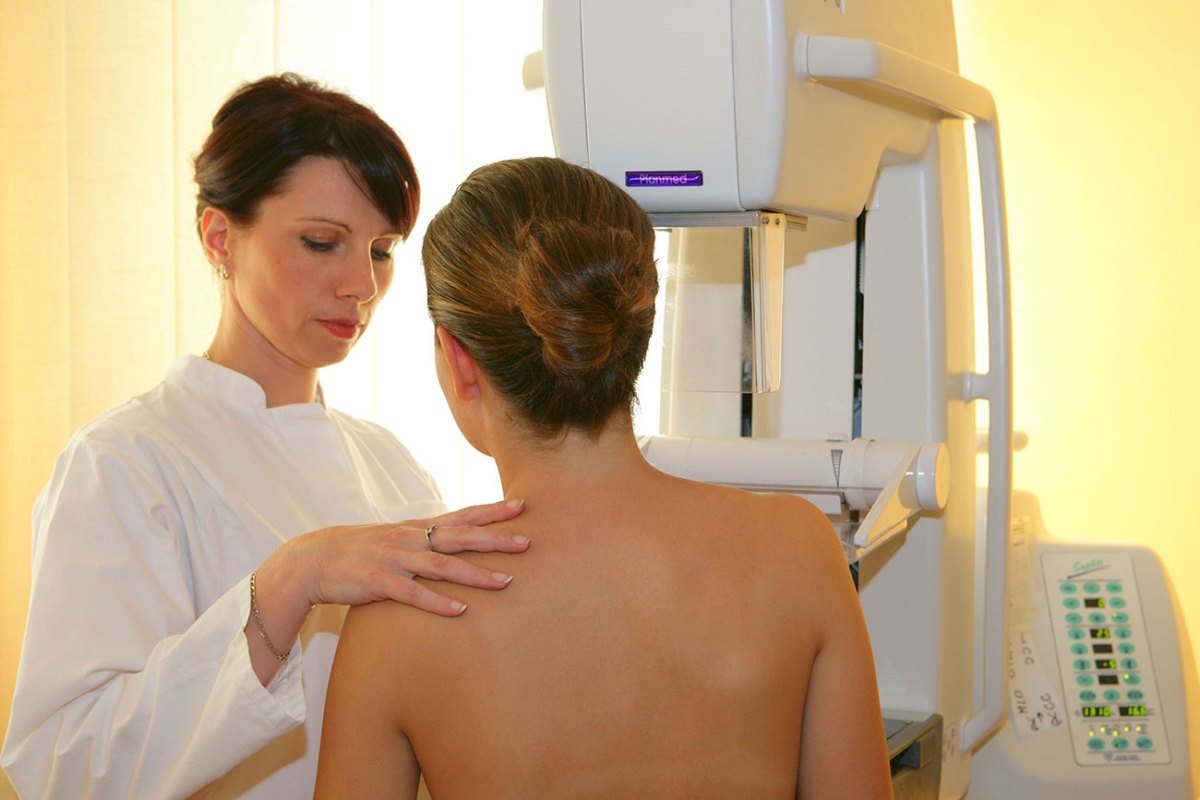
В основном патологическое проявление сосудов на молочных железах сопровождается дискомфортными и болезненными ощущениями. Необходимость обратиться к врачу появляется в следующих случаях:
- Варикозное расширение вен. Локализация патологического процесса в груди говорит о запущенной стадии заболевания. В большей степени варикозному расширению вен подвержены женщины в послеродовом периоде. Вновь возникшая беременность лишь усугубляет течение болезни. При этом вены выступают не только в грудной области, но и на ногах.
- Воспаление молочных желез. Мастит, мастопатия и другие воспалительные болезни груди вызывают множественное разрастание узлов, уплотнений как доброкачественного, так и злокачественного характера. При повышенном давлении на железы, вены грудной области становятся легко просматриваемыми.
- Инфекции. Воспаленные и увеличенные лимфатические узлы, находящиеся вблизи женской груди, указывают на интоксикацию организма. При этом нередко обнаруживаются внешние изменения молочных желез.
- Доброкачественные и раковые новообразования в грудной железе (аденома, липома, кистообразные опухоли). Типичными признаками внутригрудных уплотнений являются: сосудистые звездочки, повышение температуры тела, слабость, недомогание.
Диагностические мероприятия
Справиться с проблемой груди поможет врач – маммолог и флеболог. Перед назначением лечения проводится ряд медицинских обследований. Своевременные диагностические мероприятия необходимы для точной постановки диагноза и назначения необходимой терапии. Диагностика нарушений в молочной груди включает в себя такие этапы, как:
- Сбор анамнеза жизни и заболевания.
- Визуальный осмотр груди.
- Пальпация молочных желез.
- Ультразвуковое исследование.
- Дуктография.
- Сонография.
- Гистологическое исследование выявленных новообразований (при необходимости).
- Общий анализ крови на определение уровня гормонов в крови.
- Анализ крови на наличие воспалительных процессов в организме.
Во время обследования специалист анализирует сопутствующие симптомы заболевания, оценивает внешние особенности грудной клетки и молочных желез, обращает внимание на соски и выделения из них. В некоторых случаях пациентка может быть направлена к хирургу – онкологу.
Терапевтические меры

Залогом быстрого выздоровления без развития серьезных последствий является правильно назначенное лечение лечащим врачом. Если вены на грудных железах видны по естественным причинам, в таком случае терапевтическое вмешательство не требуется. Нарушения в организме и другие сопутствующие заболевания являются основными поводами для визита к специалисту.
Гормональные нарушения устраняются путем восстановления уровня гормонов специальными препаратами. Также улучшить эндокринное состояние организма можно путем смены образа жизни.
Сопутствующие заболевания нуждаются в современной диагностике и лечении. Отсутствие грамотной терапии чревато возникновением более серьезных осложнений, нежели косметический дефект груди. В таком случае лечащим врачом назначается медикаментозная или хирургическая терапия. Для улучшения самочувствия необходимо соблюдение диетического питания и занятие лечебной физкультурой.
Профилактика

Чтобы обезопасить себя от серьезных заболеваний груди, нужно знать следующие профилактические правила:
- Соблюдение здорового образа жизни (регулярные занятия спортом, правильное питание, отказ от вредных привычек).
- Употребление витаминных и минеральных комплексов для улучшения обменных процессов.
- Строгое соблюдение режима дня и ночи. Пробуждение должно осуществляться в 8 утра, время для сна – 11 часов вечера.
- Употребление необходимого количества чистой воды (2 , 2,5 л. в сутки)
- Принятие душа 2 раза в день: утром и вечером.
- Избегание переохлаждений, эмоциональных перенапряжений, инфекционных заболеваний.
- Ежегодное посещение к врачу – маммологу с целью профилактики болезней груди и выявления патологий на ранней стадии.
Не всегда изменение внешнего вида груди является признаком серьезной патологии. Но, не смотря на это, при любых подозрительных сдвигах в организме необходимо обратиться к врачу. Лишь вовремя выявленное заболевание будет гарантировать благополучное выздоровление.
Источник
