Боль в шее или сосуды

Спазм сосудов шеи (сужение артерий и вен шейного отдела) – нередко возникающее явление, которое приводит к нарушению кровоснабжения головного мозга.
Причины
Причинами сужения сосудов шеи могут стать различные нарушения в организме – как локальные, так и общие. Чаще всего такая патология возникает при:
- шейном остеохондрозе – костные отростки сдавливают сосуды и провоцируют их сужение;
- атеросклерозе;
- травмах позвоночного столба;
- тромбозах и эмболии;
- авитаминозе, особенно при нехватке витаминов D и B;
- гипертонии – при потере стенками сосудов эластичности по причине постоянного изменения давления;
- недостатке натрия в крови, отвечающего за покой клеток мышц;
- новообразованиях (разрастаясь, они сдавливают сосуды);
- заболеваниях щитовидной железы и сердца;
- врождённых патологиях сосудистой системы;
- нестабильности позвонков;
- межпозвоночных грыжах.
При всех вышеперечисленных заболеваниях происходит сдавливание сосудов или образование в них холестериновых бляшек, кровяных сгустков, что приводит к нарушению кровотока.

Спазм шейных сосудов может возникнуть и после резких телодвижений
Патология принимает сезонный характер при совпадении нескольких факторов, например, при переохлаждении, авитаминозе, несбалансированном питании. Сосуды шеи могут спазмироваться при хроническом стрессе.
В ситуациях, когда сужение сосудов шеи выявляется на УЗИ, необходимы дополнительные исследования, позволяющие определить, что стало причиной такого состояния. Выявленные отклонения определят тактику предстоящего лечения.
Симптомы спазма сосудов шейного отдела
На проявление спазма шейных сосудов влияет его интенсивность, локализация. В первую очередь необходимо сосредоточить внимание на болевом синдроме.
При остеохондрозе позвоночного столба у больных сначала появляются некоторый дискомфорт, чувство скованности и хруст в шее. Боль появляется уже после этого и распространяется в область затылка, висков, рук, плечевого пояса. При движениях, например, при повороте или наклоне головы, боль усиливается. Затем происходит спазмирование мышц и нервных окончаний, что проявляется в значительном ограничении подвижности шейного отдела позвоночного столба.
При спазме шейных сосудов один из главных симптомов – наличие головной боли. Локализуется она чаще всего в затылочной части. Боль может быть различного характера: тупая, пульсирующая, ноющая, распирающая с ощущением давления на глазные яблоки, стягивающая (при мышечном напряжении). Болевые ощущения стреляющего характера могут проявляться в плечах и руках.
Также при спазме шейных сосудов часто:
- нарушается артериальное давление;
- возникает общая слабость и чувство утомления, дрожь в руках;
- повышается потливость;
- темнеет в глазах;
- лёгкое головокружение при движениях головы;
- при кашле пациент ощущает боль, отдающую в головной мозг;
- возникает предобморочное состояние.

Особенно ярко головокружение выражено у людей с пониженным артериальным давлением
К неврологическим симптомам спазма шейных сосудов относят нарушения, касающиеся функционирования головного мозга. Наиболее часто у больного отмечаются такие признаки:
- возникновение шума в ушах;
- зрение ухудшается;
- походка становится шаткой;
- ухудшается память, снижается концентрация внимания;
- частая смена настроения;
- нарушается сон.
Эти симптомы проявляют себя при патологии хронического характера. Однако, острые состояния более опасны ростом внутричерепного давления, отрывом холестериновых бляшек, проникновением их в головной мозг – возникновением инсультов.
Перед тем как принимать меры по снятию спазма сосудов шейного отдела, необходимо подтвердить предполагаемый диагноз.
Диагностика
Диагностировать какие-либо патологии сосудов без дополнительных исследований практически невозможно. Поэтому при подозрении на спазм шейных сосудов может потребоваться:
- взятие биохимического анализа крови;
- ультразвуковое исследование шейной области с допплерографией;
- рентген позвоночного столба;
- реоэнцефалография – безболезненный неинвазивный метод для диагностики состояния сосудов;
- ангиография – для оценки размера просвета сосудов;
- МРТ шейного отдела позвоночника;
- компьютерная томография.

Рентген необходимо сделать для выяснения полной картины причин боли в шейном отделе
Методы устранения и лечения спазма шейных сосудов
Перед посещением поликлиники можно предпринять некоторые действия по профилактике мышечного спазма после спазмирования сосудов, а именно ограничить физическую активность и нагрузки. Если спазм кратковременный, необходимо, при нахождении в закрытом помещении, открыть окно, принять удобную позу – лечь или сесть, расслабиться, помассировать область шеи, виски, лобную зону. Можно принять какое-нибудь средство с успокаивающим эффектом на основе валерианы или пустырника.
При спазме сосудов, вызванном переохлаждением, необходимо принять тёплый душ или ванну. Эти меры можно принять при остром спазме до обращения к врачу.

Если заболевание сопровождается острыми болями, то заниматься лечебной физкультурой можно только с разрешения лечащего врача
Точного ответа на вопрос, разрешены ли занятия лечебной физкультурой в остром периоде, не существует. Некоторые врачи не рекомендуют в таком состоянии заниматься какой-либо двигательной активностью. Однако, в неврологии на сегодня широко распространяется течение, которое делает акцент на физических упражнениях во время снятия спазма. Специалисты говорят о том, что именно такой метод позволит больному ощутить облегчение.
Для тех, кто следует этим рекомендациям, оптимальна тракционная терапия, основой которой выступает вытяжение позвоночного столба. Также больным необходимо выполнять упражнения для усиления притока крови к мышцам.
После комплекса таких упражнений сосуды расширяются, обменные процессы налаживаются. Но не стоит слишком усердствовать – чрезмерная нагрузка может привести к надрыву мышечных волокон, и ситуация только усугубится.
Классический вариант лечения подразумевает использование физиотерапевтических мероприятий и лечебной физкультуры лишь после полного снятия шейного спазма.

Иглоукалывание – один из самых распространенных методов в рефлексотерапии
Используются следующие средства и методы:
- Применение нестероидных противовоспалительных средств (местное, в виде инъекций или перорально). Снять спазм и устранить боль поможет внутривенное введение препаратов «Папазол», «Но-шпа», «Ревалгин», эффективны в снятии спазма также «Циннаризин», «Спазмалгон», «Папаверин».
- Для расширения сосудов – «Атомакс», «Атромидин».
- Для снятия болезненных ощущений проводят новокаиновую блокаду, которую выполняет только опытный врач.
- Иглорефлексотерапия. Это высокоэффективный метод для устранения спазмов. Чтобы исключить опасные последствия для больного в будущем, процедуру должен выполнять только специалист в этой сфере.
- Методы мануальной терапии довольно эффективны при диагностировании грыжи межпозвоночных дисков.
- Применение постизометрической релаксации – насильственное вытяжение мышц чередуется с их расслаблением.
- Для снижения напряжения мышечных волокон назначаются препараты-антагонисты кальция.
- Для стимуляции мозговой деятельности назначают ноотропные препараты – «Пирацетам», «Трентал».
- Для восстановления функций сосудистой сети головного мозга и шеи – «Актовегин».
- Методы криотерапии и лазера – высокоэффективные, но не всем доступные методы снятия спазма шейных сосудов, позволяющие снимать воспаление и боль, устранять спазм, активизировать процессы восстановления.
- Общие рекомендации специалиста могут быть заключены в отказе от курения и употребления алкоголя, так как эти привычки ведут к ухудшению состояний стенок сосудов, вследствие чего нарушается кровообращение. Также назначается диета с исключением слишком жирных, копчёных и солёных блюд и с большим количеством овощей и фруктов. Не менее важно принимать витамины.
- Часто больным со спазмированием сосудов и мышц проводят физиотерапевтические методы лечения: к примеру, электрофизиотерапия (лечение током) используется для улучшения микроциркуляции крови, восстановления обменных процессов. После таких процедур существенно уменьшается болевой синдром.
- Рекомендуется также прохождение лечения в санаторно-курортных условиях.
Это основные методы лечения спазма сосудов шейной области. При наличии у пациента какого-либо заболевания, вызвавшего спазм, сначала необходимо устранять его, в противном случае спазмы сосудов шеи будут проявляться постоянно.
Осложнения
В начале заболевания спазмы шейных сосудов могут привести к сниженной работоспособности, повышенной утомляемости, ухудшению зрительной и слуховой функций.

Боль в шее может быть симптомом множества заболеваний, потому требует незамедлительного обращения к специалисту
Более серьёзные последствия развиваются при отсутствии лечения. Самое тяжёлое и опасное осложнение – инсульт, способный привести к летальному исходу или сделать человека инвалидом.
Меры профилактики
Чтобы не допустить спазма сосудов шеи и головного мозга, необходимо:
- Контролировать эмоции, следить за состоянием нервной системы, не допуская её перенапряжения.
- Полностью отказаться от вредных привычек, ежедневно проводить не менее 2 часов на открытом воздухе, соблюдать режим дня, закаляться, не забывать о расслаблении.
- Наладить режим сна – организм должен отдыхать не менее 8 часов в сутки.
- Скорректировать питание: отказаться от вредных продуктов, отдавать предпочтение сырым овощам, фруктам, ягодам, зелени (особенно петрушке), чесноку, моркови, капусте, из напитков – зелёному чаю. Все перечисленные продукты помогут сосудам сохранить их эластичность.
- Не допустимо употребление чёрного чая, кофе, жирной и копчёной пищи. В ограниченном количестве следует употреблять соления и острую пищу.
- Такие способы закаливания, как принятие контрастного душа, обливание стоп сначала прохладной, а потом холодной водой помогут укрепить сосудистую систему.
Таким образом, при возникновении спазма шейных сосудов можно попытаться помочь себе самостоятельно, но лишь для временного облегчения состояния. При состояниях, вызванных серьёзными нарушениями в организме, дальнейшей диагностикой и назначением адекватного лечения должен заниматься только врач.
Источник
Согласно статистике, в последние годы боли в шее стали беспокоить людей чаще. Этому способствовало появление компьютеров и новых «сидячих» профессий. Сегодня многие не занимаются физическими упражнениями, имеют избыточную массу тела, часто сталкиваются со стрессами — эти факторы также имеют значение в возникновении шейных болей. Из-за чего конкретно возникает боль в шее и как с ней бороться?
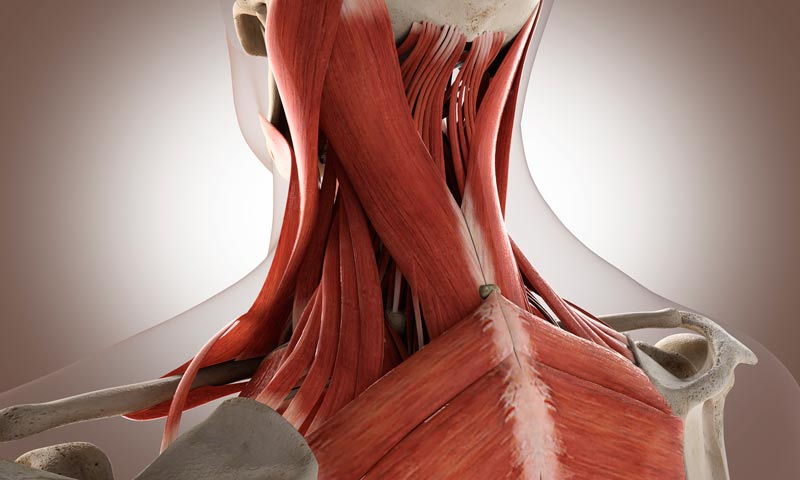
Шейный радикулит («защемление нерва»)
Радикулит на уровне шейного отдела позвоночника чаще всего возникает при сдавлении корешков спинногомозговых нервов.
Обычно это происходит из-за спондилёза шейного отдела позвоночника или грыжи межпозвоночного диска, когда его внешняя часть (фиброзное кольцо) разрывается и студенистое ядро межпозвоночного диска выходит в спинномозговой канал. Иногда шейный радикулит возникает из-за инфекций (герпесвирусной инфекции, болезни Лайма).
Как он проявляется? Зачастую возникает боль в шее, отдающая в руку. Причём рука может неметь или слабеть. Обычно диагноз «шейный радикулит» можно поставить уже после неврологического осмотра. Однако в некоторых случаях бывает необходимо провести компьютерную томографию или электромиографию.
Диффузный гиперостоз скелета (болезнь Форестье)
Это заболевание развивается в основном у людей старше 50 лет. Установлено, что наиболее вероятная причина развития болезни Форестье — накопление солей кальция в связочном аппарате позвоночника.
Болезнь Форестье может никак не проявляться, но в ряде случаев у человека снижается подвижность шеи, возникает боль. Для подтверждения диагноза доктор назначит рентгенологическое обследование, в некоторых случаях потребуется ещё компьютерная или магнитно-резонансная томография. Специфического лечения для этого заболевания нет.
Дегенеративные заболевания
Дискогенный болевой синдром, возможно, самая популярная причина боли в шее. Синдром развивается из-за дегенеративных изменений в структуре межпозвоночных дисков. В результате нагрузка распределяется неравномерно между дисками, дугоотростчатыми суставами и замыкательными пластинками. При этом заболевании боль в шее возникает при повороте и наклоне головы, состояние ухудшается, если долго держать голову в одном положении. Эта боль может проводиться в руку или плечо.
Спондилёз шейного отдела позвоночника возникает из-за дегенеративных изменений в шейном отделе. Постепенное стирание межпозвоночных дисков приводит к сокращению межпозвоночного пространства, деформации костей и их разрастанию (образованию остеофитов). В большинстве случаев эти возрастные изменения не приносят никаких неудобств. Однако иногда они приводят к давлению на корешок спинномозгового нерва, что вызывает хроническую боль в шее, и в некоторых случаях – онемение или боль в плече или руке.
Спондилогенная цервикальная миелопатия. Дегенеративные изменения в шейном отделе позвоночника могут привести к сужению центрального канала спинного мозга, из-за чего сам спинной мозг может повредиться и начать работать неправильно. Как следствие — боль в шее, её ограниченная подвижность, а также общая слабость, нарушение координации движений, неконтролируемое мочеиспускание и дефекация, проблемы в половой сфере. Заболевание чаще всего развивается после 55 лет и нередко требует хирургического вмешательства.
Травмы шейного отдела позвоночника
Обычно травмы шеи люди получают в автомобильных авариях. Из-за резкого движения головы вперёд-назад повреждаются мягкие ткани, нервные волокна, межпозвоночные диски, задняя продольная связка, дугоотростчатый сустав (фасет-синдром) и др. После травмы возникает боль, происходит мышечный спазм, становится трудно двигать шеей. Со временем симптомы уходят сами, но иногда боль может перерасти в хроническую.
Мышечные боли
Спазмы мышц шеи и верхней части спины возникают из-за травм, физического перенапряжения в течение дня, в частности, неправильных поз, эмоционального стресса. Также мышцы могут спазмироваться из-за неудобной подушки. Обычно это состояние проявляется болью, ограничением подвижности шеи. В течение 6 недель боли проходят. Чтобы ускорить процесс, рекомендуется делать специальные упражнения, а также устранить причину перенапряжения мышц, если это возможно.
Миофасциальный болевой синдром
При миофасциальном болевом синдроме можно определить гиперчувствительные точки. Они могут появиться после травмы, перенапряжения или эмоционального стресса. Эти точки провоцируют напряжение и боль в мышцах, которая зачастую становится хронической.
Шейный остеохондроз?
Среди заболеваний, вызывающих боли в шее, мы не упомянули «шейный остеохондроз». Этот диагноз обычно ставится на территории стран бывшего Советского Союза. По сути на остеохондроз списывают все те заболевания, что перечислены выше.
Дегенеративные изменения в позвоночнике наблюдаются практически у всех людей старше 40 лет, и это совершенно не повод называть человека больным и начинать активное лечение. Боль в шее и другие симптомы должны указать на настоящий диагноз, после постановки которого назначается терапия.
Когда при боли в шее следует обратиться к врачу?
Основные причины, при которых необходима консультация невролога:
- сильная головная боль;
- травма шеи;
- потеря контроля над мочеиспусканием или дефекацией;
- онемение, покалывание, слабость в руках или ногах;
- боль не проходит неделю, и улучшений нет;
- когда обычные обезболивающие препараты не помогают.
Срочно обратитесь к врачу, если:
- У Вас жар, болит голова, а шея скована настолько, что Вы не можете дотянуться подбородком до груди. Это может быть менингит;
- Наблюдаются признаки инфаркта: боль в груди, учащённое дыхание, потливость, тошнота, рвота, а также боль в руке или челюсти.
Лечение боли в шее
Препараты, снимающие боль или напряжение. Обычно специфического лечения при состояниях, вызывающих боль в шее, нет. В простых ситуациях врач может рекомендовать нестероидные противовоспалительные средства (диклофенак), которые снимут боль. Если есть выраженный спазм, то доктор может выписать миорелаксант (препарат, расслабляющий мышцы) для приёма на ночь. При хронической боли в шее врач может назначить трициклические антидепрессанты. Инъекции ботулина доказанно неэффективны. Большинство растяжений мышц проходит через 2–3 недели при консервативном лечении.
Лёд и тепло. Для снятия боли в шее после травмы рекомендуется также прикладывать лёд, особенно в первые 48–72 часа. Если проблема в мышцах, можно использовать тепло (например, принимая душ, ванну, прикладывая влажное полотенце).
Упражнения на растяжку. Доказанную эффективность имеют упражнения на растяжку, в том числе цигун. Однако их следует делать осторожно, желательно только после консультации со специалистом. Особенно полезными упражнения будут при хронической боли. Заниматься лучше утром и перед сном, предварительно разогрев шею. По поводу привычной физической активности (занятий бегом, футболом, йогой и др.) обязательно следует посоветоваться с врачом.
Расслабляющие техники. Эмоциональный стресс может усиливать боль в шее и откладывать излечение. Расслабляющие техники (дыхательные упражнения, самогипноз, молитва, медитация) и психотерапия помогают снизить мышечное напряжение.
Изменение привычек. Чтобы снова и снова не провоцировать боль в шее, важно исправить положения, в которых человек проводит много времени. Для этого нужно следить за своей осанкой, минимизировать напряжение (менять позы, раз в час разминать шею, поставить компьютер на уровне глаз). Сидеть нужно прямо, плечи должны быть отведены назад. Во время сна шее необходима поддержка, а голова должна находиться на том же уровне, что и всё тело. Идеальная поза для сна — на спине, хуже всего для шеи, когда человек спит на животе.
Массаж облегчает мышечный спазм, причём полезно будет использовать вибромассажёр. Однако нужно учесть, что при хронической боли массаж скорее всего малоэффективен.
Мануальная терапия. Манипуляции не имеют доказанной эффективности и в некоторых случаях могут сопровождаться ухудшением состояния. Поэтому рекомендуется прибегать к «мягкой» мануальной терапии и только в сочетании с физическими упражнениями. Лучше не обращаться к мануальным терапевтам, если имеет место спондилотическая цервикальная миелопатия (сужение центрального канала спинного мозга).
Биологическая обратная связь (БОС). При методе под названием «биологическая обратная связь» человеку ставят задачу (снять напряжение мышц шеи) и с помощью датчиков контролируют её выполнение. Сам пациент видит на экране изображение, которое, например, может быть мутным, а по мере расслабления мышц становится чётким. Так человек учится контролировать напряжение мышц шеи.
Корсет для фиксации шейных позвонков хоть и снимает боль, но его не рекомендуется носить длительное время (1–3 часа в день, не больше 1–2 недель), так как мышцы в результате могут ослабнуть.
Существует ряд методов, эффективность и безопасность которых установить довольно сложно, так как проведено слишком мало исследований с достоверными результатами. Например, по некоторым данным, акупунктура помогает при хронической боли в шее, а вытяжение не имеет эффекта. Электромагнитная терапия, низкочастотная лазеротерапия и электромиостимуляция, по всей видимости, работают. Однако не рекомендуется применять все эти методы, игнорируя физические упражнения.
Операция при боли в шее. В большинстве случаев при боли в шее операцтивное вмешательство не требуется: сначала применяется консервативное лечение, и только потом, если оно не помогает, и если причина боли в давлении на корешок спинномозгового нерва («защемлении нерва») или сужении центрального канала спинного мозга, рекомендуется лечение у хирурга.
Источник
