Болезнь паркинсона что это такое атеросклероз сосудов головного мозга

Сосудистый паркинсонизм. Влияние атеросклероза на риск развития паркинсонизма
В настоящее время в большинстве статей, монографий и руководств зарубежных авторов, в том числе и в руководстве по клинической неврологии, изданном в Нью-Йорке в 1968 г., господствует представление, согласно которому атеросклероз не играет существенной роли в генезе синдрома паркинсонизма, причем в большинстве указанных работ в качестве основной аргументации приводят ссылку на исследование Иди и Сазерленда.
В работе Иди и Сазерленда для оценки степени выраженности и распространенности атеросклероза использовались методы пальпации сонных и плечевых артерий, изучались представленность коронарных нарушений, выраженность атеросклеротических изменений ретинальных артерий и оценивалось артериальное давление в плечевых артериях.
Уже из простого перечня использованных методик очевидно, что с их помощью невозможно получить полную информацию, необходимую для адекватной оценки состояния сосудистой системы головного мозга. Фактически степень атеросклероза церебральных сосудов оценивалась по достаточно косвенным признакам, без надежной параклинической или патологоанатомической верификации.
Малоубедительным, но достаточно интересным выглядит единичное патологоанатомическое исследование 77-летней женщины с частичным сосудистым повреждением черной субстанции слева, в клинической картине которого не было симптомов паркинсонизма.
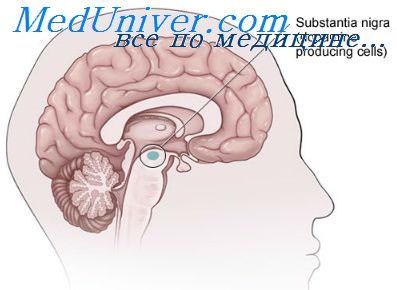
Известно, что симптомы паркинсонизма возникают не при всяком повреждении черной субстанции и зависят от его степени и, особенно, от микролокализации в пределах черного вещества, а возможно, и от других, малоизученных факторов (сохранность экстранигральных дофаминергических нейронов ствола мозга, характер интернигральных взаимоотношений обеих сторон мозга, возможность компенсации при повреждениях некоторых дофаминергических систем мозга и пр.). То же самое можно сказать и в отношении казуистических наблюдений над больными с синдромом паркинсонизма, при аутопсии которых черная субстанция выглядела интактной. Эти наблюдения ставят интересный вопрос о роли экстранигральных систем мозга в механизмах симптомообразования и патогенезе синдрома паркинсонизма, в то же время они пока не могут служить основанием для отказа от нигральной теории паркинсонизма.
Не может выдержать серьезной критики позиция некоторых авторов, согласно которой возникновение паркинсонизма после инсульта считается вполне возможным, а развитие паркинсонизма при хронической ишемии принципиально отрицается.
В отечественной литературе представление о возможности сосудистого паркинсонизма является традиционным и ряд аспектов этой проблемы разработан более полно: накоплен опыт по изучению эпидемиологии, особенностей клинической картины и патогенеза, а также по лечению сосудистого паркинсонизма.
Однако не все аспекты сосудистого паркинсонизма исследованы в достаточной мере. Неслучайно, что публикации по этому вопросу часто отражают разноречивые мнения, и для его решения необходимы дальнейшие исследования с критическим сопоставлением различных точек зрения.
Наиболее спорным остается вопрос о критериях диагностики сосудистых форм паркинсонизма. Является ли обнаружение признаков церебрального атеросклероза достаточным основанием для диагностики атеросклеротического паркинсонизма? Следует ли рассматривать атеросклероз в качестве причинного фактора, или он является всего лишь сопутствующим, хотя и достаточно важным, фактором, вторичным образом влияющим на клиническую картину, течение и прогноз заболевания? Какие же предпосылки существуют для положительного или отрицательного решения вопроса об этиологическом значении атеросклероза при паркинсонизме?
К таким предпосылкам можно отнести некоторые накопленные в настоящее время при изучении паркинсонизма факторы эпидемиологического, патоморфологического, биохимического и клинического характера.
– Также рекомендуем “Критерии сосудистого паркинсонизма. Моделирование паракинсонизма”
Оглавление темы “Причины паркинсонизма”:
1. Причины развития паркинсонизма. Этиологическая классификация паркинсонизма
2. Паркинсонизм после энцефалита. Паркинсонизм эпидемического энцефалита
3. Травматический паркинсонизм. Идиопатический паркинсонизм
4. Атеросклеротический паркинсонизм. Постэнцефалический паркинсонизм
5. Достоверность гипотезы Посканцера и Шваба. Возрастные риски развития паркинсонизма
6. Сосудистый паркинсонизм. Влияние атеросклероза на риск развития паркинсонизма
7. Критерии сосудистого паркинсонизма. Моделирование паракинсонизма
8. Достоверность гипотезы Иди и Сазерленда. Нейролептический синдром – лекарственный паркинсонизм
9. Психотравма как причина паркинсонизма. Концепция паркинсонизма по Куликову
10. Паркинсонизм у долгожителей. Возрастные изменения мозга
Источник

Содержание статьи
- Описание
- От чего появляется болезнь паркинсона – этиология заболевания
- Нейрофизиология
- Что это за недуг
- Чем отличаются паркинсонизм от основного вида
- Откуда берется болезнь паркинсона, причины возникновения
- Характерные симптомы больных паркинсоном
- Как ставят диагноз паркинсона
- Как определить раннюю стадию
- Необходимое лечение
- Профилактика
- Прогноз недуга
- Важная рекомендация
Близкие очень пугаются при виде родного человека, у которого начинают дрожать мышцы в состоянии покоя, трясется голова и кисти рук. Такая патология вызвана медленным отмиранием клеток головного мозга, отвечающих за двигательные функции. Самое страшное, что начало заболевания приходится на самый активный период жизни (50-60 лет). Оно в конечном итоге, приводит к медленному затуханию всех жизненных функций: утрачиваются умственные способности, физическая активность. Мы расскажем простыми словами, что это за болезнь Паркинсона, причины заболевания, как развивается и в чем она выражается. Главное, что при современном методе лечения и своевременном выявлении недуга, пациент может долгие годы выполнять свои профессиональные обязанности и полноценно жить.

Описание
Впервые патологию выявил и описал в своих трудах британский врач Джеймс Паркинсон в начале девятнадцатого века, и назвал ее «дрожательный паралич». С тех пор началось активное изучение данной патологии. Ученые поставили недуг на второе место по распространенности после Альцгеймера. На сегодняшний день процент людей, страдающих тремором значительно увеличился. После 60 лет – составляет 1 % населения мира, старшая возрастная категория (80-85) – от 3 до 4 %. К сожалению нейродегенеративное заболевание иногда встречается у молодых людей возрастом 20 – 40 лет.
Опасность заключается в том, что никто из родственников или друзей не обращают на первые симптомы, а замечают замедленность движения, уменьшение ловкости рук и снижение выразительности лица, когда уже трудно исправить сложившуюся ситуацию.

От чего появляется болезнь паркинсона – этиология заболевания
Ученые недуг называют еще идиопатическим, так как он возникает по неизвестным причинам. До сих пор идут споры, что является поводом развития заболевания. Одни приводят факты мутирования генов, вторые доказывают негативное влияние внешней среды. Хотя жители сельской местности, где экология чистая, страдают чаще, чем горожане.
Нейрофизиология
Центральная нервная система, в которую входят спинной и головной мозг выполняет несколько функций: координирующую, интегративную, регулирующую, трофическую, приспособительную. Они отвечают за двигательную активность, регулируют обменные процессы, обеспечивают психическую деятельность и тесную связь человека с окружающей средой.
Информация о намеренном движении сразу поступает из коры головного мозга во вспомогательную систему (базальные ганглии), отвечающие за точность, быстроту и качество перемещения. От них импульсы передаются при помощи нейромедиаторов. Например, дофамин, используется мозгом для оценки и мотивации. Он отвечает за чувственную сторону, поскольку вызывает удовлетворение от обучения, приема пищи, прикосновений. Также он необходим для переключения мозга с одного этапа деятельности на другой. Недостаточность дофамина приводит к нарушению когнитивных процессов, и в конечном итоге к развитию б-ни Паркинсона.

Что это за недуг
Неврологическое дегенеративное заболевание происходит из-за медленной гибели нейронных клеток в коре головного мозга и разрушения нервных волокон. В случае утраты более 80 процентов нейронов, человек считается неизлечимым, несмотря на предпринятое лечение.
Нарушение произвольных движений, скованность мышц, тремор рук и головы происходят из-за снижения количества дофамина, при помощи которого происходит торможение постоянно-возбуждающих импульсов.
Оставьте заявку на подбор пансионата
для пожилого человека с болезнью Паркинсона
Чем отличаются паркинсонизм от основного вида
Второстепенная патология возникает из-за инфекционного или травматического поражения коры мозга или других внешних факторов, и носит обратимый характер. При этом провокаторами становятся:
- заболевания сосудов (ишемическая атака, атеросклероз, инсульт и т.д.);
- воспалительные процессы, вызываемые болезнетворными микроорганизмами (энцефалит, менингит);
- травмы головы;
- передозировка наркотиками;
- алкогольная зависимость;
- отравление ядами.
Откуда берется болезнь Паркинсона, причины возникновения
До сих пор не выявили источники заболевания, но некоторые факторы негативно влияют на человека и могут спровоцировать появление первых симптомов:
- При неизбежном старении происходит уменьшение нейромедиаторов во вспомогательной системе головного мозга.
- Наследственный фактор также не исключается, ведь у 20 % больных выявлены признаки, такие же как у близких родственников.
- Если человек всю жизнь прожил рядом с промышленной зоной, особенно с химическими предприятиями, то агрессивные элементы могут спровоцировать гибель клеток.
- Антидепрессанты и другие нейролептические лекарственные средства уменьшают содержание дофамина.
- Ушиб или сотрясение головы.
- Неправильный образ жизни (курение, злоупотребление наркотическими веществами и алкоголем, стрессы, скудное питание).
- Хронические заболевания, такие как: диабет, неоперабельная злокачественная опухоль, атеросклеротическая энцефалопатия, вертебрально-базилярная недостаточность.

Характерные симптомы больных паркинсоном
Первые признаки можно заметить, когда у человека наблюдаются:
- В состоянии покоя тремор рук и покачивание головы в разные стороны.
- Снижение скорости передвижения.
- Потеря ориентации и способности удерживать равновесие.
Еще характерными особенностями считаются симптомы, не связанные с двигательной активностью, если человек:
- плохо ест;
- не различает запахи еды;
- мало и прерывисто спит;
- сильно утомляется;
- не справляется с обильным слюнотечением;
- сильно потеет;
- не запоминает самую простую информацию;
- не ориентируется во времени и пространстве;
- медленно мыслит и говорит;
- изменяется почерк;
- развивается тоска и тревожное состояние;
- проявляет признаки психического расстройства.

Как ставят диагноз паркинсона
К сожалению врачи говорят о том, что больные обращаются за помощью на последних стадиях, когда выявляются тремор и легкое подволакивание ноги при ходьбе, испытывают боли в мышцах и области плеч. Однако «золотое время» для приостановления прогрессирующей болезни при помощи современных препаратов потеряно.
Значит, при первых признаках, необходимо сразу обратиться к доктору. Невролог выслушивает жалобы пациента, производит физиологический осмотр, назначает позитронно-эмиссионную томографию. Но не каждая больница оснащена необходимым дорогостоящим оборудованием, поэтому выявить низкий уровень дофамина не представляется возможным посредством лабораторных анализов.
Как определить раннюю стадию
Если у вас появилось дрожание рук при выполнении простых действий, таких как: застегивание пуговиц на одежде, шнуровке ботинок, причесывании и т.д., кроме того вы заметили, что при писании заметно изменился почерк, стали долго обдумывать фразу, которую должны произнести, то срочно обратитесь в медицинское учреждение. Врач поставит точный диагноз, при этом исключит заболевания, имитирующие паркинсонизм.

Составление эпикриза по Хен-Яру
В последнее время для постановки диагноза неврологи пользуются английской системой, по которой описываются все стадии проявление болезни Паркинсона:
0. Признаков нет, значит человек здоров.
1. Небольшие двигательные нарушения в одной руке (чуть подрагивают пальцы).
2. Больной пока справляется с простыми действиями в быту, хотя наблюдаются потеря аппетита, плохой сон, сильное слюноотделение. Появляется подергивание подбородка и языка.
3. Человек не может обслуживать себя в полной мере, нужна помощь при купании и одевании. Походка становится медленной, лицо не выражает какие либо эмоции, нарушается речевой аппарат.
4. Наступает синдром постуральной неустойчивости. Человек может упасть при выполнении простых действий. В таком состояние происходят частые переломы. Развивается депрессия, случаются попытки самоубийства. Уже без посторонней помощи не может обойтись, так как забывает последовательность любого действия.
5. Последняя стадия проявляется полной неподвижностью больного, который не может стоять, сидеть и ходить. Нарушаются глотательная и мочеиспускательная функции. Нередко речь становится невнятной. Он полностью зависим от близких.
Но часто бывает, что человек остается в одиночестве, так как родные находятся в другом городе или стране, а соседи не могут в полной мере помочь больному. В таких ситуациях лучшим выходом из положения является помещение гражданина в специализированные дома для пожилых. Сеть пансионатов «Забота» повысит качество жизни пожилых благодаря высококвалифицированному медперсоналу, теплой и домашней атмосфере поддерживается здоровье постояльцев. Обеспечивается круглосуточный уход, проводятся развлекательные мероприятия, устраиваются пикники и прогулки на свежем воздухе. Восстанавливается и душевное спокойствие, так как каждому человеку находиться дело по душе.

Сопутствующая клиника
Ранее описанные симптомы могут встречаться при выявлении таких заболеваний, как:
- мультисистемная атрофия;
- Альцгеймер;
- надъядерный паралич;
- кортикобазальная дегенерация;
- недуг диффузных телец Леви.
Необходимое лечение
На ранних стадиях успешно используется медикаментозная терапия, при которой вводится нужное количество недостающего вещества (черной субстанции). Смотря на состояние больного врач увеличивает или уменьшает дозу препарата, частоту приема. В конечном итоге у пациента наблюдается снижение симптомов и он начинает вести обычный образ жизни и возвращается к прежнему укладу.
Если химическая терапия не возымела действие, то прибегают к другим способам.
Плацебо
Препарат не обладает лекарственным действием, эффективность его заключается в вере пациента, что он выздоровеет. В капсулу добавляют просто лактозу, поэтому ее еще называют «пустышкой». Но последние испытания показали, что при принятии плацебо у больных, испытывающих болевые ощущения в мышцах, депрессию, тошноту и усталость активизируются участки головного мозга, отвечающие за стрессовое состояние и боль.

Медикаментозное лечение
Невролог выписывает один или несколько препаратов, в зависимости от стадии развития болезни: «Леводоп», «Мадопар», «Амантадин», «Миралекс», «Ротиготин».
Гимнастика
Физические упражнения крайне важны пациенту. Помимо назначенного комплекса ЛФК, необходимо совершать пешие прогулки, посильно выполнять работу на даче, плавать в бассейне, и заниматься мелкой моторикой рук: шить, вышивать, вязать, писать и т.д.
Что говорит народная медицина
Прежде, чем воспользоваться рецептами, обсудите вопрос с лечащим врачом. Поскольку нет связи между причинами развития болезни паркинсона у мужчин, женщин и лечением народными средствами.
Точно не принесут вреда спиртовая настойка из корня пиона и отвар из шалфея.

Профилактика
Правильно организуйте свой рабочий день и досуг, ведите активный образ жизни, занимайтесь посильным спортом, выполняйте предписание невролога, соблюдайте диету и вы еще долгое время будете дееспособным гражданином.
Прогноз недуга
Важно помнить, что болезнь неизлечима. Все зависит от самого больного, как он будет относиться к своему здоровью. Если игнорировать первые симптомы, не обращаться к врачу или некорректно лечиться, то через несколько лет можно стать инвалидом или умереть.

Важная рекомендация
Крайне опасно заниматься самолечением. Ведь только невролог сможет распознать недуг и подобрать эффективную терапию.
Видео
В нашей статье мы постарались вам объяснить, что значит болезнь Паркинсона, отчего бывает и как быстро развивается. Чтобы вы всерьез восприняли информацию, мы предоставляем вам наглядное пособие.

Дата создания статьи:
15 Октября 2019
Дата обновления статьи:
29 Июня 2020
Оставьте заявку на подбор пансионата
для пожилого человека с болезнью Паркинсона
Источник

Болезнь Паркинсона – хроническое неврологическое заболевание, характерное для пожилых людей. Все начинается с легкого тремора мышц, а заканчивается полной потерей двигательной и интеллектуальной активности, а потом и смертью. Однако это заболевание не приговор – своевременная диагностика и правильное лечение будут залогом долгой и вполне комфортной жизни человека.

Болезнь Паркинсона (БП) – это неизлечимое дегенеративное заболевание ЦНС, характеризующееся потерей контроля над координацией движений. Паркинсонизм прогрессирует очень медленно, поэтому оценить течение патологии возможно только при проведении анализа нескольких лет жизни больного.
Патологические модификации при БП локализуются в черной субстанции мозга, где начинается разрушение нейронов, отвечающих за выработку важного нейромедиатора – дофамина. Данное хим. вещество обеспечивает контакт между клетками черного вещества и полосатого тела мозга. При нарушении этого процесса человек утрачивает способность координировать и управлять своими двигательными функциями.

Так как точные причины заболевания не установлены, специалисты выделяют ряд факторов, которые способствуют формированию патологии. К ним относятся:
- наследственная предрасположенность – доказано, что в 20% от всех случаев в прошлых поколениях ближайшие родственники пациента также страдали от паркинсонизма;
- наличие свободных радикалов в черной мозговой субстанции – такие частицы вызывают окислительные процессы в органе, что ведет к необратимым повреждениям на пораженных участках;
- интоксикации мозга внутренними и внешними токсинами;
- генетические аномалии – ученые определили, что при наличии определенного гена, у молодых людей происходит развитие ювенильного паркинсонизма;
- нехватка витамина D у пожилых людей – увеличивает опасность поражения головного мозга свободными радикалами и токсическими веществами;
- формирование аномальных митохондрий в клетках мозга, провоцирующих развитие дегенерационных процессов в них;
- инфекционно-воспалительные поражения различных структур мозга – энцефалиты, вирусы, менингит и пр.;
- врожденные аномалии строения сосудов;
- атеросклероз;
- тяжелые сотрясения и ЧМТ – вызывают сбои в функционировании черного вещества;
- употребление наркотических препаратов и некоторых медикаментов (например, нейролептиков);
- злоупотребление алкоголем;
- неблагоприятная экологическая обстановка в регионе проживания.

Основная группа риска – пожилые люди. По распространенности недуг стоит на втором месте после болезни Альцгеймера и поражает около 1% лиц старше 60 лет и до 4% лиц старше 85 лет.
Есть случаи заболеваемости и у молодых людей, но они более редки (с ранним началом – до 40 лет и ювенальная – до 20 лет).
Исследователи считают, что заболеванию подвержены те, кто:
- имеет генетическую предрасположенность;
- проживает в сельской местности (вероятно, из-за контакта с удобрениями);
- работает в сфере химической промышленности;
- живет вблизи промышленных предприятий;
- перенес инфекции нервной системы (например, энцефалит);
- имеет атеросклероз сосудов головного мозга;
- длительно принимал нейролептики (фенотиазинового ряда).
Перечисленные пункты не являются прямыми причинами заболевания, они могут лишь стать предрасполагающими факторами в развитии патологии.
Что интересно, курильщики и любители кофе болеют реже.
По статистике, число молодых людей (до 40 лет), страдающих болезнью Паркинсона, не превышает 20% от общего числа пациентов.
Поскольку случаев заболевания значительно меньше, чем у пожилых, диагностика усложняется. Выслушав жалобы на боли в теле (из-за непроизвольных мышечных сокращений), лечащий врач может подумать про артрит.
Основные причины заболеваемости среди молодых людей:
- наследственность;
- черепно-мозговые травмы;
- перенесенный энцефалит.
Помимо основных физических симптомов (дрожь в конечностях, ригидность мышц и т.д.), у больных отмечаются и психические нарушения. Молодые пациенты описывают свое состояние как апатичное и безразличное, отмечают появление бессонницы, потерю смысла жизни, утрату инициативы.
Диагностика болезни Паркинсона начинается со сбора жалоб, истории развития патологии. Пациент должен максимально точно отвечать на вопросы врача. Далее проводится неврологический осмотр и назначаются обследования.
Инструментальная диагностика болезни Паркинсона включает в себя:
- МРТ головного мозга. Обнаруживаются пустоты – участки отмершей нервной ткани.
- КТ головного мозга. Диагностируется лейкоареоз – разрастание белого вещества.
- ПЭТ (Позитронно-эмиссионная томография) мозга. Обнаруживается уменьшение клеток, вырабатывающих дофамин.
- Транскраниальная сонография. Современный, эффективный способ увидеть усиление сигнала от патологических очагов.
- Однофотонная эмиссионная компьютерная томография. Используется редко Дает трехмерное изображение мозга, где видна работа участков, вырабатывающих дофамин.
Лабораторные методы:
выявление генетических дефектов при первичной форме;
обнаружение телец Леви – это диагностика после смерти пациента.
Используется тест с Леводопой (противопаркинсонический препарат) – положительный эффект от разового приема препарата.

Паркинсонизм – это не приговор, при правильно подобранной терапии и надлежащих условиях проживания, больной человек может прожить полноценную и долгую жизнь.
Если говорить о том, сколько живут с болезнью Паркинсона, то необходимо учесть ряд определенных обстоятельств:
- на какой стадии был обнаружен недуг;
- возраст человека;
- общее состояние здоровья;
- комфортность и обеспеченность домашних условий.
Средняя продолжительность жизни людей с Болезнью Паркинсона указана в таблице:
Период выявления патологии | Длительность жизни |
до 40 лет | 35 – 39 лет |
40 – 65 лет | 20 – 25 лет |
более 65 лет | около 5 – 7 лет |

На начальной стадии заболевания появляются первые признаки паркинсонизма:
упадок сил: наблюдается хроническое недомогание и расстройство сна;
изменения в походке: шаги становятся более замедленными, короткими, возникает чувство неустойчивости, поэтому человека немного пошатывает при ходьбе;
невнятная ресчь: пациент периодически сбивается с мысли, забывает суть диалога;
меняется почерк: буквы выглядят очень маленькими, могут отличаться между собой по размеру и стилю;
безэмоциональность: лицо больного выглядит абсолютно неэмоциональным, мимика практически полностью отсутствует;
депрессии: появляются длительные беспричинные депрессии, резко меняется настроение;
мышечная ригидность: мышцы неестественно напряжены;
тремор: самопроизвольное вздрагивание нижних и верхних конечностей.
Раннее диагносцирование недуга поможет больному значительно сохранить качество жизни. По мере прогрессирования болезни развивается и симптоматика.
Появляются основные симптомы заболевания:
- усиление ригидности: двигательные мышцы находятся в сильном напряжении, человеку трудно осуществлять какие-либо движения;
- маска: лицо имеет выражение маски;
- руки/ноги постоянно согнуты: при попытке вернуть конечность в нормальное положение движения выглядят прерывистыми, толчкообразными — симптом зубчатого колеса;
- тремор:кисти рук находятся в непрекращающемся дрожании (визуально напоминает счет монет пальцами или катание мячика), кроме того отмечается подрагивание подбородка и стоп, данные симптомы отступают только в период сна;
- бардикинезия: чрезмерное замедление действий (повседневные процедуры – чистка зубов, одевание, умывание выполняются по несколько часов);
- спазмы мыщц: мышечные спазмы во всем теле;
- острое расстройство координации: учащаются падения при вставании, ходьбе;
- нарушения дефекации: (запоры) и мочеиспускания (недержание мочи);
- депрессия: тяжелое депрессивное состояние – человек становится пугливым, неуверенным в себе, боится многолюдных мест;
- речь: плохо распознается, голос становится гнусавым, при разговоре часто повторяются одни и те же слова;
- фрагментарная потеря памяти;
- расстройство режима отдыха: присутствие ночных кошмаров, оцепенения мышц мешает человеку спокойно спать;
- увеличивается потоотделение;
- слюнотечение;
- деменация: нарушение интеллектуальных способностей (заторможенное мышление, невнимательность, изменение личности);
- сухость кожных покровов: перхоть на голове.

Есть ли различия у мужчин и женщин в проявлении паркинсонизма? У всех симптоматика практически идентична, но стоит отметить, что мужчины чаще страдают от данной патологии и первоначальные признаки у них возникают раньше, чем у женщин. Кроме того, на фоне заболевания у мужской половины развивается импотенция, более ярко проявляются речевые и зрительные нарушения, замедляется мышление, появляется рассеянность и дезориентация в пространстве.
Женщины при паркинсонизме более подвержены депрессиям, у многих развивается слабоумие. Из-за данных различий медикаментозное лечение болезни у мужчин и женщин будет также отличаться.
Слабоумие развивается в 17% случаев при диагностировании болезни до 70 лет и в целых 83% случаев, если диагноз поставлен после 70 лет.
Человек с болезнью Паркинсона изменяется психологически – проявляются эгоизм, плаксивость, требование внимания к себе, возможно заискивание перед лицами, занимающими высокие должности. Важно понимать, что эти изменения не отражают истинное лицо больного, а являются трансформацией психики в следствие болезни. С такими людьми бывает сложно, но нужно запастись терпением – они не виноваты, что заболели.
Существует классификация стадий заболевания по Хен и Яру. Она приведена в таблице.
Стадия | Описание |
Симптомы отсутствуют. | |
1 | Появляется тремор одной из конечностей. |
1,5 | Тремор перекидывается с конечности на туловище. |
2 | Дрожание наблюдается в конечностях по обе стороны туловища. |
2,5 | К дрожи добавляется постуральная неустойчивость (потеря равновесия). |
3 | Двусторонний тремор и постуральная неустойчивость. Трудность движений, падения. |
4 | Больной не в состоянии себя полностью обслуживать, но может сам стоять и ходить. |
5 | Последняя стадия, при которой больной прикован к постели и полностью беспомощен. |
Терапия болезни Паркинсона продолжается на протяжении всей жизни. Медикаментов, способных излечить заболевание, не существует, однако, есть возможность снять симптомы, тем самым улучшив качество жизни больного.
Каждому из пациентов требуется индивидуальная терапия. В ходе лечения врач невропатолог подбирает виды препаратов и оптимальную дозировку, при необходимости корректируя ее.
Посещать невролога необходимо минимум раз в год, а лучше – чаще, чтобы всегда придерживаться актуальной схемы лечения.
Помимо посещения невролога, требуются консультации физиотерапевта, психолога, диетолога, логопеда, эрготерапевта. Направления к этим специалистам при необходимости выписывает лечащий врач-терапевт.

Обычно при лечении болезни Паркинсона применяют консервативные методы, в частности постоянный прием медикаментов. Основная задача медикаментозной терапии – предотвращение развития и прогрессирования недуга, купирование признаков нейродегенерации и улучшение двигательной активности человека.
Стандартное лечение заболевания предполагает использование следующих препаратов:
Совет врача
При болезни Паркинсона важную роль в лечении играет ЛФК. Она не только уменьшает проявления ригидности, но и отодвигает ухудшение состояния. Больного нужно сводить на несколько занятий физкультурой (направляет невролог), после каждого занятия просить повторить движения дома. Можно записать на бумагу или заснять на видео основные моменты. Далее он должен выполнять все движения самостоятельно и ежедневно. Подсказки родственников, шпаргалки на бумаге или просмотр видео помогут закрепить в памяти упражнения.
- препарат «Левопода» – стабилизируют процессы образования дофамина;
- агонисты/Амантадины – стимулируют рецепторы, которые отвечают за выработку нейромедиатора;
- ингибиторы моноаминоксидазы – останавливают разрушение дофамина;
- холинолитики – поддерживают требующийся хим. состав клеток мозга;
- витамин D, В и С – способствуют корректной деятельности ЦНС.
Моторные нарушения
К моторным нарушениям относятся физические проявления заболевания, как тремор, гипокинезия, ригидность.
Основной применяемый препарат – «Леводопа». Назначается всем пациентам, так как является самым эффективным из всех существующих средств от паркинсонизма. Повышает уровень дофамина (который снижен при болезни Паркинсона) в головном мозге.
Леводопа устраняет такие симптомы, как дрожание, замедленность движений, ригидность мышц. Эффект препарата может иногда резко пропадать, вследствие чего симптомы возобновляются (медики называют это on-off флуктациями), но это нормальное явление.
Применяются и медикаменты других групп (амантадины, инкибиторы КОМТ, агонисты дофамина). Они менее эффективны, но также назначаются врачами.
Все препараты от паркинсонизма вызывают побочные эффекты: ухудшение самочувствия, слабость, непроизвольные действия, тошноту, рвоту.
При болезни Паркинсона нельзя применять метоклопрамид против тошноты – он усиливает симптомы паркинсонизма. Если есть необходимость, используйте «Домперидон».
При выраженных побочных эффектах нужно обратиться к неврологу и скорректировать схему приема медикаментов и их дозировку.

В редких случаях специалисты могут принять решение о назначении операции больному. Обычно это происходит на поздних стадиях паркинсонизма, когда прием лекарственных препаратов не дает положительных сдвигов. Раннее оперирование пациента может привести к образованию тяжелых проблем со здоровьем, поэтому в хирургии данный вариант не практикуется.
Для лечения болезни Паркинсона применяется три вида операций:
- таламотомия;
- паллидотомия;
- нейростимуляция.
Профилактика болезни Паркинсона актуальна при наследственной предрасположенности. Предотвратить заболевание на 100% нельзя, но можно снизить вероятность его развития.
Для этого важно:
- отказаться от алкоголя;
- не иметь лишнего веса;
- придерживаться адекватного питьевого режима – не менее 500 мл воды в сутки;
- физическая активность – позволяет снизить риск вполовину;
- использовать средства защиты при работе с вредными веществами;
- регулярно употребля
