Большие сосуды брюшной полости
В брюшной полости человека находится множество органов, а значит и множество артерий и вен. Для диагностики их патологий и установки истиной причины нарушения здоровья чаще всего используют метод, позволяющий одновременно оценивать и состояние мягких тканей, и местный кровоток. Этот метод называется УЗДГ.
Что такое УЗДГ сосудов брюшной полости?
УЗДГ сосудов брюшной полости (ультразвуковая допплерография, или методика дуплексного сканирования) – это процедура, позволяющая изучать кровоток в брюшной аорте, чревном стволе, полой вене и её ветвях, нижней полой вене и её ветвях, сосудах, отвечающих за кровоснабжение органов пищеварения. Основывается метод на эффекте Допплера – способности частиц крови отражать излучаемые УЗ-датчиком волны.
Данная процедура позволяет еще на ранних стадиях диагностировать заболевания сосудов брюшной полости, дисфункцию печени, почек, поджелудочной железы.
УЗДГ широко используют в медицинской практике. Данная процедура не имеет противопоказаний, ограничений по возрасту. Она безболезненна, безопасна и проводится без введения в организм человека контрастирующих веществ.
Показания к проведению
Разобравшись в том, что это такое УЗДГ брюшной аорты, нужно выявить показания для назначения данной процедуры.
Ощущение тяжести
Ощущение тяжести в области брюшной полости не всегда может быть связано с перееданием, отравлением или употреблением вредной пищи. Тяжесть может быть симптомом почечной или печёночной недостаточности, нарушения кровотока в сосудах брюшной полости, которые питают органы пищеварения. Допплерография сосудов брюшной полости (УЗДГ брюшной полости) позволит точно определить качество кровотока и оценить, в каком количестве и с какой скоростью кровь поступает к желудку, печени, почкам и другим органам.
Вздутие
Вздутие живота сопровождает множество заболеваний, связанных с печенью, сердцем, почками, желудком и другими внутренними органами. Чтобы исключить или подтвердить факт наличия нарушения гемодинамики в сосудах, нужно провести УЗДГ сосудов брюшной аорты.
Болевой синдром
Болевой синдром в области брюшной полости может беспокоить пациентов после приёма пищи или иметь постоянный характер. Боль может быть связана с патологией внутренних органов пищеварения или нарушением в работе сосудов. Так, аневризма брюшной аорты может сопровождаться болями в животе. К другим патологиям кровотока, сопровождающимся болью, можно отнести острую или хроническую ишемию брыжейки, ишемический колит (когда кровь к толстой кишке поступает в недостаточном количестве), васкулит.
Подготовка к УЗДГ
УЗДГ сосудов брюшной полости требует специальной подготовки.
Диета
За сутки до диагностики пациенту нужно исключить из рациона следующие продукты: молочные и кисломолочные, чёрный хлеб, газировку, сладкое и мучное, капусту, бобовые. Другими словами, не рекомендовано употреблять те продукты, которые способствуют излишнему газообразованию в кишечнике.
Чистка организма (за сутки до процедуры)
За сутки до процедуры (либо за двое – как порекомендует врач) пациенту нужно принимать по 4-5 таблеток активированного угля 3 раза в день. Можно заменить уголь на любой другой ветрогонный препарат, проконсультировавшись с врачом. Если пищеварение пациента нарушено, ему рекомендовано принимать ферментный препарат после еды. Заключительный приём пищи – за 5 часов до сна. Исследование проводится на голодный желудок.
 Возможные патологии
Возможные патологии
УЗИ с допплером позволяет с высокой точностью выявить следующие патологии:
Развитие атеросклероза
Обследование ультразвуком с допплером позволит оценить функцию сосудов брюшной полости и обнаружить первые признаки атеросклероза: холестериновые отложения или атеросклеротические бляшки. Подобные образования сужают просвет артерий, замедляют, нарушают свободное кровообращение в сосудах. Такие патологии будут хорошо заметны при проведении УЗДГ.
Аневризма брюшной аорты
При проведении УЗДГ можно увидеть такую патологию, как аневризма брюшной аорты. Это расширение крупной кровеносной артерии, которое может отмечаться только на определённом фрагменте сосуда или по всей его протяженности. Данное заболевание становится последствием ослабевания стенок сосуда и скапливания крови в некоторых его отделах.
Появление стеноза чревного ствола
Стеноз чревного ствола – это сужение просвета аорты, которая отвечает за кровоснабжение органов брюшной полости. Появление данной патологии может привести к серьезным нарушениям в работе ЖКТ. Важно выявить стеноз на первых стадиях, так как позднее лечение уже может производиться только хирургическим путем.
Окклюзия
Окклюзией называется внезапное снижение проходимости сосудов в брюшной области вплоть до полного перекрывания просвета и прекращения кровотока. При такой патологии нарушается кровоснабжение внутренних органов, а значит, они не могут функционировать в нормальном режиме. При проведении УЗДГ брюшной аортыи ее ветвей данную патологию можно диагностировать с высокой точностью.
Показатели ультразвуковой допплерографии
При анализе и расшифровке результатов ультразвуковой допплерографии сосудов брюшной области врач принимает во внимание следующие показатели:
- проходимость сосудов;
- диаметр и особенности расположения просвета сосуда;
- длину видимости измененного просвета;
- скорость кровотока в артериях и венах.
При обнаружении тромбов, атеросклеротических бляшек (которых в норме быть не должно) врач должен определить их точную локализацию, проанализировать структуру и плотность.
Источник
Брюшная полость состоит из множества крупных артерий и сосудов, а также содержит одну важнейшую вену, сдавливание которой приводит к нарушениям кровообращения. Анатомия этой области сложна, а обследование с помощью УЗИ и других методов требуется очень часто. Понимание расположения сосудов необходимо всем врачам. Пациентам даже поверхностное знание о строении кровеносной системы помогает лучше понять особенности нарушений.
Расположение артерий и вен
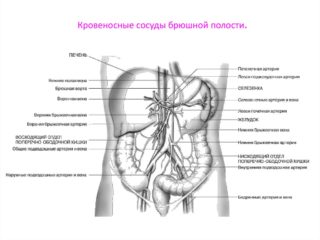 В анатомии сосудов брюшной полости человека можно выделить несколько крупных артерий, обеспечивающих питание всех внутренних органов:
В анатомии сосудов брюшной полости человека можно выделить несколько крупных артерий, обеспечивающих питание всех внутренних органов:
- Аорта. Крупное пульсирующее образование, которое находится чуть левее кпереди от позвоночника. Диаметр у взрослых составляет от 2,25 до 2,48 см, а на уровне почечных артерий – от 1,8 до 2,1 см. Длина аорты составляет 13-14 см, но может быть чуть меньше или больше. Имеет несколько париетальных и висцеральных ветвей. Отходят от передних и боковых стенок.
- Чревный ствол. Отходит от передней части аорты и редко превышает длину в 2,5 см. Делится на 3 ветви, которые отходят от нижнего края XII грудного позвонка.
- Левая желудочковая артерия. Берет начало от селезеночного сосуда или чревного ствола, направляется влево.
- Общепеченочный сосуд. Отходит от чревного элемента в горизонтальном положении и направляется влево, пересекая нижнюю полую вену. Доходит до ворот печени и делится на 2 ветви, идущие в разные стороны. В редких случаях обнаруживается отхождение печеночного элемента от брыжеечной артерии.
- Селезеночная артерия. Идет от основания чревного ствола в горизонтальном положении, отходит кзади и соединяется с воротами селезенки.
- Почечные артерии. Идут под прямым углом от боковых граней аорты – в области верхней части брыжеечного сосуда.
- Верхняя брыжеечная артерия. Формируется на передней поверхности аорты и уходит от чревного ствола.
- Нижняя брыжеечная артерия. Идет от левой части аорты чуть ниже III поясничного позвонка.
Все эти артерии легко поддаются сканированию с помощью УЗИ, однако в брюшной полости расположены и другие кровеносные сосуды – более мелкие, отвечающие за питание надпочечников, яичников и других органов.
Самая крупная вена брюшной полости – нижняя полая. Она начинается в области IV-V поясничных позвонков, а формируют ее подвздошные вены. Далее нижний полый сосуд направляется вверх спереди позвоночника, чуть правее его положения. Диаметр нижней полой вены достигает 2,8 мм и постоянно меняется в зависимости от фазы дыхания (сокращается в среднем до 9 мм). В полую вену впадают пристеночные (поясничная, нижняя диафрагмальная), а также висцеральные вены (яичковая, печеночная, надпочечная, почечная, непарная и полунепарная и их производные).
Полая вена, чревная артерия, аорта – самые крупные кровеносные сосуды брюшной полости, отвечающие за питание всех внутренних органов: кишечника, желудка, печени, репродуктивной системы, почек и большинства мелких элементов.
Причины появления выпуклых вен на животе
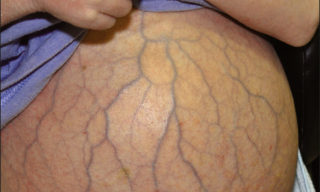
Варикоз при беременности
Образование вен на животе – повод для срочной диагностики. Это состояние может быть вызвано опасными патологиями, однако в некоторых случаях считается лишь проявлением физиологических процессов. Диагностикой выпуклых вен на животе занимаются флебологи, направляя пациентов к другим специалистам по мере необходимости.
Чаще всего увеличение вен в области живота – признак варикозного поражения, которое развивается у взрослых пациентов, но может наблюдаться и у детей. Изначально на теле формируются небольшие звездочки и узелки, затем становится видна большая венозная сеть. Обычно варикоз развивается на нижних конечностях, но во время обследования врач обнаруживает узелки и в брюшной полости либо на спине, руках.
Варикозу не подвержены крупные сосуды типа аорты и нижней полой вены. Чаще всего от патологии страдают кожные сосуды. Отек и дискомфорт формируются уже тогда, когда патологией повреждено большое количество сосудов. При тяжелом течении болезни врачи назначают хирургическое вмешательство.
С увеличением вен на животе иногда сталкиваются беременные женщины – это состояние связано с гормональными изменениями и повышением объема обращающейся крови. Все это вызывает увеличение нагрузки и приводит к проявлению вен на животе. У мужчин варикозное расширение наблюдается редко – обычно при злоупотреблении алкоголем и никотином, так как кровь становится гуще, а сосуды и мышцы ослабевают.
Возможные причины выпуклых вен на животе
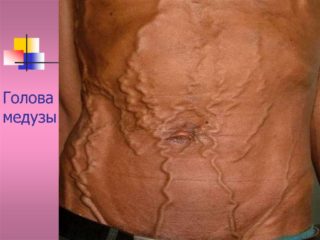
Портальная гипертензия
У мужчин и женщин вены на животе становятся видными и выпуклыми в результате некоторых процессов и заболеваний:
- Во время беременности риск выше, если женщина страдала варикозом ранее. При вынашивании ребенка увеличиваются также вены малого таза и матки.
- Постоянное поднятие тяжестей и прием гормональных медикаментов. Также венозный застой наблюдается при малоподвижном образе жизни. У мужчин при недостаточной активности формируется варикоцеле, снижается либидо и утрачивается половая функция из-за неправильного кровообращения.
- Резкое похудение. Вены становятся видны из-за активного изменения подкожной клетчатки. Отличить норму от патологии можно по отсутствию узловатой формы вен.
- Посещение тренажерных залов. Чаще всего сетка вен на животе появляется у бодибилдеров и тяжелых атлетов. Во время тренировок рисунок вен увеличивается.
- Наследственная склонность. Может быть вызвана врожденной слабостью сосудов или сердечными заболеваниями.
- Портальная гипертензия. Заболевание опасно для жизни пациента и считается комплексным синдромом, вызванным другими нарушениями (патологии сердца и печени).
Привести к формированию венозного рисунка может резкий набор веса и вредные привычки.
Причины портальной гипертензии
«Голова медузы», как называют этот комплекс симптомов, развивается в результате формирования барьера в венах. Вызывать это состояние могут разные болезни, представляющие настоящую угрозу для здоровья:
- последние стадии цирроза печени;
- пупочный сепсис у новорожденных;
- врожденные аномалии;
- гнойные процессы в брюшной полости;
- перикардит – воспаление сердечной сумки;
- эндофлебит – тромбоз печеночных вен;
- кисты, опухоли и полипы;
- патологии трехстворчатого клапана;
- осложнения после хирургических вмешательств и воспалительные процессы в брюшной полости;
- гепатиты, гепатоз, дистрофия печени и нарушение белкового обмена;
- острое заражение гельминтами;
- чрезмерная выработка ферментов печени;
- метастазы в печени;
- первичное поражение сердца.
Диагностировать эти нарушения несложно с помощью УЗИ, рентгена, МРТ, общих и лабораторных клинических анализов.
Курс лечения во многом зависит от причины формирования портальной гипертензии. Нередко требуется инструментальное вмешательство с целью выведения лишней жидкости при асците, а также пожизненное соблюдение строгой диеты, прием мочегонных средств и других медикаментов.
Источник
 25.06.2013
25.06.2013
Заболевания сосудов брюшной полости
Как проявляются болезни сосудов живота?
… ничто не может заменить подробный, кропотливо собранный анамнез, который гораздо ценнее, чем любое лабораторное или рентгенологическое исследование. Этот подход утомителен и трудоемок, что делает его не особенно популярным, хотя в большинстве случаев достаточно точный диагноз можно поставить на основании одной лишь истории болезни.
Достаточно широко распространено представление, вопреки богатому практическому опыту, что боль, связанная с нарушениями сосудов внутри брюшной полости, возникает внезапно и чревата катастрофическими последствиями. Боль при эмболии или тромбозе верхней брыжеечной артерии или боль при угрожающем разрыве аневризмы брюшной аорты, конечно, может быть тяжелой и диффузной. Однако часто больной с закупоркой верхней брыжеечной артерии испытывает лишь умеренную продолжительную диффузную боль в течение двух или трёх дней перец сосудистым коллапсом или появлением признаков воспаления брюшины. На ранней стадии незначительное недомогание связано, по-видимому, с повышенной перистальтикой, а не с воспалением брюшины. Действительно, отсутствие болезненности при надавливании и ригидности на фоне постоянной диффузной боли у пациента, имеющего, вероятно, сосудистое заболевание, достаточно типична для закупорки верхней брыжеечной артерии, боль в брюшной полости с распространением на область крестца, в боковые отделы живота или в половые органы может указывать на возможность разрыва аневризмы брюшной аорты. Эта боль может сохраняться в течение нескольких дней до момента разрыва и развития коллапса.
Аневризма брюшной аорты – обычно бессимптомное пульсирующее образование вызванное атеросклерозом, некоторые больные отмечают боли в животе, спине и симптомы нарушения кровоснабжения нижних конечностей. Подтекание крови в окружающие ткани с сопутствующей болью в животе, спине или боку может на протяжении нескольких недель предшествовать разрыву. Разрыв в двенадцатиперстную кишку или в брюшную полость с массивным кровотечением приводит к летальному исходу. Лечение хирургическое, замещение аневризмы аортальным протезом из дакрона или другого синтетического материала. Через несколько лет после аневризмэктомии возможно развитие послеоперационных аортокишечных свищей, что может привести к смертельному кровотечению при несвоевременном распознавании.
Острая ишемия брыжейки – классический синдром снижения кровотока, обычно при поражении верхней брыжеечной артерии. У пациентов находят запущенную атеросклеротическую сердечно-сосудистую патологию, часто с наличием в анамнезе застойной сердечной недостаточности, инфаркта миокарда, цереброваскулярной болезни или заболевания периферических сосудов. Многие больные получали препараты (например, дигоксин), вызывающие спазм гладкой мускулатуры внутренних органов. Эмболия сосудов брыжейки часто ассоциирована с нестабильным сердечным ритмом. Тромбоз и обструктивная ишемия брыжейки (каждую патологию встречают у 25% больных) ведущие причины синдрома острой ишемии брыжейки. Остальные случаи имеют отношение к поражениям нижней брыжеечной артерии и венозному инфаркту брыжейки. Клиника. Наиболее частый симптом – внезапная сильная боль около пупка. Отмечают «спокойный» живот со сниженной перистальтикой. Обзорная рентгенография живота часто не выявляет отклонений от нормы. Диагноз устанавливают по данным рентгенографии, подкрепленной изменениями показателей крови (лейкоцитоз часто более 20 000 в 1 мкл) и подтверждают ангиографией. Доплеровское снижение может выявить снижение скоростных показателей кровотока в верхней брыжеечной артерии и в чревном стволе.
Лечение. Хирургическое удаление эмбола, хотя в некоторых случаях применяют антитромботические средства, баллонную ангиопластику суженных сосудов или обходные хирургические операции.
Хроническая ишемия брыжейки наблюдается только при наличии значительной окклюзии двух из трех основных висцеральных артерий, обычно у пожилых лиц с наличием в анамнезе сердечнососудистого заболевания. Клиника. Перемежающаяся схваткообразная боль в животе, возникающая через 15 – 30 минут после еды и длящаяся часами. Вследствие связи болевого синдрома с приемом пищи, большинство больных испытывают характерный страх перед едой, ограничивают ее прием, что приводит к существенной потере массы тела. При физикальном исследовании находят заболевания периферических сосудов. Наличию или отсутствию шумов в животе (аускультативно) не придают существенного значения. Диагностика затруднена; ее следует основывать на веском клиническом подозрении в сочетании с ангиографическим выявлением и значительного сужения (более 50%) двух из трех основных висцеральных артерий. Лечение – хирургическая реконструкция сосудов. Попытки фармакологической коррекции вазодилататорами неэффективны.
Ишемический колит возникает вследствие недостаточного поступления артериальной крови к толстой кишке, чаще – к левой половине толстой кишки (особенно в области селезеночного изгиба), но возможны поражения любого отдела толстой кишки. Высокая уязвимость кровообращения кишки в области селезеночного изгиба объясняется анатомическими особенностями: здесь стыкуются бассейны верхней брыжеечной и нижней брыжеечной артерии. Прямая кишка, имеющая обильное кровоснабжение, чрезвычайно редко подвержена поражениям ишемического генеза. Клиника – кровавая диарея, боль в нижней части живота и иногда рвота. В редких случаях встречают инфаркт стенки толстой кишки (особенно подвержены пожилые больные с сердечной патологией или оперативным вмешательством по поводу аневризмы брюшной аорты с перевязкой нижней брыжеечной артерии в анамнезе). Диагноз предполагают при отрицательных результатах исследований прочих причин кровавой диареи у пожилых людей (полип, карцинома, дивертикулит или ангиодисплазия). Число лейкоцитов может приближаться к 20 000 в 1 мкл. Рентгенография с бариевой клизмой безопасна и выявляет диффузное изменение подслизистой оболочки. В большинстве случаев сигмоидоскопия обнаруживает лишь наличие кровянистой жидкости. лечение поддерживающее; обеспечивают покой кишечнику, переводя пациента на внутривенное питание, возмещая объем жидкости и крови, для профилактики вторичного заражения проводят антибиотикотерапию. Прогноз в целом благоприятный. Возможно развитие поздних стриктур, необходима их баллонная дилатация или оперативное иссечение.
Васкулит. Поражение мезентериальных сосудов при узелковом периартериите, СКВ или ревматоидном васкулите напоминает эмболизацию артерий (вызывающую инфаркт кишечника) или хроническую ишемию брыжейки. Диагноз предполагают при признаках системного заболевания. При остром инфаркте кишечника необходима операция. В других случаях эффективны кортикостероиды, иммунодепрессанты или их сочетание.
Инфаркт селезенки характеризует сильная боль в животе (сильные боли в левом подреберье, в левом верхнем отделе живота с иррадиацией в подлопаточную или в поясничную область слева) у молодых больных (до 40 лет), страдающих основным гематологическим заболеванием (серпвидно-клеточная анемия, лейкоз, лимфома) или у более пожилых больных (старше 40 лет) с эмболической патологией. Также инфаркт селезенки наблюдается при ревмо-септическом или при подостром септическом эндокардите, явлениях сердечной недостаточности у больных пороками сердца, гипертонической болезнью, аневризмой левого желудочка сердца и язвенным атеросклерозом аорты. Возможно развитие абсцесса с кровотечением или разрывом. Диагноз устанавливают посредством компьютерной томографии/магнитно-резонансной томографии или сканированием селезенки с 99Тс. Дифференцировать приходится от «почечной колики», левостороннего плеврита и тромбоза мезентериальных сосудов. Лечение хирургическое.
Теги: болезни сосудов живота
234567
Начало активности (дата): 25.06.2013 06:35:00
234567
Кем создан (ID): 1
234567
Ключевые слова:
Заболевания сосудов брюшной полости
12354567899
Источник
