Чем диагностируют склероз сосудов

Согласно ВОЗ (Всемирной организации здравоохранения), атеросклероз — это различные изменения внутренней оболочки артерий (интимы). Могут проявляться как накопление липидов, сложных углеводов, фиброзной ткани, компонентов крови, кальцификация (отложение солей кальция), что приводит к повреждению средней оболочки сосуда (медии). В международной классификации болезней МКБ-10 патология имеет код I67 («Другие цереброваскулярные болезни»).
Склероз сосудов происходит в результате нарушения липидного и белкового обмена в организме и сопровождается отложением холестерина, ЛПНП и ЛПОНП (липопротеинов низкой и очень низкой плотности) на стенках сосудов. Таким образом формируются атеросклеротические бляшки (они бывают фиброзные и холестериновые), постепенно уменьшающие просвет артерий. Чем меньше их диаметр, тем меньше поступает крови к органам и тканям, возникает ишемия. Полная закупорка приводит к некрозу тканей. Возможен еще другой сценарий: атеросклеротическая бляшка может оторваться и понестись кровотоком дальше, где она закупорит капилляр меньшего диаметра. Как правило, возникает либо инфаркт в миокарде сердца, либо инсульт в головном мозге.
Юсуповская больница предлагает полную диагностика и лечение болезни склероза сосудов головного мозга с использованием современного оборудования. Индивидуальный подход к каждому пациенту и следование актуальным рекомендациям по лечению является залогом профессионализма наших специалистов.
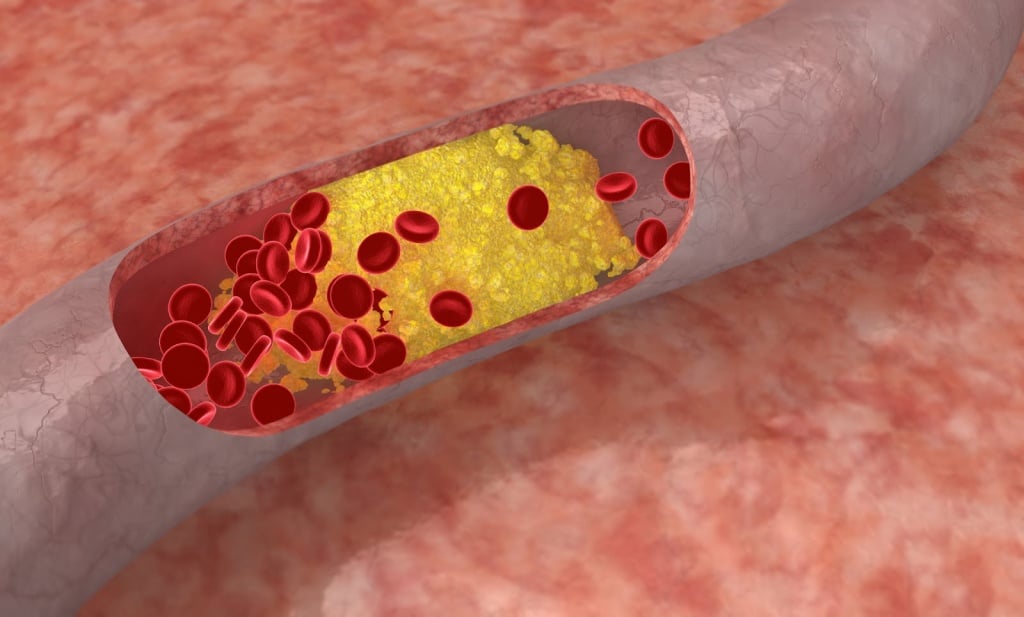
Причины развития склероза сосудов
Причины возникновения склероза зависят от факторов риска. Они бывают модифицируемыми, то есть мы можем повлиять на них — образ жизни и лабораторные показатели, или немодифицируемыми — возраст, пол и генетическая предрасположенность.
К немодифицируемым относятся:
- пол — мужчины страдают чаще, это объясняется тем, что у женщин эстроген обладает ангиопротекторной функцией;
- возраст — мужчины старше 45, женщины > 50 или с ранней менопаузой;
- случаи атеросклероза у родственников.
Модифицируемыми являются:
- курение;
- употребление чрезмерных доз алкоголя;
- нехватка растительной пищи в рационе;
- низкая физическая активность;
- стресс;
- избыточный вес;
- дислипидемия;
- сахарный диабет;
- артериальная гипертензия.
Атеросклероз сосудов головного мозга чаще всего возникает в следующих местах:
- брахиоцефальный ствол;
- сонная артерия (общая и наружная сонная);
- мозговые артерии (передняя, задняя и средняя);
- позвоночная артерия и другие мелкие сосуды.
Мнение эксперта
Автор: Алексей Владимирович Васильев
Врач-невролог, руководитель НПЦ болезни двигательного нейрона/БАС, кандидат медицинских наук
Атеросклероз сосудов головного мозга — это коварное заболевание, которое диагностируется у пациентов в возрасте старше 45 лет. Начальная стадия протекает практически незаметно, поэтому больные обращаются за помощью уже в запущенном состоянии. Болезни подвержены люди, у которых есть родственники с атеросклерозом, поэтому им рекомендуется проводить регулярную диагностику, чтобы выявить болезнь на начальной стадии.
Болезнь возникает из-за скопления холестериновых бляшек. Чаще всего склероз СГМ диагностируется у людей которые ведут неактивный образ жизни, употребляют табак и спиртные напитки, злоупотребляют жареной пищей и имеют избыточный вес.
Заболевание развивается в несколько этапов. Начальный протекает бессимптомно, распознать его очень сложно. Однако все стадии сопровождаются различными симптомами:
- Начальная. Возникают головные боли и головокружение, которые чаще всего списываются на переутомление. Стоит учитывать, что после сна симптомы пропадают.
- Прогрессирующая. Отличается усиленными симптомами предыдущего этапа, у пациента наблюдается эмоциональная неустойчивость, человек впадает в депрессию.
- Декомпенсация. Является самой сложной формой заболевания, при которой происходит инсульт или паралич. У пациента наблюдаются провалы в памяти, ему необходим постоянный уход.
Заболевание максимально остро переносится человеком, так как проявляются осложнения, которые заканчиваются полной потерей дееспособности или, еще хуже, смертью больного.
Симптомы и признаки склероза головного мозга
Симптомы и признаки зависят от степени несоответствия потребностей мозга в кислороде и возможностями организма, а также от продолжительности этого патологического состояния. Мозговая ткань потребляет до 25 % всего кислорода, попадающего в организм, и до 70 % глюкозы, так как запасов гликогена, откуда другие ткани берут ее, у мозга нет. Есть предположение, что, если задержать дыхание на 10 секунд, мозг в состоянии использовать весь кислород, который есть на данный момент в его тканях. А при склерозе его сосудов постепенно увеличивается дефицит кислорода, ведущий к появлению первых симптомов, на которые нужно обратить особое внимание:
- появляются проблемы со сном, просыпаетесь более уставшим;
- учащаются головные боли или появляются впервые. Чаще всего по типу мигрени;
- ухудшается память, вы становитесь рассеянным, трудно сконцентрироваться на задаче;
- постоянная вялость и депрессивное настроение.
Начальная стадия болезни
На начальной стадии все предыдущие «звоночки» становятся более выраженными, усиленными. Вдобавок к вышеперечисленному возникают головокружения, шум в ушах и мелькание «мушек» перед глазами, появляется ощущение тяжести в голове.
На данной стадии около 90 % пациентов жалуются на головные боли мигренозного характера. Они отличаются от обычных тем, что могут появляться в любое время суток. Провоцируется их возникновение физической или умственной работой, стрессом, нахождением в душном помещении. К характерным пульсирующим или давящим болевым ощущениям добавляется свето- и шумобоязнь. Обычные обезболивающие средства не облегчают состояние.
Вторая стадия
Характеризуется сочетанием жалоб, аналогичных начальной стадии, но состояние усугубляется появлением неврологической микросимптоматики:
- оживают рефлексы орального автоматизма;
- нарушается иннервация мимических мышц, отклоняется язык в сторону повреждения;
- возникают координаторные и глазодвигательные расстройства;
- снижается скорость рефлексов, могут быть судороги или даже параличи (полные/частичные);
- активные движения замедляются, увеличивается тонус мышц;
- провалы в памяти увеличиваются, заостряются отрицательные черты характера, возможны психозы.
Третья стадия
К третьей стадии количество жалоб уменьшается, но память ухудшается все сильнее, трудовые навыки теряются, и развивается деменция — больной не помнит свою семью, не может ухаживать за собой самостоятельно. Крайне высок риск возникновения инсульта.
Диагностика склероза сосудов головного мозга
В Юсуповской больнице есть все необходимое оборудование для проведения полного объема диагностики. Опытные неврологи внимательно относятся к каждому пациенту, выслушивают их жалобы и собирают анамнез с целью постановки правильного диагноза. Для уточнения данного заболевания необходимо выяснить наличие сопутствующих факторов:
- вредных привычек — курение, употребление алкоголя и других наркотических веществ;
- родственников с таким же заболеванием;
- сахарного диабета, инфаркта миокарда;
- нарушения мозгового кровообращения, поражения магистральных сосудов головы;
- транзиторных ишемических атак в прошлом.
Из лабораторных методов обследования используют анализ крови на выявление следующих показателей:
- дислипидемию;
- гипергликемию;
- гиперкоагуляцию;
- повышение коэффициента атерогенности.
При физикальном осмотре достоверным методом определения склероза сонной артерии является аускультация в области бифуркации (где общая сонная артерия делится на две крупные ветви — внутреннюю и наружную сонную артерии). При наличии стеноза с помощью фонендоскопа будет слышен систолический шум.
К наиболее информативным инструментальным исследованиям относят:
- ультразвуковую допплерографию (дуплексное сканирование) сосудов головы. Суть заключается в том, что с помощью ультразвука можно узнать скорость кровотока с использованием эффекта Допплера. Выполняется в двух режимах — двухмерное (В-режим) и транскраниальное дуплексное сканирование. Их отличие в том, что В-режим позволяет исследовать кровоток в сосудах, которые не находятся внутри черепа. Транскраниальное сканирование применяют дополнительно при обследовании мозговой ткани на наличие новообразований;
- ангиографию — визуализацию сосудов с помощью введения в кровоток специального контрастного вещества, которое будет видно на рентгеновских снимках;
- МРТ и КТ-исследование. Они позволяют выявить нарушения кровообращения головного мозга (ишемии, инсульты), сосудистые мальформации (аневризмы, расслоения), а также новообразования. МРТ предпочтительнее, так как отсутствует лучевая нагрузка, и этот метод является неинвазивным. Но с помощью КТ можно выявлять минимальные изменения и получать трехмерное изображение внутренних органов, артерий и вен, суставов и костей.
Лечение склероза сосудов головного мозга
Тактика лечения направлена на устранение окклюзии сосуда (если это возможно), стимуляцию развития коллатерального кровообращения и предотвращение прогрессирования склероза с возможными осложнениями.
Лечение начинается с регулировки образа жизни пациента — отказа от курения и употребления алкоголя, увеличения двигательной активности, коррекции питания и наблюдения за уровнем АД, сахара и холестерина крови. К дополнительным, но не менее важным методам лечения относят физиотерапию: бальнеотерапия, массаж и другие процедуры по назначению врача.
Физическая активность должна соответствовать возрасту и уровню физической подготовки, быть регулярной и строго дозированной. Она увеличивает поступление кислорода и скорость кровообращения во всем организме. Физнагрузка поможет снизить уровень холестерина, вес, если он избыточный.
Медикаментозная терапия
Назначаются следующие группы препаратов. Наши специалисты Юсуповской больницы подберут наиболее подходящую комбинацию исходя из данных анамнеза и обследования.
- статины;
- антиагреганты;
- ноотропы для улучшения мозгового кровообращения;
- гипотензивные средства и препараты, снижающие сахар крови (если наблюдается сопутствующая патология).
Статины являются препаратами, снижающими определенные фракции липидов (в частности липопротеинов низкой и очень низкой плотности), которые и откладываются на стенках сосудов. Антиагреганты повышают свертываемость крови для предотвращения скапливания эритроцитов на атеросклеротической бляшке. Таким образом две данные группы препаратов защищают от повторного склероза и риска возникновения инсульта.
Ноотропные препараты в свою очередь обладают стимулирующим действием на интегративную функцию головного мозга. Регулируя энергетические процессы в клетках, они борются с гипоксией, а также улучшают кровоснабжение центральной нервной системы. Прием ноотропов улучшает трофику нервной ткани, что приводит к повышению мозговой деятельности, активации оперативной и долговременной памяти и восстановлению гемодинамики после инсульта, травмы мозга.
Гипотензивная терапия преследует цели по снижению артериального давления ниже 140/90 для предотвращения возникновения осложнений.
Диета при склерозе головного мозга
Назначается диета № 10С, которая заключается в уменьшении поступления в организм животного жира, легкоусвояемых углеводов и холестерина, а также соли до 5–7 грамм в сутки. Рекомендуется питаться растительной пищей и морепродуктами. Рацион должен включать ингредиенты, которые содержат в себе витамины группы В и витамин С, пищевые волокна, калий, магний (растительные масла, овощи и плоды, морепродукты, творог). Готовые блюда должны быть пресными. Отдается предпочтение отварной пище, иногда допускается запекание. Температура пищи обычная. Примерный состав КБЖУ: 2200–2600 ккал, белков — 90–100 г (50 % животных), жиров — 70–80 г (40 % растительных), углеводов — 300–350 г (50 г сахара). Низкие числа рекомендуются при сопутствующем ожирении. Употребляется до 1,2 литров воды в сутки, поваренной соли — до 7 г.
Запрещается употреблять любые виды жирных, соленых и острых продуктов: жирные сорта мяса, рыбы, птицы, консервы, колбасу, икру, копченую и соленую рыбу, сдобное и слоеное тесто, жирную молочную продукцию, рис, манку, макаронные изделия, различные соленые и острые закуски и соусы.
Примерное меню на один день будет выглядеть таким образом:
Первый завтрак: нежирный творог с небольшой горстью орехов и кураги, белковый омлет, некрепкий чай.
Второй завтрак: свежее яблоко.
Обед: щи из свежей капусты, биточки мясные паровые (куриные), овощное соте, компот.
Перекус: отвар шиповника, яблоко или груша.
Ужин: салат из помидоров и морской капусты, запеченная рыба в духовке и отварной картофель, чай с лимоном.
На ночь: стакан 1 % кефира.
Хирургическое вмешательство
Оперативное лечение стенозов сонных артерий рекомендовано пациентам со стенозами более 60 % (NASCET). При данной патологии возможно два вида оперативных вмешательств: каротидная эндартерэктомия и каротидная ангиопластика. Хирургическое лечение определяет лечащий врач на основе анамнеза, данных обследования и возможных рисков.
Каротидная эндартерэктомия (КЭА) — открытая хирургическая операция, направленная на удаление внутренней стенки сонной артерии, пораженной атеросклеротической бляшкой. Техника выполнения операции: под наркозом, на шее выполняется разрез в проекции сонной артерии. Она выделяется и вскрывается в месте сужения. Выполняется постановка временного шунта для обеспечения кровотока головного мозга. Затем удаляется внутренняя часть стенки сосуда с атеросклеротической бляшкой. После производится пластика артерии и рана послойно ушивается.
Каротидная ангиопластика со стентированием (КАС) — малоинвазивная рентгенхирургическая операция, которая заключается в установке стента в месте сужения. Стент представляет собой трубочку, сделанную из специальной металлической сетки. Первые этапы стентирования такие же, как и при ангиографии: подготовка, местное обезболивание, прокол артерии, проведение катетера и введение контрастного вещества. После установки проводникового катетера в пораженную сонную артерию вводится специальный металлический фильтр, Его суть заключается в задержке возможных микроэмбол, которые могут оторваться от бляшки и попасть в сосуды головного мозга. Затем по проводнику вводится стент, его раздувает баллонный катетер, и он восстанавливает нормальный диаметр артерии, являясь его каркасом. Благодаря этому восстанавливается должное кровоснабжение головного мозга. Вся манипуляция проводится под контролем рентгеновского излучения — все видно на мониторе. В конце операции фильтр и катетер извлекаются, внутри остается стент. Со временем он эпителизируется, становится одним целым со стенкой.
После хирургического вмешательства рекомендуется в течение шести недель избегать интенсивных нагрузок. Следует отказаться от управления транспортным средством на три недели.
Прогноз и последствия
Прогноз зависит от степени сужения просвета сосуда. Чем меньше окклюзия, тем положительнее прогноз. Без лечения человек перестает быть полноценным членом общества, память и внимание снижаются, развивается слабоумие. В итоге происходит инсульт, который может в 50 % случаев закончиться инвалидизацией, летальным исходом — в 40 %. Лишь 10 % пациентов восстанавливают былую работоспособность частично или в полной мере.
Профилактика склероза сосудов головного мозга
Профилактика заключается в ведении здорового образа жизни, а именно в отказе от вредных привычек, соблюдении режима труда и отдыха и сбалансированном питании. При наличии заболеваний, которые могут привести к склерозу (сахарного диабета, артериальной гипертензии), следует выполнять предписания лечащего врача.
Всем пациентам, которые перенесли хирургические операции по поводу стеноза сонной артерии, следует периодически наблюдаться у невролога и сосудистого хирурга, не реже 1 раза в год проходить амбулаторное обследование с обязательной ультразвуковой допплерографией сосудов шеи и головы.
Пройти обследование и лечение по поводу склероза сосудов головного мозга в Москве можно в Юсуповской больнице. Врачи клиники используют новейшее оборудование, позволяющее выявить заболевание на начальных этапах. Индивидуальный подход к каждому пациенту заключается в разработке персонального плана лечения. Терапия проводится согласно последним европейским рекомендациям по лечению атеросклероза. Записаться на консультацию и задать все интересующие вопросы можно по телефону.
Источник
Атеросклероз можно назвать мировой эпидемией, молодеющей с каждым годом. Неутешительны и показатели смертности, среди которых патология сердечно-сосудистой системы занимает лидирующее место. Поэтому важно выставить диагноз, и начать лечение атеросклероза на ранних стадиях его развития. Как медики могут выявить начальные (а значит обратимые) или же прогрессирующие паталогические изменения в сосудистой стенке?
Внешние признаки и характерные жалобы при атеросклерозе
Атеросклеротические изменения развиваются в крупных сосудах: аорте, сердечных, мозговых, артериях кишечника, верхних и нижних конечностей. Но степень поражения сосудистой стенки в разных отделах артериального русла неодинакова, с чем и связана разная клиническая картина.
Как бы ни проявлял себя атеросклероз, причина у него одна – дисбаланс между содержащимися в крови липопротеидами. Поэтому, перед тем, как инструментально проверить кровеносные сосуды на наличие атеросклеротических изменений, применяют функциональные пробы и исследование плазмы на содержание основных маркеров липидного обмена. Но начинается диагностический поиск атеросклероза с опроса и осмотра.
Типичные атеросклеротические симптомы:
- шум и/или пульсация в ушах;
- головокружение, боли в затылке, области лба или во всей голове;
- онемение, похолодание и зябкость конечностей, парестезии в виде ползания мурашек или ощущения жжения и жара;
- повышенная утомляемость, в том числе рук и ног;
- слабость, потемнение в глазах;
- загрудинный дискомфорт и боли, ощущение сердечного толчка в левой половине грудной клетки, одышка, появляющиеся при физической нагрузке, а затем уже и в покое;
- нерегулярные спастические боли в области живота, вздутие, усиливающиеся после погрешностей в рационе.
Подобные жалобы больного уже дают основание подозревать атеросклероз. Поэтому врачи приступают к следующему этапу диагностики – к внешнему осмотру: избыток «плохого» холестерина откладывается в коже в виде ксантом и ксантелазм. Это – небольшие желтые пятнышки по краю нижних век и светло-желтые бугорки в области локтей и пяток.
При физикальном обследовании выявляется неодинаковая пульсация артерий, отдаленных от магистральных, похолодание мягких тканей ушей, пальцев кистей и стоп. И чтобы окончательно подтвердить или опровергнуть диагноз атеросклероза, врачам необходимы данные дополнительных методов исследования.
Читайте также: Факторы риска развития атеросклероза [инфографика]
Способы проверки сосудов на атеросклероз
Перед тем, как определить атеросклероз сосудов любой локализации, назначают общепринятые исследования: общий анализ, коагулограмму, ревматологические пробы крови. Но для окончательного уточнения диагноза необходима специфическая лабораторная диагностика и серьезное инструментальное обследование на атеросклероз.
Липидограмма
Представляет собой анализ плазмы крови на содержание холестеринсодержащих веществ, их соотношения между собой, а также определение так называемого коэффициента атерогенности. Высчитывается он посредством отношения общего холестерина к «плохому» — тому, который способен проникать в сосудистую стенку и откладываться в ней (липопротеина низкой плотности). Исследование наиболее объективно отражает состояние обмена веществ, в первую очередь жирового.
Чтобы не получить ложных результатов, требуется правильная подготовка к проведению исследования:
- последний прием пищи – не позднее, чем за 8 часов до сдачи крови;
- обследуемому в течение 3-4 суток необходимо оградиться от нервного и физического перенапряжения, не менять кардинально рацион;
- курильщикам рекомендуется перед манипуляцией потерпеть без сигареты минимум 30 минут.

Анализ липидного обмена — первый этап в диагностике проблем сосудов
А теперь немного о результатах липидограммы венозной крови: риск развития атеросклеротического заболевания увеличивается при повышенном уровне общего холестерина, липопротеидов с низкой и очень низкой плотностью, триглицеридов. Ситуацию осложняет снижение уровня соединений «хорошего» холестерина, поддающихся выведению из организма – липопротеидов с высокой плотностью.
Читайте также: Что такое коэффициент (индекс) атерогенности? Нормы и расчет показателя
Несмотря на дисбаланс перечисленных веществ к оценке анализа на атеросклероз подходят с учетом индивидуальных параметров пациента: его возраста, пола, наличия или отсутствия артериальной гипертензии, пристрастия к курению.
Стресс-тестирование
Включает наиболее простые тесты с нагрузкой. Пациенту в покое измеряют пульс, АД, снимают кардиограмму. Затем назначают несложную физическую нагрузку (подъем-схождение со степ-платформы, езду на велоэргометре, ходьбу по беговой дорожке) или вводят определенные препараты. Через некоторое время делают повторные измерения.
Лодыжечно-плечевой индекс
Его измеряют только при помощи тонометра. Больному измеряют артериальное давление в покое лежа на спине: сначала на плече, затем на лодыжке с той же стороны.

Индекс вычисляется путем деления показателя верхнего (систолического) АД ноги на показатель систолического АД руки. Затем то же самое проделывают с другой стороны.
УЗИ сосудов
Метод не требует специальной подготовки, результаты ультразвукового исследования будут готовы сразу же после процедуры. Суть УЗИ состоит в отражении ультразвуковых волн, исходящих от датчика, от объектов разной плотности. Следовательно, распадающиеся бляшки или, наоборот, плотные отложения в сосудистой стенке будут видны на мониторе.
УЗИ каких кровеносных сосудов обычно делают? Для исследования пригодны крупные артерии, не прикрытые внутренними органами – позвоночные (в области шеи), сонные, головного мозга, нижних и верхних конечностей. Очень часто в ультразвуковой диагностике нуждается и сердце, атеросклероз клапанов которого приводит к приобретенным порокам.
Ультразвуковая допплерография (УЗДГ)
Это методика УЗИ с использованием допплеровского эффекта, основанного на разнице частот волн, испускаемых специальным датчиком и отраженных движущейся кровью. В результате удается распознать не только атеросклеротическое поражение артерий, но и завихрения крови в суженых местах, а ниже них – уменьшение интенсивности кровотока.
Ангиография
Больше информации можно получить с помощью введения в сосудистое русло препарата, плохо пропускающего рентгеновские лучи – рентгеноконтраста. Когда он заполнит все кровяное русло, производят несколько снимков. На рентгенограмме четко видны изменения просвета всех сосудов, их извилистость, наличие выпячиваний при атеросклерозе.
Перед проведением контрастирования необходимо пройти подготовку.
- Обследуемого направляют в стационар для исключения всех противопоказаний. Берут на анализ кровь и мочу, делают аллергологическую пробу на рентгеноконтрастное вещество.
- За 8 часов перед процедурой пациенту запрещают принимать пищу.
- Непосредственно перед ангиографией в подходящую артерию вводят катетер, предварительно обезболив и сделав разрез мягких тканей в проекции сосуда.
- Контраст вливают медленно, он разносится кровью по всем сосудам, и уж после этого пациенту делают рентгеновские снимки в нужных местах. Обследование занимает не менее 40 минут.
При необходимости контрастирование артерий дополняется компьютерной томографией (КТ), которая позволяет сделать серию снимков, более качественных и точных, чем рентгенаппаратом.
Контрастный препарат не оседает во внутренних органах и тканях, а бесследно выводится почками в течение суток после ангиографии.
Коронарография
Это прицельная контрастная ангиография главных артерий сердца. Контраст вводится в просвет коронаров ангиографическим катетером через бедренную или лучевую артерию. Коронарография всегда осуществляется под контролем АД, частоты дыхания, ЭКГ. Пациент во время процедуры бодрствует и выполняет указания врача (поворачивает голову, делает глубокий вдох, задерживает дыхание).
Особой подготовки не требуется, кроме как прийти на обследование натощак и с очищенным кишечником. После нее обследуемый 1 сутки наблюдается в стационаре.
Читайте также: Коронарография — обследование сосудов сердца. Когда и как делают? Безопасна ли процедура?
МРТ исследование сосудов
Еще более точный метод выявления атеросклероза – магнитно-резонансная томография. Принцип ее таков: внутри капсулы, в которую помещают пациента, создается магнитное поле, и при дополнительном воздействии на организм электромагнитных волн клетки тканей начинают резонировать. Этот отклик и фиксирует аппарат. Преимуществом исследования является возможность оценки полученных данных в реальном времени. Единственное условие подготовки к процедуре – предшествующее воздержание от приема пищи в течение 3 часов.
Ультрасовременной методикой выявления атеросклероза и установления степени его выраженности недавно стала виртуальна эндоскопия сосудов, носящая название внутрисосудистой оптической когерентной томографии. Она выполняется с использованием аппарата МРТ. Суть ее сводится к инфракрасному освещению стенок артерии введенным в нее светодиодом. Он же регистрирует и время возвращения отраженного сигнала и передает на монитор томографа.
Анализ на генетический фактор риска атеросклероза
Генетики во взятой натощак венозной крови определяют наличие полиморфизмов в маркере нарушений липидного обмена (аполипопротеине Е). Исследование позволяет, как диагностировать уже развившийся атеросклероз, так и устанавливать степень риска возникновения заболевания в еще молодом возрасте. В соответствии с полученными данными решается дальнейшая тактика по отношению к обследуемому: от коррекции диеты до радикальных методов лечения.
Генетический анализ на атеросклероз проводится после 10-часового голодания.
Особенности диагностики с учетом локализации и стадии развития
Атеросклероз выявляется сочетанием перечисленных методик, и, как диагностировать поражение того или иного отрезка артериальной магистрали знает только врач.

Для выявления патологии с учетом локализации используют некоторые обязательные обследования.
- Атеросклеротические изменения аорты хорошо видны на КТ и МРТ, при контрастной ангиографии.
- Ишемическую болезнь сердца подтверждают практически все методы, которые помогают отдифференцировать ее от периваскулярного фиброза, вызванного неатеросклеротическими причинами.
- Поражение артериальных сосудов головного мозга подтверждается реоэнцефалографией, КТ, МРТ, УЗИ, допплерографией.
- Атеросклеротическое поражение нижних конечностей выявляется при лодыжечно-плечевом тесте, ангиографии, допплерометрии, КТ, МРТ, УЗИ.
Для постановки диагноза атеросклероза и степени его компенсации используют комплексный подход: какой-либо один единственный метод обследования не дает четкой картины сосудистых изменений. Некоторые исследования проводят амбулаторно, некоторые – стационарно. Большинство методик относится к платным услугам, и лишь малая часть – к бесплатным. Но иногда лучше потратиться, чем оказаться в кардиологической реанимации с инфарктом, в неврологическом отделении – с инсультом, или вообще остаться без ноги или части кишечника.
Принудительного обследования и лечения в нашей стране нет, а значит, человек волен сам распоряжаться своим здоровьем!
Источник
