Чем лечить ангиопатию сосудов
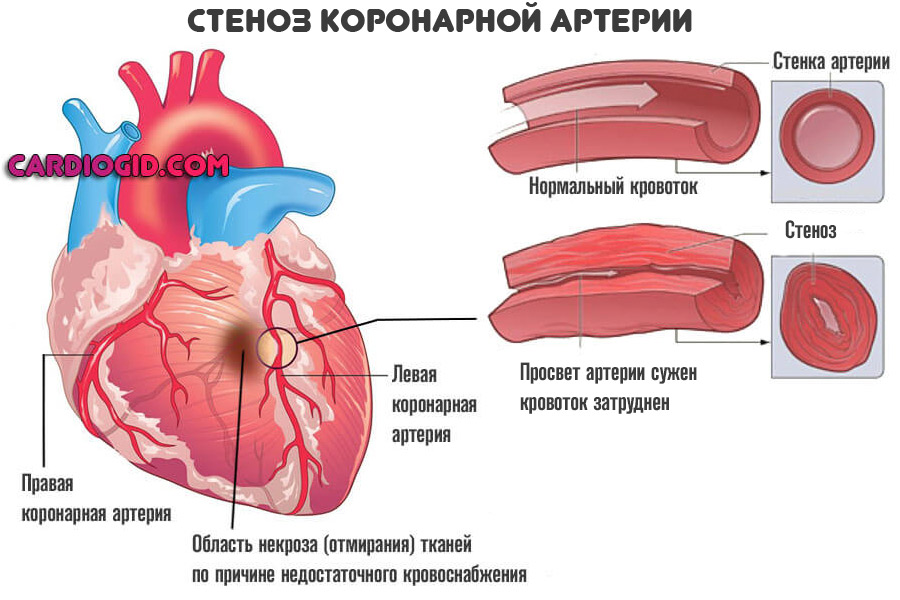
Ангиопатия — это острое или хроническое поражение сосудов независимо от калибра (страдают вены, артерии, капилляры), сопровождающееся триадой признаков: падением тонуса, а значит снижением качества кровотока, парезом (частичным «отключением» деятельности мускулатуры сосуда), спазмом, то есть сужением артерии, вены, капилляра с нарушением циркуляции жидкой соединительной ткани.
Ангиопатия сосудов имеет множественное происхождение, причин развития целый ряд, что делает диагностику с ходу затруднительной. Требуется проработанная тактика исследования.
Симптоматика не всегда типична, да и присутствуют нарушения самочувствия не во всех случаях, тем более на ранних этапах развития патологического процесса.
Лечение консервативное, при необходимости проводится оперативная коррекция, но это крайне редкие случаи.
Механизм развития
В основе патологического процесса лежит целая группа нарушений. Можно назвать три основных момента.
- Изменение нервной регуляции тонуса сосудов. Как правило, представлено недостаточной функциональной активностью центральной и периферической систем.
Сопровождается слабой передачей импульса, потому артерии, вены, капилляры находятся в сниженном тонусе, но при этом зачастую развивается спазм, то есть сужение структур и нарушение местного кровотока.
- Далее идет гормональный фактор. За нормальную функциональную активность сосудов отвечает группа специфических веществ: кортизол, адреналин, альдостерон, ангиотензин-2, частично ренин, который является промежуточным соединением.
Все они при избыточном синтезе провоцируют нарушением нормальной работы артерий и прочих сосудов.
При коррекции фактора патологический процесс быстро сходит на нет, состояние кровотока нормализуется.
Метаболические отклонения должны рассматриваться и в широком контексте, роль играют и прочие процессы обменного характера.
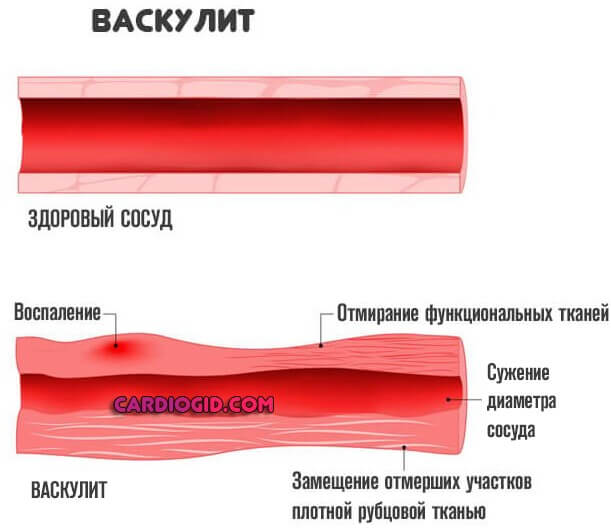
- Третий фактор, который встречается несколько реже — инфекционное поражение.
В таком случае наблюдается сужение и деструкция одного, крайне редко нескольких сосудов, можно обнаружить четкую локализацию нарушения, что сделать в прочих случаях крайне трудно, если не сказать невозможно.
Обычно такая форма ангиопатии выступает итогом перенесенного флебита, или васкулита.
Крайне редко обнаруживается изолированный фактор развития заболевания. Намного чаще врачам приходится иметь дело с целой группой причин.
Проблема в том, что названные нарушения, так или иначе, вызывают к жизни прочие патогенетические механизмы и чем дольше существует состояние, тем сложнее оно становится как в плане диагностики, так и с позиции лечения.
Вывод — при первых же симптомах нарушения или при обнаружении такового в ходе обследования, нужно срочно обращаться к врачам.
Профильные специалисты — сосудистый хирург (либо общей практики, если такового нет в зоне доступа), гематолог. Возможно привлечение других докторов.
Классификация
В медицинской практике используется обобщенная типизация видов процесса. Она основывается на едином критерии — локализация нарушения плюс его происхождение.
Соответственно выделяют такие виды:
- Ювенальный тип. Как и следует из наименования, развивается у лиц молодого возраста. Годы — от 13 до 18, максимум 20. При этом в основном страдают представители сильного пола, соотношение с девушками почти 3:1.
По всей видимости, это связано с большей неустойчивостью гормонального фона. Причины до конца не ясны, предполагается, что всему виной перестройка организма в процессе пубертата (полового созревания).
Примерно в 70% пациентов устраняется самостоятельно, без коррекции, в остальных ситуациях требуется помощь. Вопрос решается на усмотрение специалиста после прохождения тщательной диагностики.
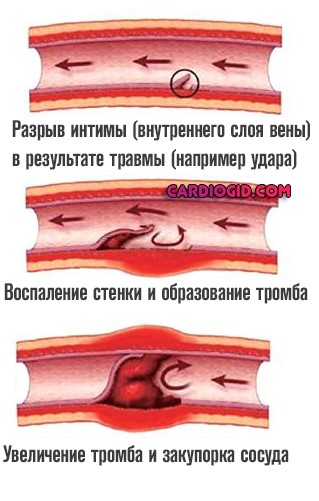
- Травматическая. Развивается в результате перенесенного повреждения стенки того или иного сосуда.
Сюда относится не только грубое влияние внешнего фактора при ушибах, переломах и прочих, но и проведенная операция, катетеризация, особенно неосторожная.
Особенность данного типа расстройства также заключается в повышенной вероятности формирования тромбов, кровяных сгустков, которые могут закупорить сосудистое русло и привести к гангрене или смерти.
- Гипертоническая. Становится итогом течение повышенного артериального давления.
Встречается практически у всех пациентов с гипертонией, но в разной степени. В основном это малозаметные изменения со стороны нижних конечностей, головного мозга и глазного дна.
Имеет смысл проходить регулярные профилактические осмотры. При контроле давления проблема постепенно устраняется, специальное лечение требуется в крайних случаях, если процесс запущенный.
- Гипотоническая разновидность. Как ни странно, но тонус сосудов изменяется и при пониженном артериальном давлении. Правда в этом случае процесс протекает более вяло. Тем не менее, резкие перепады показателя тонометра несут колоссальную опасность и могут привести к деструкции артерий, кровотечению. Чем это закончится сказать трудно.
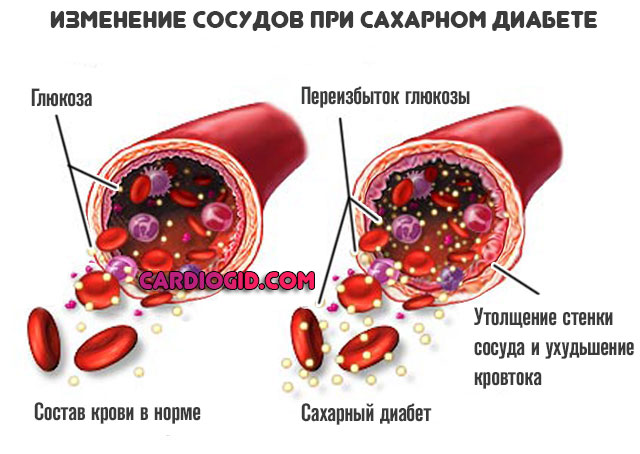
- Диабетический тип. Она же метаболическая ангиопатия, одна из разновидностей таковой. Формируется в результате обменных нарушений. Процессы сказываются на состоянии артерий нижних конечностей, коронарных сосудов и прочих, потому страдает сразу весь организм.
Единственный способ избежать осложнений — нормализовать деятельность эндокринной системы.
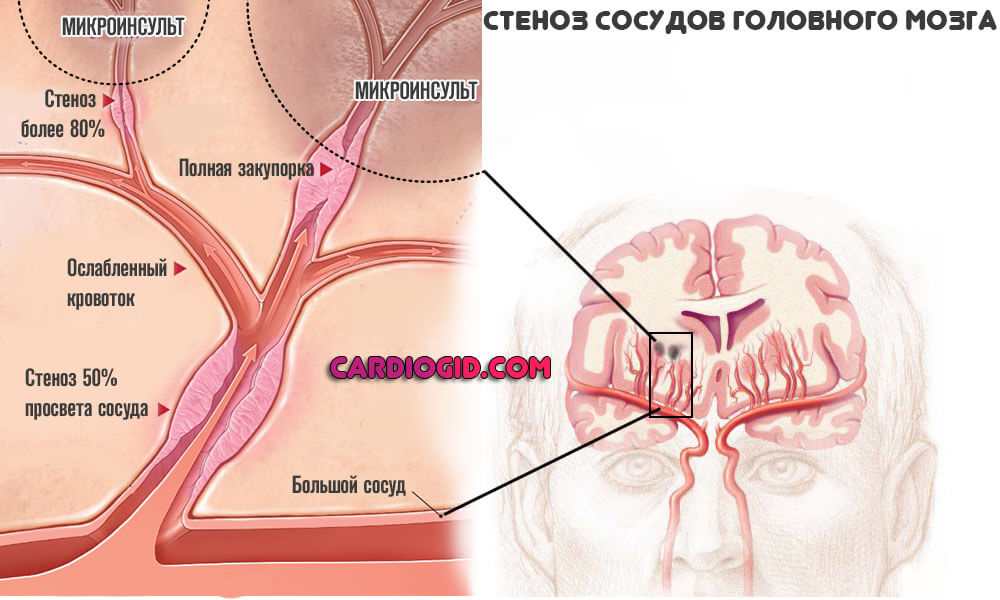
- Церебральная ангиопатия — поражение сосудов головного мозга разных калибров: от вен и артерий до капилляров. Страдает вся сеть, что делает состояние крайне опасным. Возможно спонтанное отмирание нервных волокон, инсульт с развитием тяжелого неврологического дефицита. Встречается данная разновидность часто.
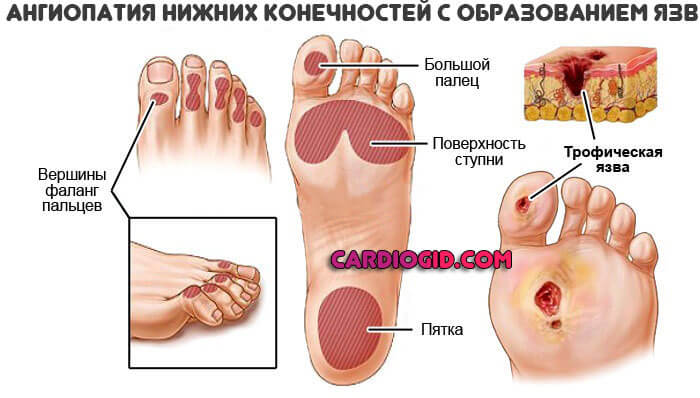
- Ангиопатия сосудов нижних конечностей. Сопровождается нарушением трофики тканей ног, стремительным развитием застоя, в перспективе лет или даже месяцев возможна катастрофа с отмиранием тканей, гангреной и необходимостью проведения серьезной операции.
- Амилоидная ангиопатия. Еще один метаболический тип. Характерная черта — отложение на стенках сосудов одноименного белка. Встречается крайне редко, но излечению подлежит плохо.
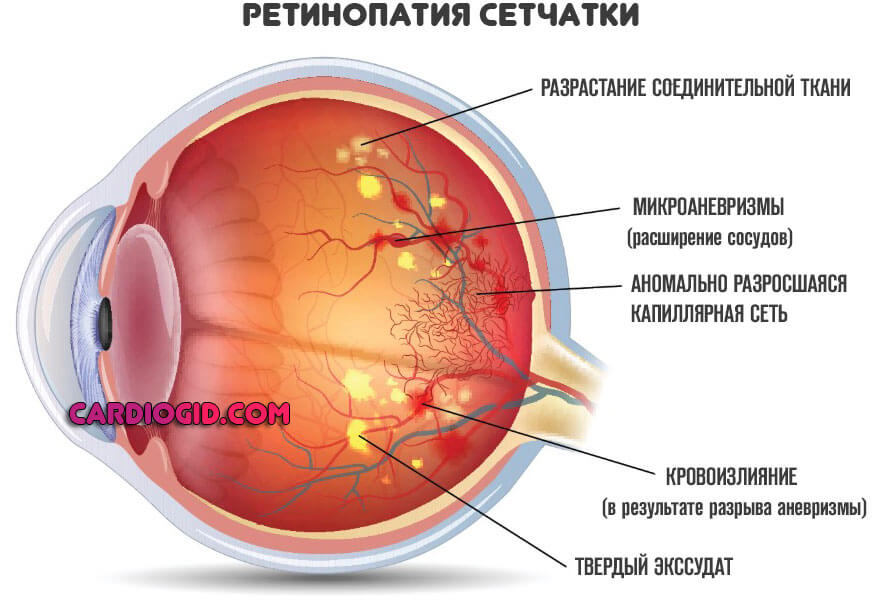
- Нарушение работы структур сетчатки. Ретинопатия выявляется как при диабете, так и при гипертонической болезни. В первом случае разрастаются новые несовершенные структуры, которые отличаются хрупкостью, разрушаются самостоятельно и приводят к кровотечениям. Во втором — артерии сужаются, что делает адекватное питание периферической части сетчатки невозможным. Отсюда дистрофические процессы.
- Коронарный тип. Отличительная черта заключается в нарушении нормального питания сердца. Рано или поздно это становится причиной обширного инфаркта. При грамотном лечении плачевного исхода удается избежать в большинстве случаев.

Классификация имеет ключевое практическое значение, как в плане подбора диагностической тактики, так и с позиции разработки терапевтической стратегии на длительный период.
Симптомы
Проявления зависят от конкретного типа патологического процесса. Следует рассмотреть самые частые разновидности.
Диабетическая ангиопатия
Сопровождается системным нарушением кровотока по всему организму. В основном страдает головной мозг, сетчатка глаза, нижние конечности.
Соответственно проявления будут такими:
- Падение остроты зрения, постепенное, в течение нескольких лет. Реже процесс происходит быстрее и протекает более агрессивно.
- Отеки конечностей.
- Дискомфорт в ногах, ощущение тяжести.
- Головные боли, тошнота, рвота (редко).
- Проблемы с ориентацией в пространстве и координацией.
- Длительное отсутствие заживления ран, даже самых незначительных.
Это типичные проявления. Перечень неполный, но он отражает комплексную сущность расстройства. Выделяют еще десятки признаков, конкретная клиника зависит от случая.
Гипертонический тип
Напоминает таковую при диабете, только нижние конечности практически не страдают. Органы-мишени — это сердца, почки, глаза, головной мозг.
Признаки специфичны:
- Боли в грудной клетке. Аритмии. Повышенная усталость после физической нагрузки.
- Отеки, дискомфорт в пояснице, частое или, наоборот, редкое мочеиспускание, что указывает на нарушение фильтрации.
- Снижение остроты зрения.
- Головная боль, тошнота, невозможность нормально ориентироваться в пространстве.
Симптомы при гипертонической разновидности ангиопатии развиваются постепенно.
Выраженное опасное поражение артерий и прочих сосудов заметно уже на 2 стадии ГБ, когда коррекции оно поддается с большим трудом.
Ранее обнаруживаются изменения на глазном дне, со стороны кардиальных структур, но сам пациент их не замечает.
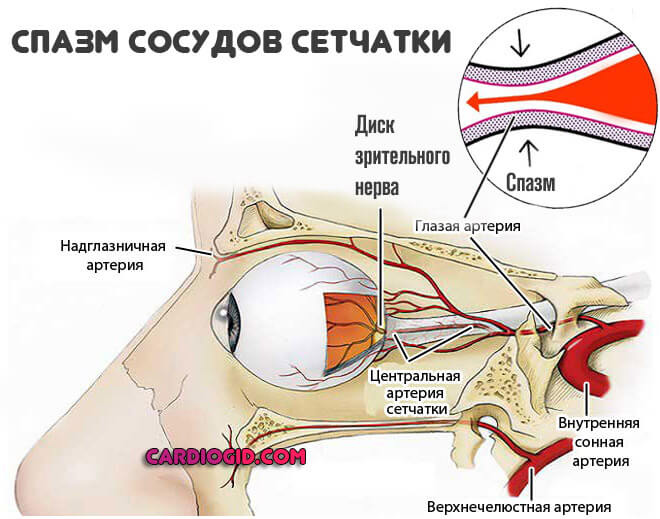
Поражение сетчатки
Типичная черта такового — нарушение нормального питания волокон, в том числе нерва и периферических отделов чувствительной оболочки.
Сопровождается группой нарушений:
- Снижение остроты зрения. Постепенное или стремительное, зависит от конкретного типа патологического процесса.
- Быстрая утомляемость.
- Жжение, покраснение белков.
- Проблемы с фокусированием.
При длительном течении развиваются скотомы — области выпадения полей видимости. Выглядят они как большие черные пятна, закрывающие часть обзора. Локализуются в центре, реже в иных областях.
Внимание:
Опасность несет разрастание новых сосудов при диабете или недостаток питания периферии сетчатки.
Оба случая повышают риски для зрения в дальнейшем. Причем эффективного лечения сегодня нет.
Поражение нижних конечностей
Нарушение нормального питания ног дает типичную клинику:
- Ощущение тяжести, давящие боли в состоянии покоя. Усиливают во время ходьбы, при перемене положения тела.
- Нарушение двигательной активности. Постепенно перемещение становится сложной задачей, а затем и невозможной, потому как конечности, как описывают пациенты, наливаются свинцом, не слушаются.
- Отеки.
Поражение сердца
Клиника напоминает таковую при коронарной недостаточности. Обнаруживаются боли в грудной клетке, тяжесть, ощущение давления где-то внутри.
По мере прогрессирования развиваются аритмии по типу тахикардии, затем обратный процесс со снижением частоты сердечных сокращений.
Опасность заключается в провокации инфаркта. Если своевременно на начать лечение, такой исход единственно возможный и наиболее угрожающий.
Обнаружить коронарную ангиопатию получится только по результатам диагностики, как минимум эхокардиографии. Потребуется разграничить расстройство с прочими.
Ювенальный тип
Встречается сравнительно часто. Имеет крайне нестабильное течение. Трудно поддается обнаружению, нередко приходится госпитализировать пациента и вести постоянный динамический контроль над состоянием.
Как таковой лечения обычно не требует. Проходит самостоятельно. Но имеет смысл внимательно смотреть за больным, чтобы не пропустить опасные осложнения. Встречаются они, примерно, в 10% случаев и даже менее того.
Поражение мозга
Ангиопатия сосудов головного мозга дает типичные неврологические проявления:
- Головные боли.
- Нарушение ориентации в пространстве.
- Тошноту.
- Рвоту (редко).
- Падение зрения, речи, слуха и работы прочих органов чувств.
Симптоматический комплекс также во многом зависит от типа сосудов, которые изменяются. Так, признаки макроангиопатии, при которой в процесс вовлекаются артерии, выраженные, их трудно не заметить.
Причины
Факторы развития многообразны. Их можно насчитать свыше десятка. Примерный перечень выглядит так:
- Сахарный диабет в фазе декомпенсации. Если состояние не скорректировано медикаментозными и прочими консервативными методами.
- Интоксикация солями и парами металлов, ядовитыми веществами.
- Аутоиммунные заболевания, особенно системного профиля. Вроде ревматизма и других.
- Сепсис.
- Обменные нарушения кроме диабета. Эндокринные диагнозы.
- Анатомические пороки, неправильное развитие сосудов. Обнаружить проблему крайне непросто пока она не дает знать о себе нарушениями кровотока.
- Гиповитаминоз, недостаток микроэлементов в организме.
- Курение, злоупотребление спиртными напитками. Тем более использование наркотиков.
- Избыточная масса тела.
- Отсутствие физической нагрузки, гиподинамия.
- Вредные условия труда с повышенной температурой, радиационным фоном, контактом с химикатами.
- Травмы сосудов.
- Возраст 50+.
- Потребление большого количества соли.
Факторы нужно учитывать в системе.
Внимание:
Поиск этиологии (первопричины) особенно важен, потому как не зная происхождение заболевания, невозможно провести грамотное лечение, что станет проблемой.
Врачи будут вынуждены бороться со следствием, а это путь к прогрессированию и постоянным рецидивам.
Диагностика
Проводится под контролем сосудистого хирурга, гематолога, при необходимости привлекаются прочие специалисты.
Тактика обследования включает в себя такие мероприятия:
- Устный опрос больного и сбор анамнеза. Нужно получить первичные сведения о самочувствии, состоянии здоровья на протяжении всей жизни.
Это важно, поскольку позволяет составить клиническую картину и портрет самого пациента в динамике на протяжении многих лет.
Без дифференцированного подхода говорить об эффективной диагностике невозможно. Задача человека — подробно и по существу отвечать на вопросы докторов.
На этом этапе важно обнаружить предполагаемую локализацию нарушения, поражения сосуда. Далее исследования прицельный, направлены на выявление самой патологии.
- Офтальмоскопия. Осмотр глазного дна.
- УЗДГ, допплерография сосудов. Дуплексное сканирование. Позволяет оценить скорость кровотока, его качество, возможные нарушения и их характер.
- Рентген.
- Ангиография.
- ЭХО-КГ, ЭКГ.
- МРТ с применением гадолиния или без такового (контрастное усиление).
Обычно этого достаточно для постановки диагноза.
Лечение
Для лечения ангиопатии используются медикаменты нескольких фармацевтических групп:
- Средства для нормализации микроциркуляции. Пентоксифиллин и аналоги.
- Препараты против повышения артериального давления. Ингибиторы АПФ (Периндоприл), средства центрального действия (Моксонидин, Физиотенз), бета-блокаторы (Карведилол, Метопролол, Анаприлин и прочие), антагонисты кальция (Дилтиазем, Верапамил).
- Средства, разжижающие кровь. Аспирин и его аналоги для продолжительного применения. В опасных случаях — Гепарин и схожие с ним.
- Статины. При риске развития атеросклероза с отложением холестериновых бляшек. Аторис и прочие.
При необходимости используются противоаритмические препараты (Амиодарон, Хинидин), сердечные гликозиды (Коргликон, Дигоксин, настойка ландыша).
Для нормализации питания головного мозга назначаются ноотропы (Глицин), цереброваскулярные и антигипоксические средства (Пирацетам, Актовегин).
В крайних случаях требуется оперативное вмешательство. К счастью, это исключительные ситуации.
Прочие методики, вроде ЛФК, физиотерапии, диеты, требуются далеко не всегда. Этот вопрос нужно уточнять у специалиста.
Прогноз
При своевременно начатом лечении, независимо от типа и локализации патологического процесса, благоприятный. Есть все шансы на восстановление.
По мере прогрессирования основной болезни и поражения сосудов, вероятность положительного сценария падает, потому затягивать не стоит. Выживаемость достигает 98%, 2% это погрешность, которая скорее обуславливается основным диагнозом.
Возможные осложнения
- При поражении головного мозга — инсульт и тяжелый неврологический дефицит.
- Сердца — инфаркт.
- Глаз — слепота.
- Почек — недостаточность фильтрации.
- Нижних конечностей — отмирание тканей, некроз или гангрена.
- Возможно вовлечение брюшных сосудов. В таком случае — массивное кровотечение.
Закономерным итогом в отсутствии терапии выступает тяжелая инвалидность или смерть. Оба варианта встречаются часто. Избежать столь печального исхода можно, если вовремя начать лечение.
В заключение
Ангиопатия — опасное заболевание сосудистого характера. Оно редко бывает первичным, обычно обусловлено прочими патологиями.
Требует немедленного лечения. Потому как при несвоевременно оказанной помощи растет риск инвалидности или смерти. Прогноз напрямую зависит от сознательности пациента.
Источник
Ангиопатия – это поражение сосудов острого или хронического характера с триадой признаков: спазм, парез, снижение тонуса, которые приводят к нарушению кровотока и циркуляции соединительнотканной жидкости.

Общие сведения
Ангиопатия — это острое или хроническое поражение сосудов независимо от калибра (страдают вены, артерии, капилляры), сопровождающееся триадой признаков: падением тонуса, а значит снижением качества кровотока, парезом (частичным «отключением» деятельности мускулатуры сосуда), спазмом, то есть сужением артерии, вены, капилляра с нарушением циркуляции жидкой соединительной ткани.
Симптоматика не всегда типична, да и присутствуют нарушения самочувствия не во всех случаях, тем более на ранних этапах развития патологического процесса. Лечение консервативное, при необходимости проводится оперативная коррекция, но это крайне редкие случаи.
Патогенез
В основе патологического процесса лежит целая группа нарушений. Можно назвать три основных момента.
Изменение нервной регуляции тонуса сосудов. Как правило, представлено недостаточной функциональной активностью центральной и периферической систем. Сопровождается слабой передачей импульса, потому артерии, вены, капилляры находятся в сниженном тонусе, но при этом зачастую развивается спазм, то есть сужение структур и нарушение местного кровотока.
Далее идет гормональный фактор. За нормальную функциональную активность сосудов отвечает группа специфических веществ: кортизол, адреналин, альдостерон, ангиотензин-2, частично ренин, который является промежуточным соединением. Все они при избыточном синтезе провоцируют нарушением нормальной работы артерий и прочих сосудов. При коррекции фактора патологический процесс быстро сходит на нет, состояние кровотока нормализуется. Метаболические отклонения должны рассматриваться и в широком контексте, роль играют и прочие процессы обменного характера.
Третий фактор, который встречается несколько реже — инфекционное поражение. В таком случае наблюдается сужение и деструкция одного, крайне редко нескольких сосудов, можно обнаружить четкую локализацию нарушения, что сделать в прочих случаях крайне трудно, если не сказать невозможно. Обычно такая форма ангиопатии выступает итогом перенесенного флебита, или васкулита.

Крайне редко обнаруживается изолированный фактор развития заболевания. Намного чаще врачам приходится иметь дело с целой группой причин.
Проблема в том, что названные нарушения, так или иначе, вызывают к жизни прочие патогенетические механизмы и чем дольше существует состояние, тем сложнее оно становится как в плане диагностики, так и с позиции лечения.
Вывод — при первых же симптомах нарушения или при обнаружении такового в ходе обследования, нужно срочно обращаться к врачам. Профильные специалисты — сосудистый хирург (либо общей практики, если такового нет в зоне доступа), гематолог. Возможно привлечение других докторов.
Причины
Ангиопатия в 90% случаев является вторичной патологией, поскольку развивается на фоне других заболеваний. Остальные 10% определяются в виде первичной ангиопатии, которая представляет собой самостоятельное патологическое состояние.
Главные причины АП:
- Атеросклероз.
- Гипотоническая ангиопатия. Связана со снижением тонуса периферических сосудов.
- Гипертоническая ангиопатия. Развивается из-за повышенного давления в периферическом сосудистом русле крови.
- Травматическая ангиопатия. Возникает по причине сдавливающих повреждений различных частей тела и прочих травм.
- Сахарный диабет. Вызывает поражения капилляров в различных органах из-за откладывания в сосудах сорбитола и фруктозы.
- Амилоидоз. Связан с циркулирующими в крови аномальными белками, которые оказывают хроническую интоксикацию на органы и ткани.
- Заболевания соединительной ткани (волчанка, ревматоидный артрит).
- Аутоиммунные заболевания. Ангиопатией может осложниться склеродермия, склеротическая вазопатия, полиартрит.
- Болезни крови. При таких заболеваниях, как тромбоцитоз, лейкоз, полицитемия наблюдается повышенное количество клеток крови, что также оказывает неблагоприятное воздействие на стенки сосудов.
В дополнение ангиопатии могут быть связаны с расстройством деятельности спинного и головного мозга, вегетативной и периферической нервной системы. Подобное также нередко влияет на структуру и работоспособность капиллярной системы.
Факторы риска, способствующие развитию ангиопатии:
- Наличие вредных привычек (курение, употребление алкоголя).
- Расстройство процесса обмена веществ.
- Неблагоприятные условия работы.
- Наследственные заболевания.
- Возраст 50 лет и выше.
Чем больше факторов риска определяется у больного, тем тяжелее и выраженнее основное заболевание и его осложнение в виде поражения сосудов.
Классификация
Ангиопатия разделяется на клинические формы с учетом причин болезни, размеров поражения и его локализации. Выделяют следующие виды ангиопатического поражения:
по причине:
- диабетическое;
- гипертоническое;
- гипотониеское;
- травматическое;
- токсическое;
- неврогенное;
- амилоидное.
- по локализации:
- ретинопатии (поражается сетчатка глаза);
- нефропатии (патологический процесс затрагивает почки);
- ангиопатии конечностей, чаще всего нижних;
- ангиопатии сосудов головного мозга;
- ангиопатии других органов (кишечника, сердца, легких).
по размерам участка поражения:
- микроангиопатии (затрагивают сосуды мелкого калибра, то есть капилляры);
- макроангиопатии (в патологический процесс вовлекаются средние и крупные сосуды, в таких случаях дополнительно наблюдается их атеросклероз).
У одного больного может наблюдаться несколько клинических форм ангиопатии (например, поражение сосудов сетчатки глаза, почек и нижних конечностей, что характерно для диабетической формы ангиопатии). Подобное множественное поражение сосудов наблюдается у 65% больных АП.
В некоторых случаях определяются временные поражения сосудов, которые при правильном наблюдении могут не требовать специфического лечения. В частности, внимательное отношение к капиллярам требуется в следующих случаях:
- Больной был подвержен кислородному голоданию.
- Рождение ребенка сопровождалось осложненными или тяжелыми родами, после чего была обнаружена ангиопатия.
- Во время беременности определяется ангиопатия, вызванная повышенной сосудистой нагрузкой.
Симптомы и клинические проявления
Наиболее распространенные разновидности ангиопатии описаны в таблице:
| В зависимости от причины | В зависимости от локализации поражения |
|---|---|
| Диабетическая | Ретинопатия – сетчатка глаз |
| Гипертоническая | Нефропатия – капилляры почечных клубочков |
| Травматическая | Ангиопатия нижних конечностей |
| Неврогенная | Мозговая форма ангиопатии |
| Токсическая (интоксикационная) | Сердечная, кишечная, легочная |
| Амилоидная |
Изолированное существование той или иной локализованной формы ангиопатии в чистом виде – редкость. Около 85% больных имеют множественные капиллярные поражения (например одновременно ретинопатия, поражение ног и почек). Поражаться могут любые органы: сердце, кишечник, легкие, печень, но подтвердить принадлежность симптомов именно к этой болезни сложно. Как правило, одна из ангиопатий выражена сильнее остальных.
Разберем подробнее наиболее распространенные формы болезни.
Ретинопатия – сосудистое поражение сетчатки глаз

Ангиопатия, локализованная в капиллярах сетчатки, в 70–80% обусловлена декомпенсированным сахарным диабетом и гипертонией. В 10% ее причины – травмы (черепно-мозговые и глазные).
Больные с этой патологией отмечают такие симптомы:
- туман перед глазами;
- нечеткость видимого изображения;
- снижение остроты зрения (невозможность рассмотреть мелкие объекты или детализировать изображение);
- полная слепота;
- ускоренное формирование катаракты, близорукости, дальнозоркости.
Диагноз устанавливается после осмотра врача-офтальмолога (окулиста). Специалист проверяет остроту зрения и проводит офтальмоскопию (осматривает глазное дно). Таким образом обнаруживают непосредственные признаки ангиопатии сетчатки (извитые утолщенные сосуды, кровоизлияния) и определяют степень нарушения зрения на их фоне.
Поражение сосудов нижних конечностей
Ангиопатия, локализованная в нижних конечностях, в 85% обусловлена осложненным сахарным диабетом. Повышенный уровень глюкозы вызывает:
- Расстройства нервной регуляции сосудистого тонуса: капилляры постоянно либо сужены, либо излишне расширены.
- Повышение холестерина и ускоренное развитие атеросклероза крупных артерий.
- Утрату эластичности сосудистой стенки, что важно в прогрессировании поражения как мелких, так и крупных артерий ног.
Такое патологическое изменение артерий вызывает у больных характерные симптомы:
- Онемение и чувство замерзания стоп, они становятся холодными на ощупь.
- Боль в ногах при ходьбе и в покое в ночное время. В основном болят пальцы ног, подошвы и вся стопа.
- Бледность, коричневые или багровые пятна на коже ног.
- Длительно незаживающие раны, трофические язвы голеней и стоп (месяцы, годы).
- Потемнение одного, нескольких пальцев или всей стопы.
Самый тяжелый исход ангиопатии нижних конечностей – гангрена ноги.
Нефропатия – сосудистое поражение почек

Причина нефроангиопатии в 50–60% – сахарный диабет, в 30–40% – гипертоническая болезнь. Эта ангиопатия сосудов поражает клубочки почек, ответственные за фильтрацию крови и образование мочи. Со временем такое нарушение заканчивается почечной недостаточностью, отравлением организма накопившимися токсическими веществами.
Больных беспокоят:
- отеки ног и лица;
- выраженная общая слабость и недомогание;
- снижение количества суточной мочи или наоборот, большое количество (менее 1000 мл или больше 2500 мл);
- высокое артериальное давление (более 140/90 мм рт. ст);
- повышение количества белка в моче (при общем анализе);
- повышение концентрации креатинина и мочевины (при биохимическом анализе крови).
Коварность нефропатии в том, что длительное время она протекает скрыто, больные не могут понять причину нарушения общего состояния пока не сдадут анализы.
Диабетическая ангиопатия
Сопровождается системным нарушением кровотока по всему организму. В основном страдает головной мозг, сетчатка глаза, нижние конечности. Соответственно проявления будут такими:
- Падение остроты зрения, постепенное, в течение нескольких лет. Реже процесс происходит быстрее и протекает более агрессивно.
- Отеки конечностей.
- Дискомфорт в ногах, ощущение тяжести.
- Головные боли, тошнота, рвота (редко).
- Проблемы с ориентацией в пространстве и координацией.
- Длительное отсутствие заживления ран, даже самых незначительных.
Это типичные проявления. Перечень неполный, но он отражает комплексную сущность расстройства. Выделяют еще десятки признаков, конкретная клиника зависит от случая.
Гипертонический тип

Напоминает таковую при диабете, только нижние конечности практически не страдают. Органы-мишени — это сердца, почки, глаза, головной мозг. Признаки специфичны:
- Боли в грудной клетке. Аритмии. Повышенная усталость после физической нагрузки.
- Отеки, дискомфорт в пояснице, частое или, наоборот, редкое мочеиспускание, что указывает на нарушение фильтрации.
- Снижение остроты зрения.
- Головная боль, тошнота, невозможность нормально ориентироваться в пространстве.
- Симптомы при гипертонической разновидности ангиопатии развиваются постепенно.
Выраженное опасное поражение артерий и прочих сосудов заметно уже на 2 стадии ГБ, когда коррекции оно поддается с большим трудом. Ранее обнаруживаются изменения на глазном дне, со стороны кардиальных структур, но сам пациент их не замечает.
Поражение сердца
Клиника напоминает таковую при коронарной недостаточности. Обнаруживаются боли в грудной клетке, тяжесть, ощущение давления где-то внутри. По мере прогрессирования развиваются аритмии по типу тахикардии, затем обратный процесс со снижением частоты сердечных сокращений. Опасность заключается в провокации инфаркта. Если своевременно на начать лечение, такой исход единственно возможный и наиболее угрожающий. Обнаружить коронарную ангиопатию получится только по результатам диагностики, как минимум эхокардиографии. Потребуется разграничить расстройство с прочими.
Ювенальный тип
Встречается сравнительно часто. Имеет крайне нестабильное течение. Трудно поддается обнаружению, нередко приходится госпитализировать пациента и вести постоянный динамический контроль над состоянием. Как таковой лечения обычно не требует. Проходит самостоятельно. Но имеет смысл внимательно смотреть за больным, чтобы не пропустить опасные осложнения. Встречаются они, примерно, в 10% случаев и даже менее того.
Поражение мозга
Ангиопатия сосудов головного мозга дает типичные неврологические проявления:
- Головные боли.
- Нарушение ориентации в пространстве.
- Тошноту.
- Рвоту (редко).
- Падение зрения, речи, слуха и работы прочих органов чувств.
Симптоматический комплекс также во многом зависит от типа сосудов, которые изменяются. Так, признаки макроангиопатии, при которой в процесс вовлекаются артерии, выраженные, их трудно не заметить.
Диагностика
Диагностирование каждого вида ангиопатии должно проводиться высококвалифицированными специалистами. Сначала врач проводит детальный осмотр и опрос больного, выслушивает его жалобы. После первичного осмотра человеку назначают такие инструментальные методики диагностики:
- рентгенография (как с использованием контраста, так и без него);
- УЗИ;
- МРТ всего тела;
- офтальмохромоскопия;
- ангиография;
- КТ;
- осмотр у офтальмолога.
Особенности лечения
Ангиопатия входит группу трудно излечимых заболеваний. Лечение временно (на месяцы, годы) улучшает состояние измененных сосудов и тканей в зоне их кровоснабжения, но не может навсегда избавить человека от проблемы. Поэтому лечиться нужно пожизненно путем постоянного или курсового приема медикаментозных препаратов, соблюдения рекомендаций по питанию и образу жизни.
Комплекс лечебных мероприятий включает в себя:
| Метод лечения | Описание |
|---|---|
| Диета | Нужно уменьшить или исключить соль, животные жиры и раздражающую пищу |
| Режим нагрузок | Необходимо сбалансировать физическую активность (дозированные нагрузки на свежем воздухе, исключить перенапряжение и гиподинамию) |
| Лечение основного заболевания, осложнившегося ангиопатией | Борьба с диабетом, гипертонией и остальными факторами риска |
| Медикаментозная поддержка сосудов и тканей (уколы, капельницы, таблетки) | Препараты для разжижения крови (Магникор, Кардиомагнил, Плавикс, Клексан, Варфарин) |
| Препараты для улучшения микроциркуляции (Трентал, Вазапростан, Тивортин, Товомакс) | |
| Препараты для поддержания обменных процессов (Актовегин, Солкосерил, Витамины Е, В | |
| Операция | Показана только при ангиопатии ног (замещение сосудов, или удаление нервных узлов, которые поддерживают сосудистый спазм) |
Возможные осложнения
Их несколько:
- При поражении головного мозга — инсульт и тяжелый неврологический дефицит.
- Сердца — инфаркт.
- Глаз — слепота.
- Почек — недостаточность фильтрации.
- Нижних конечностей — отмирание тканей, некроз или гангрена.
- Возможно вовлечение брюшных сосудов. В таком случае — массивное кровотечение.
Закономерным итогом в отсутствии терапии выступает тяжелая инвалидность или смерть. Оба варианта встречаются часто. Избежать столь печального исхода можно, если вовремя начать лечение.
Прогноз
Только легкая ангиопатия сосудов полностью излечима, что бывает не чаще 5% случаев. У 80–85% больных, которые соблюдают все рекомендации специалистов, заболевание проявляется минимальными симптомами и не приводит к тяжелым последствиям. В целом, все зависит от степени компенсации основного первичного заболевания (диабета, гипертонии) – у 99% больных с тяжелыми формами такой патологии возникает слепота, почечная недостаточность, омертвение конечностей. Помните об этом, и преследуя второстепенные цели в ?
