Чем лечить если на запястье лопаются сосуды

Не многие люди начинают волноваться, если лопнул сосуд на руке. В большинстве случаев беспокойство возникает при определенных условиях. Например, сильном болевом синдроме или появлении гематомы на видном месте. Важно понимать, что в человеческом организме ничего не происходит просто так. И любое негативное изменение должно стать поводом для консультации профильного медицинского специалиста.
Почему лопаются сосуды на руках и ногах
В нормальном состоянии артерии, вены и сосуды довольно эластичны. Они могут переносить сильные механические повреждения без разрывов и растяжений. Частое появление кровоподтеков, синяков на месте сдавливания кожи может говорить о возникновении и развитии заболевания внутренних органов, эндокринной или сердечно-сосудистой системы.
 Чаще всего лопаются кровеносные сосуды на руках по причине:
Чаще всего лопаются кровеносные сосуды на руках по причине:
- сбоя в выработке гормонов (беременность, после аборта, во время климакса);
- сильного переохлаждения;
- длительного нахождения на жарком солнце или в солярии;
- физических травм;
- аллергических реакций;
- отравления лекарственными препаратами или другими химическими веществами.
Также ослабление стенок сосудов и повышенная проницаемость может быть следствием ожирения, появления вегето-сосудистой дистонии, варикозного расширения вен.
Что делать, если лопаются сосуды на руках
В первую очередь следует обратиться за помощью в медицинское учреждение. Только правильная диагностика на современном оборудовании может выявить источник проблем. По результатам исследований врач назначает лечение.
Для укрепления стенок сосудов применяют:
- электрокоагуляцию – воздействие электрическим током;
- лазеротерапию – специальная аппаратура работает с гемоглобином, который впоследствии помогает сосудам сохранять форму;
- микросклеротерапию – этот способ основывается на свойствах лекарственных препаратов, «цементирующих» сосуд, вводимых иглой в проблемную зону.
В большинстве случаев такое лечение не является необходимостью. Если на кистях лопаются сосуды, то обычно это говорит об общем упадке сил или частой подверженности стрессам. Иногда достаточно просто отдохнуть и восстановить здоровье. Но и беспечно относиться к проблеме не стоит. Несвоевременная диагностика и неэффективные терапевтические действия могут заставить врачей принять решение о кардинальных методах лечения, вплоть до удаления сосуда хирургическим путем.
Как бороться с патологией в домашних условиях
 Привести в норму стенки сосудов можно сузив или расширив капилляр. Добиться этого можно различными способами. Например, строгим контролем артериального давления или правильным массажем.
Привести в норму стенки сосудов можно сузив или расширив капилляр. Добиться этого можно различными способами. Например, строгим контролем артериального давления или правильным массажем.
Также не лишним будет проверка домашних моющих средств на содержание опасным химических элементов. Особенно актуально проследить за возможными аллергическими реакциями, если лопнул сосуд на запястье руки.
Помимо ограничения бытовой химии и исключения возможной интоксикации нужно изменить образ жизни. Занятия спортом, умеренные физические нагрузки улучшают кровообращение и способствуют насыщению тканей кислородом.
Очень важна правильная диета. При выявлении патологий сердечно-сосудистой системы необходимо увеличить количество продуктов, содержащих ретинол, токоферол, эскузан, пантотеновую кислоту. Эти элементы нормализуют гемодинамику, улучшают эластичность сосудов, защищают мембрану клеток.
Берегите себя, ведь быть здоровым – здорово всегда!
Источник
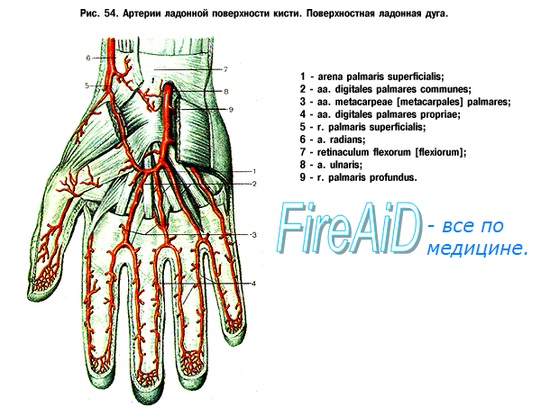
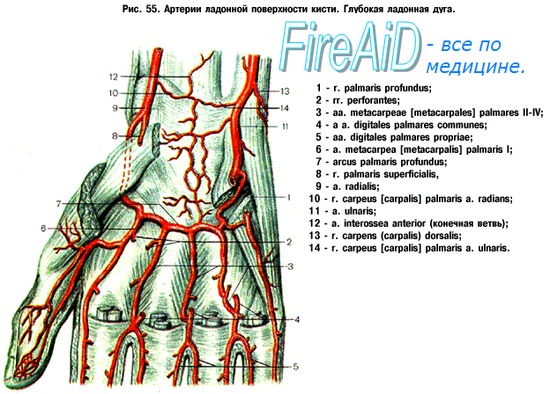
Первая помощь при повреждении сосудов (артерий, вен) кисти
Ушибленные и глубоко проникающие раны могут сопровождаться повреждением артериальных стволов. При глубоко проникающей ране анатомической табакерки часто страдает лучевая артерия. Глубокая резаная рана ладони сопровождается повреждением поверхностной ладонной дуги. Распространенная травма кровеносных сосудов ладони может привести к стазу или к гангрене.
Повреждения венозных сосудов хорошо поддаются консервативному лечению, включая терапию антикоагулянтами, создание покоя и поднятие поврежденного отдела конечности. Повреждение артериальных стволов нуждается в непременном оперативном вмешательстве. Лечение повреждений артериальных стволов выполняется в четыре этапа:
1. Первая помощь заключается в сдавлении сосуда, причем оно должно сниматься на минуту в течение получаса. На рану накладывается давящая повязка. Применение тепла запрещено!
2. После помещения больного в стационар начинается борьба с шоком. Необходимо переливание крови, применение формина, папаверина, антибиотиков и кислорода. Повязка может быть снята только тогда, когда полностью произведена подготовка к операции и нагнетена манжетка для обескровливания.
3. Окончательное лечение. Необходимо провести соответствующее обезболивание и приготовиться к борьбе с шоком. Задача заключается в устранении дефекта артерии, в случае необходимости – путем пересадки вены. Рана расширяется как в проксимальном, так и в дистальном направлении для того, чтобы создать условия для отыскания концов сосуда. Наложение сосудистых зажимов на артерию противопоказано. Если имеется возможность, сосуд соединяется конец-в-конец (end-to-end).
Классический метод Карреля – наложение непрерывного матрацного шва – пережил все новые методы. Если артерия поражена на большой протяженности, лучше всего удалить пораженный участок и провести пересадку вены. Если наличие коллатерального кровообращения является сомнительным, то проверяется наличие кровотечения из дистальной культи артерии.
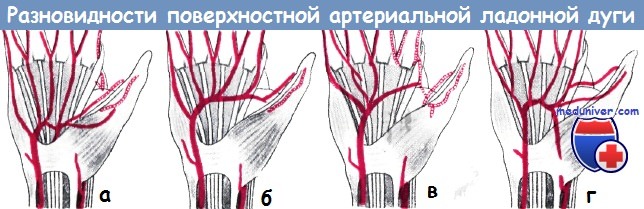 Разновидности поверхностной артериальной ладонной дуги по Ланцу-Вахсмуту:
Разновидности поверхностной артериальной ладонной дуги по Ланцу-Вахсмуту:
а) Локтевой тип: 61%;
б) луче-локтевой тип без характерной дуги: 12%;
в) луче-локтевой тип с характерной дугой: 19%;
г) срединно-локтевой тип: 8%
Наложение лигатуры на лучевую или на локтевую артерию не приводит к расстройству кровоснабжения кисти. Опасность такого метода заключается в возможности повреждения другой, единственной сохранившейся артерии.
Каждый палец, по сути дела, имеет четыре артерии. Помимо ладонной дуги на тыле запястья располагается дорзальная дуга, отдающая ветви в межкостные пространства пястных костей. Одна из ветвей лучевой артерии снабжает тыльную поверхность большого пальца. Помимо лучевой и локтевой артерии на предплечье существует и ладонная межкостная артерия, берущая начало недалеко от начала локтевой артерии и проходящая по межкостной перепонке.
В отдельных случаях ладонная межкостная артерия и тыльная межкостная ветвь способны обеспечить кровоснабжение кисти даже тогда, когда лучевая и локтевая артерии повреждены. Иногда палец остается жизнеспособным даже в случае повреждения обеих ладонных пальцевых артерий.
4. Постоперационное лечение. Антибиотики, нередко и околопозвоночная симпатическая блокада. Тепло противопоказано.
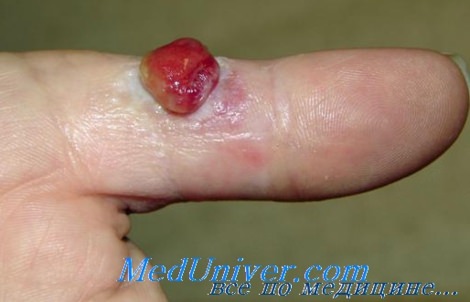
О кровообращении пальца и об изменениях сосудов его можно получить представление на основании ангиографии. На рисунке показана пиогенная гранулема безымянного пальца, возникшая в связи с колотым ранением.
Учебное видео анатомии артерий кисти – поверхностная и глубокая артериальная ладонная дуги
При проблемах с просмотром скачайте видео со страницы //meduniver.com/Medical/Video/arterii_kisti.html
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Контрактура Фолькмана – причины, диагностика, лечение”
Оглавление темы “Ранения и повреждения кисти”:
- Эпидемиология (распространенность) травм кисти
- Первая помощь при повреждениях и ранениях кисти
- Первичная хирургическая обработка (ПХО) ран кисти – методика
- Применение антибиотиков при повреждениях и ранениях кисти
- Принципы операций при тяжелых повреждениях и ранениях кисти
- Примеры лечения огнестрельных ранений кисти
- Принципы операции при повреждении ногтя. Как быстро отрастает ноготь после удаления?
- Первая помощь при повреждении сосудов (артерий, вен) кисти
- Контрактура Фолькмана – причины, диагностика, лечение
- Лечение повреждений кожи кисти – методы пластики
Источник

Кровоизлияние на коже, в виде сыпи, в медицине называют петехией. С этим явлением сталкиваются люди разных возрастов. В большинстве случаев, нет причин для беспокойств. Кожа в местах появления точек, не болит и не воспаляется. Однако иногда, все же лучше пройти обследование, чтобы понять истинную природу такой реакции организма.
Что представляют собой мелкие кровоизлияния на коже
Кровоизлияние под кожей образуется при разрыве капилляров. По причине малого количества крови в самых тонких сосудах, пятна будут иметь размер в пределах миллиметров. Обычно происходит единичная локализация таких точек. Человек не чувствует ухудшения самочувствия, и даже может не знать о наличии петехии на коже.
Чтобы понять, что сыпь на коже это повреждение капилляров, а не аллергия, достаточно надавить на то место – пятна не меняют цвет и не исчезают. Через какое-то время образования посветлеют, а затем исчезнут.
Самая распространенная причина появления
Самой частой причиной кровоизлияния является травма кожи и мягких тканей.
Петехии появляются вследствие:
- повреждения мягких тканей;
- надавливания одежды и ее элементов (бретелек, пояса);
- натирания поверхности кожи.
При этом создается высокое давление, и стенки капилляров лопаются, высвобождая кровь, которая потом растекается под кожей. Такое состояние может быть вызвано и эмоциональным напряжением, во время плача или крика. С возрастом все ткани организма становятся менее прочными, поэтому случаи появления петехии учащаются.
Какие болезни провоцируют петехии
Болезни крови, такие как лейкоз и апластическая анемия, меняют ее состав, в частности, уменьшают образование тромбоцитов. При низкой свертываемости крови и слабости сосудов, происходит кровоизлияние, и раны заживают дольше. Петехии могут появиться на фоне и других болезней крови и органов, участвующих в кроветворении.
Еще одной причиной болезней сосудов могут быть аутоиммунные заболевания. Иммунная система, по неведомым причинам, начинает вести мнимую борьбу с клетками собственного организма. При длительной иммунной атаке начинается воспаление, которое разрушает сосуды.
Петехии могут возникнуть как следствие:
- спондилоартрита;
- геморрагического васкулита;
- системной красной волчанки;
- склеродермии.
Также, временно, кровоизлияние может появиться, при:
- ангине;
- цитомагаловирусной инфекции;
- мононуклеозе;
- скарлатине;
- эндокардите;
- энтеровирусной инфекции.
Дефицит витаминов С и К приводит к петехиальной сыпи под кожей. Тогда кровоподтеки возникают в небольших количествах. Со временем, когда организм восстанавливается после болезни и повышается уровень содержания питательных веществ в потребляемых продуктах, появление петехии снижается.
Опасным состояние считается, когда больной заметил сыпь на теле, в совокупности с другими симптомами:
- Повышение температуры тела.
- Боли при повороте головы.
- Головная боль.
- Трудности с координацией.
- Боли в мышцах.
- Затуманенное сознание.
- Боль в мелких или крупных суставах.
- Расстройство пищеварительной системы.
- Кровоточащие раны, десна.
- Синяки на теле.
Кровоизлияние под кожей не должно пугать человека, если оно появляется не часто, в небольшом количестве, и отсутствуют другие признаки серьезных заболеваний. В противном случае рекомендуется пройти обследование в медицинском учреждении.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Дата публикации 25 ноября 2020Обновлено 25 ноября 2020
Определение болезни. Причины заболевания
Купероз – это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий – сосудистых звёздочек или сеточек [1].
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
- розацеа – основная причина развития купероза;
- физиологические гормональные изменения – в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5];
- сердечно-сосудистые заболевания (артериальная гипертензия и атеросклероз);
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника, болезни печени и поджелудочной железы);
- склеродермия и наследственные аутоиммунные заболевания (болезнь Стерджа – Вебера, синдром Луи – Бар, болезнь Рандю – Ослера).
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы:
- вредные привычки (курение, злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды – это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще – на лице: в области крыльев носа, лба, подбородка и щёк [9]. Это обусловлено эластичностью и небольшой толщиной кожи.
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
Патогенез купероза
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая – в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов – соединений между кровеносными сосудами [2].
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2]. Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз – покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон – их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление – это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.
Классификация и стадии развития купероза
В рамках розацеа выделяют четыре стадии купероза:
- I стадия – начало болезни. Отмечается периодические ощущения “приливов”. Кожа краснеет на щеках, иногда на туловище, руках и кистях [6]. На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
Осложнения купероза
Единственное осложнение купероза – преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8]. В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3].
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза:
- общий анализ мочи (ОАМ) – делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой – позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови – также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон – обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин), таблеток Аскорутин, а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5].
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10].
- Электрокоагуляция – удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия – восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия – сужение сосудов под воздействием лазерного луча [4]. Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы “запаивает” сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия – введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1]. Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11].
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5].
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10].
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К – в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С – в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D – в молочных продуктах;
- Омега-3 – в рыбных продуктах, особенно в рыбьем жире.
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10].
Источник
