Чем лечить сосуды прямой кишки

При патологических процессах в прямой кишке геморроидальные сосуды воспаляются, опухают, выпадают, становятся болезненными. Причиной такого состояния являются образ жизни или определенные физиологические изменения в организме (беременность, ожирение). Во время лечения геморроя обязательно укрепляют сосуды — специальными препаратами или с помощью народной медицины.
 Воспалённые, хрупкие кровеносные сосуды являются одним из проявлений заболевания кишечника – геморроя.
Воспалённые, хрупкие кровеносные сосуды являются одним из проявлений заболевания кишечника – геморроя.
Что происходит с сосудами при геморрое?
Вены, расположенные в заднем проходе, с возрастом теряют эластичность, как и слизистая прямой кишки. Этому способствуют такие факторы:
- малоподвижный или сидячий образ жизни;
- употребление алкоголя;
- неправильное питание;
- частые стрессы;
- избыточная нагрузка;
- запоры;
- беременность на последних сроках;
- лишний вес.
 Сосуды при геморрое становятся хрупкими, теряют эластичность, воспаляются.
Сосуды при геморрое становятся хрупкими, теряют эластичность, воспаляются.
Все эти факторы отрицательно влияют на состояние вен и артерий. Кровообращение ухудшается, сосуды становятся рыхлыми, их стенки подвержены чрезмерному растягиванию. Кровь сгущается и застаивается, вызывая воспаление и выпячивание геморроидальных узлов. При внутреннем геморрое выпячивание происходит внутри анальной кишки, определить наличие заболевания можно по крови в каловых массах. При наружном геморрое образуются геморроидальные узлы, которые ущемляются и выпячиваются наружу. Они могут кровоточить и быть очень болезненными. Симптомы усугубляются при акте дефекации. Схожие с геморроем признаки имеют такие болезни как выпадение прямой кишки, анальные трещины, опухоль и другие воспалительные процессы.
При обнаружении каких-либо тревожных симптомов, болезненности в области заднего прохода, следует незамедлительно обратится к врачу-проктологу для уточнения диагноза.
Вернуться к оглавлению
Укрепление сосудов с помощью венотоников
Одно из мероприятий, направленных на лечение геморроя — укрепление кровеносной системы. Для этого используют такие медикаменты как венотоники. Венотонизирующие препараты применяют, чтобы улучшить общее состояние и циркуляцию крови в венах заднего прохода. На первых этапах развития геморроя они способны побороть болезнь и обойти осложнения. Во время приема венотоников восстанавливаются поврежденные ткани за счет нормализации кровотока и укрепления стенок вен. Ломкость и проницаемость сосудов уменьшается, повышается их эластичность и тонус, сходят отеки. Лечение венотонизирующими препаратами длится 2—6 месяцев. Используются мази, суппозитории, таблетки. Группы медикаментов представлены в таблице:
| Группа препаратов | Названия |
| Биофлавоноиды | «Детралекс» |
| «Венарус» | |
| «Вазокет» | |
| «Флебодиа» | |
| Рутозиды | «Троксевазин» |
| «Троксерутин» | |
| «Аскорутин» | |
| На основе пентоксифиллина. | «Трентал» |
| «Вазонит» | |
| Растительные | «Эскузан» |
| «Форт» | |
| «Гинкор» |
Вернуться к оглавлению
Народные рецепты
 Настои и отвары целебных трав способствуют укреплению сосудов, облегчая состояние больного геморроем.
Настои и отвары целебных трав способствуют укреплению сосудов, облегчая состояние больного геморроем.
Народная медицина также хорошо себя проявила в лечении геморроя на всех стадиях болезни (используются ванночки, орошения, примочки, отвары и настои). Так, употребление в пищу цитрусовых, богатых на биофлавоноиды, снизит вероятность возникновения кровоточивости, укрепит капилляры и уменьшит проявление всех симптомов заболевания. К растениям, обладающим подобными целебными свойствами также относят:
- Семена каштана. 50 г семян, залить 500 мл спирта и настаивать 15 дней, далее принимать внутрь по 35 капель 3 р/д.;
- Листья орешника. 2 ложки листьев залить 400—500 мл кипятка. Через 2 часа настойка готова. Употреблять по полстакана до еды;
- Плоды шиповника. 1 ст. л. высушенных и измельченных плодов залить 0,5 л кипятка и добавить мед/сахар. Настаивать 10 часов, процедить и принимать в течение дня перед едой;
- Рябина. Ее сок нужно принимать по 50 г 3 р/д. (чем дольше тем лучше);
- Репчатый лук. 1 ст. ложка сока лука принимается по 3 р/д.
Вернуться к оглавлению
Питание и диета
Диета при геморрое включает в себя еду, улучшающую перистальтику кишечника и помогающую выводить шлаки из организма. Чтобы избавиться от запоров, следует очистить кишечник. Для улучшения состояния геморроидальных сосудов и всего организма рекомендуется употреблять еду с повышенным содержанием калия и магния. Они регулируют кислотно-щелочной баланс человека.
Пример продуктов, содержащих калий и магний:
| Калий | Магний |
|
|
Употребление острой пищи и алкоголя при геморрое могут спровоцировать кровотечение.
Во избежание появления застоя каловых масс нужно сразу после пробуждения пить 1—2 стакана воды с добавлением меда до еды. Также рекомендуют выпивать не меньше 1,5 л воды за сутки, съедать до 250 г сырых фруктов и овощей в день, ограничить потребление соли. Для увеличения скорости продвижения пищи по кишечному тракту следует ввести в каждодневный рацион отрубной хлеб, кушать рыбу, цветную капусту, каши, мед.
Источник
Чем лечить проктит в домашних условиях?
Медикаментозное лечение проктита делится на общее и местное. При воспалении слизистой прямой кишки назначают антибиотики в таблетках и инъекциях (при инфекционной, гонококковой природе заболевания и наличия других заболеваний пищеварительной системы.
Местное лечение (свечи от воспаления и обезболивающие, микроклизмы) помогают облегчить симптомы и восстановить слизистую.
Медикаменты
Препараты для лечения проктита не стоит выбирать самостоятельно. Это должен сделать врач с учетом точной причины, характера протекания заболевания и наличия сопутствующих патологий.
Например, бесконтрольный прием антибиотиков может усилить дисбактериоз в кишечнике. В итоге усилится и воспаление в прямой кишке.
Лечение народными средствами
Вылечить проктит только средствами нетрадиционной медицины не получится. Их нужно применять параллельно с основным лечением – для ускорения процесса.
Наиболее часто применяют:
- Травяные отвары. Их пью натощак, за полчаса до еды. Это может быть отвар одного растения или комплексные сборы на основе череды, ромашки, подорожника, крапивы, одуванчика. Сухое сырье берут в равных пропорциях, затем заливают кипятком в соотношении 1 стакан на столовую ложку трав, настаивают. Каждый день нужно готовить новый отвар. Эти средства достаточно эффективны, но не действуют мгновенно, поэтому курс длится от 2 до 4 недель.
- Микроклизмы. С этой целью используется тот же отвар, что для приема внутрь, или небольшое количество масла. Заживляющим средство обладает облепиховое. Микроклизму нужно делать после естественного опорожнении кишечника, задерживать в себе на несколько часов. Чтобы устранить запор и сильную боль при прохождении каловых масс через анальный сфинктер, небольшое количество масла можно вводить в прямую кишку перед актом дефекации.
- Ванночки. Температура воды не должна быть горячей или холодной, чтобы не усилить воспаление. Оптимальный диапазон – 36-40 градусов. Можно использовать отвары трав с противовоспалительным эффектом: череду, ромашку, эвкалипт, мяту, сбор «Элекасол». Длительность процедуры – 10-15 минут. Перед ванночкой нужно провести гигиенические процедуры – вымыть анальную область с мылом.
Диета
Правильное питание поможет значительно улучшить состояние, уменьшить проявление симптомов и ускорить выздоровление.
В первую очередь необходимо исключить острую пищу, копчености и алкоголь: они даже «на выходе» раздражают слизистую и усиливают воспаление.
Питание должно быть таким, чтобы не случались задержки стула.
Для этого нужно ограничить количество мучного, употреблять продукты с клетчаткой и пить достаточно воды, чтобы каловые массы были мягкими и не травмировали слизистую.
Но с клетчаткой важно не переусердствовать: избыток пищевых волокон усиливает перистальтику и раздражает стенки кишечника.
В рационе пациента с проктитом должны быть:
- Каши, отварные и тушеные овощи.
- Нежирное мясо, рыба, яйца.
- Кисломолочные продукты (если нет непереносимости, колита).
- Фрукты (желательно употреблять без кожуры).
- Травяные противовоспалительные чаи (ромашка, мята, фенхель).
Стоит убрать из рациона крепкий чай и кофе – они могут вызвать спазм сосудов прямой кишки и кровотечение.
Отказаться нужно от сладкого, магазинных соков, дрожжевой выпечки – они усиливают брожение в кишечнике и распространение воспаления.
Правильное питание поможет значительно улучшить состояние, уменьшить проявление симптомов и ускорить выздоровление.
В первую очередь необходимо исключить острую пищу, копчености и алкоголь: они даже «на выходе» раздражают слизистую и усиливают воспаление. Питание должно быть таким, чтобы не случались задержки стула.
Для этого нужно ограничить количество мучного, употреблять продукты с клетчаткой и пить достаточно воды, чтобы каловые массы были мягкими и не травмировали слизистую.
Но с клетчаткой важно не переусердствовать: избыток пищевых волокон усиливает перистальтику и раздражает стенки кишечника.
В рационе пациента с проктитом должны быть:
- Каши, отварные и тушеные овощи.
- Нежирное мясо, рыба, яйца.
- Кисломолочные продукты (если нет непереносимости, колита).
- Фрукты (желательно употреблять без кожуры).
- Травяные противовоспалительные чаи (ромашка, мята, фенхель).
Видео – воспаление прямой кишки
Источник
Проктит – воспаление слизистой оболочки прямой кишки, которое возникает в результате изменения баланса в микрофлоре кишечника и при появлении в ней большого количества условно-патогенных микроорганизмов.
Причины развития заболевания
Спровоцировать развитие заболевания могут многочисленные факторы:
- погрешности в питании (преобладание в меню острых блюд и частое употребление алкогольных напитков);
- авитаминозы;
- перенесенные инфекции (ангина, грипп, дизентерия), а также венерические заболевания и пищевые отравления;
- дисбактериоз кишечника после антибиотиков;
- нарушение кислотного баланса желудочного сока, который возникает при некоторых заболеваниях пищеварительной системы;
- патологии печени, поджелудочной железы и желчного пузыря;
- оперативные вмешательства при заболеваниях прямой кишки;
- механические повреждения слизистой прямой кишки инородными телами;
- ошибочное использование химических препаратов при постановке клизм (мышьяка, свинца, хлористого кальция, карболовой кислоты, раствора сулемы);
- температурные раздражители, в результате воздействия которых возникает ожог на слизистой;
- воспалительные процессы в соседних органах (парапроктит, эндометрит, простатит, параметрит, цистит, вульвовагинит и др.);
- застой каловых масс (хронические запоры);
- злоупотребление слабительными препаратами;
- частое использование клизм;
- лучевая терапия;
- аллергическая реакция.
Чаще всего причиной заболевания становится проникновение в стенку прямой кишки какой-либо кишечной инфекции (балантидии, энтерококка, трихомонады, кишечной, дизентерийной или брюшнотифозной палочек) или микрофлоры некоторых специфических инфекций (сифилиса, туберкулеза, гонореи, кокцидиоидоза, актиномикоза или кандидомикоза). При этом развивается острый проктит, который со временем может перейти в хронический процесс.
Хроническое воспаление прямой кишки чаще всего появляется после перенесенного острого проктита или колита. Оно редко бывает первичным заболеванием. Обычно ему предшествует ряд патологий. У большинства пациентов, которые перенесли сеансы лучевой терапии при злокачественных заболеваниях органов малого таза, часто развивается лучевой проктит, протекающий в легкой степени.
Классификация проктита
По характеру течения заболевания различают:
- острый;
- подострый;
- хронический (атрофический, гипертрофический и постлучевой).
По патологоанатомическим особенностям процесса различают:
- катаральный;
- слизистый;
- геморрагический;
- фиброзный;
- гнойный;
- язвенный.
По локализации воспалительного процесса различают:
- криптит – воспаление морганиевых крипт – углублений в стенке заднепроходного канала;
- сфинктерит – воспаление слизистой и кожи анального канала;
- папиллит – воспаление анальных сосочков.
По развитию процесса различают первичный и вторичный проктит.
Симптомы заболевания
Острый проктит развивается быстро и протекает довольно тяжело. Его основные проявления:
- повышение температуры тела;
- сильный озноб;
- резкая боль в прямой кишке, которая становится интенсивной при каждом акте дефекации;
- частые тенезмы при постоянных (хронических) запорах;
- при поносе возможно появление в кале крови и гноя (особенно при гонорейном проктите);
- чувство тяжести в прямой кишке;
- болевые ощущения в промежности;
- тянущая боль в спине;
- сильное жжение в области ануса.

Хроническое воспаление прямой кишки появляется незаметно, при этом общие симптомы практически отсутствуют. Из местных признаков во время обострения процесса пациенты отмечают:
- дискомфорт в прямой кишке;
- зуд;
- мокнутие кожи;
- жжение в анальной области;
- появление в кале небольшого количества слизи.
Эти признаки часто игнорируются пациентами, и они избегают обращаться к врачу, а стараются обходиться домашними средствами для лечения. Но воспалительный процесс при этом прогрессирует, способствуя появлению осложнений, таких как:
- геморрой;
- парапроктит;
- трещина заднего прохода.
Диагностика заболевания
Диагноз ставит врач-проктолог. Для этого, помимо опроса, пациент проходит следующие виды обследований:
- Пальпацию – ощупывание прямой кишки рукой. Это позволит выявить зону болезненности и наличие воспалительного процесса.
- Ректороманоскопию – инструментальный метод обследования прямой кишки, что дает возможность визуально увидеть очаги воспаления, гипертрофические или атрофические изменения слизистой, наличие язв, ложных полипов, состояние подслизистого слоя и многое другое. Во время этого исследования проводится биопсия – забор материала для гистологического исследования. Она нужна для дифференциального диагноза, поскольку похожие симптомы могут появляться при начальных стадиях опухолевых патологий.
- Бактериологический посев кала – лабораторный метод обследования, позволяющий определить тип возбудителя заболевания и его чувствительность к антибактериальным препаратам.
Как лечить проктит
Лечение заболевания заключается в устранении причины, вызвавшей воспаление. При этом создаются все необходимые условия для успешной терапии, в первую очередь – постельный режим, прием антибиотиков, симптоматическая терапия, а также щадящая диета. Из рациона необходимо убрать продукты, содержащие клетчатку, а также острые, пряные, соленые, жареные, жирные блюда и алкоголь. Препараты, которые применяют при лечении проктита:
- антибиотики (Колимицин, Неомицин-сульфат);
- сульфаниламиды (Дисульфан, Фталазол, Сульфодимезин);
- обезболивающие-антисептики (свечи с экстрактом красавки, Бетиол, Анузол).
Помимо препаратов, пациенту назначают ряд процедур:
- теплые клизмы с добавлением перманганата калия, настоя ромашки, рыбьего жира, этакридина, протаргола или колларгола;
- субаквальные ванны – подводное промывание кишечника с помощью специальных инструментов;
- промежностный душ или теплые сидячие ванны с дезинфицирующими средствами (например, Танином);
- при наличии язвенного процесса нанесение антибиотиков или сульфаниламидов в виде порошка непосредственно на поверхность слизистой при помощи ректороманоскопа или ректального зеркала.
При запорах рекомендуется периодически использовать слабительные препараты и клизмы, а также регулировать стул с помощью диеты. В период ремиссии может быть предложено санаторно-курортное лечение.
Добавить комментарий
Источник

Опасным последствием сниженного поступления крови в кишечник является некроз тканей
Нарушение кровообращения в любых органах приводит к их прогрессирующей ишемии и некрозу. Не является исключением и желудочно-кишечный тракт. Острая сосудистая болезнь кишечника – собирательный термин, объединяющий группу патологий, которые развиваются на фоне недостаточного поступления к тканям кислорода и питательных веществ.
В нашем обзоре и видео в этой статье рассмотрим причины, механизм развития, клинические проявления и принципы лечения этих патологических состояний.
Причины и патогенез
Острые сосудистые болезни кишечника являются полиэтиологическими патологиями. Причины их развития можно объединить в две большие группы – окклюзионные и неокклюзионные.
Таблица: Основные причины ишемии кишечника:
| Окклюзионные | Неокклюзионные |
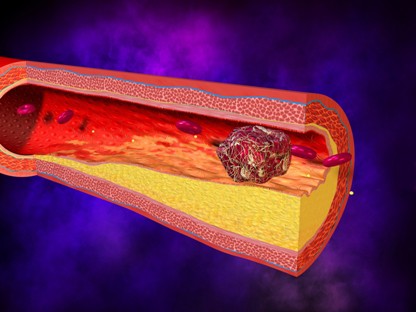
Эмболия Закупорка артерии, питающей кишку, тромбом (при сердечной недостаточности, искусственном клапане, аритмиях) или частичками холестериновой бляшки (при атеросклерозе). |
Атеросклероз Формирование на внутренней стенке сосудов холестериновых бляшек |
 |
Опухолевые образования, сдавливающие сосуды извне |
Прием некоторых лекарственных препаратов:
| |
Венозный тромбоз |
Таким образом, факторами риска развития ишемии кишечника можно назвать:
- атеросклероз;
- ХСН;
- гиповолемия;
- перенесенный инфаркт;
- фибрилляция предсердий;
- злокачественные опухоли брюшной полости;
- болезнь Крона;
- неспецифический язвенный колит;
- сепсис;
- пожилой возраст.

Часто нарушение кровообращения в кишке провоцируют эти болезни
Обратите внимание! У пациентов с воспалительными заболеваниями кишечника риск развития острой ишемии кишечника повышается в несколько раз.
В патогенезе заболевания выделяют четыре последовательных стадий:
- снижение транспорта насыщенной кислородом крови к кишечнику;
- ишемия.
- инфаркт;
- развитие функциональной кишечной непроходимости и перитонита.

Тяжелая ишемия отражается на функционировании всего организма
Классификация
Существует несколько классификаций ишемии.
В зависимости от того, какие кровеносные сосуды кишечника поражены, выделяют:
- мезентериальную ишемию;
- ишемию брыжеечных артерий.

Кровоснабжение тонкой кишки (на фото – ветви мезентериальной артерии)

Кровоснабжение толстого кишечника
Обратите внимание! Сосуды толстой кишки и сосуды прямой кишки поражаются при острой ишемии брыжеечных артерий.
Кроме того, в группу острых сосудистых болезней кишечника включены:
- молниеносный ишемический колит;
- ишемия, поражающая сосуды тонкой кишки;
- инфаркт кишечника.
В зависимости от течения ишемия может быть:
- острой;
- подострой;
- хронической.
Симптоматика
Клинические проявления ишемии кишечника весьма разнообразны. В любом случае, это заболевание представляет серьезную опасность для пациента и требует оказания экстренной медицинской помощи.
Общие признаки
Среди общих признаков, характерных для всех форм острой сосудистой болезни кишечника выделяют:
- резкую, обычно схваткообразную (реже – коликообразную) боль в животе. Она продолжается более 2 часов и не проходит после приема стандартных анальгетиков;
- вздутие живота;
- жидкий стул;
- кровотечение из сосудов кишечника, примесь крови стуле (приблизительно у 25% пациентов);
- признаки ОКН:
- тошнота, рвота;
- выраженный интоксикационный синдром.

При ишемии артерий нижних отделов ЖКТ развивается функциональная кишечная непроходимость
Важно! До развития тяжёлых осложнений (перитонита, прободения кишечника) у больных не определяются симптомы раздражения брюшины.
В клиническом течении болезни выделяют несколько стадий:
- Гиперактивная. Характеризуется появлением первых симптомов патологии – сильных болей в животе и примеси крови в каловых массах. При своевременном начале терапии обратима и не приводит к развитию осложнений.
- Паралитическая. Сопровождается распространением болевых ощущений, ослаблением перистальтики кишечника, прекращением стула. Часто осложняется перитонитом, прободением кишечника. Симптом Щеткина-Блюмберга становится положительным.
- Шок – терминальная стадия, которая становится следствием потери жидкости стенку кишечника, подвергшуюся прободению. Проявляется резким падением АД, тахикардией, уменьшением частоты мочеиспусканий, прогрессирующим угнетением сознания.
Важно! В стадии необратимого некроза кишечника болезненные ощущения обычно уменьшаются, что ошибочно воспринимается пациентом как улучшение состояния.
Эмболия мезентериальных артерий
Поскольку эмболия всегда развивается остро, такая форма сосудистых нарушений всегда сопровождается внезапным бурным началом. Первый симптом обычно – сильная тошнота и рвота, практически не приносящая больному облегчения.

Такая форма патологии сопровождается сильнейшими болями в животе
Заподозрить эмболию мезентериальных артерий можно и на основании «сердечной» природы заболевания – указании в анамнезе на:
- сопутствующую мерцательную аритмию;
- перенесенный недавно инфаркт миокарда;
- диагностированных ранее пороках сердца.
Тромбоз мезентеральной артерии
Такая форма чаще развивается на фоне имеющегося атеросклероза. Согласно статистике, около половины пациентов с тромбозом в анамнезе указывают на регулярно повторяющиеся приступы брюшной стенокардии (хронических болей в животе, усиливающихся после еды).
Заболевание характеризуется менее острым течением ишемии: ее симптомы развиваются медленно и выражены не так сильно.

При атеросклерозе ишемия может длительно компенсироваться
Неокклюзионная ишемия сосудов брыжейки
Обычно встречается у пожилых больных. Патология развивается медленно, в течение нескольких дней. Ее клинические проявления остаются стёртыми и неспецифичными.
Возможно появление жалоб на:
- неинтенсивные тупые боли в животе;
- рвоту;
- снижение АД и тахикардию;
- изменение цвета стула.

Признаки неокклюзионной ишемии могут имитировать множество других заболеваний
Подходы к диагностике и лечению
Диагностика и лечение острой ишемии кишечника проводится исключительно в стационарных условиях. При появлении характерных жалоб необходимо вызвать «скорую», ведь цена промедления – человеческая жизнь.
Важно! Необратимая фаза некротических изменений наступает спустя 4-6 часов от начала заболевания.
После первичного осмотра и госпитализации больного, врач комплексное обследование, включающее:
- обзорную рентгенографию;
- компьютерную томография;
- КТ-ангиография;
- ангиография;
- УЗДГ;
- МРТ и магнитно-резонансную (бесконтрастную) ангиографию;
- ЭХОКГ;
- ЭКГ;
- диагностический перитонеальный лаваж;
- стандартные лабораторные тесты (ОАК, ОАМ, биохимия и коагулограмма).

В диагностике патологии большое внимание уделяется инструментальным тестам
Лечение сосудов кишечника требует комплексного подхода и агрессивной врачебной тактики.

Большинство пациентов нуждаются в интенсивной терапии
Стандартная инструкция предусматривает проведение:
- интенсивной терапии:
- восполнение потерянной жидкости и восполнение ОЦК;
- коррекция элекролитного состава крови и КОС;
- оксигенотерапия;
- декомпрессия желудка;
- антибиотикотерапия;
- адекватное обезболивание;
- по показаниям – переливание крови и плазмы.
- медикаментозного лечения:
- введение в бассейн ишемизированной артерии спазмолитика папаверина;
- введение тромболитиков (для пациентов с эмболией);
- гепарин и антикоагулянты.
- оперативного лечения (в случае развития перитонита):
- резекция кишечника;
- реваскуляризация.

Важно восстановить нарушенное кровоснабжение как можно раньше
Прогноз заболевания во много зависит от своевременности диагностики и проведенного лечения. Большой процент выздоровления наблюдается у пациентов с 1 или 2 клинической стадией заболевания. В случае формирования необратимого гангренозного поражения и развития осложнений смертность больных достигает 90%.
Источник





