Что такое фетальные сосуды
Фетальное кровообращение у новорожденных. Перестройка кровообращения после рождения плода.
Фетальное кровообращение у новорожденных детей частично функционирует в течение 10—15 ч внеутробной жизни. В это время сохраняется небольшой кровоток через овальное окно и артериальный проток. Возможен и двухсторонний шунт с током крови справа-налево и слева-направо. Установлено, что в первые 4 ч после рождения у большинства детей двухстороннее шунтирование крови через артериальный проток имеет несколько вариантов:
1) право-левый шунт в систолу и лево-правый шунт в диастолу;
2) право-левый шунт в систолу и двухсторонний шунт в диастолу;
3) непрерывный двухсторонний шунт в систолу и диастолу.
Право-левый ток крови обычно регистрируется в раннюю систолу, лево-правый ток крови, наблюдающийся в диастолу, продолжается длительно в течение всей диастолы. Двухсторонний турбулентный кровоток через артериальный проток имеет высокую скорость и продолжительность. С возрастанием скорости кровотока по артериальному протоку в диастолу двухсторонний шунт сменяется на лево-правый. Скорость лево-правого шунта в диастолу возрастает в первые 12 ч после рождения ребенка.
Частично циркулирующие фетальные коммуникации у новорожденного ребенка играют регуляторную роль, снижая гемодинамическую нагрузку на миокард ПЖ во время послеродовой сердечно-легочной адаптации.
После рождения ребенка происходят изменения и в системе общего кровообращения. Плацентарный артериальный кровоток прекращается в течение 45—60 с после рождения. Скорость плацентарного венозного кровотока составляет 75 мл/кг-мин, замедляется через 2 мин после рождения, почти полностью прекращается на 3-й и заканчивается на 5-й минуте жизни.
Перестройка кровообращения приводит к возрастанию выброса ЛЖ примерно на 25%. В первые 2 ч после рождения резистентность периферических регуляторных сосудов низкая, в последующее время она повышается, обеспечивая таким образом необходимый уровень АД крови. В первые сутки после рождения у здоровых доношенных новорожденных наблюдается гиперкинетический тип сокращения межжелудочковой перегородки, который регистрируется до конца первой недели жизни. Такой тип сокращения межжелудочковой перегородки с высоким давлением крови в легочной артерии при транзиторной легочной гипертензии служит для облегчения работы миокарда ЛЖ. После закрытия артериального протока ударный объем ЛЖ в среднем равняется 4,0 мл, а скорость кровотока в общей системе циркуляции составляет 2,3—3,1 л/мин*м2.
Перестройка общего кровообращения сопровождается улучшением оксигенации крови и выделения углекислого газа из организма ребенка. Так, парциальное напряжение кислорода в крови в первые 10 мин жизни равняется 30 мм рт. ст., в последующие 15 мин возрастает до 60 мм рт. ст., в течение 1-го часа — до 80 мм рт. ст. и к концу первых суток жизни устанавливается на уровне 90 мм рт. ст. Парциальное напряжение углекислого газа в крови при рождении высокое (60 мм рт. ст.) и достигает уровня взрослого в течение 2-го часа жизни.
С первых по пятые сутки жизни отмечается нарастание минутного объема кровообращения, с максимальным подъемом на 3-й день после рождения. Увеличение минутного объема кровообращения происходит в значительной мере за счет возрастания ударного объема ЛЖ. Возрастание минутного объема кровообращения вместе с нормализацией общего периферического сопротивления сосудов в конечном итоге приводит к улучшению периферической циркуляции крови, увеличению кровенаполнения периферических сосудов, улучшению оттока крови из тканей и возрастанию скорости кровотока по сосудам.
После рождения постепенно повышается АД крови, особенно максимальное. Системное АД после рождения составляет в среднем 72/47 мм рт. ст., со 2—3-го дня жизни возрастает в среднем до 94/72 мм рт. ст. с наиболее значительным подъемом на 4—5-й день жизни. Возрастание системного АД связано с увеличением не только сердечного выброса, но и общего сосудистого периферического сопротивления, что обусловлено увеличением относительной массы мышечной стенки сосудистого ложа и повышением тонуса сфинктеров периферических регуляторных сосудов.
После рождения имеется устойчивая тенденция к снижению гематокрита, что также влияет на состояние общего кровотока: с уменьшением гематокрита снижается вязкость крови и возрастает скорость кровотока в общем сосудистом русле.
Метаболизм миокарда новорожденных постепенно переходит от утилизации глюкозы как основного источника энергии к потреблению жирных кислот.
Функциональное закрытие венозного протока происходит в течение первых нескольких минут жизни, а полное анатомическое закрытие — на 2—3-й неделе после рождения.
На качестве переходного кровообращения сказывается такой фактор, как время перевязки пуповины. При поздней перевязке пуповины (наложение скобок более чем через 3 мин после рождения плода) происходит возрастание объема циркулирующей крови до 60%. Этот дополнительный объем крови обеспечивает увеличение объема крови в правом и левом предсердиях («плюс-объем»), обусловливая более высокий уровень среднего АД. Среднее давление крови в предсердиях достигает исходного уровня только спустя 2—3 ч. В этом случае на сердце новорожденного ребенка падает дополнительная работа по перекачиванию большего объема крови. Кроме того, при позднем наложении скобок на пуповину происходит увеличение массы эритроцитов на 40—50%, что способствует повышению вязкости крови и, соответственно, гемодинамической нагрузки на сердце ребенка.
Переходная циркуляция сопровождается такими клиническими проявлениями, как акроцианоз, периоральный цианоз, усиливающийся при беспокойстве или крике ребенка, сердечные шумы. В первые несколько часов жизни шумы переходного кровообращения над областью сердца выслушиваются у 85% новорожденных детей. Чаще всего они обусловлены временным функционированием артериального протока с лево-правым шунтированием крови или турбулентным движением потока крови на изгибах крупных кровеносных сосудов. Отдельные сердечные шумы выслушиваются в раннюю или позднюю систолу. В первые полчаса-час после рождения на ЭКГ могут регистрироваться удлинение интервалов P-R, QRS, инверсия зубца Т в отведении VI, который в это время становится положительным за счет систолической перегрузки ПЖ.
Учебное видео анатомия кровообращения у плода
При проблемах с просмотром скачайте видео со страницы Здесь
– Также рекомендуем “Кровообращение в периоде новорожденности.”
Оглавление темы “Кровообращение у плода и новорожденного.”:
1. Особенности сердца плода и новорожденного ребенка.
2. Структурные и биохимические особенности сердца плода и новорожденного.
3. Кровообращение плода. Чем отличается кровообращение плода?
4. Переходное кровообращение плода. Особенности переходного кровообращения.
5. Закрытие артериального протока. Преждевременное закрытие артериального протока.
6. Фетальное кровообращение у новорожденных. Перестройка кровообращения после рождения плода.
7. Кровообращение в периоде новорожденности.
8. Кровообращение недоношенного ребенка. Сердце недоношенного ребенка.
9. Электрокардиография (ЭКГ). Особенности регистрации ЭКГ у новорожденных.
10. Особенности ЭКГ здоровых новорожденных. ЭКГ новорожденного в первые 2 дня жизни.
Источник
Оглавление темы “Физиология плода. Развитие плода.”: Кровообращение плода и новорожденного. Желточный период. Аллантоидное кровоообращение. Плацентарное кровообращение.В период внутриутробного развития кровообращение плода проходит три последовательные стадии: желточное, аллантоидное и плацентарное. Желточный период развития системы кровообращения у человека очень короткий — от момента имплантации до 2-й недели жизни зародыша. Кислород и питательные вешества поступают к зародышу непосредственно через клетки трофо-бласта, которые в этот период эмбриогенеза еще не имеют сосудов. Значительная часть питательных веществ скапливается в желточном мешке, который имеет также собственные скудные запасы питательных веществ. Из желточного мешка кислород и необходимые питательные вещества по первичным кровеносным сосудам поступают к зародышу. Так осуществляется желточное кровообращение, присущее самым ранним этапам онтогенетического развития.
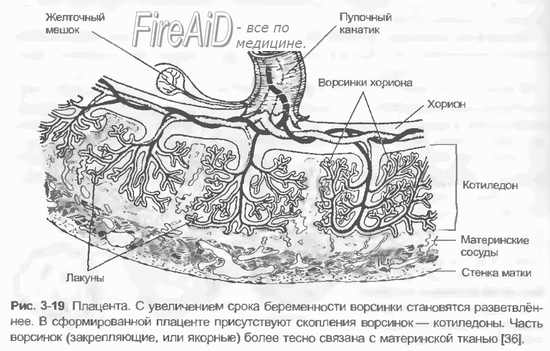
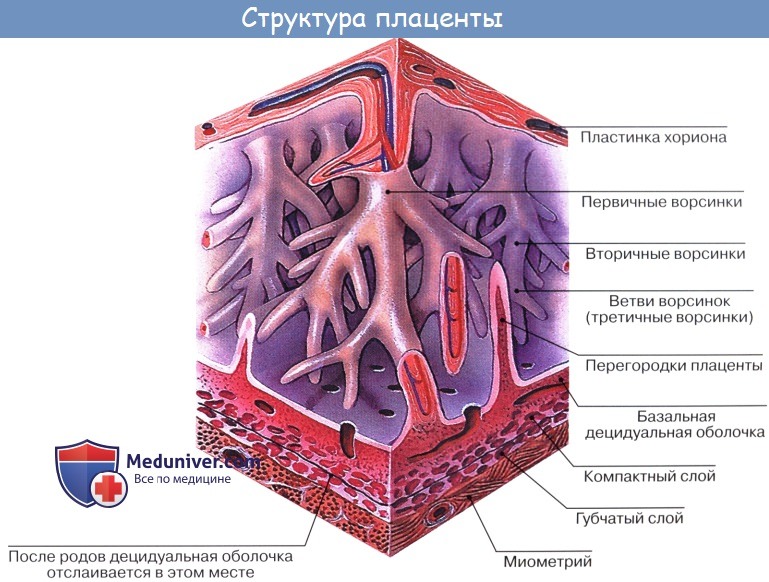
Аллантоидное кровоообращение начинает функционировать приблизительно с конца 8-й недели беременности и продолжается в течение 8 нед, т.е. до 15—16-й недели беременности. Аллантоис, представляющий собой выпячивание первичной кишки, постепенно подрастает к бессосудистому трофобласту, неся вместе с собой фетальные сосуды. При соприкосновении аллантоиса с трофобластом фетальные сосуды врастают в бессосудистые ворсины грофобласта, и хорион становится сосудистым. Установление аллантоидного кровообращения является качественно новой ступенью внутриутробного развития эмбриона, поскольку оно дает возможность более широкого транспорта кислорода и необходимых питательных вешеств от матери к плоду. Нарушения аллантоидного кровообращения (нарушения васкуляризации трофобласта) лежат в основе причин гибели зародыша. Плацентарное кровообращение приходит на смену аллантоидному. Оно начинается на 3—4-м месяце беременности и достигает расцвета в конце беременности. Формирование плацентарного кровообращения сопровождается развитием плода и всех функций плаценты (дыхательной, выделительной, транспортной, обменной, барьерной, эндокринной и др.). Именно при гемохориальном типе плаиентации возможен наиболее полный и адекватный обмен между организмами матери и плода, а также осуществление адаптационных реакций системы мать—плод. Система кровообращения плода во многом отличается от таковой новорожденного. Это определяется как анатомическими, так и функциональными особенностями организма плода, отражающими его адаптационные процессы в период внутриутробной жизни.
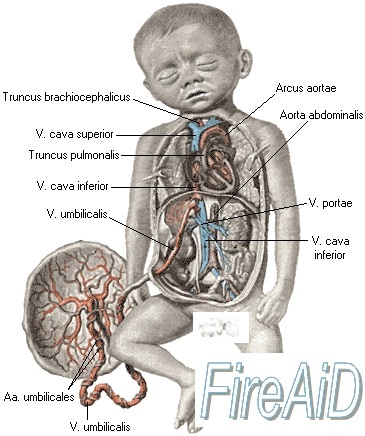
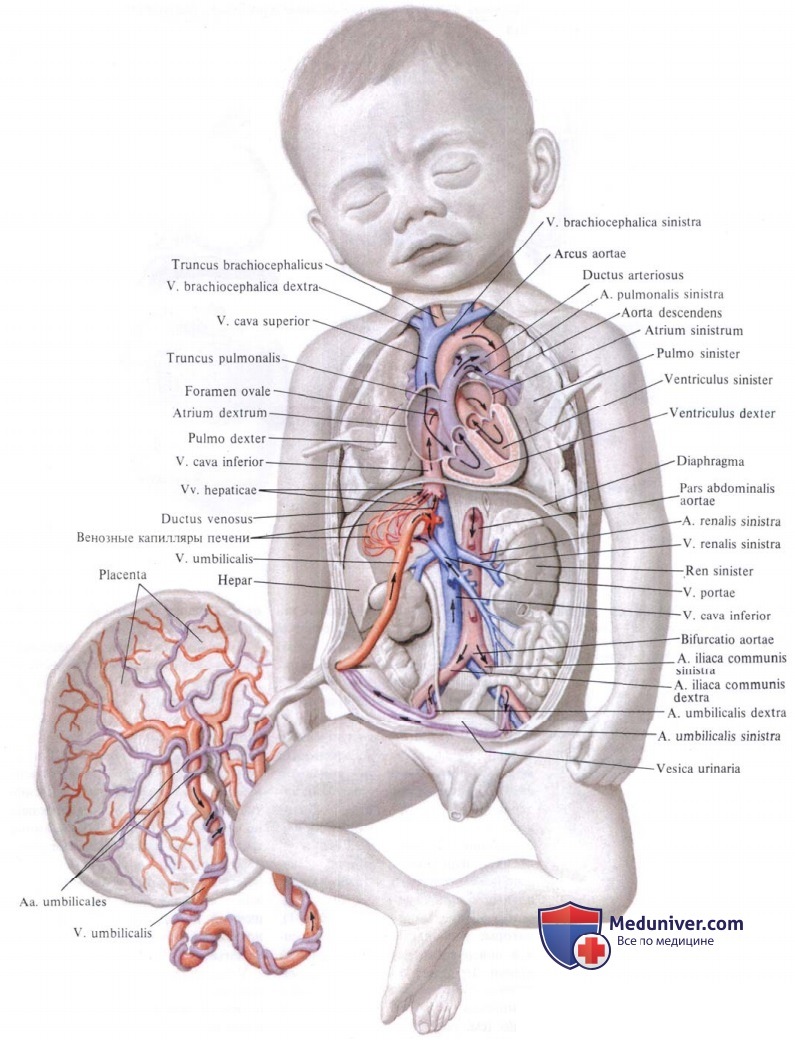
Анатомические особенности сердечно-сосудистой системы плода прежде всего заключаются в существовании овального отверстия между правым и левым предсердиями и артериального протока, соединяющего легочную артерию с аортой. Это позволяет значительной массе крови миновать нефункиионирующие легкие. Кроме того, имеется сообщение между правым и левым желудочками сердца. Кровообращение плода начинается в сосудах плаценты, откуда кровь, обогащенная кислородом и содержащая все необходимые питательные вещества, поступает в вену пуповины. Затем артериальная кровь через венозный (аранциев) проток попадает в печень. Печень плода представляет собой своеобразное депо крови. В депонировании крови наибольшую роль играет ее левая доля. Из печени через тот же венозный проток кровь поступает в нижнюю полую вену, а оттуда — в правое предсердие. В правое предсердие поступает также кровь из верхней полой вены. Между местом впадения нижней и верхней полых вен находится заслонка нижней полой вены, которая разделяет оба кровотока Эта заслонка направляет ток крови нижней полой вены из правого предсердия в левое через функционирующее овальное отверстие. Из левого предсердия кровь поступает в левый желудочек, а оттуда — в аорту. Из восходящей дуги аорты кровь попадает в сосуды головы и верхней части туловища. Венозная кровь, поступающая в правое предсердие из верхней полой вены, оттекает в правый желудочек, а из него — в легочные артерии. Из легочных артерий только небольшая часть крови поступает в нефункциони-рующие легкие. Основная масса крови из легочной артерии через артериальный (боталлов) проток направляется в нисходящую дугу аорты. Кровь нисходящей дуги аорты снабжает нижнюю половину туловища и нижние конечности. После этого кровь, бедная кислородом, через ветви подвздошных артерий поступает в парные артерии пуповины и через них — в плаценту. Объемные распределения крови в фетальном кровообращении выглядят следующим образом: приблизительно половина общего объема крови из правых отделов сердца поступает через овальное отверстие в левые отделы сердца, 30 % через артериальный (боталлов) проток сбрасывается в аорту, 12 % попадает в легкие. Такое распределение крови имеет очень большое физиологическое значение с точки зрения получения отдельными органами плода крови, богатый кислородом, а именно чисто артериальная кровь содержится только в вене пуповины, в венозном протоке и сосудах печени; смешанная венозная кровь, содержащая достаточное количество кислорода, находится в нижней полой вене и восходящей дуге аорты, поэтому печень и верхняя часть туловища у плода снабжаются артериальной кровью лучше, чем нижняя половина тела. В дальнейшем по мере прогрессирования беременности происходит небольшое сужение овального отверстия и уменьшение размеров нижней полой вены. Вследствие этого во второй половине беременности дисбаланс в распределении артериальной крови несколько уменьшается.
Физиологические особенности кровообращения плода важны не только с точки зрения снабжения его кислородом. Не меньшее значение фетальное кровообращение имеет и для осуществления важнейшего процесса выведения из организма плода СО2 и других продуктов обмена. Описанные выше анатомические особенности кровообращения плода создают предпосылки к осуществлению очень короткого пути выведения С02 и продуктов обмена: аорта — артерии пуповины — плацента. Сердечно-сосудистая система плода обладает выраженными адаптационными реакциями на острые и хронические стрессовые ситуации, обеспечивая тем самым бесперебойное снабжение крови кислородом и необходимыми питательными веществами, а также выведение из его организма СО2 и конечных продуктов обмена веществ. Это обеспечивается наличием различных механизмов нейрогенного и гуморального характера, которые регулируют частоту сердечных сокращений, ударный объем сердца, периферическую констрикцию и дилатацию артериального протока и других артерий. Кроме того, система кровообращения плода находится в тесной взаимосвязи с гемодинамикой плаценты и матери. Эта взаимосвязь отчетливо видна, например, при возникновении синдрома сдавления нижней полой вены. Сущность этого синдрома заключается в том, что у некоторых женщин в конце беременности происходит сдавление маткой нижней полой вены и, по-видимому, частично аорты. В результате этого в положении женщины на спине у нее происходит перераспределение крови, при этом большое количество крови задерживается в нижней полой вене, а артериальное давление в верхней части туловища снижается. Клинически это выражается в возникновении головокружения и обморочного состояния. Сдавление нижней полой вены беременной маткой приводит к нарушениям кровообращения в матке, что в свою очередь немедленно отражается на состоянии плода (тахикардия, усиление двигательной активности). Таким образом, рассмотрение патогенеза синдрома сдавления нижней полой вены наглядно демонстрирует наличие тесной взаимосвязи сосудистой системы матери, гемодинамики плаценты и плода. Учебное видео анатомия кровообращения у плодаПри проблемах с просмотром скачайте видео со страницы Здесь – Также рекомендуем “Сердечная деятельность плода и новорожденного. Сердце плода и новорожденного.” |
Источник
Оглавление темы “Система нижней полой вены.”:
1. Система нижней полой вены. Нижняя полая вена ( v. cava inferior ).
2. Воротная вена ( v. portae ). Вены образующие воротную вену.
3. Общие подвздошные вены ( Vv. iliacae communes ).
4. Внутренняя подвздошная вена ( v. iliaca interna ).
5. Портокавальные и каво-кавальные анастомозы. “Голова медузы.”
6. Наружная подвздошная вена ( v. iliaca externa ).
7. Вены нижней конечности ( ноги ). Глубокие и поверхностные вены ноги.
8. Закономерности распределения вен.
9. Особенности кровообращения плода. Плацентарное кровообращение.
10. Рентгенологическое исследование кровеносных сосудов.
Особенности кровообращения плода. Плацентарное кровообращение
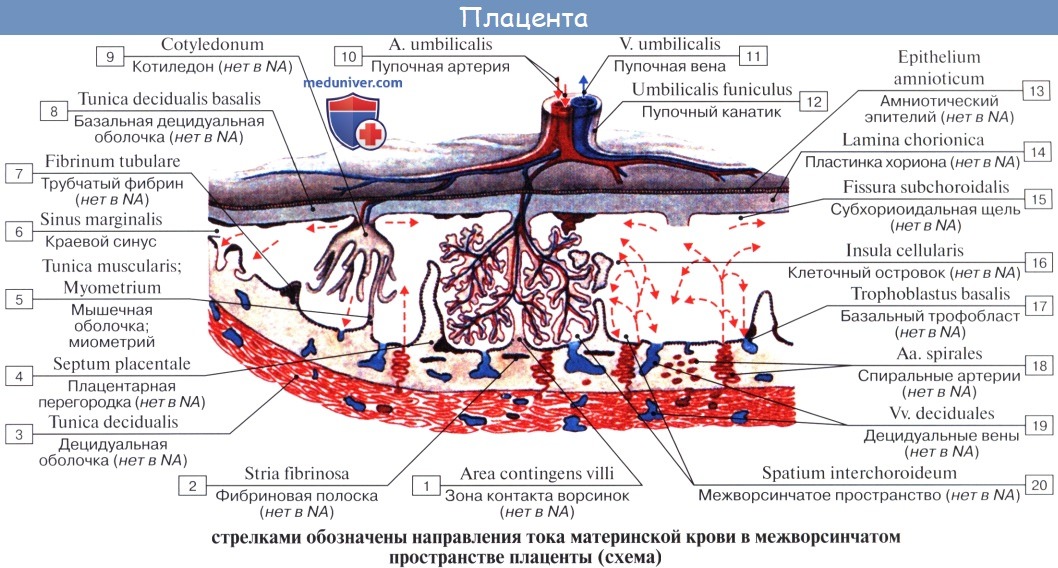
Кислород и питательные вещества доставляются плоду из крови матери при помощи плаценты — плацентарное кровообращение. Оно происходит следующим образом. Обогащенная кислородом и питательными веществами артериальная кровь поступает из плаценты матери в пупочную вену, которая входит в тело плода в области пупка и направляется вверх к печени, ложась в ее левую продольную борозду. На уровне ворот печени v. umbilicalis делится на две ветви, из которых одна тотчас впадает в воротную вену, а другая, называемая ductus venosus, дроходит по нижней поверхности печени до ее заднего края, где впадает в ствол нижней полой вены.
Тот факт, что одна из ветвей пупочной вены доставляет печени через воротную вену чистую артериальную кровь, обусловливает относительно большую величину печени; последнее обстоятельство связано с необходимой для развивающегося организма функцией кроветворения печени, которая преобладает у плода и уменьшается после рождения. Пройдя через печень, кровь по печеночным венам вливается в нижнюю полую вену.
Таким образом, вся кровь из v. umbilicalis или непосредственно (через ductus venosus), или опосредованно (через печень) попадает в нижнюю полую вену, где примешивается к венозной крови, оттекающей по vena cava inferior от нижней половины тела плода.
Смешанная (артериальная и венозная) кровь по нижней полой вене течет в правое предсердие. Из правого предсердия она направляется заслонкой нижней полой вены, valvula venae cavae inferioris, через foramen ovale (расположенно в перегородке предсердий) в левое предсердие. Из левого предсердия смешанная кровь попадает в левый желудочек, затем в аорту, минуя не функционирующий еще легочный круг кровообращения.

В правое предсердие впадают, кроме нижней полой вены, еще верхняя полая вена и венозный (венечный) синус сердца. Венозная кровь, поступающая в верхнюю полую вену от верхней половины тела, далее попадает в правый желудочек, а из последнего в легочный ствол. Однако, вследствие того что легкие еще не функционируют как дыхательный орган, только незначительная часть крови поступает в паренхиму легких и оттуда по легочным венам в левое предсердие. Большая часть крови из легочного ствола по ductus arteriosus переходит в нисходящую аорту и оттуда к внутренностям и нижним конечностям.
Таким образом, несмотря на то что вообще по сосудам плода течет смешанная кровь (за исключением v. umbilicalis и ductus venosus до его впадения в нижнюю полую вену), качество ее ниже места впадения ductus arteriosus значительно ухудшается. Следовательно, верхняя часть тела (голова) получает кровь, более богатую кислородом и питательными веществами. Нижняя же половина тела питается хуже, чем верхняя, и отстает в своем развитии. Этим объясняются относительно малые размеры таза и нижних конечностей новорожденного.
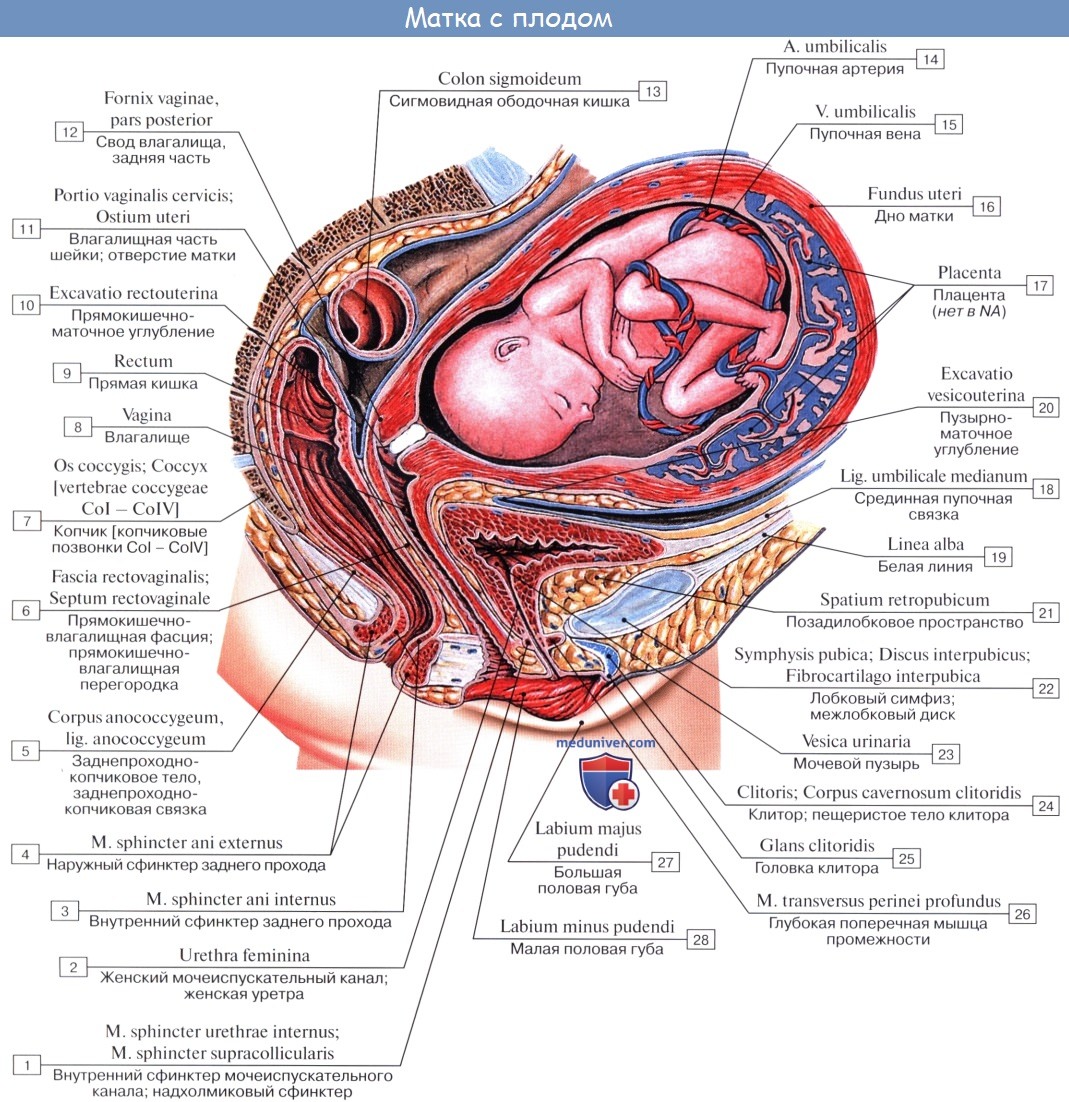
Акт рождения представляет скачок в развитии организма, при котором происходят коренные качественные изменения жизненно важных процессов. Развивающийся плод переходит из одной среды (полость матки с ее относительно постоянными условиями: температура, влажность и пр.) в другую (внешний мир с его меняющимися условиями), в результате чего коренным образом изменяются обмен веществ, а также способы питания и дыхания. Вместо питательных веществ, получаемых ранее через кровь, пища поступает в пищеварительный тракт, где она подвергается пищеварению и всасыванию, а кислород начинает поступать не из крови матери, а из наружного воздуха благодаря включению органов дыхания. Все это отражается и на кровообращении.
При рождении происходит резкий переход от плацентарного кровообращения к легочному. При первом вдохе и растяжении легких воздухом легочные сосуды сильно расширяются и наполняются кровью. Тогда ductus arteriosus спадается и в течение первых 8 — 10 дней облитерируется, превращаясь в ligamentum arteriosum.
>Пупочные артерии зарастают в течение первых 2 — 3 дней жизни, пупочная вена — несколько позднее (6 — 7 дней). Поступление крови из правого предсердия в левое через овальное отверстие прекращается тотчас после рождения, так как левое предсердие наполняется кровью, поступающей сюда из легких, и различие в давлении крови между правым и левым предсердиями выравнивается. Закрытие овального отверстия происходит значительно позднее, чем облитерация ductus arteriosus, и часто отверстие сохраняется в течение первого года жизни, а в 1/3 случаев — всю жизнь. Описанные изменения подтверждены исследованием на живом с помощью рентгеновских лучей.
Учебное видео анатомия кровообращения у плода
N!B! На видео – 4:02 ОШИБКА: “Лёгочные вены несут артериальную кровь из лёгких в правое предсердие.”
ВЕРНО: Лёгочные вены несут артериальную кровь из лёгких в ЛЕВОЕ предсердие.
На видео всё правильно, но комментатор перепутал.
Другие видео уроки по данной теме находятся: Здесь
– Также рекомендуем “Рентгенологическое исследование кровеносных сосудов.”
Источник