Что такое инфаркт сосудов

Что такое
Инсульт – это резкое нарушение нормального кровоснабжения мозга. По природе нарушений различаются два основных вида инсульта: ишемический (его часто называют инфаркт мозга) и гемморагический (включая субарахноидальное кровоизлияние).
В этой статье речь пойдет об ишемическом инсульте, который встречается в 4 раза чаще, чем гемморагический. Слово «ишемический» буквально говорит о том, что кровь не поступает в достаточном объеме в тот или иной орган – при таком инсульте кровь не поступает в мозг из-за закупорки или сильного сужения основных артерий. Как следствие отмирают клетки тканей мозга.
Причины и профилактика ишемических инсультов
Чаще всего причиной инфаркта мозга становится движение тромба по артерии и закупоривание ее в узком месте. Тромб представляет собой сгусток крови, который в основном состоит из тромбоцитов. При нормальной проходимости сосудов тромбоциты отвечают за свертываемость крови, но при атеросклерозе образуются холестериновые бляшки, сужающие просвет артерии, из-за этого привычный ток крови нарушается, образуются побочные завихрения, и тромбоциты склеиваются между собой в сгустки. Также причиной образования тромба может стать повышенный уровень сахара в крови: при нем в стенках артерии образовываются микротравмы из-за увеличения плотности крови, которые также нарушают нормальный кровоток.
Причиной инфаркта мозга может стать и сужение просвета крупной артерии более чем на половину. Подробнее можно прочитать об этом на примере стеноза сонной артерии (прим.коп.ссылка на статью). При сужении артерии не происходит полной остановки кровоснабжения мозга, поэтому часто человек переживает так называемый малый инсульт. Малый инсульт близок по симптомам к обычному инсульту. Хоть степень поражения много меньше, но такое состояние требует безотлагательного обращения за медицинской помощью: дальнейшее ухудшение состояния артерий может привести к инсульту со всеми его последствиями.
Человек не в силах повлиять на движение тромба по сосудам, но каждому под силу обратить внимание на ряд факторов риска, исключить их по возможности, чтобы не допустить образования тромба и минимизировать риск ишемического инсульта.
- Важно проходить курс лечения и периодически проверять свое состояние у врача, если присутствует хроническое заболевание, такое как сахарный диабет, подтвержденный атеросклероз, повышенное артериальное давление, различные нарушения в работе сердца и сосудов.
- Специалисты настоятельно рекомендуют отказаться от табака и алкоголя.
- Желательно поддерживать активный, подвижный образ жизни.
- Нужно следить за своим питанием, не допускать сильного дисбаланса в сторону жиров и быстрых углеводов.
Приведенные пункты являются эффективными, доказанными в ходе многочисленных исследований мерами предотвращения не только инсульта, но и многих других заболеваний.
Но есть и факторы риска, на которые повлиять мы не можем. Среди них пожилой возраст (старше 60 лет) и наследственность (если ближайшие родственники перенесли инсульт, или у них были обнаружены серьезные нарушения работы сосудов).
Симптомы ишемического инсульта
Практически никогда инфаркт мозга не проходит бессимптомно. Вы могли уже столкнуться с активно распространяемыми памятками по своевременному распознаванию инсульта: ведь очень важно вызвать скорую и оказать больному медицинскую помощь как можно раньше – чем раньше оказана помощь, тем меньше поражение мозга.
Основными симптомами ишемического инсульта являются:
- головокружение,
- потеря ориентации в пространстве,
- рвота,
- судороги,
- нарушение координации, речи, зрения, письма, чтения, глотания,
- отсутствие возможности пошевелить отдельными конечностями и/или выполнения простых манипуляций вроде поднятия двух рук одновременно, чистки зубов или перелистывания листов книги.
Симптомы чрезвычайно разнообразны. Зависят они в первую очередь от того, какой именно участок мозга был лишен кровоснабжения – тогда нарушится именно та функция, за которую этот участок отвечает.
Одновременно все симптомы не проявляются, вы можете заметить какой-то один или несколько – и это веский повод незамедлительно вызвать скорую помощь.
Диагностика
Диагностика инсульта достаточно комплексна, ведь для выявления причины и оценки поражения мозга, а значит, и последствий инсульта, врачу потребуется большое количество данных.
Для визуализации состояния сосудов мозга может использоваться КТ или МРТ в зависимости от ситуации. Достаточно информативным исследованием по состоянию кровотока станет ангиография – рентгенологическое исследование с использованием контрастирующего вещества, вводимого в сосуды.
Помимо этого, врач может назначить анализ крови, мочи; тест на уровень глюкозы, холестерина; провести УЗИ-обследование.
Лечение ишемического инсульта
Первостепенная задача при инсульте – спасти пациента и не допустить расширения области поражения головного мозга. В первые часы после инсульта эффективно медикаментозное лечение. Далее после детальной диагностики и визуализации участка пораженного сосуда используются хирургические методы для удаления тромба или бляшки, ставших причиной инсульта.
Лечение можно условно разделить на три этапа:
- обеспечение необходимого функционирования организма и недопущение расширения зоны поражения головного мозга в фазе острого инсульта (первые часы и дни после приступа),
- устранение причины и минимизация последствий инсульта в фазе восстановления,
- профилактика повторного инсульта.
Ни один специалист не может заранее предвидеть, какие именно последствия обнаружатся в организме после инсульта. Ведь в мозге содержатся участки, ответственные практически за все процессы жизнедеятельности. Восстановительный процесс после инсульта занимает от нескольких месяцев до года и более. Поэтому основная цель, которую ставят перед собой специалисты неврологического отделения нашего центра заключается в мерах по минимизации негативных последствий инсульта с учетом зачастую пожилого возраста пациентов и недопущение рецидива. Для этого важно комплексное ведение пациента не одним лечащим врачом, а целой командой специалистов с подключением при необходимости коллег из других отделений. Обращаясь в ФНКЦ, можно быть уверенным, что человеку, в этой сложной ситуации, будет оказана вся необходимая медицинская помощь для скорейшего восстановления функций головного мозга. Для этого специалистами нашего центра разработана собственная трехэтапная программа по реабилитации пациентов после инсульта:
- этап работы с лежачим пациентом (поддержание работы жизненно важных функций организма),
- этап ранней реабилитации (пассивная гимнастика, массаж для восстановления основных функций, пока пациент не встает с постели),
- этап поздней реабилитации (постепенное восстановление двигательных, умственных и других функций организма, пострадавших из-за инсульта).
На всех этапах программы ключевым принципом остается индивидуальный подход к каждому пациенту. Подробнее о программе вы можете узнать здесь.
Инсульт остается актуальной темой для исследования: регулярно появляются новые методики реабилитации, эффективные препараты, схемы лечения. Поэтому наши специалисты на обязательной основе проходят курсы повышения квалификации, участвуют в научных мероприятиях и публикуют данные собственных исследований.
Записаться на прием вы можете через специальную форму на сайте или по телефону.
Источник

Дата публикации: 06.05.2018
Дата проверки статьи: 28.11.2019
Инфаркт – заболевание сердечно-сосудистой системы, характеризующееся некрозом тканей сердечной мышцы на фоне недостаточного кровоснабжения. У мужчин патология встречается чаще, чем у женщин. Лечением инфаркта занимается врач-кардиолог.
Инфаркт сопровождается такими симптомами:
- острый болевой синдром в левой части груди;
- одышка;
- общее недомогание;
- головокружение;
- панические атаки;
- чувство страха;
- холодный и липкий пот;
- тахикардия;
- тошнота и рвота;
- резкое снижение артериального давление;
- побледнение кожи на лице;
- кашель;
- изменение пульса;
- нарушения зрения, речи и координации движений.
Боль при инфаркте бывает жгучей или сжимающей. Она отличается высокой интенсивностью, поэтому купируют ее только сильными анальгетиками и нитроглицерином. Болевые ощущения могут беспокоить пациента длительное время, может то появляться, то исчезать. Иногда боль иррадиирует в плечо и живот.
На интенсивность клинической картины инфаркта оказывают влияние сопутствующие патологии. Больной может спутать симптомы инфаркта с признаками простуды или усталости.
Инфаркт возникает на фоне следующих причин:
- ишемическая болезнь сердца;
- спазм коронарных сосудов;
- тромбоз коронарных артерий;
- атеросклероз коронарных артерий;
- наличие избыточного веса;
- курение;
- гипертония;
- повышенный уровень холестерина;
- сахарный диабет;
- частые стрессы и эмоциональное напряжение;
- пожилой возраст;
- гиподинамия.
В группу риска входят люди старше 40 лет, лица с генетической предрасположенностью к сердечно-сосудистым патологиям и пациенты с высоким артериальным давлением.
Врачи выделяют 7 разновидностей заболевания:
- Абдоминальный – клиническая картина схожа с симптомами расстройств органов пищеварения: метеоризм, боль в животе, тошнота и рвота, переполненность желудка.
- Аритмический – происходит нарушение сердечного ритма, пациент может потерять сознание;
- Астматический – сопровождается нехваткой воздуха и одышкой, сердечной астмой или отеком легких. Такой тип нередко диагностируется у пожилых людей и пациентов с вторичным инфарктом миокарда;
- Безболевой – самый редкий тип инфаркта, возникающий у людей с сахарным диабетом;
- Коллаптоидный – у пациента резко снижается кровяное давление, возникает головокружение, потемнение в глазах, он теряет сознание.
- Отечный – больной жалуется на одышку, общую слабость и отеки ног.
- Церебральный – характеризуется головной болью и головокружениями, нарушением речи и обмороком. В некоторых случаях отмечаются парезы конечностей и параличи.
По развитию осложнений инфаркт миокарда бывает осложненным и неосложненным.
По кратности появления выделяют первичный, рецидивирующий и повторный инфаркт миокарда. Рецидивирующий инфаркт возникает спустя 2 месяца после первичного, а повторный проявляется через 2 месяца после предыдущего.
Диагностика
Для выявления инфаркта кардиолог проводит осмотр пациента и сбор клинической картины, включая семейный анамнез. Затем он направляет больного на сдачу общего и биохимического анализа крови, общего анализа мочи и коагулограммы. Также может потребоваться рентгенологическое исследование органов грудной клетки, ЭКГ, эхокардиография, компьютерная томография и коронарография.
Для диагностики инфаркта в сети клиник ЦМРТ применяют ряд методов:
К какому врачу обратиться
Обратитесь к кардиологу – он специализируется на сердечно-сосудистых патологиях. Врач сам назначит лечение или отправит к соответствующему узкому специалисту – например, к пульмонологу при инфаркте лёгких.
Лечение инфаркта
При появлении у человека резкой боли в груди, приступа стенокардии, слабости и рвоты, следует немедленно вызвать врача. Для предотвращения серьезных осложнений медики направляют пациента в реанимационное отделение. Тем ему вводят специальные препараты, которые восстанавливают кровоток в коронарной артерии и устраняют тромб. Затем в курс лечения включают препараты, замедляющие свертывание крови. Одним из самых надежных средств считается ацетилсалициловая кислота. Купировать боль помогут наркотические анальгетики в сочетании с нейролептиками.
Чтобы спасти клетки сердечной мышцы от гибели и уменьшить размеры некроза, применяют бета-блокаторы. Для устранения аритмии, кардиогенного шока или сердечной недостаточности кардиолог назначает антиаритмические препараты, тромболитики, антагонисты, магнезию и нитраты.
Современным методом лечения инфаркта считается коронарная баллонная ангиопластика. Она показана при отсутствии положительной динамики от консервативного лечения. В некоторых случаях кардиохирург может назначить аортокоронарное шунтирование.
После лечения в больнице у пациента наступает продолжительный реабилитационный период. В среднем он длится до 6 месяцев. В этот период ему следует постепенно увеличивать физическую активность, но только под контролем врача. Больной должен понимать, что после перенесенного инфаркта миокарда ему придется принимать лекарственные препараты всю оставшуюся жизнь. Также ему необходимо отказаться от вредных привычек и постоянно контролировать с помощью тонометра артериальное давление.
При реабилитации после болезни пациенту полезно выполнять лечебную гимнастику и ходить на классический массаж. К эффективным физиопроцедурам относятся лазеротерапия, магнитотерапия, йодо-бромные ванны, гипербарическая оксигенотерапия и фитотерапия.
Для лечения инфаркта в сети клиник ЦМРТ используют разные методы:
К осложнениям инфаркта миокарда относятся:
- острая и хроническая сердечная недостаточность;
- нарушение сердечного ритма;
- разрыв миокарда;
- кардиогенный шок;
- перикардит;
- аневризма сердца.
Для предотвращения инфаркта миокарда врачи рекомендуют соблюдать такие правила:
- своевременно лечить сердечно-сосудистые заболевания;
- поддерживать массу тела в пределах нормы;
- снизить стрессы;
- спать по 8 часов в сутки;
- контролировать уровень сахара в крови;
- ежегодно проходить профилактический осмотр у кардиолога;
- нормализовать липидный спектр крови;
- избегать подъема тяжестей;
- регулярно выполнять умеренные физические нагрузки;
- сбалансированно питаться, исключив из рациона жирную пищу.
Отзывы пациентов
Точность диагностики и качественное обслуживание – главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Инфаркт – это атрофическое изменение участка миокарда с высоким риском некроза поврежденных тканей и последующим их рубцеванием. Развивается при нарушении кровообращения в сердечной мышце с обтурацией коронарных сосудов тромбом. Представляет собой тяжелую форму ишемической болезни сердца и проявляется жгучей, давящей, колющей болью в области грудины и окружающих структур. Требует экстренной госпитализации с оказанием неотложной помощи.
Причины развития инфаркта
Основные причины инфаркта миокарда – атеросклероз сосудов сердца, повышенная вязкость крови с формированием тромба и спазм венечных артерий. Провоцируют и усугубляют развитие этих причин следующие факторы:
- гормональные нарушения и сбои – климакс, сахарный диабет;
- длительный прием некоторых медикаментов – гормональных препаратов (оральные контрацептивы, кортикостероиды), жирорастворимых витаминов, гемостатиков;
- гипертония;
- курение – вредная привычка вызывает сужение сосудов и кислородное голодание тканей;
- ожирение и нарушение липидного обмена в целом – изменение липидограммы крови в сторону повышения липопротеинов низкой плотности (ЛПНП) приводит к образованию атеросклеротических бляшек и атеросклерозу сосудов, в том числе коронарных;
- малоподвижный образ жизни;
- злоупотребление алкоголем провоцирует ослабление сердечной мышцы;
- частые стрессы и психологическое напряжение на фоне повышенной эмоциональной восприимчивости и ИБС.
Инфаркт миокарда: симптомы и признаки
Развитие симптомов зависит от формы инфаркта, его обширности и типа проявлений.
Самое важное для пациента – умение распознать симптомы предынфарктного состояния. Это поможет своевременно среагировать и предпринять спасительные меры.
Первые признаки инфаркта:
- выраженная стенокардия;
- одышка;
- затрудненное дыхание;
- болезненность в животе;
- головная боль;
- неприятные ощущения в области груди – чувство сжатия, давления;
- дискомфорт в верхней части тела;
- ощущение тревожности и сильного беспокойства, бессонница.
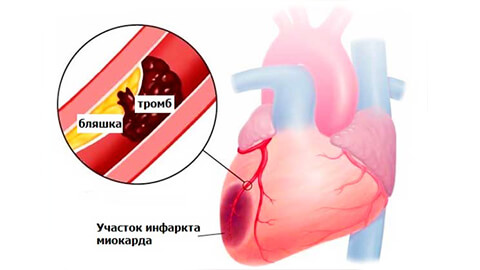
Предынфарктная стадия наблюдается в 50% случаев. Длиться она может от 2-3 суток до нескольких недель.
Вслед за ней начинается собственно острый инфаркт миокарда, который состоит из нескольких стадий.
Острейшая стадия – проявляется сильной резкой загрудинной болью, которая отдает в шею, руки, под лопатки. Характер боли может быть жгучим, распирающим. К общим прединфарктным симптомам добавляются повышенное потоотделение (пот липкий, холодный), приступы панической атаки, тошнота, рвота, бледность покровов и слизистых, резкие скачки давления, головокружение с потерей сознания.
Острая стадия – наиболее опасный и решающий период развития инфаркта, длится несколько суток. В этот период может произойти:
- разрыв сердечной мышцы;
- закупорка коронарного сосуда тромбом;
- нарушение кровообращения мозга.
Повышается температура тела, резко возрастает уровень лейкоцитов.
Подострая стадия – начало затихания патологического процесса, может занимать до 1 месяца. В это время необходимо добиться снижения температуры и уровня лейкоцитов до нормальных значений, восстановить кровообращение, запустить процессы регенерации тканей и не допустить развития постинфарктного синдрома.
Постинфарктная стадия – завершающий этап развития патологии с периодом активного формирования рубцовой ткани на месте повреждения. Именно на этой стадии следует ждать возможных осложнений. Если все проходит благополучно, состояние пациента быстро приходит в норму.
Внимание! Без должного ухода и репаративной терапии у 35% пациентов в течение 3-х лет может наблюдаться повторный инфаркт.
Формы и типы поражений миокарда
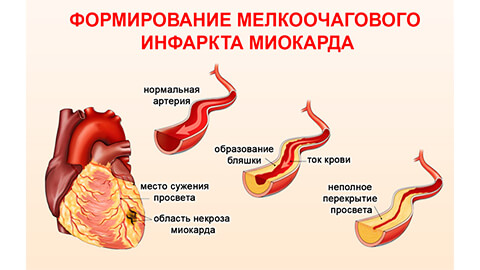
В зависимости от объема повреждений различают:
- мелкоочаговый инфаркт – поражает небольшой участок миокарда и редко ведет к тяжелым последствиям;
- крупноочаговый инфаркт – симптомы более серьезные, поражение значительной площади сердечной мышцы требует длительного лечения, часто приводит к осложнениям и в течение 6-12 недель может рецидивировать, возможен летальный исход.
С учетом особенностей симптоматики различают:
- ангинозную форму – с выраженной стенокардией и болезненными ощущениями в области горла;
- астматическую форму – с сильной одышкой и загрудиной болью, которые быстро переодят в удушье и сердечную астму. Сопровождается отеком легких, посинением губ, сильным кашлем и хрипами;
- гастралгическую форму – проявляется неспецифической колющей болью во всем животе и напоминает приступ язвенной болезни. Наблюдаются характерные кишечные реакции: тошнота, рвота, отрыжка, вздутие живота, диарея. Как правило, развивается при сильном физическом и психическом истощении;
- церебральную форму – с отсутствием боли в области сердца и общим набором симптомов прединсультного состояния: головные боли, головокружение, тошнота, рвота. онемение или паралич рук, замедленная речь;
- аритмическую форму – с выраженной аритмией и снижением артериального давления; сопровождается кардиогенным шоком, который вызывает снижение сократительной способности миокарда с высоким риском смертельного исхода. Ситуацию усугубляет сложности выявления данной формы с помощью ЭКГ;
- отечную форму – наблюдается обширный отек тканей организма с увеличением печени. Часто развивается у людей с сердечной недостаточностью;
- безболевую форму – когда болезненные ощущения в организме отсутствуют полностью или сильно сглажены;
- малосимптомную форму – может проявляться только выраженной усталостью и сонливостью. Считается самым опасным вариантом инфаркта, так как диагностируется слишком поздно для успешного исхода лечения.
Осложнения
Если обструкцию коронарного сосуда вовремя не устранить, участок мышечной ткани отмирает и замещается рубцовой тканью. Это провоцирует развитие целого ряда сердечных патологий:
- аритмия – если при инфаркте миокарда наблюдается повреждение участка проводящей системы сердца, происходит «короткое замыкание» с нарушением сердечного ритма различной степени тяжести;
- сердечная недостаточность – при обширном поражении возникает недостаток мышечной ткани для полноценного сокращения сердца и циркуляции крови; возникают одышка, усталость, отеки;
- патологии работы клапанов – при поражении близрасположенных участков миокарда;
- остановка сердца – при ослаблении мышечной ткани, особенно при повторном инфаркте, возможны разрывы миокарда с мгновенным летальным исходом.
Постинфарктный синдром, или синдром Дресслера – осложнение с аутоиммунным механизмом развития. Возникает на 2-й неделе от начала приступа с частотой 3-4%. Организм начинает воспринимать клетки сердечной мышцы как чужеродные и атакует их, вызывая аутоиммунные плевриты, перикардиты, пневмониты, синовииты с выраженным повышением температуры тела до 39 С и общей слабостью организма. Риск возникновения патологии особенно высок при обширных и повторных инфарктах.
Диагностика инфаркта

Своевременный и грамотный диагноз способен спасти жизнь пациенту. При немедленно начатом лечении есть шанс восстановить функциональную активность сердца даже при обширном поражении.
Внимание! При врачебном опросе очень важно описывать любые субъективные ощущения, даже самые незначительные. Также необходимо предоставить исчерпывающую информацию о своем здоровье в целом.
Основные методы диагностики – инструментальное обследование и лабораторные тесты.
Проводят:
- ЭКГ – график с рабочими характеристиками сердечных структур помогает выявить основную зону инфаркта; определяет частоту и ритм сердцебиения, наличие тромбоэмболий, изменений сердечной мышцы и др;
- эхокардиографию (УЗИ) – выявляет сбой сократимости сердечной мышцы и локализацию патологического очага;
- сцинтиграфию миокарда (радиоизотопное исследование) – принцип работы метода в том, что радиоизотопное вещество накапливается в зоне повреждения;
- коронарографию – определяет состояние сосудов сердца и наличие тромбов;
- позитронно-эмиссионную томографию – для выявления участков мышечной ткани с нарушением кровообращения;
- МРТ, КТ – для формирования общей картины структур сердца – размер, состояние камер, наличие гипертрофий, тромбов.
Лабораторные исследования включают общий и биохимический анализ крови, а также тесты с определением кардиоспецифических маркеров – ферментов, которые высвобождаются в кровь при повреждении тканей сердечной мышцы.
Кардиоспецифические тесты:
- тропониновый тест – наиболее чувствителен при остром процессе, стандарт быстрого выявления некротических изменений в сердечной мышце. Чем выше концентрация, тем больше очаг некрозных изменений. Уровень фермента начинает повышаться через 3-4 часа после приступа и достигает пиковых значений через 48 часов;
- миоглобиновый тест – миоглобин начинает повышаться через 2-3 часа и достигает максимума через 10 часов, его концентрация зависит от пола – у мужчин она при равном объеме поражений будет выше;
- лактатдегидрогеназный тест – определяет уровень ЛДГ-1, который выбрасывается в кровь через 8 часов после приступа и достигает наибольших значений через 3 суток;
- креатинфосфокиназный тест – выявляет МВ-фракцию креатинфосфатокиназы; ее значения повышаются через 4-8 часов, достигая максимума через сутки, но быстро опадают;
- аспартатаминотрансферазный (АСТ) тест – наименее специфичный тест, так как АСТ в больших количествах содержится в других органах и тканях; применяют как дополнительный показатель острого состояния. при котором его уровень может повысится в 5-20 раз от нормы.
Общий и биохимический анализы крови выявляют:
- увеличение уровня лейкоцитов;
- повышение СОЭ;
- «воспалительные» белки – С-белок, фибриноген, гамма-глобулин и др.
Лечение
Для получения наилучшего результата, лечение инфаркта миокарда следует начинать как можно скорей. Базовые мероприятия проводят сразу после госпитализации, до окончания основной диагностики:
- устраняют болевой синдром – используют медикаментозную терапию с использованием различного спектра лекарственных средств – начиная от нитроглицерина (подъязычно, внутривенно) и заканчивая инъекциями морфина;
- восстанавливают кровообращение – применяют тромболитики, антикоагулянты, антиагреганты.
Дальнейшая терапия, в зависимости от данных обследования, направлена на предупреждение и устранение аритмий, кардиогенного шока, сердечной недостаточности. Назначают прием антиаритмических средств, спазмолитиков, седативных препаратов, адреноблокаторов и т.п.
Первая помощь при инфаркте
При обнаружении симптомов прединфарктного состояния или свершившегося инфаркта, первое, что следует сделать – вызвать «скорую помощь»:
- 103 – телефон медслужбы;
- 112 – единый номер экстренных служб.
Эти номера действуют как для мобильных, так и для стационарных телефонов.
До прибытия кардиобригады:
- отстраните пострадавлшего от любой физической нагрузки;
- уложите его в постель, слегка приподняв изголовье;
- ослабьте стягивающую одежду – расстегните ворот блузки/рубашки, ремень, снимите узкую обувь;
- постарайтесь успокоить человека – поговорите с ним, дайте выпить воды;
- если нет негативной реакции на аспирин, дайте 1-2 таблетки, чтобы замедлить рост тромба;
- обеспечьте доступ свежего воздуха в помещение – откройте окна, двери;
- контролируйте АД и пульс, дожидаясь приезда «скорой»;
- при потере сознания выполняйте сердечно-легочную реанимацию.
Важно! При высоком АД, если пострадавший принимает нитроглицерин, положите под язык таблетку. Если пациент не сталкивался с этим препаратом, а также при невысоких значениях АД, использование нитроглицерина может сильно «уронить» давление.
Профилактика

Учитывая тяжесть последствий инфаркта, намного перспективнее направить свои усилия на его предотвращение. В список основных профилактических мер входят:
- коррекция рациона питания – исключите жирные, жареные, копченые, соленые и сладкие блюда; отдавайте предпочтение растительным маслам с высоким содержанием ЛПВП (льняное, горчичное, кедровое), свежей рыбе и морепродуктам, свежим овощам, фруктам, ягодам, орехам и семенам, цельнозерновым крупам, мясу, птице и молочным продуктам с низким процентом жирности;
- поддержание режима физической активности – занимайтесь кардиотренировками, фитнесом, плаванием; практикуйте вечерние прогулки или пробежки, старайтесь почаще бывать на свежем воздухе – это не только способствует сжиганию жиров, но и укрепляет сердечную мышцу, поддерживает сосуды в тонусе;
- откажитесь от вредных привычек;
- старайтесь избегать длительных стрессов и психологических перегрузок;
Периодически отслеживайте показатели липидограммы, уровень сахара, значения артериального давления.
На заметку! Диабет тесно связан с атеросклерозом – там, где имеется одна патология, незримо присутствует тень другой. Поэтому для тех, кто находится в зоне риска, следует утроить внимание за показателями крови.
И, конечно же, не забывайте о профилактических осмотрах у специалиста.
Источник
