Что такое инвазия в сосуды при рмж

Каждый пациент на приёме у врача больше всего боится, что у него заподозрят или, что хуже, найдут новообразование. Однако мало кто знает о механизме развития опухоли и за счет чего конкретно данный диагноз является настолько страшным. В этой статье мы разберёмся, что именно делает онкологические заболевания такими опасными для жизни.
Строение тканей с точки зрения формирования опухолевого процесса
Чтобы разобраться в механизме образования и развития опухоли, необходимо иметь представление о принципе строения тканей в организме. Большинство тканей, независимо от места их расположения, имеют сходный план строения:
- Базальная мембрана — это неклеточная структура, отграничивающая ткани друг от друга;
- Ростковый слой — группа активно делящихся клеток, расположенных на базальной мембране, которые обеспечивают обновление ткани. Именно изменение генетического материала клеток росткового слоя влечёт за собой развития опухоли;
- Слой созревающих клеток — клетки ростового слоя, которые постепенно продвигаются в верхние слои в процессе дифференцировки (приобретения формы и свойств, характерных для данной ткани);
- Поверхностный слой — группа клеток, которая и обеспечивает выполнение тканью определённой функции.
Между ростковым и поверхностным могут располагаться дополнительные слои в зависимости от конкретного вида ткани. Но принцип строения всегда один и тот же: клетки, способные делиться, находятся на базальной мембране. В процессе созревания они перемещаются в верхние слои, утрачивая способность к делению и приобретая специфические свойства.
Доброкачественные и злокачественные опухоли: в чем разница?
Исходя из того, клетки какого слоя подверглись мутации, выделяют два типа неоплазий — доброкачественные и злокачественные. Их отличия заключаются в том, что первый тип формируется из высоко дифференцированных клеток созревающего слоя. При доброкачественных опухолях клетки не будут сильно отличаться от здоровых клеток данной ткани. Такая неоплазия считается неагрессивной и растет медленно, а также не даёт метастазы. Патогенное действие доброкачественного новообразования заключается главным образом в сдавлении окружающих её тканей. Иногда такие опухоли полностью или частично закрывают просвет какого-либо полого органа.
Злокачественные новообразования возникают из-за мутаций клеток низкодифференцированного росткового слоя. Опухолевый рост происходит стремительно, из-за чего новообразование нуждается в активном питании. Эта потребность удовлетворяется за счет собственных ресурсов организма: новообразование обкрадывает своего носителя. Именно злокачественные неоплазии принято называть «раком». К доброкачественным образованиям этот термин не относится. При злокачественных опухолях происходит инвазия раковых клеток.
В процессе развития рака выделяют 4 стадии:
- Стадия предопухоли. В этот период наблюдается изменение клеток росткового слоя: они могут увеличиваться в размерах и приобретать нетипичные формы.
- Стадия неинвазивной опухоли. Ещё одно название этой стадии — «рак на месте» (или «рак in situ»). Клетки росткового слоя всё также созревают и продвигаются наверх, хотя теперь их структура и свойства изменены. Поэтому в стадии неинвазивной опухоли мы будем видеть изменения не только в самом глубоком слое.
- Стадия инвазивного роста — прорастание через базальную мембрану.
- Стадия метастазирования.

Что такое инвазия опухоли?
Данный термин происходит от латинского слова «invasio», что переводится как «нашествие» или «нападение». Инвазия — это процесс распространения раковых клеток посредством прорастания опухоли через базальную мембрану.
Инвазия обуславливает способность опухолей давать метастазы — вторичные очаги онкологического процесса вдали от материнской опухоли, возникшие из-за миграции раковых клеток. Обязательное условие метастазирования — наличие у опухоли собственной капиллярной сети. Она формируется, когда количество неопластических клеток достигает 103 (1-2 мм).
Этапы инвазии:
- Разрыв межклеточных связей, соединяющих раковые клетки между собой;
- Прикрепление клеток опухоли к базальной мембране;
- Разрушение базальной мембраны лизирующими (расщепляющими) ферментами;
- Миграция клеток в соседние ткани и органы.
Раковые клетки, находящиеся в процессе инвазии, более устойчивы к облучению и химеотерапии, чем стационарные. Во многом это связано с временной утратой мигрирующими клетками способности к делению. Также движущиеся опухолевые клетки проявляют повышенную активность антиапоптотических генов (гены, препятствующие запрограммированной смерти клетки — апоптозу). И, поскольку химиотерапевтические препараты направлены на стимуляцию апопоза, их устойчивость к лечению возрастает.
Инвазивный рост опухоли не только способствует её распространению по всему организму, но и обеспечивает раковым клеткам интенсивное питание. Поэтому можно сказать, что инвазия является фактором «укоренения» новообразования.
Факторы, определяющие степень инвазивности опухоли
Чтобы злокачественная опухоль проросла сквозь базальную мембрану, необходимо наличие следующих факторов:
- Быстрое деление и давление. Механическое воздействие опухолевой массы на базальную мембрану способствует её разрушению и, как следствие, инвазии раковых клеток;
- Подвижность клеток. Клетки новообразования способны к миграции, причем их движение не является хаотичным. Они движутся в направлении большей концентрации кислорода, питательных веществ, а также в сторону более нейтрального показателя кислотности (рН);
- Межклеточные связи. Чем прочнее эти контакты, тем меньше шансов, что опухоль начнет инвазивный рост. У злокачественных клеток связи слабые, поэтому клетки легко отрываются от новообразования и попадают в кровоток или в лимфатическую систему;
- Действие лизосомальных ферментов. Злокачественная опухоль вырабатывает вещества, способные разрушать здоровые клетки и межклеточное вещество, что будет способствовать инвазии;
- Иммунная система человека. В организме существует собственная противоопухолевая защита, которую обеспечивает наш иммунитет. Её активность у каждого человека индивидуальна. Она зависит от генетической предрасположенности и состояния всего организма в конкретный момент. Так, при заболеваниях, сопровождающихся угнетением иммунной системы (например, при ВИЧ), пациенты могут погибать от онкологических заболеваний, возникших из-за отсутствия противоопухолевой активности.
Инвазия раковых клеток в сосуды
Вслед за прорастанием в базальную мембрану наступает интравазальная (внутрисосудистая) инвазия опухоли. Чаще раковые клетки мигрируют в артерии. Это связано с тем, что стенки артерий более упругие и эластичные, в то время как у вен они тонкие и легко спадаются в опухолях. Однако раковые клетки могут быть занесены в вены из лимфатических сосудов.
Способствует интравазации также «неполноценность» сосудов, снабжающих злокачественное новообразование. Их базальная мембрана имеет щели, дефекты и истончения, что позволяет раковым клеткам с лёгкостью ее преодолеть. Такая структура обусловлена снижением продукции компонентов базальной мембраны или повышенной активностью разрушающих ее протеаз.
Циркуляция раковых клеток в системе кровотока и экстравазация
При попадании в кровоток опухолевая клетка покрывается фибрином и тромбоцитами, формируя микротромбоэмбол с опухолевой «сердцевиной». Не все они переживают движение в кровяном русле. Разрушение раковых клеток может быть обусловлено иммунными механизмами, а также турбулентностью кровяного потока и механическим повреждением во время циркуляции. Но около 80% деформированных клеток всё-таки сохраняют способность к размножению.
Экстарвазация представляет собой выход опухолевых клеток из сосудов для формирования метастатического очага. В этом процессе задействованы те же ферменты, что и в инвазии через базальную мембрану.
Резюме
Вот что следует знать об инвазии опухолей:
- Инвазия — это проникновение раковых клеток через базальную мембрану ткани, из которой развилась опухоль;
- Инвазия свойственна только злокачественным новообразованиям;
- В инвазии участвуют лизирующие ферменты, которые способны разрушать как неклеточные структуры, так и связи между здоровыми клетками (например, выстилка сосудов);
- Явление инвазии лежит в основе метастазирования;
- Инвазия бывает индивидуальной и групповой, и последняя чаще обуславливает появление метастазов,
- Самые распространенные виды инвазивных опухолей — рак шейки матки и рак молочной железы.
Источник
Лечение инвазивного рака молочной железы и ее эффективность
В последние годы взгляд на объем хирургического вмешательства при первичных операбельных опухолях изменился. Радикальная мастэктомия была стандартной процедурой, с тех пор как Холстед опубликовал первую серию своих работ в 1894 г. Его концепция удаления единым блоком первичной опухоли вместе с подмышечными лимфоузлами была признана во всем мире. Этот метод лечения преобладал в течение приблизительно 50 лет, несмотря па недостаточно высокие показатели эффективности.
В дальнейшем неудовлетворенность стандартной радикальной мастэктомией усиливалась, и в последние два десятилетия возросла тенденция к менее радикальным хирургическим вмешательствам.
В 1992 г. American Colleges of Surgeons, Radiologists and Pathologist вместе с ACS и Society of Surgical Oncology начали изучать методики органосохраняющего лечения рака молочной железы (РМЖ). Многие ретроспективные, а также проспективные рандомизированные исследования подтвердили одинаковую эффективность результатов лечения больных с ранним РМЖ с помощью мастэктомии или органосохраняющей операции.
Результаты обсуждений были опубликованы в 1998 г. В 6 современных проспективных рандомизированных исследованиях мастэктомия сравнивалась с органосохраняющим хирургическим вмешательством в комбинации с лучевой терапией (ЛТ) при раке молочной железы (РМЖ) I и II стадий. ЛТ молочной железы (45—50 Гр) применялась во всех 6 исследованиях с бустом на ложе первичной опухоли в 5 из них.
Обязательным условием для органосохраняющей операции и лучевой терапии (ЛТ) было отсутствие опухолевых клеток в краях резекции. На протяжении более 18 лет ни в одном из исследований не обнаружены значимые различия между общей и безрецидивной выживаемостью при двух типах лечения. В исследованиях Milan I и NSABP В-06 у больных с наличием метастазов в лимфоузлах после мастэктомии и XT выживаемость не улучшалась.
В 5 из 6 исследований не было значительных различий в частоте рецидивов в оперированной молочной железе или грудной стенке после мастэктомии. В исследовании NCI отмечен значительно более высокий уровень местного рецидивирования при органосохраняющей лечении, но для включения в исследование требовалась резекция видимой опухоли.
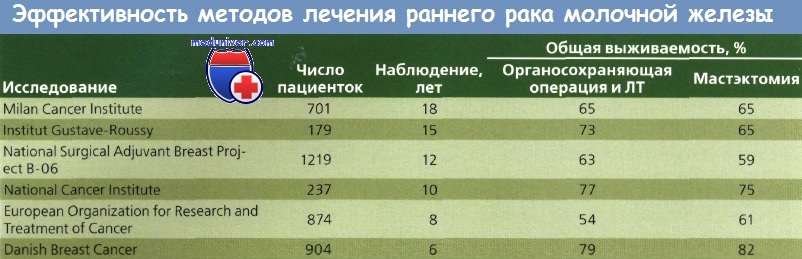
При метаанализе 7 из 9 проспективных рандомизированных исследований, сравнивавших органосохраняющее хирургическое вмешательство и ЛТ с мастэктомией, различий в выживаемости выявлено не было. Местное рецидивирование отмечено у 6,2 % больных после мастэктомии и у 5,9 % — после органосохраняющей операции. Различия в частоте рецидивов в противоположной молочной железе или вторичных злокачественных опухолей в оперированной железе не обнаружены.
Частота рецидивов в оперированной молочной железе после лечения колебалось от 3 до 19 %. В большинстве случаев при неэффективности органосохраняющего лечения может применяться мастэктомия, при этом 5-летняя выживаемость составляет 70 %. Мастэктомия не предотвращает местных рецидивов, частота которых может составлять 4 — 14 %.
Было проведено 6 рандомизированных исследований, сравнивавших органосохраняющее хирургическое вмешательство и такое же вмешательство в сочетании с ЛТ. Выбор терапии, объем хирургического вмешательства и ЛТ, использование адъювантной системной терапии в разных исследованиях варьировали. Несмотря на различия, общий коэффициент уменьшения частоты рецидивирования в молочной железе составил 84 % (диапазон 73—97 %) после лучевой терапии (ЛТ). Не удалось провести анализ подгруппы больных без эффекта от ЛТ.
Для оптимальной органосохраняющей операции на молочной железе необходим тщательный отбор больных, осуществляемый бригадой специалистов разного профиля. Выбор метода лечения должен основываться на данных анамнеза, физикального исследования, маммографии, гистологической оценке биоптата молочной железы и пожеланиях пациентки. Возраст (ни молодой, ни пожилой) не может быть противопоказанием к сохранению молочной железы. Втяжение кожи, соска или молочной железы может и не быть признаком локального прогрессирующего РМЖ и необязательно служит противопоказанием к сохранению молочной железы.
Для уточнения возможности проведения органосохраняющей операции необходимо предоперационное маммографическое исследование. Должно использоваться высококачественное, сертифицированное, специализированное маммографическое оборудование, определяющее объем поражения и возможное наличие нескольких очагов. Необходимо провести двустороннюю маммографию. При непальпируемых образованиях и микрокальцификатах органосохраняющие операции выполняются все чаще. Размер патологических очагов (по крайней мере, двух) должен быть указан.
Кожу молочной железы над опухолью нужно обследовать на предмет утолщения, по которому можно предположить поражение ее раком. Если есть микрокальци-фикаты, необходимо определить их протяженность в пределах или вне образования, описать их расположение и распределение, особенно если они — единственный признак опухоли.
Необходимо оценить различные патологические находки, которые могут быть факторами риска рецидива рака молочной железы (РМЖ). Инвазия в кровеносные или лимфатические сосуды, некроз опухоли и воспалительный инфильтрат повышают риск рецидивирования (10—15 % в течение 5 лет). У больных с метастазами в лимфоузлах нет повышенного риска рецидивирования РМЖ после органосохраняющей операции и ЛТ; однако у больных после мастэктомии число метастазов в лимфоузлах коррелирует с частотой рецидивирования опухоли в грудной стенке.
Более низкая частота рецидивирования при органосохраняющей операции и облучении может быть следствием комбинированного эффекта XT и тамоксифена. Крупный внутрипротоковый очаг может быть связан с высоким риском рецидивирования. Риск может быть увеличен при наличии значительной остаточной опухоли после удаления видимых очагов. Риск рецидивирования у этих больных уменьшается при отсутствии опухолевых клеток в краях резекции. По-видимому, крупный внутрипротоковый очаг служит показателем того, что заболевание более тяжелое, чем предполагалось до операции.
При наличии опухолевых клеток в краях резекции следует расширить объем операции. В случае повторного обнаружения опухолевых клеток наиболее целесообразно провести мастэктомию. Gage и соавт. показали различную частоту рецидивирования опухоли в течение 5 лет после резекции: 3 % при отсутствии опухолевых клеток в краях резекции, 9 % при наличии отдельных опухолевых клеток и 28 % при наличии опухолевых клеток по всей линии резекции.
Последние данные подтверждают, что системная терапия может уменьшить 5-летний уровень рецидивирования рака молочной железы (РМЖ) у пациенток с наличием опухолевых клеток в краях резекции. Состояние краев резекции — вероятно, самый важный аспект гистологической оценки операционного материала, если изначально планировалась орга-носохраняющая операция.
LCIS — это случайная находка (в противоположность DCIS); он считается маркером повышенного риска рака молочной железы (РМЖ) в будущем, но не служит показанием для расширения объема операции при наличии опухолевых клеток в краях резекции. Повышенный риск относится к обеим молочным железам и остается па протяжении жизни.

Очевидно, что есть как абсолютные, так и относительные противопоказания к органосохраняющим операциям и лучевой терапии (ЛТ). Беременность считается абсолютным противопоказанием к ЛТ. Альтернативой может быть послеродовая ЛТ, что зависит от срока беременности во время установления диагноза. Женщины с двумя или более первичными опухолями в разных квадрантах либо с диффузными характерными микрокальцификатами не рассматриваются как возможные кандидатки для органосохраняющего хирургического вмешательства. Наличие опухолевых клеток в краях резекции после расширения объема операции, а также предшествующая ЛТ молочной железы служат абсолютным противопоказанием к органосохраняющей операции.
Относительными противопоказаниями могут быть коллагенозы в анамнезе (склеродермия или системная красная волчанка), т. к. эти больные плохо переносят ЛТ. Ревматоидный артрит не считается противопоказанием. Размер опухоли не есть абсолютное противопоказание, хотя крупная опухоль в небольшой молочной железе, адекватная резекция которой может привести к косметическому дефекту, может быть относительным противопоказанием. Семейный РМЖ не влияет на выживаемость.
Тенденции проведения менее радикальных операций появились после введения метода удаления молочной железы и подмышечных лимфоузлов без грудных мышц. Было показано, что простая мастэктомия с последующей ЛТ приводит к таким же результатам выживаемости, как и радикальная мастэктомия. В настоящее время проходит много рандомизированных исследований, но ограничения этического и юридического характера затрудняют получение значительного количества данных. В большинстве исследований графики выживаемости сравнивались с исследованиями, основанными на радикальной мастэктомии по Холстеду.
Важно, что все менее травматичные процедуры приводят к подобным конечным результатам, но ни один не превзошел результаты, полученные при радикальной мастэктомии. Соответственно, многие сторонники радикальной мастэктомия по Холстеду будут продолжать применять этот метод до появления альтернативы, при которой 10-летняя выживаемость будет лучше.
В некоторых исследованиях продемонстрированы благоприятные результаты органосохраняющего лечения рака молочной железы (РМЖ), но не всем больным показан этот метод, заключающийся в минимальном хирургическом вмешательстве и послеоперационной ЛТ. Hellman описал 255 больных РМЖ I и II стадий, получающих такое лечение. У 97 % женщин с I стадией заболевания и 87 % — со II стадией проведена резекция опухоли. Частота выживаемости составила 93 % при I стадии и 84 % — при II.
После удаления опухоли проводили лучевую терапию (ЛТ) всей молочной железы (45—50 Гр), всего 23 сеанса в течение 5 нед., и дополнительное облучение области первичной опухоли (20—22 Гр) с использованием интерстициального 192Ir. Удаление опухоли рекомендуется при ее диаметре более 2 см. Послеоперационная ЛТ предположительно должна приводить к 80—85%-й частоте локального контроля со сравнимой выживаемостью.
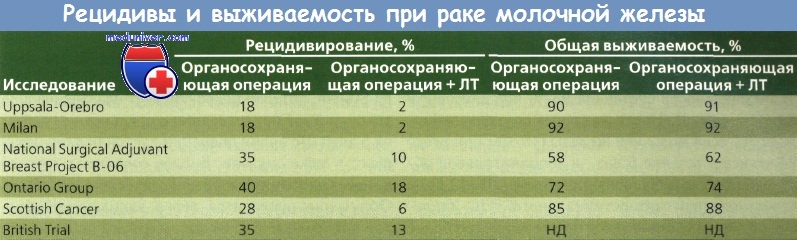
Montague описал 1073 пациентки с благоприятным результатом лечения рака молочной железы (РМЖ), получавших лечение в M.D. Anderson Hospital между 1955 и 1980 г. У 355 больных этой группы проведено органосохраняющее хирургическое вмешательство и ЛТ, а у 728 — только радикальная или модифицированная радикальная операция. Частота местного регионарного рецидивирования при органосохраняющей операции составила 4,9 %, после радикальной или модифицированной радикальной мастэктомии — 5,6 %. В целом значимых различий в уровне безрецидивной выживаемости в течение 10 лет в двух группах не обнаружено.
Хотя это исследование не было рандомизированным, его результаты согласуются с данными других исследований.
Lichter и соавт. из NCI сообщили о рандомизированном исследовании, проведенном в 1992 г., в котором мастэктомия сравнивалась с органосохраняющей операцией при РМЖ I и II стадий. 237 женщин были разделены на две группы: в одной проведена мастэктомия, в другой — эксцизионная биопсия опухоли и ЛТ. Всем женщинам в обеих группах выполнена полная подмышечная лимфодиссекция; больные с метастазами в лимфоузлах в обеих группах дополнительно получали циклофосфамид и доксорубицин каждые 28 дней в течение 1 года и тамоксифен 40 мг/сут в течение 5 лет.
Общая и безрецидивная выживаемость при двух видах лечения значительно не отличались. Авторы также суммировали результаты 6 крупных проспективных рандомизированных исследований с участием более 3800 пациенток, в которых сравнивали мастэктомию и лампэктомию в комбинации с ЛТ при лечении РМЖ I и II стадий. В результате этих исследований были сделаны такие же выводы в отношении безрецидивной выживаемости. Таким образом, врачи могут теперь смело рекомендовать лампэктомию в сочетании с ЛТ больным РМЖ I и II стадий, т. к. этот метод лечения оказался эквивалентным мастэктомии по выживаемости и оптимальному локальному и регионарному контролю.
В мае 2002 г. Управление по контролю за качеством пищевых продуктов и лекарственных средств США (FDA) одобрило MammoSite Radiation Therapy System, которая подразумевает назначение внутриполостной брахитерапии в предписанных дозах на 5 дней. Во время операции пустой баллон помещают в ложе опухоли. Баллон соединен с трубкой и может наполняться физиологическим раствором. Облучение проводится через наполненный баллон в течение 1—5 дней, затем баллон опорожняют и извлекают. Время ЛТ сократилось с традиционных 6 нед. до 5 дней. Эта технология находится в стадии разработки, и критерии включения больных для этого метода ЛТ пока изучаются.
– Также рекомендуем “Хирургическое лечение рака молочной железы и ее эффективность”
Оглавление темы “Рак молочной железы”:
- Схема оценки маммограммы. Категории оценки результатов маммографии
- Стереотаксическая пункционная биопсия (СПБ) молочной железы
- Диагностика стадии рака молочной железы и их критерии
- Тамоксифен для профилактики рака молочной железы и его эффективность
- Лечение протокового рака in situ молочной железы (DCIS) и ее эффективность
- Лечение долькового рака in situ молочной железы (LCIS) и ее эффективность
- Лечение инвазивного рака молочной железы и ее эффективность
- Хирургическое лечение рака молочной железы и ее эффективность
- Адъювантная терапия рака молочной железы и ее эффективность
- Подавление функции яичников при раке молочной железы и ее эффективность
Источник
