Что такое расслоение сосудов

Дата публикации: 14.05.2018
Дата проверки статьи: 29.11.2019
Расслоение кровеносных сосудов возникает из-за нарушения целостности сосудистой стенки и образования ложных токов крови между ее слоями. Чаще поражает крупные сосуды — аорту, сонную артерию и ее ветви, сосуды головного мозга. Диагностикой и лечением диссекции кровеносных сосудов занимается сосудистый хирург.
Причины и виды диссекции (расслоения) кровеносных сосудов
Чаще всего диссекция возникает на фоне аневризмы — мешковидного или веретенообразного расширения просвета сосуда с истончением ее стенки. При это происходит надрыв эндотелиальной выстилки и между ней и мышечной стенкой начинает циркулировать кровь. Расслоение может быть острым, с нарушением кровотока в сосуде или разрывом его стенки и хроническим, которое протекает практически бессимптомно. В зависимости от локализации различают:
- расслоение аорты — грудной (восходящего, дуги и нисходящего отделов) и брюшной;
- расслоение сонной артерии и ее ветвей;
- расслоение сосудов головного мозга;
- расслоение сосудов органов брюшной полости, чаще всего брыжеечной артерии;
- расслоение магистральных сосудов конечности;
- расслоение сосудов других органов.
Симптомы диссекции (расслоения) кровеносных сосудов
При хронической диссекции заболевание протекает бессимптомно, могут быть периодические тянущие боли или неприятные ощущения в области пораженного сосуда или бассейне его кровоснабжения. При остром расслоении характерны:
- острая, раздирающая боль в голове, груди, конечности или полости живота;
- бледность, шок, потеря сознания.
Если расслоение сопровождается разрывом крупного сосуда, для спасения жизни больного требуется немедленная операция.
Методы диагностики
Расслоение обычно случайно выявляют при обследовании либо диагностируют как неотложное состояние. Для раннего выявления диссекции кровеносных сосудов в “ЦМРТ” применяют:
К какому врачу обратиться
Диагностикой и лечением диссекции кровеносных сосудов занимаются сосудистые хирурги, а также неврологи, кардиологи, хирурги и реаниматологи.
Как лечить диссекцию (расслоение) кровеносных сосудов
При расслоении крайне желательно лечение в плановом порядке, так как при экстренной операции счет идет на минуты и секунды. Небольшая диссекция может быть оставлена под наблюдением врача, в остальных случаях показано восстановление сосудистой стенки. В “ЦМРТ” дополнительно применяют:
При отсутствии лечения возможен разрыв истонченной стенки сосуда с массивным кровотечением, что может привести к смерти больного.
Рекомендуется регулярное профилактическое обследование у врача для раннего выявления возможных заболеваний сосудов.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Панина Валентина Викторовна
Актриса, заслуженная артистка РСФСР
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Открыть скан отзыва
Сергей Шнуров
Российский рок-музыкант, киноактёр, телеведущий и художник.
Ц. М. Р. Т. «Петроградский» спасибо!
Спасибо огромное за такое хорошее, професиональное обслуживание в вашей клинике. Приятно, комфортно! Прекрасные люди, прекрасные условия.
Открыть скан отзыва
Русанова
Хочу поблагодарить сотрудников за внимательное и доброжелательное отношение. Хорошо, что такая клиника есть хотя бы у Вас.
Открыть скан отзыва
Все очень грамотно, очень вежливое обслуживание. Буду рекомендовать эту клинику друзьям. Успехов!!!
Открыть скан отзыва
Кузнецов В.А.
Очень отзывчивый администратор. Вежливая, культурная, добрая.
Открыть скан отзыва
Храброва В.Е.
Выражаю большую признательность администратору Кристине и Ринату Чубарову за внимательное и доброжелательное отношение при проведении обследования желаю, чтобы было больше такого персонала, что в наши дни редкость.
Открыть скан отзыва
Выражаю огромную благодарность Екатерине Корневой за терпение, профессионализм, доброту и фантастическое отношение к пациентам.
Большое спасибо за консультацию и обследование… Очень вежливо, доступно и подробно объяснила ход и результат.
Источник
Сосудистые патологии, хотя и не выделяются в отдельную категорию расстройств, часто оказываются изолированными.
Нарушения, затрагивающие крупнейшую артерию человеческого организма смертельны в большинстве случаев. Требуется немедленное лечение. Проблема в том, что не всегда можно заподозрить неладное достаточно быстро.
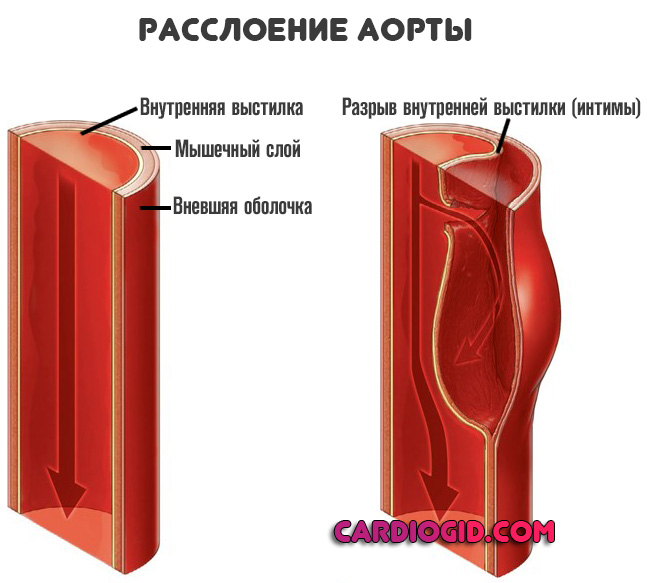
Расслоение аорты — это нарушение целостности сосуда без деструкции (разрыва) ее внешнего слоя. В норме артерия имеет 3 структуры: внутреннюю выстилку, средний мышечный пласт и серозную внешнюю оболочку.

Процесс прогрессирует постепенно. По мере его развития обнаруживается разрушение внутреннего слоя, затем болезнь может на некоторое время остановиться. Но исход всегда один — разрыв аорты, массивное кровотечение и смерть в считанные секунды.
Симптомы возникают сравнительно поздно, когда процесс в самом разгаре, что делает раннюю диагностику случайной.
Учитывая недостаточную информированность пациентов, отсутствие внимания к собственному здоровью, становится понятно, откуда столь высокая летальность (погибает до 70% больных).
Механизм развития
В основе лежит снижение эластичности или органические, клеточные изменения структур аорты. Ткани размягчаются, легко поддаются деструкции. Обычно речь о врожденных факторах, в 20% ситуаций имеет место приобретенная причина патологического процесса.
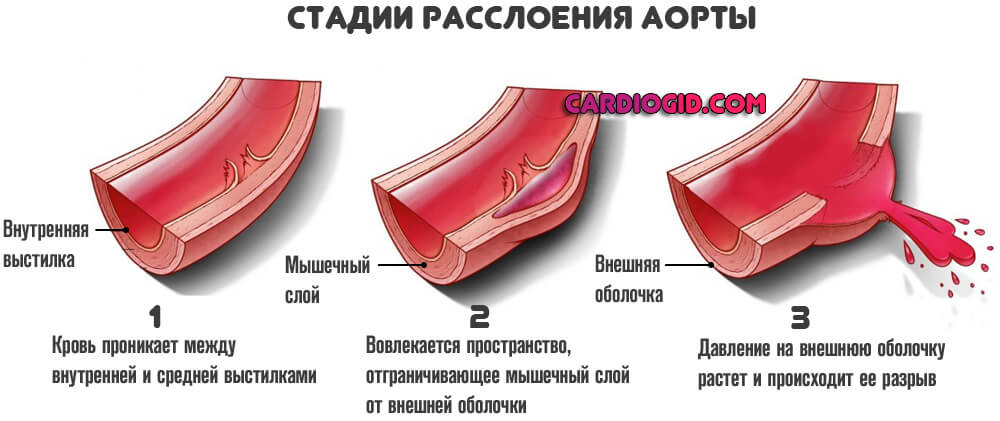
Расстройство формируется постепенно. Стремительного разрыва не наблюдается. Сначала кровь проникает между внутренней и средней выстилками (диссекция). Затем вовлекается пространство, отграничивающее мышечный слой от внешней оболочки.
Давление на серозную структуру растет стремительно. На такие нагрузки она не рассчитана. Наступает разрыв, массивное кровотечение.
Часто пациент не успевает понять сути. Последнее, что чувствует человек — резкая боль на уровне грудины. Затем сознание теряется, наступает смерть.
Разница между расслоением и отслоением
Не стоит путать термины. Есть схожее по звучанию отслоение аорты сердца. Это хирургическое понятие. Оно используется для обозначения мобилизации сосуда. То есть его отграничения от других тканей и перемещения в операционное поле.
Ничего общего с неотложным состоянием такое понятие не имеет. Отслойка термин также сторонний, к аорте его вообще не применяют.
Классификация
Типизация патологического процесса проводится по множеству оснований. Они имеют значение для практикующих специалистов и теоретиков, но мало, что говорят пациенту. Все же стоит ознакомиться с некоторыми распространенными вариантами. Критериев несколько.
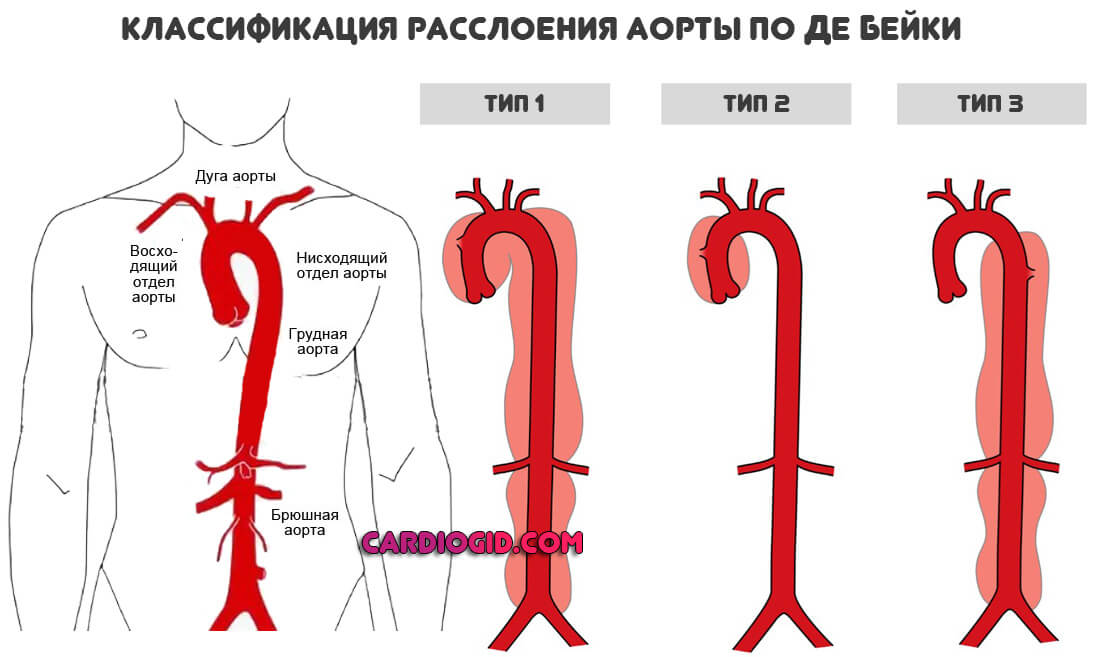
Локализация нарушения. Сложная для восприятия. Основная — классификация по Де Бейки. Согласно ей, называют три формы нарушения:
- Первый тип. Начало расслоение берет в восходящем отделе аорты, распространяется на брюшной и грудной. Считается едва ли не самым тяжелым видом, поскольку площадь деструкции велика. Симптомы характерные. Возникают рано.
- Второй тип. Локализация идентичная. Но вовлекается только дуга и восходящий отдел. Участок достаточно отграничен, потому операционное поле хорошо видно, что и позволяет добиться высоких результатов терапии.
- Возможно распространение патологического процесса только на нисходящие структуры. Признаки почти не обнаруживаются даже на выраженной стадии. До того момента, пока не станет слишком поздно. Это третий тип.
Методика подразделения используется хирургами для выявления точной локализации, распространенности расстройства, планирования вмешательства.
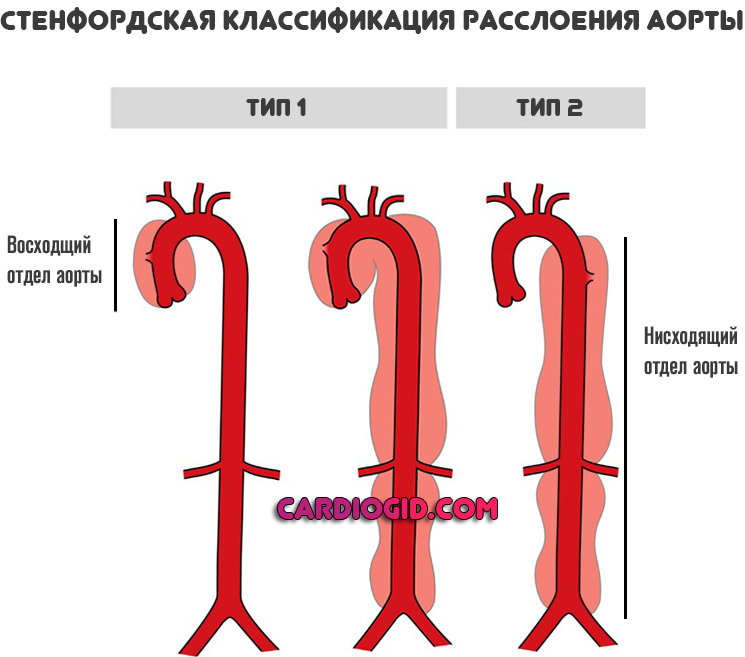
Есть упрощенная Стенфордская классификация. Она называет только расслоение восходящего отдела аорты и нарушение целостности нисходящей части.
Используется и классификация по продолжительности патологического процесса:
- Острое расслоение. От момента начала аномальных трансформаций до окончания второй недели. Не сопровождается какими бы то ни было симптомами, что делает диагностику почти невозможной. Жалоб нет, отсутствует и повод для обращения к врачу.
- Подострая форма. От 2 недель до 2 месяцев. Признаки минимальные, неспецифичные. Вроде распирания в грудной клетке, слабости, нестабильности артериального давления. В любой момент может наступить неотложное состояние и гибель больного.
- Хронический тип. До полугода. Клиника минимальная.
Внимание:
Мало кто переживает первые же 20-30 дней. Обычно 70% больных погибает в начальные 10 суток от старта. Пик приходится на неделю.
Можно типизировать нарушение в зависимости от стадии:
- Диссекция аорты — проникновение крови между внутренней выстилкой и мышечным слоем.
- Второй этап процесса сопровождается попаданием жидкой ткани на границу мускульных структур и серозной оболочки.
- Последняя фаза — разрыв сосуда и массивное кровотечение.
Симптомы в зависимости от формы
Признаки отличаются только при оценке острого и хронического типа. Локализация не дает специфики.
Неотложное состояние
Сопровождается выраженной клиникой.
- Невыносимая боль в грудной клетке, чуть ниже шеи или в области между лопаток. Сопровождается давящими ощущениями, прострелами, распиранием в пораженном участке. Возникает внезапно, в один момент.
- Слабый пульс, предобморочное состояние, повышенная потливость и бледность кожных покровов, цианоз носогубного треугольника. Подобные реакции типичны и для заболеваний сердца, потому понять сразу, что произошло, невозможно. Коллапс приводит к терминальной фазе, смерти больного. Если не оказать первую помощь.
- Стремительный скачок артериального давления. На 30-50 мм ртутного столба в короткие сроки. За несколько минут. Это опасно само по себе. Есть риск инсульта или инфаркта. Затем, по мере прогрессирования нарушения гипертензия сменяется глубоким, критическим падением показателя артериального давления.
- Одышка. Выраженная.
- Тахикардия. Которая по мере приближения коллапса сменяется обратным процессом.
Это типичные признаки. Есть и более редкие симптомы расслоения аорты, которые встречаются у 2-20% пациентов.
Среди них:
- Нарушения периферического кровотока. Страдают ноги, руки. Сопровождаются болью, бедностью кожи, ощущением бегания мурашек, как будто конечности затекли.
- Почечная недостаточность. Отсутствие мочи или стремительное снижение количества диуреза, болевой синдром в области поясницы.
- Дискомфорт в животе, метеоризм, понос или запор (намного чаще) при развитии ложных болезненных позывов на опорожнение (тенезмы). Причина — в падении скорости и эффективности кровотока в пищеварительном тракте. Крайне редкое явление, но возможно и такое.
- Цереброваскулярная недостаточность. Не обязательно инсульт. Вероятна транзиторная ишемия. Сопровождается головной болью, дезориентацией в пространстве, снижением рефлексов, очаговой неврологической симптоматикой.
- Инфаркт или временные нарушения трофики миокарда. Боли в грудной клетке, увеличение ЧСС, прочие признаки.
- Часто возникают обмороки. Они могут перейти в кому, из которой пациента уже не вывести.
Хроническая форма
Клиническая картина вялая, потому как нарастает она постепенно. Продолжительность развертывания полного симптоматического комплекса — около дня-двух.
Проявления таковы:
- Боли в животе. На уровне надчревной области, чуть ниже. Может быть разлитой, без четкой локализации. Сопровождается метеоризмом, тошнотой, поносами. Запорами (нарушениями стула). Обнаруживаются тенезмы. Дискомфортные позывы к дефекации без результата.
- Боли в грудной клетке. В данном случае локализация дискомфорта зависит от расположения участка расслоения. Восходящая часть — место чуть под шеей, дуга и ниже — между лопатками и т.д. Возможны неприятные ощущения в брюшной полости. Типичный признак расслоения аорты.
- Дисфагия, нарушения процесса говорения, вплоть до полного исчезновения голоса. Обуславливаются компрессией нервов, участвующих в проведении импульсов от головного мозга.
- Стенокардические боли. Возникают резко, отличаются высокой силой, пульсируют в такт биению сердца.
- Потемнение в глазах, одышка, нарушения сознания, синкопальные состояния. Обуславливаются все той же причиной — острое ослабление кровообращения головного мозга, трофики (питания) кардиальных структур по коронарным артериям.
- Отеки. Обычно периферические. Страдают нижние конечности.
- Бледность кожных покровов. Также кончиков пальцев, ногтей, слизистых оболочек.
Вне зависимости от клинической картины, вероятность гибели всегда примерно одинакова. Роль играет расположение очага.
Максимальный риск наблюдается в первые 7 дней (60% фатальных итогов). В перспективе месяца — порядка 80%. Около 40% людей умирают еще до диагностики.
Шансов на спонтанное излечение нет. Летальный исход — единственно возможный. Требуется оперативное вмешательство.
Причины
Как было сказано, основу составляют врожденные патологии. Какие именно:
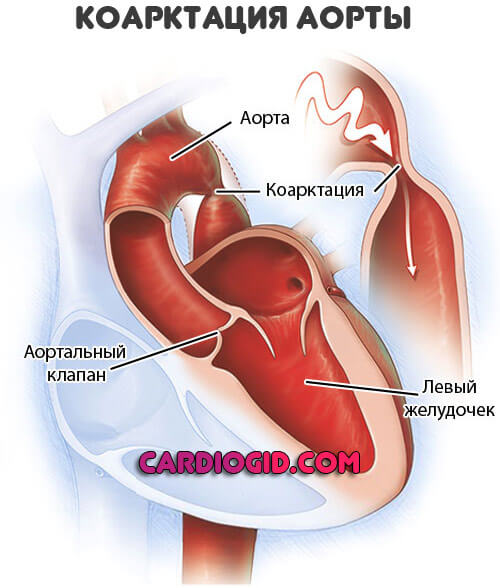
- Коарктация аорты. Сужение артерии на определенном участке. Сопровождается массой прочих симптомов и требует лечения сама по себе. Аорта не всегда начинает расслаиваться.
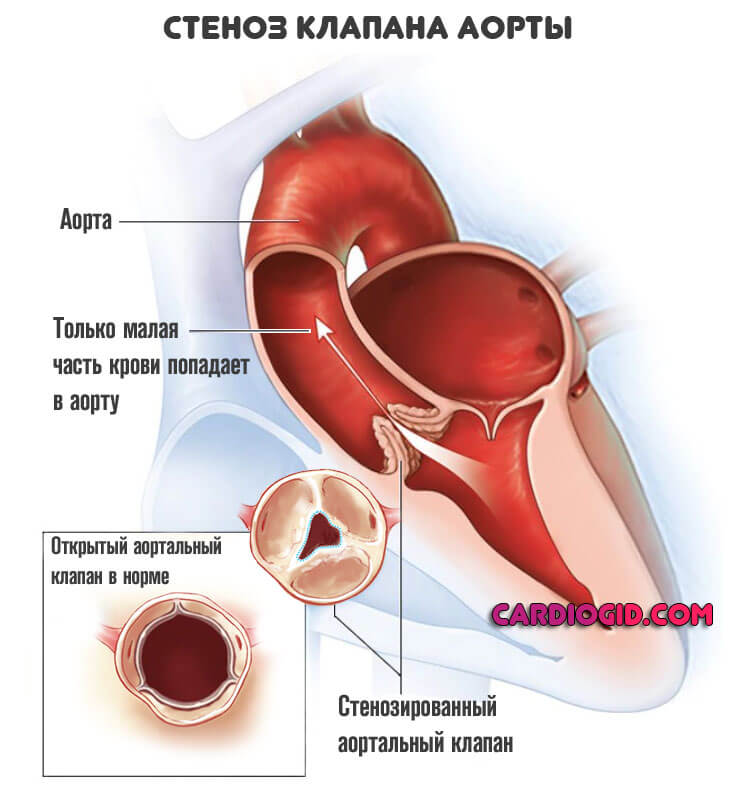
- Стеноз аортального клапана. Приводит к росту давления в крупнейшем сосуде человеческого организма. В зависимости от прочих факторов, может закончиться аневризмой, спонтанным разрывом или рассматриваемым состоянием.
Есть и более редкие отклонения. Генетического, наследственного характера. Синдромы Элерса, Морфана.
Приобретенные причины многочисленны:
- Беременность, тяжелый токсикоз. Обычно поздняя гестация, с первым ребенком. Относится к возможным осложнением у «старородящих» женщин. Вероятность не выше 3-5%.
- Ятрогенный фактор. Связанный с действиями врачей по обследованию. Обычно после введения катетера в аорту.
- Травмы грудной клетки. Переломы, сильные ушибы. Вероятность также не велика, потому как скелет надежно прикрывает мягкие ткани.
- Аортит. Воспаление стенок артерии инфекционного, грибкового, намного реже аутоиммунного происхождения. Встречается нечасто. Примерно в 3% всех описанных случаев.
- Проведенные операции. В качестве маловероятного осложнения.
- Гипертоническая болезнь. Текущая длительно, с высокими. Стабильными показателями артериального давления.
- Атеросклероз аорты. Также продолжительный, на фоне стеноза или закупорки сосуда холестериновой бляшкой, ее кальцификацией. Корреляции между длительностью патологического процесса и вероятностью неотложного состояния как таковой нет.
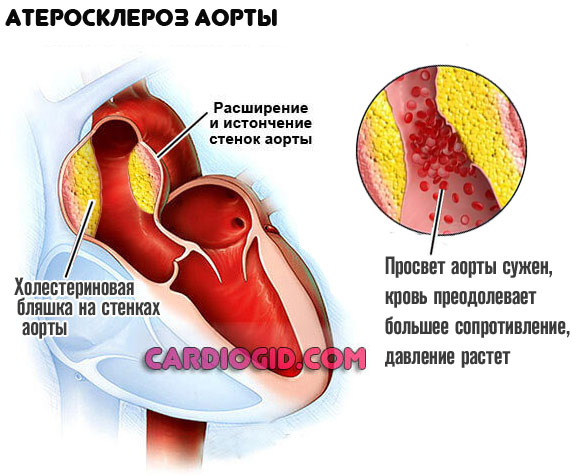
Причины используются врачами для выявления этиологического фактора, т.е. происхождения болезни. Без устранения этого момента полноценного лечения быть не может. Вероятен рецидив или раннее осложнение после проведенной операции.
Диагностика
Проводится срочно. Времени на длительные раздумья нет. Основная проблема — в недостаточной компетентности, осведомленности докторов.
Качественно обнаружить патологический процесс может сосудистый хирург. Таковых огромный дефицит в условиях провинциальных поликлиник по России и странам бывшего Союза. А доктора общего профиля не имеют достаточного опыта и уровня квалификации.
Рекомендуется обращаться к хирургу и максимально подробно излагать жалобы. Это позволит доктору сложить в голове четкую клиническую картину.
В обязательном порядке проводится сбор анамнеза.
Прочие методы:
- Измерение артериального давления (обнаруживается перепад на двух руках более чем в 10 мм ртутного столба).
- Аускультация. Выслушивание сердечных тоном. Обнаруживаются синусовые шумы.
- Рентгенография грудной клетки. С прицельной визуализацией аорты. Также требуется высокий уровень профессионализма врача и его ассистента.
- Ультрасонография. Основная методика диагностики.
- Обязательно проводится МРТ. Возможность нужно изыскать в короткие сроки. Позволяет визуализировать каждый миллиметр обследуемых тканей.
К прочим способам прибегать времени нет. Это необходимый минимум. Можно управиться буквально за сутки. Потому обследование в идеале проходить в условиях стационара.
Но ни пациент, ни врач не знают о необходимости госпитализации. Драгоценное время теряется, риски растут.
Поскольку возможность высокотехнологичных исследований мало, где присутствует, приходится ограничиваться УЗИ и рентгеном. Чего обычно хватает для установления диагноза, если врачи проявляют достаточно внимания.
Лечение
Терапия строго хирургическая. Срочная. Медлить нельзя. В редких случаях удается стабилизировать состояние без подобного вмешательства и так вести пациента годами (хронические формы). Все же радикальный способ остается золотым стандартом.
Проводится открытым доступом. Суть — в протезировании пораженного участка расслоившейся аорты по всей протяженности структуры.
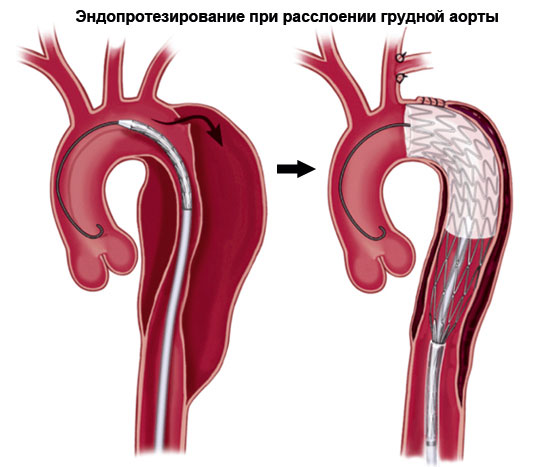
Это трудное вмешательство, потому проводится оно далеко не везде, требует высокого уровня профессионализма докторов.
По окончании показано проведение медикаментозной терапии. Потому как первопричина никуда не девается. Возможна провокация рецидива или же расслоения аорты в другой локализации.
Этиотропная терапия зависит от патологического процесса-провокатора.
Обязателен контроль артериального давления (используются бета-блокаторы, антагонисты кальция, ингибиторы АПФ для снижения показателя), частоты сердечных сокращений (при наличии функциональных и органических расстройств применяются кардиопротекторы вроде Милдроната, гликозиды — Дигоксин, антиаритмические по показаниям — Хинидин).
Помимо назначают статины для выведения холестерина и растворения уже сформировавшихся бляшек — Аторис, прочие. Антиагреганты для нормализации текучести крови (Аспирин Кардио, Гепарин).
Некоторые патологии сами по себе требуют оперативного лечения: пороки, запущенные формы атеросклероза.
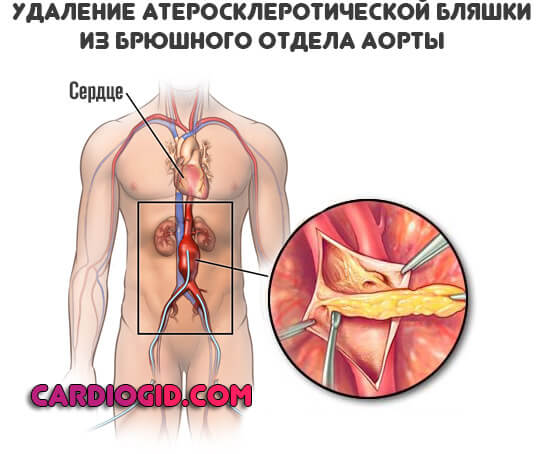
Вопрос, проводиться ли хирургическую коррекцию параллельно устранению расслоения или планировать отдельный акт — решается врачами.
По окончании обязательна коррекция рациона (минимум соли, до 7 граммов в день, жиров животного происхождения, жареного, копченого, полуфабрикатов и консервов).
Сон не менее 7 часов за ночь, адекватная физическая активность, на уровне прогулок на свежем воздухе.
Никакого курения. Спиртного. Тем более наркотиков. Запрещен самостоятельный прием любых препаратов. Только по показаниям.
Прогноз
Вопрос уже затрагивался. Смерть наступает в первые двое суток наиболее часто. В течение недели начальный пиковый период заканчивается.
Прожить свыше года удается только 15% больным, это большое везение, нельзя говорить о закономерности. Чистая случайность.
После проведенной оперативной терапии выживаемость составляет 89-90%, прочие ситуации приходятся на осложнения, но смерть все рано наступает сравнительно редко.
Что касается сохранения трудоспособности — физическая профессиональная деятельность исключена. Нужно пересматривать сферу приложения усилий.
Возможность обслуживать себя в быту ограничена только в ранний период реабилитации (около 6 месяцев от операции).
Возможные осложнения
Ключевое — разрыв аорты, массивное кровотечение и гибель за считанные секунды.
Несколько реже встречаются инфаркт, инсульт (второй по частоте), асистолия (остановка сердца).
Гибель выступает основным последствием и логичным завершением расстройства.
В заключение
Расслоение аорты — неотложное состояние. Оно протекает тихо, коварно на ранних этапах. Не дает распознать себя до момента, когда времени становится в обрез.
При грамотном подходе к диагностике и лечению есть все шансы остаться в живых без особых потерь ни в сфере активности, ни в других областях.
Источник
