Дезадаптивное ремоделирование сердца и сосудов это
В
Республике Беларусь обычно используют
классификацию ХСН, предложенную Н.Д.
Стражеско и В.Х.Василенко в 1935г.
Стадия
I.
Признаки ХСН (одышка,
сердцебиение, слабость) появляются
только при физической нагрузке и
исчезают в покое.
Стадия
II
А. Основным
признаком является наличие застойных
явлений в одном из кругов кровообращения.
Стадия
II
Б. Имеются
глубокие нарушения гемодинамики.
Выжженные признаки нарушения гемодинамики,
застой по обоим кругам кровообращения.
Симптоматика ХСН возникает в покое.
Стадия
III
– конечная дистрофическая с глубокими
необратимыми нарушениями обмена веществ
и изменениями в органах (цирроз печени,
кахексия, почечная недостаточность).
Для
объективизации стадии ХСН приводится
приложение 1, определяющее понятие
бессимптомной дисфункции, адаптивного
и дезадаптивного ремоделирования
сердца.
Приложение
1. Характеристика функции, дисфункции,
адаптивного и дезадаптивного
ремоделирования сердца.
Определение
ремоделирования сердца (М. Pffefer
в модификации Ю.Н. Беленкова).
Ремоделирование
сердца – структурно-геометрические
изменения левого желудочка, включающие
в себя процессы гипертрофии миокарда
и дилатации сердца, приводящие к изменению
его геометрии и нарушению систолической
и диастолической функции.
Бессимптомная
дисфункция ЛЖ (соответствует I
стадии)
Симптомы
ХСН в покое и при обычных
нагрузках отсутствуют.Систолическая
дисфункция: ФВ ЛЖ<45% и/или
конечно-диастолический размер (КДР)
ЛЖ >5,5 см (индекс конечного диастолического
размера (ИКДР) ЛЖ >3,3 см/м2).Диастолическая
дисфункция: ТМЖП (толщина межжелудочковой
перегородки)
+ ТЗСЛЖ (толщина задней стенки ЛЖ) –
К2 >1,3 см и/или ТЗСЖ >1,2 см и/или
гипертрофический
тип спектра трансмитрального доплеровского
потока (ТМДП) (Е/А< 1,0).При
этом относительная толщина стенок ЛЖ
(ТМЖП+ТЗСЛЖ/КДР) не отличается от нормы
и составляет > 0,45.Индекс
сферичности ЛЖ в систолу (отношение
короткой оси ЛЖ к
длинной оси
ЛЖ)
не отличается от нормы( <0,70).
Адаптивное ремоделирование лж (соответствует iiа стадии)
Симптомы,
соответствующее IIА
стадии.Систолическая
дисфункция (см. в I
стадии) + индекс сферичности ЛЖ в систолу
>
0,70 и/или относительная толщина стенок
ЛЖ >
0,30 и <0,45.Диастолическая
дисфункция (см. в I
стадии) + псевдонормальный тип спектра
ТМДП
>1,1и <2,0.
Дезадаптивное ремоделирование лж (соответствует iiб стадии)
Симптомы
соответствующее II
Б стадии.Систолическая
дисфункция (см. в I
стадии) + индекс сферичности ЛЖ в систолу
>
0,80 и/или относительная толщина стенок
ЛЖ <
0,30.Диастолическая
дисфункция (см. в I
стадии) + рестриктивный тип спектра
ТМДП
>2,0.
По
классификации
Нью-Йорской кардиологической ассоциации
(NYHA),
предложенной в 1964 году, выделяют 4
функциональных класса ХСН.
I
функциональный класс (ФК I)
– бессимптомная
дисфункция левого желудочка сердца.
Обычная физическая нагрузка не вызывает
симптоматики СН.
II
функциональный класс (ФК II).
Легкое
ограничение физической активности.
Обычная физической нагрузка вызывает
утомление, одышку, слабость.
III
функциональный класс (ФК III).
Выраженное
ограничение физической активности:
признаки ХСН возникают при незначительных
(менее обычных) нагрузках.
IV
функциональный класс (ФК IV).
Признаки СН имеются в покое и усиливаются
при нагрузке.
Тест
6-минутной ходьбы
широко
используется в последние годы в
международной практике и позволяет
оценить толерантность пациента к
физическим нагрузкам, используя
минимальные технические
средства. Суть его заключается в том,
что нужно измерить, какую дистанцию в
состоянии
пройти пациент в течение 6 минут. Для
этого требуются лишь часы с секундной
стрелкой
и рулетка. Проще всего заранее разметить
больничный или поликлинический коридор
и попросить пациента двигаться по нему
в течение 6 минут. Если пациент пойдет
слишком быстро и вынужден будет
остановиться, эта пауза, включается в
6 минут. В итоге определяется физическая
толерантность
больного к нагрузкам. Каждому ФК ХСН
соответствует определенная дистанция
6-минутной
ходьбы:
1 ФК – 426 – 550 м;
2 ФК – 300-425 м;
3 ФК – 150 – 300 м;
4 ФК – менее 150 м.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Комментарии
Опубликовано в журнале:
“Российский кардиологический журнал”
»» № 3’99
ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ Каленич О.
Институт Кардиологии, Кишинев, Республика Молдова (директор – проф. М. Попович)
Резюме
Проведено ультразвуковое и ангиографическое обследование 75 больных с диагнозами миокардита, подтвержденного данными патоморфологического исследования биоптатов, полученных с помощью прижизненной эндомиокардиальной биопсии.
Установлено, что ремоделирование миокарда является ключевым звеном в патогенезе развития недостаточности кровообращения при миокардите. Данный процесс характеризуется первоначальным поражением левого желудочка с последующим вовлечением правых отделов сердца. Признаки ремоделирования миокарда (изменение геометрии сердца, преобладание дилатации над гипертрофией миокарда) возникают на начальных стадиях миокардита и прогрессируют на стадии хронического воспаления.
Ключевые слова: миокардит, недостаточность кровообращения, ремоделирование миокарда.
Одним из осложнений многих заболеваний сердечно-сосудистой системы является сердечная недостаточность. Несмотря на снижение смертности от сердечно-сосудистых заболеваний (ССЗ) в развитых странах, в настоящее время отмечается стойкая тенденция к увеличению показателей смертности от недостаточности крообращения (НК).
Ежегодная смертность в Европе составляет 10% при недостаточности кровообращения I ф.к. (NYHA), 15% – при НК – II и III ф.к. и 40-50% – при НК IV ф.к. В 8-13% случаев причиной НК является миокардит [6]. Ранее разработанные схемы патогенеза развития НК при миокардитах основывались на результатах патоморфологических исследований, а основная роль в них отводилась первичному повреждению миокарда [7].
Целью нашего исследования была оценка еще одного звена в патогенезе развития НК – ремоделирования сердца при миокардитах.
Материал и методы исследования
Было проведено исследование 75 больных с диагнозом острого и хронического миокардита (средний возраст 46+/-2 года). Диагноз был выставлен на основании данных анамнеза, клинических и инструментальных методов исследований. У всех больных было проведено ЭКГ в 12 отведениях на аппарате Cardimax FX – (Япония), тредмил тест – с помощью прибора фирмы Siemens (Германия), эхокардиография в секторальном режиме и М-эхо с цветной допплерографией (Aloka, Япония). Для анализа активности ренина и уровня альдостерона использовали радиоиммунный метод, коронарографию и рентгеноконрастную вентрикулографию выполняли на ангиографической установке Siemens (Германия), эндомиокардиальную биопсию из левого желудочка проводили в момент ангиографии. Патоморфологическое изучение биоптатов с использованием электроннооптической микроскопии и гистохимического анализа с моноклональными антителами проводилось в лаборатории патоморфологии г. Кишинева (Республика Молдова) и лаборатории экспериментальной кардиологии Bad-Nauheim (Германия).
Результаты исследования
Согласно классификации сердечной недостаточности (NYHA) больных разделили на 2 группы: 1 гр. – 39 пациентов (52%) II ф.к. и 2 гр. – 36 больных (48%) III ф.к. Как видно из данных, приведенных в таблице 1, прогрессирование НК характеризовалось увеличением размеров левого желудочка, снижением фракции выброса, степени укорочения, увеличением массы миокарда левого желудочка и конечного диастолического давления левого желудочка.
Таблица 1
Показатели центральной гемодинамики у больных миокардитом с НК (М+/-m)
| Показатели | II ф.к. (NYHA) | III ф.к. (NYHA) | Норма |
| ДДЛЖ (мм) | 62+/-1,4* | 69+/-1,4* | 48+/-5,0 |
| СДЛЖ (мм) | 46+/-1,3* | 54+/-1,3* | 35+/-4 |
| СУ (%) | 20+/-3,4* | 15+/-2,3* | 30+/-3 |
| ФВ (%) | 43+/-4,2* | 32+/-4,2* | 67+/-6 |
| УО(мл) | 94+/-8* | 142+/-9* | 70+/-8 |
| МО (л/мин) | 7,2+/-0,9 | 8,8+/-0,9* | 5,2+/-1 |
| КДДЛЖ (мм рт.ст.) | 18,4+/-4,6 | 22,7+/-5,2* | 12+/-4,4 |
| ИММ (г/м2) | 157+/-21 | 223+/-25* | 109+/-20 |
* – достоверность по сравнению с нормой (р<0,05)
ДДЛЖ – диастолический диаметр левого желудочка;
СДЛЖ -систолический диаметр левого желудочка;
СУ – степень укорочения;
ФВ – фракция выброса;
УО – ударный объем;
МО – минутный объем;
КДДЛЖ – конечное диастолическое давление левого желудочка;
ИММ – индекс массы миокарда.
Одновременно со снижением ФВ (с 43% до 32%) нами отмечено увеличение такого показателя, как ударный объем, тогда как минутный объем достоверно увеличивается только у больных с НК III ф.к. Это объясняется увеличением частоты сердечных сокращений в покое при прогрессировании сердечной недостаточности (76,7+/-15,4 и 84,6+/-16,2 уд/мин, соответственно). Выявлена прямая корреляция (r=0,86) показателей систолической функции ЛЖ – степени укорочения с фракцией выброса и обратная корреляция (r=0,78) с систолическим объeмом ЛЖ (р<0,05). Прогрессирование дилатации левого желудочка было прямо связано с величиной параметров конечно-диастолического миокардиального стресса, обусловленного, в первую очередь, КДД ЛЖ.
Изменение диастолического объема левого желудочка прямо коррелировало с уровнем КДД ЛЖ (r=0,88), (р<0,05).
Увеличение КДД ЛЖ сопровождалось прогрессированием НК, появлением типичной ее клинической картины и явными признаками застоя в малом круге кровообращения, изменениями структуры легочной ткани и нарушением газообмена.
Прогрессирование НК сопровождалось достоверным увеличением индекса массы миокарда и конечно-систолического миокардиального стресса (26+/-0,8 Ра и 22,8+/-0,6 Ра (р<0,05).
Одновременно с вышеуказанными нарушениями центральной гемодинамики у больных миокардитом отмечались изменения геометрии сердца. Согласно данным ЭхоКГ, преобладало диффузное поражение миокарда (67%), региональное нарушение сократимости отмечено только в 33% случаев. Форма левого желудочка имела тенденцию к трансформации в сферическую. При этом отмечалось ухудшение как систолических, так и диастолических показателей сферичности левого желудочка (табл. 2).
Коэффициент корреляции индексов сферичности и функционального класса сердечной недостаточности у больных с миокардитом составлял 0,75 (р<0,05).
Прогрессирование НК сопровождалось изменением другого параметра, характеризующего геометрию сердца – 2 H/D. Этот показатель отражает динамику изменения отношения толщины стенки левого желудочка (Н) к его диастолическому диаметру (D). Прирост функционального класса НК сопровождался уменьшением этого показателя. У больных с НК II ф.к. он был равен 0,35+/-0,02, у пациентов с НК III ф.к. – 0,31+/-0,02 (р<0,05). Коэфициент корреляции 2H/D с функциональным классом НК составлял 0,68 (р<0,05).
Таблица 2
Показатели сферичности левого желудочка в зависимости от функционального класса сердечной недостаточности
| Показатели | II ф.к. (NYHA) | III ф.к. (NYHA) |
| Диастолическая сферичность | 0,86+/-0,03 | 0,89+/-0.04 |
| Систолическая сферичность | 0,84+/-0,04 | 0,8+/-0,04 |
Таким образом, у больных миокардитом процесс ремоделирования миокарда протекает согласно общим закономерностям, характерным для пациентов с некоронарогенным поражением сердца. Неблагоприятный фактор преобладания скорости дилатации левого желудочка над процессами гипертрофии миокарда приводит к изменению конфигурации левого желудочка с преобладанием сферичной формы над эллипсоидной, что является одним из основных компонентов в развитии НК. При этом полученные данные демонстрируют, что у пациентов с НК III ф.к. изменения гемодинамических параметров, геометрии сердца были более выражены, чем у пациентов с НК II ф.к. По данным ЭхоКГ увеличение правых отделов сердца было отмечено у 78% больных миокардитом. Как правило, отмечалось одновременное увеличение правого предсердия (в среднем 44+/-0,8 мм) и правого желудочка (в среднем 28+/-1,2 мм). Коэффициент корреляции между параметрами изменения правых и левых отделов сердца составлял 0,87 (р<0,05). Таким образом, можно предположить, что повреждение миокарда при миокардите носит двухсторонний характер и приводит к право- и левосторонней НК.
Таблица 3
Показатели гемодинамики у больных с острым (ОМ) и хроническим миокардитом (ХМ) (М+/-m)
| Показатели | ОМ n=36 | ХМ n=39 |
| ЛП (мм) | 46+/-0,8 | 48+/-0,7* |
| ДДЛЖ (мм) | 61+/-1,4 | 65+/-1,6* |
| СДЛЖ (мм) | 49+/-1,0 | 55+/-1,2* |
| СУ (%) | 19+/-0,9 | 17+/-1,0 |
| ФВ (%) | 39,0+/-2,0 | 36+/-2,7* |
| ТМЖП (мм) | 11+/-0,2 | 11+/-0,2 |
| ТЗСЛЖ (мм) | 10+/-0,2 | 11+/-0,2 |
| ПЖ (мм) | 28+/-0,6 | 29+/-1,0 |
| ПП (мм) | 42+/-0,9 | 46+/-1,2* |
| ИММ (г/м2) | 177+/-13 | 185+/-15 |
При разделении пациентов по длительности воспалительного процесса, нами отмечено более выраженное ухудшение показателей центральной гемодинамики у больных с хроническим миокардитом (табл. 3).
Изучение показателей ренин-ангиотензин-альдостероновой системы у исследуемых больных продемонстрировало, что при остром миокардите активность ренина была меньше, чем при хроническом (1,7+/-0,1 нг/мл/час и 2,0+/-0,1 нг/мл/час, р<0,05). Изменения уровня альдостерона имели такую же тенденцию (92+/-23 пг/мл и 126+/-29 пг/мл), однако отличия были статистически недостоверны (р>0,05).
Обсуждение
Поражение мышцы сердца при миокардите происходит, чаще всего, вследствие токсического воздействия вирусного агента. При этом происходит не только гибель кардиомиоцитов [1], но и такие явления, как ускорение апоптоза [5], активизация фагоцитарной функции лейкоцитов, макрофагов с выделением цитотоксина TNFcc [3], являющегося одним из факторов с негативным инотропным эффектом и способностью стимулировать гипертрофию кардиомиоцитов. Одновременно, при миокардите в биоптатах обнаруживается повышенный уровень энзима конверсии ангиотензина и ангиотензина II, который обладает вазоконстриктивным эффектом и стимулирует развитие коллагена [8]. Микротромбоз, обнаруживаемый в капиллярном русле, приводит к диффузной ишемии миокарда. Весь этот комплекс изменений вызывает прогрессирующую дилатацию сердца, ведет к систолической и диастолической дисфункции, ухудшению насосной функции сердца. Появление и прогрессирование сердечной недостаточности при миокардите, как продемонстрировано и в нашем исследовании, сопровождается изменением конфигурации сердца, которая становится более сферичной. Ранее аналогичные данные были получены при изучении процессов ремоделирования сердца у больных с постинфарктным кардиосклерозом [9]. При этом, несмотря на прогрессирующее увеличение массы миокарда, процессы дилатации преобладают над процессами гипертрофии. Ремоделирование миокарда является бивентрикулярным процессом, паралельно вовлекающим левый и правый желудочки с едиными патофизиологическими механизмами.
Как видно из полученных данных, можно заключить, что, в основном, ремоделирование миокарда, а не сократительная дисфункция мышцы сердца, является ключевым фактором развития хронической сердечной недостаточности. При этом, первые признаки ремоделирования возникают на этапе первичного поражения миокарда. Другие звенья прогрессирующей сердечной недостаточности (активизация нейрогуморальной системы, вазоконстрикция) возникают уже при хронизации воспалительного процесса на стадии выраженного нарушения диастолической и систолической функции миокарда.
Заключение
1. Первичное повреждение миокарда приводит к нарушению сократительной функции миокарда с включением всех патофизиологических механизмов развития сердечной недостаточности.
2. Ремоделирование миокарда является ключевым звеном в патогенезе развития недостаточности кровообращения при миокардите и характеризуется поражением левого желудочка с последующем вовлечением в процесс правых отделов сердца.
3. Изменение формы сердца от эллипсоидной к более сферичной сопровождается преобладанием дилатации над гипертрофией миокарда. Признаки ремоделирования миокарда возникают уже на начальных этапах воспалительного процесса и усугубляются на хронической стадии миокардита.
ЛИТЕРАТУРА
1. Anversa P., Kajstura J., Olivetti G. Myocyte death in heart failure. // Current opinion in Cardiology, 1996, №11, p. 245-251.
2. Barry W.H. Mechanisms of immune mediated myocyte injury. // Circulation. -1994, -V.89.-N5., p.2421-2432.
3. Bristow M. Tumor Necrosis Factor – a and Cardiomyopathy. // Circulation. -1998, -v.97, p.l340-1341.
4. Freude B., Masters T.N., Kastins et al. Cardiomyocyte apoptosis in acute and chronic conditions. // Basic Res.Cardiol. -1998, v.93, p.85-89.
5. Friman G., Wesslen L., Fohiman S. et al. The epidemiology of infections myocarditis lymphacytic myocarditis and dilated cardiomyopathy. // Europ. Heart. J. -1995,- v.l6, suppl.O, p.36-42.
6. Herzum M., Mohr P., Wietrzyehowski F. et al. Left ventriculai haemodynamics in murine viral myocarditis. // Europ. Heart.J. -1985, – v.l6, suppl.O, p.28-31.
7. Remme W.J. Prevention of worsening heart failure: future focus. // Europ. Heart. J. -1998, – v.l9, (suppl.B), В 47-B 53.
8. Sharpe N., Doghty R.N. Left ventricular remodelling and improved long-term outcomes in chronic heart failure. // Europ. Heart. J. -1998, -v.l9, (suppl.B), В 36-B 39.
Abstract
We have studied 75 patients with a verified pathologically (by means of endomyocardial biopsy) myocarditis with the usage of ultrasound and angiography.
We have found myocardial remodeling to be the key process in the development of heart failure in myocarditis. The process is characterized by the initial involvement of the left ventricle with the later influence upon the right heart. Remodeling patterns (altered heart geometry, dilation dominating over myocardial hypertrophy) are assessable on the early stages and an subject to further progress.
Key words: myocarditis, heart failure, myocardial remodeling.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник

Ремоделирование миокарда
Ремоделирование миокарда – это термин, используемый докторами для обозначения структурных изменений сердечной мышцы после перенесенных человеком заболеваний, например, инфаркта. При этом особенности проявления нарушений напрямую зависят от причины, спровоцировавшей их появление.
Например, если говорить про ремоделирование, возникшее на фоне систематического повышения артериального давления, то оно будет проявляться следующим образом:
- повышение числа саркомеров,
- увеличение толщины кардиомиоцитов,
- утолщение стенок,
- образование концентрического ремоделирования ЛЖ.
Используется на практике и такой термин, как эксцентрическое ремоделирование. Он обозначает удлинение кардиомиоцитов, уменьшение толщины стенок. Состояние спровоцировано объемной перегрузкой сердечной мышцы. Что касается функционального ремоделирования ЛЖ, то здесь подразумевается только нарушение его сократительной способности. Геометрия и размеры желудочка не меняются. Если они видоизменены, речь пойдет о структурном варианте патологии.
Концентрическая форма
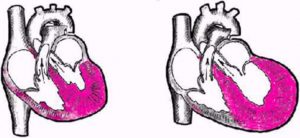
Концентрическое ремоделирование миокарда
Концентрическое ремоделирование миокарда левого желудочка – это достаточно распространенное заключение, которое применяется по отношению к пациентам с гипертензией. Начинается процесс с гипертрофии ЛЖ, которая проявляется увеличением толщины его стенки. Также отмечаются изменения в перегородке. Внутреннее пространство не изменено.
Нужно отметить, что причиной ГЛЖ может стать не только стойкое повышение артериального давления, но и другие факторы, такие как:
- интенсивные физические нагрузки, которым человек постоянно подвергает свой организм,
- малоподвижный образ жизни, часто встречающийся среди офисных работников,
- курение, вне зависимости от количества выкуриваемых сигарет,
- систематическое злоупотребление алкоголем.
Таким образом, сделаем заключение – для предотвращения запуска процесса ремоделирования миокарда необходимо как можно раньше диагностировать гипертоническую болезнь или ГЛЖ и заняться их эффективным лечением. Чтобы это сделать, требуется изучить симптомы, которые могут сказать о наличии подобных заболеваний, это:
- систематическое повышение артериального давления,
- частые головные боли и головокружения,
- периодическая дрожь в конечностях,
- нарушение сердечных ритмов,
- затрудненное дыхание, появление одышки,
- снижение работоспособности,
- болевые ощущения в области сердца.
Если имеют место подобные признаки, необходимо обратиться за медицинской помощью, пройти полноценное обследование, позволяющее получить полную информацию о состоянии собственного здоровья. Важно! Главным методом диагностики остается электрокардиография. Она позволяет определить ремоделирование миокарда по повышенному сегменту ST и сниженному либо полностью отсутствующему зубцу R. Подобные показатели свидетельствуют про концентрический тип патологического состояния, могут указывать на перенесенный инфаркт, что усугубляет положение.
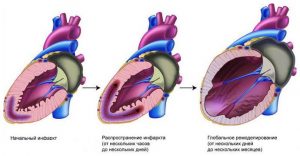
Ремоделирование после ИМ
Главным фактором, способствующим развитию ремоделирования, становится нейрогормональная активация. Она наблюдается после перенесенного человеком инфаркта миокарда. Активность нейрогормонов прямо сопоставима с масштабами поражения сердечной мышцы. Первоначально она способствует нормализации артериального давления и деятельности сердца. Но через некоторое время активность гормонов становится патологической. В результате процесс ремоделирования ускоряется, обретая более значительные масштабы, развивается хроническая сердечная недостаточность, представляющая опасность для здоровья и жизни человека.
Следующий фактор ‒ активизация симпатической нервной системы. Она способствует возрастанию напряжения левого желудочка, вследствие чего увеличивается потребность миокарда в кислороде.
Патофизиология процесса
Если говорить о патофизиологии ремоделирования миокарда, то изменения после инфаркта проявляются так:
- изменение формы ЛЖ. Если до приступа она была эллипсовидной, теперь стала ближе к сферической,
- сердечная мышца истончена. Наблюдается ее растяжение,
- увеличение некрозированной части миокарда. Оно может случаться даже при условии отсутствия повторного приступа.
Следует отметить, что благодаря возможностям современной медицины процент выживаемости после ИМ стал намного выше. Но процесс ремоделирования предотвратить пока не удалось, потому как он является закономерным следствием неразрывной цепочки естественных этапов. Единственное, что зависит от самого человека – это возможность сделать последствия инфаркта минимальными. Для этого достаточно соблюдать рекомендации лечащего врача, касающиеся реабилитационного периода, а также не забывать о правилах профилактики повторного приступа.
Заключение
Повышение артериального давления
Подведем итог. Запускает процесс ремоделирования в большинстве случаев систематическое повышение артериального давления. Как ответная реакция на постоянно повышенное давление в сосудах – утолщение стенки левого желудочка. При этом, чем выше показатели АД, тем больше толщина. Вследствие такого процесса повышается масса миокарда, что запускает цепочку последующих патологических изменений.
Как результат – нарушение работы сердца в целом, ухудшение самочувствия человека, появление многочисленных симптомов, доставляющих существенный дискомфорт.
Тот же самый процесс характерен и для ремоделирования сердечной мышцы, развивающегося на фоне инфаркта миокарда, влекущего появление осложнений в виде сердечной недостаточности, имеющей хронический характер.
Именно поэтому, чтобы избежать серьезных последствий, необходимо внимательно следить за собственным здоровьем. Как только будут замечены признаки сердечно-сосудистых заболеваний, необходимо как можно скорее обратиться к врачу, пройти диагностику и курс эффективного лечения.
Загрузка…
Источник
