Доплер сосудов почки подготовка

 Когда результаты анализов крови, мочи и простого УЗИ не дают полной картины о состоянии здоровья почек пациента, прибегают к дополнительным методам диагностики. Чаще всего выбор падает на ультразвук с допплерометрией сосудов почек.
Когда результаты анализов крови, мочи и простого УЗИ не дают полной картины о состоянии здоровья почек пациента, прибегают к дополнительным методам диагностики. Чаще всего выбор падает на ультразвук с допплерометрией сосудов почек.
Что такое УЗДГ почечных сосудов и артерий?
УЗДГ сосудов почек используется в качестве дополнительной диагностики состояния мочевыделительной системы. К нему прибегают, когда необходимо понять не только особенности строения, структуры и функций почек, но и сосудов, питающих их кровью.
Ультразвук с допплером дает информацию о диаметре вен и артерий, их расположении внутри почек, а также позволяет измерить скорость кровотока.
Такая диагностика не представляет опасности для организма человека, не приносит болевых ощущений. В связи с этим не имеет ограничений по возрасту и частоте проведения.
Показания для исследования
Для проведения УЗДГ выделяют следующие показания:
Боли в пояснице
Поясница – это зона локализации боли при заболеваниях почек. Боль может проявляться либо с одной стороны, либо одновременно с двух. Для постановки точного диагноза рекомендуется УЗИ с допплерографией сосудов почек.
Отёки ног, лица
Отёчность ног и лица может являться следствием дисфункции почек. В свою очередь почки могут страдать из-за нарушения кровотока в их сосудах, недостаточного кровоснабжения.
Затруднения при мочеиспускании
Являясь основным элементом мочевыделительной системы, почки оказывают непосредственное влияние на процесс мочеиспускания. Если он затруднён, сопровождается болевыми ощущениями, есть смысл провести полное обследование – УЗИ плюс допплер.
Повышение артериального давления
Повышение артериального давления – яркий признак нарушения гемодинамики в сосудах. Если при этом у пациента отмечаются другие тревожные симптомы, связанные непосредственно с работой почек (боль в пояснице, отёчность конечностей), ему нужно пройти УЗИ с допплером на предмет выявления патологий кровотока в сосудах почек.
Приступы почечной колики
Почечной коликой называют острые приступы боли в области поясницы. Главные причины – резкое нарушение оттока мочи из почки, а также нарушение кровоснабжения в ней. УЗДГ почечных артерий в этом случае поможет понять, с чем связана патология кровотока, что это такое – образовавшийся в сосудах тромб, которого при нормальных показателях не должно быть, атеросклеротические бляшки или что-то другое.
Ушибы поясничной области
Ушибы поясницы могут стать причиной нарушения целостности сосудов, питающих почки. Если такое происходит, нормальная работа почек становится невозможной. При помощи диагностического метода УЗДГ почечной артерии можно определить, насколько серьёзно и опасно повреждение, какова его точная локализация.
Как подготовиться к процедуре?
Чтобы ультразвуковое исследование с допплером прошло нормально и результаты его имели высокую информативность, пациенту требуется подготовиться. Самым важным условием для проведения допплерографии является снижение газообразования в кишечнике.Это способствует лучшей визуализации почек. Для УЗДГ почечных артерий подготовка требуется достаточно простая.
Соблюдение диеты
В качестве подготовки к исследованию за несколько дней до УЗДГ почечных артерий (сосудов почек) следует соблюдать диету. Из рациона исключаются продукты, провоцирующие повышенное газообразование в кишечнике: хлеб, капуста, бобовые, фрукты и овощи в сыром виде, газировка, сладкое.
Для дополнительного очищения кишечника в дни подготовки пациенту назначают приём энтеросорбента (самый известный из них – активированный уголь).
Проведение УЗДГ натощак
УЗИ почек с допплерографией сосудов почек обязательно проводится на голодный желудок (лучше с утра). Минимальный интервал между процедурой и последним приёмом пищи составляет 6 часов.
Допускается не соблюдать в полной мере правила подготовки пациентам, страдающим сахарным диабетом, ИБС, артериальной гипертензией и вынужденным постоянно принимать медикаменты. Не допускается проводить УЗИ с допплером после фиброгастроскопии, колоноскопии. После этих процедур в кишечник попадает воздух – это затруднит проведение ультразвукового обследования.
 Методика проведения обследования
Методика проведения обследования
Для прохождения УЗДГ пациент раздевается до пояса и затем либо садится на кушетку, либо ложится на неё на бок. Врач наносит на кожные покровы в области поясницы специальный контактный гель и прикладывает к обследуемой зоне ультразвуковой датчик. Далее врач начинает перемещать датчик в проекции расположения почек и оценивает полученные изображения. Продолжительность процедуры в среднем составляет 30 минут.
Расшифровка показателей: нормы для сосудов и кровотока
При сканировании сосудов почек врач должен оценить следующие показатели:
- Диаметр артерии. В норме для основного ствола он должен равняться 3,3-5,6 мм, для сегментарных артерий – 1,9-2,3 мм, для междолевых артерий – 1,4-1,6 мм, для дуговых – 0, 9-1,2 мм.
- Систолическая скорость тока крови в почечных артериях. В норме для основного ствола она должна составлять 47-99 см/сек., для междолевых артерий – 29-35 см/сек.
- Диастолическая скорость тока крови в почечных артериях. В норме для основного ствола она должна составлять 36-38 см/сек., для междолевых артерий – 9-17 см/сек.
Врач оценивает и другие показатели состояния почек: форма и размер, чёткость контуров, расположение и так далее.
Преимущества сонографии
Неинвазивный (без иглы или инъекции)
Для проведения УЗДГ не требуется выполнять проколы или надрезы на кожных покровах пациента. Также нет необходимости в использовании контрастирующего вещества для улучшения визуализации.
Быстрое получение результатов
Фиксирование результатов и оценка показателей кровотока в почечных сосудах проводятся во время обследования. После завершения обследования пациент получает результаты с расшифровкой.
Позволяет выявить патологию на момент осмотра
На момент обследования при помощи ультразвука есть возможность ставить точные диагнозы. При этом важно, насколько правильно пациент подготовился к процедуре. Также, конечно, имеют значения технические возможности УЗ-аппарата и квалификация врача.
Даёт возможность обследовать мягкие ткани
Вместе с оценкой кровотока УЗИ с допплером подразумевает сканирование мягких тканей почек. Благодаря этому, результаты обследования получаются максимально информативными – врач делает вывод о функционировании самих почек и о работе сосудов, снабжающих их кровью.
Источник
В основе ультразвуковой диагностики лежит свойство звуковых волн проходить через ткани и отражаться от встречаемых поверхностей. Движение звуковых волн осуществляется в определенном, заданном направлении с определенной силой и частотой. Если на пути ультразвука встречаются среды с разной плотностью, это отображается на экране. Воздух, находящийся в кишечном тракте (ЖКТ) является главной причиной возникающих помех при исследовании. Для того, чтобы избежать появления данной проблемы, необходима качественная подготовка к УЗИ диагностике, в целом направленная на уменьшения газообразования в кишечнике.
В Международном Центре охраны здоровья лечащий врач при направлении на исследование обязательно расскажет, как правильно подготовиться к УЗИ. Если вы решили обследоваться самостоятельно, ознакомьтесь с правилами подготовки.
Подготовка к УЗДГ
- Исключите из своего рациона все продукты, которые могут вызвать появления газов в ЖКТ за три дня до начала исследования. К их числу относится капуста, молоко, сырые овощи, фрукты и бобовые культуры. Также, для того чтобы снизить уровень метеоризма в вашем организме принимайте по 4 таблетки (капсулы) препарата «Эспумизан» два раза в день.
- Перед исследованием, заранее не употребляйте пищу на ночь. Вы должны прийти к врачу на пустой желудок, а последний прием пищи должен быть не меньше 6 часов назад.
- В день, когда у вас будет назначено исследование, вам запрещено принимать любые лекарственные препараты. Обязательным к употреблению будут 2 таблетки (капсулы) «Эспумизана». Однако и в этом правиле есть исключения, к примеру, тяжелобольным людям разрешается употребить лекарства, но только по разрешению врача.
- «Эспумизан» может быть заменен любыми сорбентами, которые назначит непосредственно ваш лечащий врач.
- К числу больных, к которым допускаются исключения являются диабетики, гипертоники и другие тяжелобольные, которым обязательны к употреблению фармацевтика.
Показания к УЗДГ аорты и почечных артерий
- В первую очередь данное обследование проводится при подозрении:
- на наличие аневризмы брюшного отдела аорты,
- атеросклероз аорты и почечных артерий
- Стенозы и признаки сдавления и другие нарушения.
При данных заболеваниях специфическая симптоматика может отсутствовать, проявления могут быть очень разными:
- Боли в пояснице, в живот в области пупка
- Артериальное давление либо слишком низкое (гипотония), либо высокое (гипертония)
- Связанные с этим головные боли, которые могут иметь пульсирующий характер
- Как прямой симптом – определяется пульсирующее образование при пальпации живота
- Расстройства стула
- Боли в пояснице, схожие по характеру с почечной коликой, которые имеют систематический характер.
Заболевания со стороны почек и почечных артерий также являются показаниями для обследования. Они могут иметь разные проявления:
- Отечности лица и конечностей тела.
- Травмы и ушибы в поясничных областях.
- Подозрения на развитие различных видов опухолей.
- Подозрения на диабетическое поражение почек.
- Подозрения на развитие другой почечной патологии.
Стоит отметить, что процедура диагностики УДГЗ проводится не только для определения наличий патологий организма, но и с целью диагностики проведенной терапии. Также данная процедура не имеет противопоказаний и негативных последствий, так как не оказывает никакого негативного влияния на организм.
Процедура состоит из двух этапов:
- Пациент поворачивается на бок на специальной кушетке, где ему наносят специальный гель в области поясницы. Это обеспечивает тесное соприкосновения ультразвукового датчика и кожи человека.
- Затем, на зону, где будет проходить дальнейшее исследование, сонолог помещает ультразвуковой датчик, который передает полное изображение на экран.
- Результат диагностики выдается пациенту сразу же после окончания процедуры.
В выводе стоит упомянуть, что процедура УЗДГ является абсолютно безболезненной и никак отрицательно не влияет ни на самочувствие пациента, ни на его здоровье в целом. Единственным важным фактором проведения удачной диагностики является беспрекословное соблюдение всех вышеперечисленных правил и назначений вашего лечащего врача.
Источник
Строение сосудов почки
Почечные артерии отходят от брюшной аорты чуть ниже верхней брыжеечной артерии — на уровне II поясничного позвонка. Кпереди от почечной артерией располагается почечная вена. В воротах почки оба сосуда находятся кпереди от лоханки.
ППА проходит позади нижней полой вены. ЛПВ проходит через «пинцет» между аортой и верхней брыжеечной артерией. Иногда встречается кольцевидная ЛПВ, тогда одна ветвь располагается впереди, а другая — позади аорты.
Нажимайте на картинки, чтобы увеличить.

Для исследования сосудов почки используют конвексный датчик 2,5-7 МГц. Положение пациента лежа на спине, датчик располагают в эпигастрии. Оцените аорту от чревного ствола до бифуркации в В-режиме и ЦДК. Проследите ход ППА и ЛПА от аорты до ворот почки.
Рисунок. В режиме ЦДК на продольном (1) и поперечном (2) срезах от аорты отходят ППА и ЛПА. Сосуды направляются к воротам почки. Кпереди от почечной артерии располагается почечная вена (3).
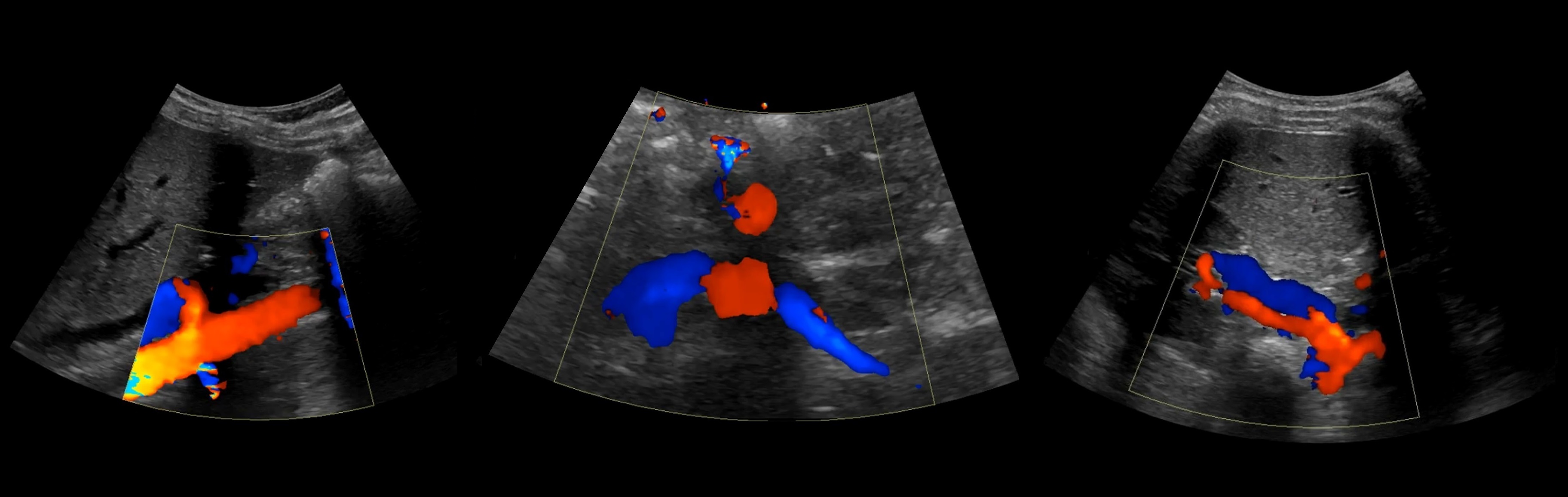
Рисунок. Почечные вены впадают в нижнюю полую вену (1, 2). Аортомезентериальный «пинцет» может сдавливать ЛПВ (3).
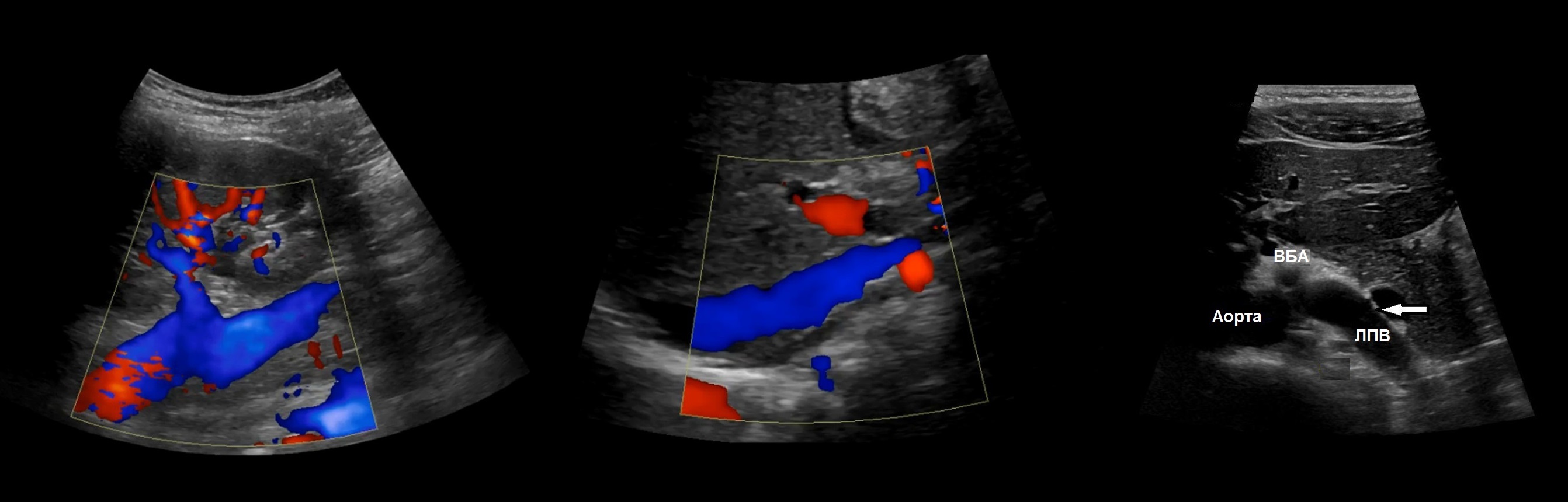
Рисунок. В воротах почки главная почечная артерия делится на пять сегментарных: задняя, верхушечная, верхняя, средняя и нижняя. Сегментарные артерии разделяются на междолевые артерии, которые располагаются между пирамидками почки. Междолевые артерии продолжаются в дугообразные → междольковые → приносящие артериолы клубочков → капиллярные клубочки. Кровь от клубочка отходит по выносящей артериоле в междольковые вены. Междольковые вены продолжаются в дугообразные → междолевые → сегментарные → главную почечную вену → нижнюю полую вену.

Рисунок. В норме при ЦДК сосуды почек прослеживаются до капсулы (1, 2, 3). Главная почечная артерия входит через ворота почки, добавочные артерии из аорты или подвздошной артерии могут подходить у полюсов (2).

Рисунок. На УЗИ здоровая почка: вдоль основания пирамид (кортикомедуллярный переход) определяются линейные гиперэхогенные структуры с гипоэхогенной дорожкой в центре. Это дугообразные артерии, которые ошибочно расценивать как нефрокальциноз или камни.

Видео. Дугообразные артерии почки на УЗИ
Доплер сосудов почки в норме
Диаметр почечной артерии у взрослых в норме от 5 до 10 мм. Если диаметр <4,65 мм, вероятно наличие дополнительной почечной артерии. При диаметре главной почечной артерии <4,15 мм, дополнительная почечная артерия имеется почти всегда.
Почечную артерию следует оценивать в семи точках: при выходе из аорты, в проксимальном, среднем и дистальном сегментах, а так же верхушечную, среднюю и нижнюю сегментарные артерии. Оцениваем пиковую систолическую (PSV) и конечно-диастолическую (EDV) скорости кровотока, индекс резистивности (RI), время ускорения (АТ), индекс ускорения (PSV/АТ). Подробнее смотри Доплер сосудов.
Нормальный спектр почечных артерий имеет выраженный систолический пик с антеградным диастолическим потоком на протяжении всего сердечного цикла. У взрослых в норме на главной почечной артерии PSV 100±20 см/сек, EDV — 25-50 см/сек, у детей раннего возраста PSV 40-90 см/сек. В сегментарных артериях PSV падает до 30 см/сек, в междолевых до 25 см/сек, в дуговых до 15 см/сек и междольковых до 10 см/сек. RI в воротах почки <0,8, RI на внутрипочечных артериях 0,34-0,74. У новорожденного RI на внутрипочечных артериях достигает 0,8-0,85, к 1 месяцу опускается до 0,75-0,79, к 1 году до 0,7, у подростков 0,58-0,6. В норме PI 1,2-1,5; S/D 1,8-3.
Рисунок. Нормальный спектр почечных артерий — высокий систолический пик, антеградный диастолический поток, низкое периферическое сопротивление — RI в норме <0,8.
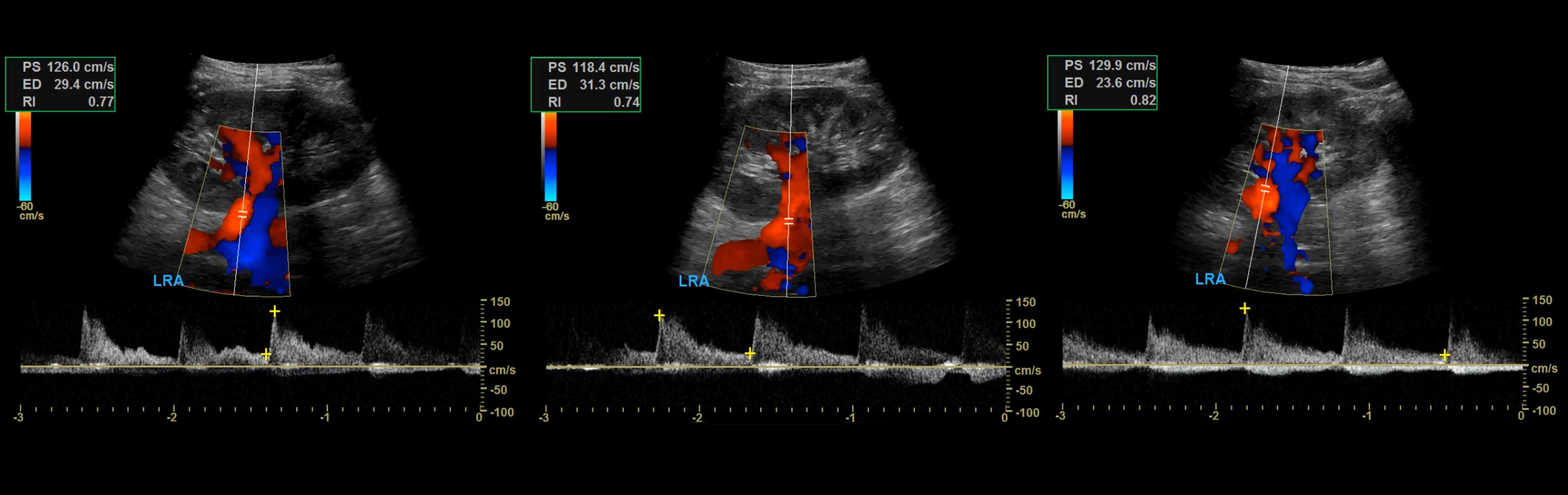
Рисунок. Спектр сосудов почки у новорожденных: почечная артерия — выраженный систолический пик и антеградным диастолический поток (1); высокое сопротивление на внутрипочечных артериях считается нормальным для новорожденных — RI 0,88 (2); почечная вена — поток антеградный с постоянной скоростью на протяжении всего сердечного цикла, минимальные дыхательные колебания (3).
Доплер при стенозе почечной артерии
Стеноз почечной артерии можно встретить при атеросклерозе или фибромышечной дисплазией. При атеросклерозе чаще страдает проксимальный сегмент почечной артерии, а при фибромышечной дисплазии — средний и дистальный сегменты.
Прямые признаки стеноза почечной артерии
Элайзинг указывает место турбулентного высокоскоростного потока, где следует производить измерения. В зоне стеноза PSV >180 см/сек. У молодых на аорте и ее ветвях в норме может быть высокая PSV (>180 см/сек), а у пациентов с сердечной недостаточностью PSV низкая даже в области стеноза. Эти особенности нивелирует почечно-аортальное соотношение RAR (PSV в зоне стеноза/PSV в брюшной аорте). RAR при стенозе почечной артерии >3,5.
Таблица. Критерии стеноза почечной артерии на УЗИ
| Стеноз почечной артерии | PSV в месте стеноза | RAR |
| Норма | <180 см/сек | <3,5 |
| <60% | >180 см/сек | <3,5 |
| ≥60% | >180 см/сек | ≥3,5 |
| Окклюзия | Нет сигнала | — |
Косвенные признаки стеноза почечных артерий
Прямые критерии является предпочтительными, диагноз не должен быть основан исключительно на косвенных признаках. В постстенотическом отделе поток затухает — tardus-parvus эффект. При стенозе почечной артерии на внутрипочечных артериях PSV слишком поздний (tardus) и слишком маленький (parvus) — АТ >70 мс, PSV/АТ <300 см/сек². Настораживает значительная разница между двумя почками — RI >0,05 и PI >0,12.
Таблица. Критерии стеноза почечной артерии на УЗИ
| Признаки | Главная почечная артерия | Сегментарные или междолевые артерии |
| Прямые | PSV >180 см/сек, RAR >3,5 | |
| Косвенные | AT >70 мс, AI <300 см/сек² | |
| Сочетание | PSV в междолевых артериях <15 см/сек, RIR (PSV почечная артерия в месте стеноза/PSV междолевая артерия) >5 | |
Рисунок. Пациентка 60-ти лет с рефрактерной артериальной гипертензией. PSV на брюшной аорте 59 см/сек. В проксимальном отделе ППА при ЦДК элайзинг (1), PSV значительно повышен 366 см/сек (2), RAR 6,2. В среднем сегменте ППА при ЦДК элайзинг, PSV 193 см/сек (3), RAR 3,2. На сегментарных артериях без существенного увеличения времени ускорения: верхняя — 47 мс, средняя — 93 мс, нижняя — 33 мс. Заключение: Стеноз в проксимальном отделе правой почечной артерии.

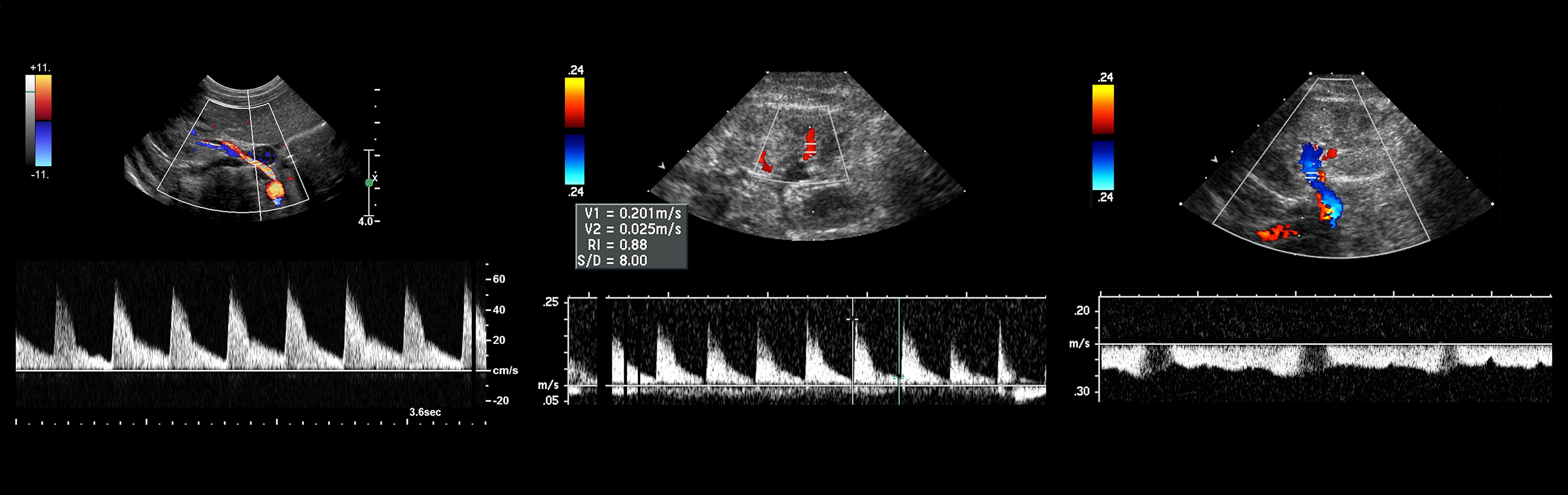
Рисунок. Пациент с острой почечной недостаточностью и рефрактерной артериальной гипертензией. УЗИ брюшной аорты и почечной артерий затруднено из-за газа в кишечнике. На сегментарных артериях слева RI о,68 (1), справа RI 0,52 (2), разница 0,16. Спектр правой сегментарной артерии имеет форму tardus-parvus — время ускорения увеличено, PSV низкий, вершина округлая. Заключение: Косвенные признаки стеноза правой почечной артерии. КТ-ангиография подтвердила диагноз: в устье правой почечной артерии атеросклеротические бляшки с кальцификацией, стеноз умеренной степени.
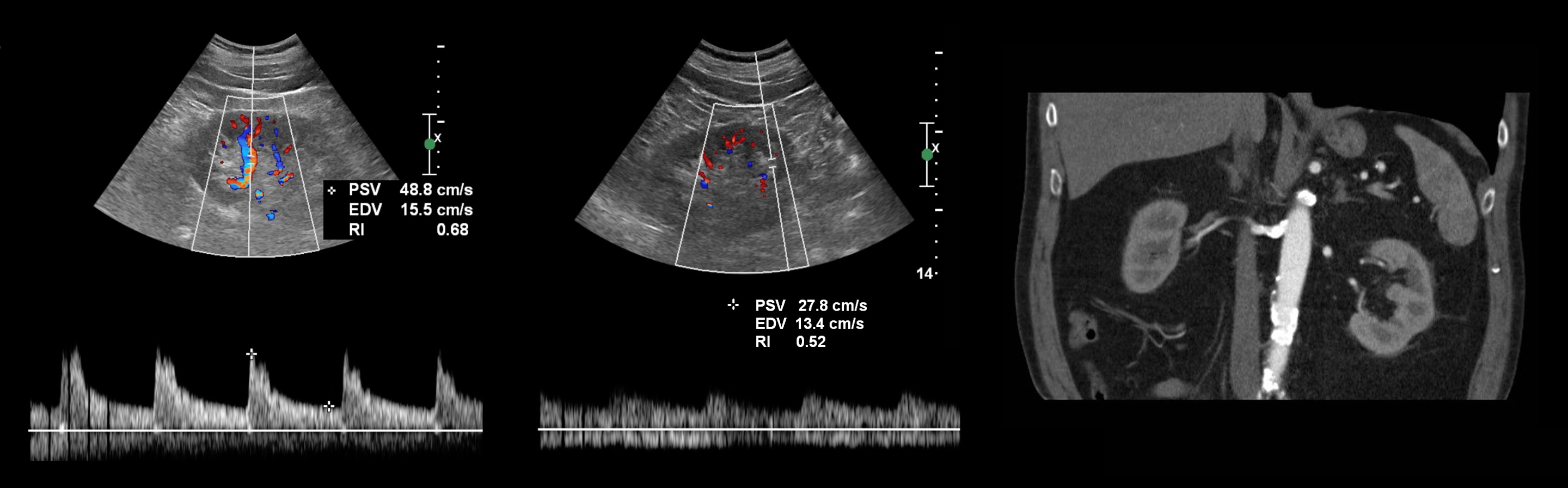
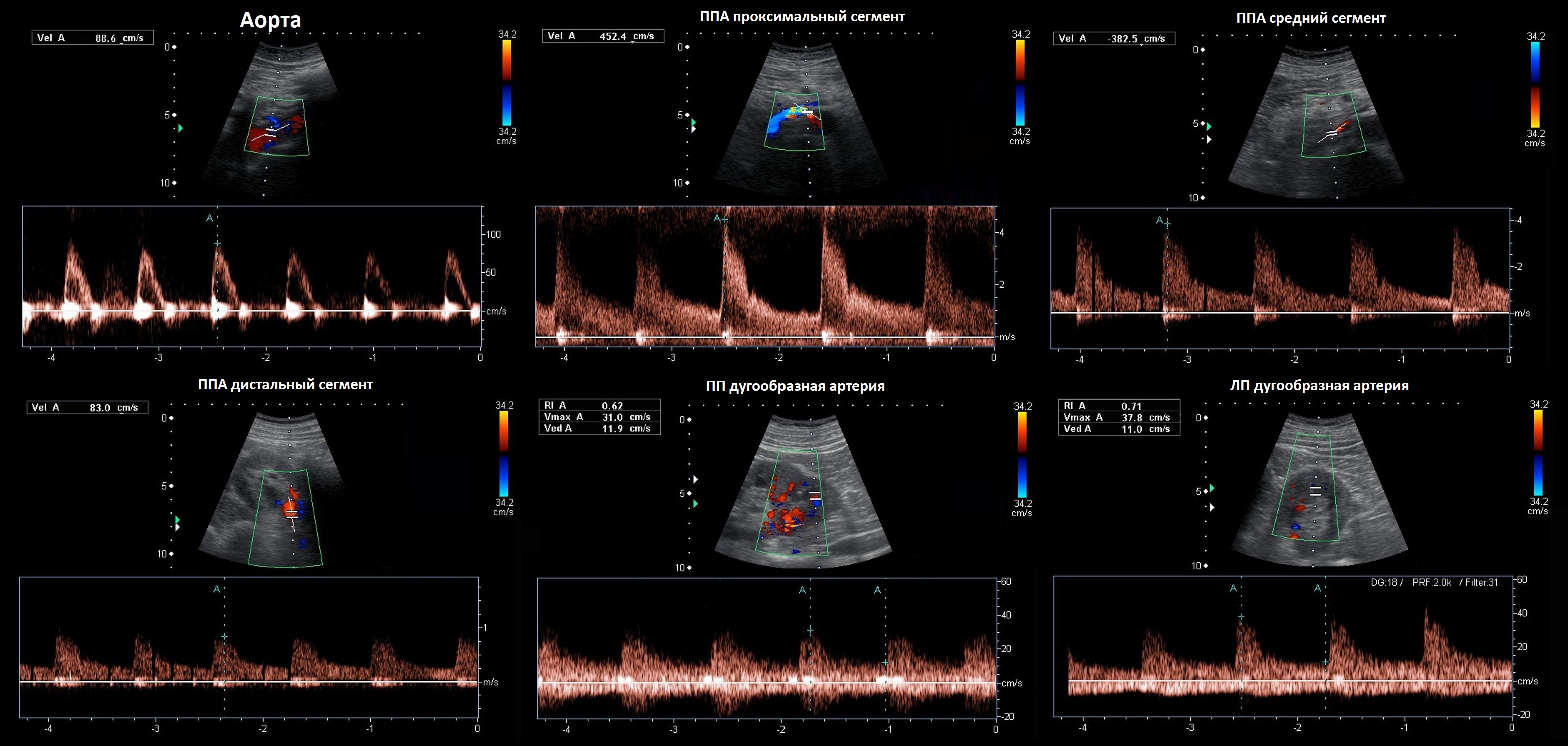
Рисунок. Пациент с артериальной гипертензией. PSV в аорте 88,6 см/сек (1). В проксимальном отделе ППА элайзинг, PSV 452 см/сек, RAR 5,1 (2). В среднем отделе ППА элайзинг, PSV 385 см/сек, RAR 4,3 (3). В дистальном отделе ППА PSV 83 см/сек (4). На внутрипочечных сосудах tardus-parvus эффект не определяется, справа RI 0,62 (5), слева RI 0,71 (6), разница 0,09. Заключение: Стеноз в проксимальном отделе правой почечной артерии.
Доплер почечных вен
Левая почечная вена проходит между аортой и верхней брыжеечной артерией. Аортомезентериальный «пинцет» может сдавливать вену, что ведет к венной почечной гипертензии. В положении стоя «пинцет» сжимается, а в положении лежа — раскрывается. При синдроме Щелкунчика затрудняется отток по левой яичковой вене. Это фактор риска развития левостороннего варикоцеле.
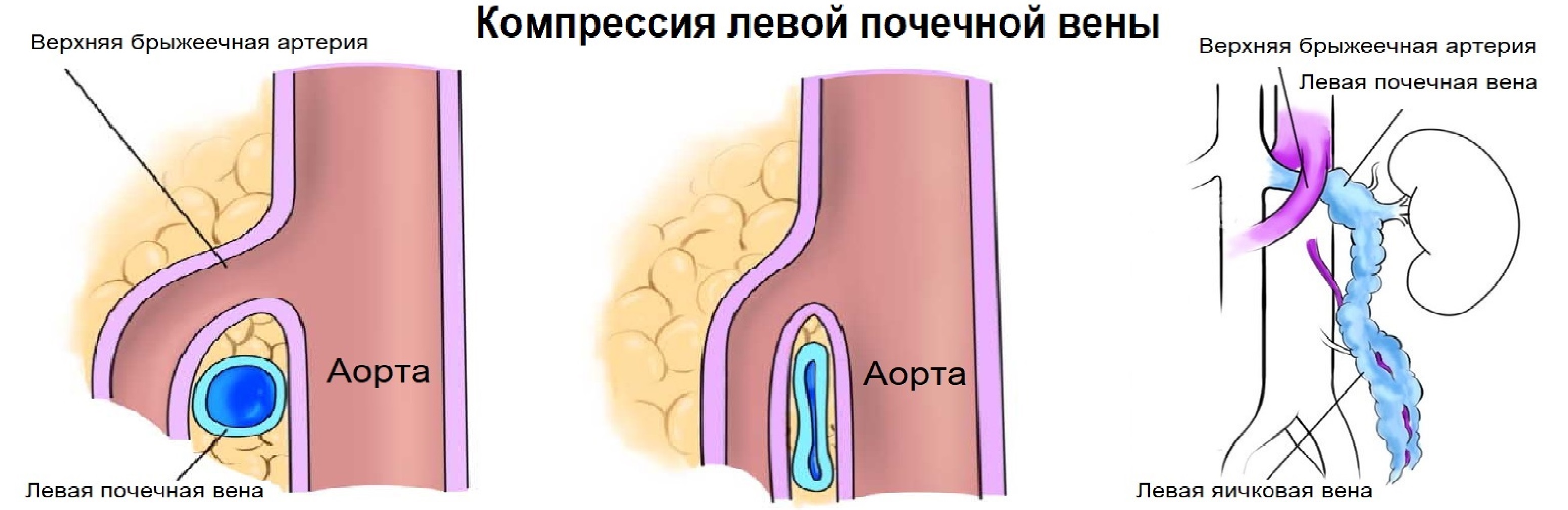
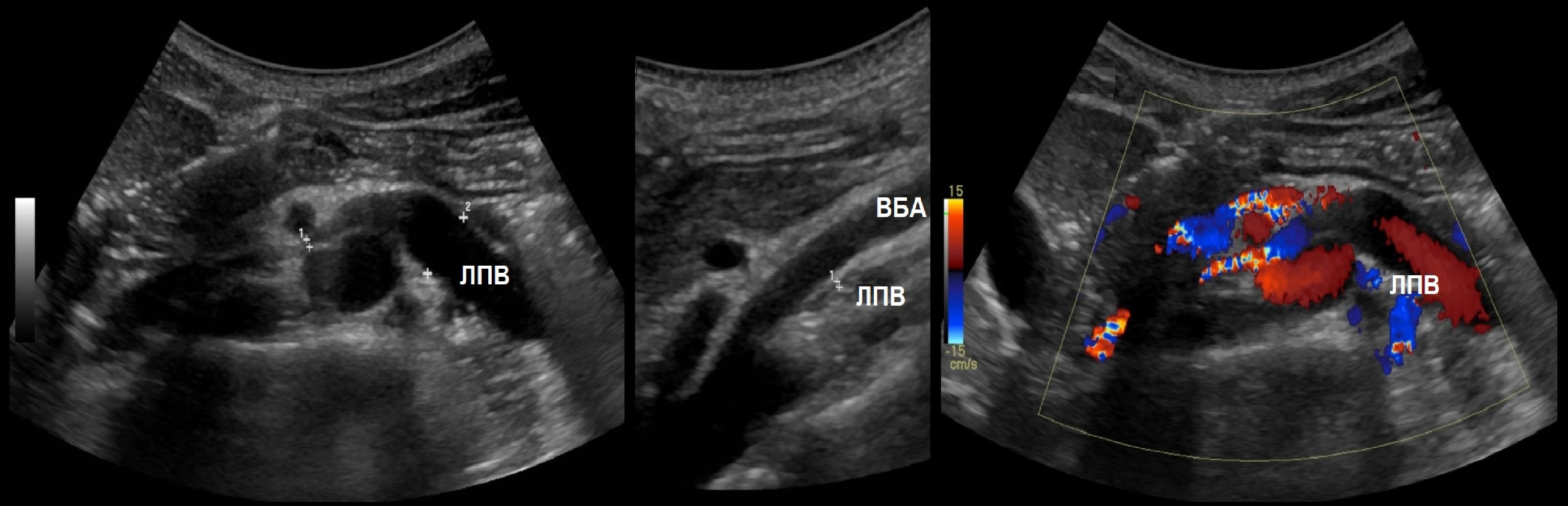
Из-за сдавления спектр ЛПВ похож на воротную вену — спектр выше базовой линии, постоянная низкая скорость, контур плавными волнами. Если соотношение диаметра ЛПВ перед и в зоне сужения более 5 или скорость потока менее 10 см/сек выносим заключение о повышении венозного давления в левой почке.
Задача. На УЗИ левая почечная вена расширена (13 мм), участок между аортой и верхней брыжеечной артерией заужен (1 мм). Кровоток в зоне стеноза с высокой скоростью (320 cм/сек), реверс кровотока в проксимальном сегменте. Заключение: Компрессия левой почечной вены аортомезентериальным «пинцетом» (синдром Щелкунчика).
Сдавление почечной вены возможно из-за аномального расположения позади аорты. Соотношение диаметра и скорость потока оценивают по вышеуказанным правилам.
Характер кровотока в правой почечной вене приближается к кавальному. Форма кривой меняется при задержке дыхания может быть более пологой. Скорость кровотока 15-30 см/сек.
Берегите себя, Ваш Диагностер!
Источник
