Двойное отхождение сосудов от правого желудочка прогноз
Определение
Двойное отхождение сосудов от правого желудочка, далее ДОСПЖ (частичная транспозиция, двойной выход из правого желудочка, аномалия Тауссиг – Бинга), – группа врожденных пороков сердца, чаще генетически обусловленных (мутации генов GDF1 (19p13.11) и CFC1 (2q21.2) кардиальных клеток-предшественников), характеризующаяся аномальным типом вентрикуло-артериальной связи, при которой аорта и легочный ствол полностью или преимущественно происходят от правого желудочка, возникающей вследствие нарушения ротации конуса и его вклинения между атриовентрикулярными клапанами и сопровождающейся нарушением формирования выхода из левого желудочка.
Код по МКБ-10 Q20.1 – Удвоение выходного отверстия правого желудочка.
Код по МКБ-11 LA85.2 – Double outlet right ventricle.
Эпидемиология
Клинически частота встречаемости данного порока составляет 0,7 %, что довольно редко, а вот по патологоанатомическим – 2,7 %, что говорит о низкой частоте выявления и ранней смертности лиц с данным заболеванием. Если взять все врожденные пороки сердца в Российской Федерации, то лишь у 1,5 % больных проводится оперативная коррекция данного порока, при средней летальности, составляющей почти 10 %. Прогноз течения порока во многом зависит от его типа и, соответственно, варианта гемодинамики.
Продолжительность жизни выше у больных с гемодинамически более благоприятным течением, а именно с обструкцией выхода из правого желудочка. В целом, время, в течении которого умирают 50 % пациентов с данной аномалией, не превышает и 5 лет, и лишь 17 % больных со всеми типами порока доживают до 15 лет.
Классификация
– ДОСПЖ типа тетрады Фалло ДМЖП в данном случае расположен подаортально или подартериально, сочетаясь с обструкцией выхода из правого желудочка;
– ДОСПЖ типа ДМЖП характеризуется тем же, но при условии отсутствия обструкции выхода из правого желудочка;
– ДОСПЖ типа транспозиции магистральных сосудов характеризуется отсутствием обструкции выхода из правого желудочка, а ДМЖП располагается подлегочно;
– ДОСПЖ с некоммитированным ДМЖП проявляется наличием ДМЖП в синусном или трабекулярном отделе перегородки, может сочетаться с обструкцией выхода из правого желудочка.
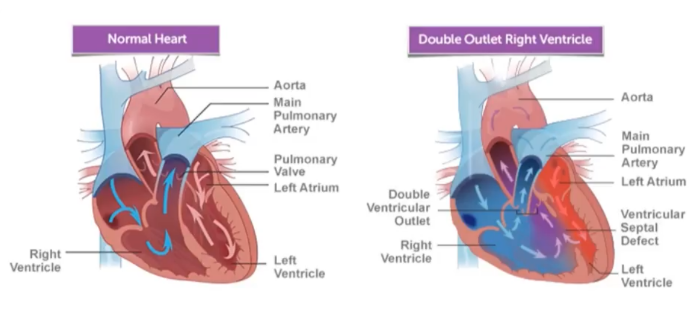
Рис. 1
Гемодинамика при анатомически нормальном строении сердца (слева), и при ДОСПЖ (справа).
Диагностика
Диагностика данного заболевания складывается из характерных симптомов сердечной недостаточности, которые проявляются с рождения. Золотым стандартом выявления данного порока является ЭхоКГ, которая позволяет оценить анатомическую структуру сердца и его гемодинамику. Пренатальная диагностика возможна, однако ее выполнение очень затруднительно.
Клинический случай
В отделение кардиологии БСМП поступил больной И., 18 лет, с жалобами на одышку смешанного характера, возникающей при подъеме на второй этаж, при прохождении около 100 метров, на периодический сухой приступообразный кашель, на повышенную утомляемость.
Из анамнеза: с детства отмечались низкая скорость роста, низкая прибавка в весе и толерантность к физической нагрузке. В возрасте двух лет установлен диагноз: ВПС, ДОСПЖ. От предложенного оперативного лечения родители отказались, боясь того, что ребенок не перенесет операцию. В возрасте 17 лет стал отмечать нарастание одышки, снижение толерантности к физической нагрузке. Обратился к кардиологу, назначена терапия ХСН.
Заочно консультирован кардиохирургом Научного центра сердечно-сосудистой хирургии, где по предоставленным данным «у больного сложный врожденный порок сердца, который в отсутствии коррекции в детском возрасте привел к высокой легочной гипертензии со значительной дилатацией легочной артерии, недостаточности клапана легочной артерии III ст. Выполнить оперативное лечение не представляется возможным. Рекомендована консервативная терапия».
При осмотре обращает на себя внимание астеничность телосложения, цианоз носогубного треугольника. В легких дыхание с жестким оттенком, единичные застойные хрипы в нижних отделах. При аускультации сердца выслушивается акцент II тона над легочной артерией, систолический шум над всеми точками аускультации, ЧСС 80 ударов в минуту. Артериальное давление симметричное на обеих руках, с тенденцией к гипертензии, 135 и 85 мм.рт.ст.
Из лабораторных данных обращает на себя внимание общий анализ крови, где отмечается компенсаторная полицитемия за счет роста числа эритроцитов 7,8×1012/л повышение уровня гемоглобина до 173 г/л и гематокрита.
При инструментальном обследовании:

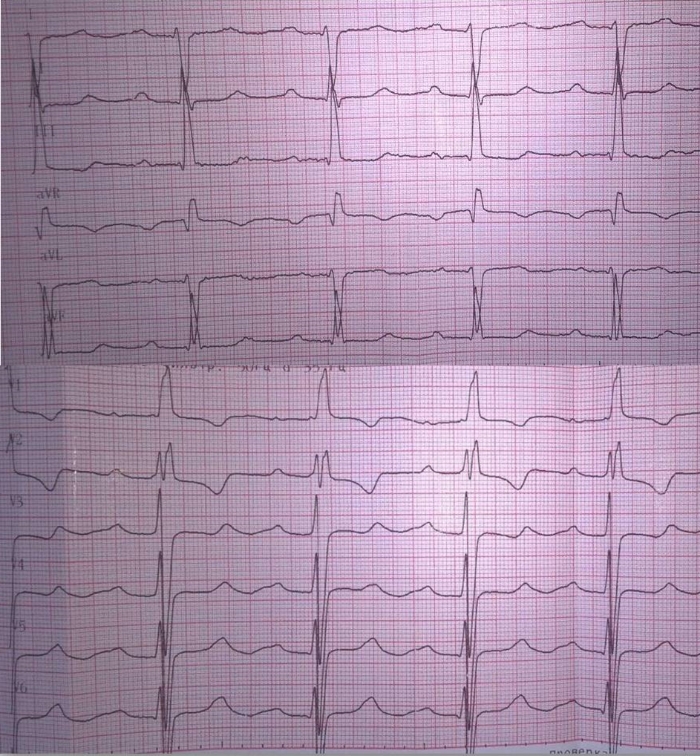
Рис. 2
Электрокардиограмма пациента при поступлении. На фоне синусового ритма с ЧСС 85 ударов в минуту отмечаются признаки гипертрофии левого желудочка и неполной блокады правой ножки пучка Гиса.
При проведении ЭхоКГ: Большой высокий дефект межжелудочковой перегородки. Фиброзные изменения створок аортального клапана, умеренный стеноз устья аорты, аортальная недостаточность II-III ст. Фиброз створок клапана легочной артерии. Недостаточность клапана легочной артерии II-III ст. Концетрическая значительная гипертрофия миокарда правого желудочка. Умеренная дилатация правого предсердия. Относительная трикуспидальная недостаточность II степени. Значительная дилатация ствола и ветвей легочной артерии. Значительная легочная гипертензия.
По рентгенографии органов грудной клетки отмечается расширение тени сердца влево. Признаки гиперволемии по малому кругу кровообращения.
Пациенту была скорректирована терапия ХСН с учетом выраженной легочной гипертензии с последующей титрацией дозы препаратов на амбулаторном этапе.
Лечение
Больным с ДОСПЖ при явлениях сердечной недостаточности на этапе предоперационной подготовки рекомендуются диуретики, иАПФ, сердечные гликозиды, β-адреноблокаторы, катехоламины.
Больным с ДОСПЖ типа тетрады Фалло рекомендуются β-адреноблокаторы и бензодиазепины при приступе гипоксии.
Больным с ДОСПЖ для лечения легочной гипертензии рекомендуются антагонисты кальция, блокаторы эндотелиновых рецепторов (например, Бозентан, Амбризентан), ингибиторы фосфодиэстеразы типа 5 (например, Силденафил, Варденафил), аналоги простагландинов (например, Илопрост).
Вид оперативной коррекции определяется размерами левого желудочка и, соответственно, локализацией дефекта межжелудочковой перегородки. Многие пациенты перед выполнением реконструктивной коррекции данного порока подвергаются паллиативным операциям, особенно если левый желудочек гипоплазирован или имеет пограничный размер.
Паллиативные операции строятся из шунта Блелока-Тауссинга (анастомоз между подключичной и легочной артерий) и бандинга легочной артерии (сужения легочной артерии), а иногда вначале выполняется резекция коарктации аорты либо первая стадия процедуры Норвуда (коррекция гемодинамики, путем уменьшения нагрузки на легочную артерию, вызванную повышенным кровотоком).
Учитывая то, что обструктивное поражение сосудов легких развивается столь же быстро, как и при ДМЖП, пациентов с ДОГПЖ следует оперировать рано в младенческом возрасте (до 6 месяцев). В настоящее время ранний возраст не следует рассматривать как фактор госпитальной летальности. Предпочительным методом операции является создание внутрижелудочкового туннеля с помощью заплаты из дакрона либо ткани Гортекс, соединяющего ЛЖ с аортой. Некоторым детям предварительно производится бандинг легочной артерии, однако не следует считать это правилом – гораздо важнее ранняя коррекция порока.
При рестриктивном дефекте межжелудочковой перегородки (когда размер менее диаметра аортального клапана), его расширяют при помощи антеросептального разреза либо иссечением в этой области межжелудочкового гребня. Создающие обструкцию в выводном тракте мышечные пучки иссекают с целью формирования прямого туннеля между аортой и ДМЖП.
Заключение
По частоте встречаемости данный порок весьма редок. По данным некоторых авторов данная аномалия встречается у 2-3 % детей, родившихся с врожденными пороками сердца. Однако редкость возникновения данного порока не исключает вероятности встречи с ним. Следует помнить, что данная патология требует оперативного лечения в раннем возрасте (до 6-ти месяцев), а медикаментозная терапия является поддерживающей и лишь отдаляет исход неизбежно нарастающей ХСН.
Источники:
- Клинические рекомендации ассоцииации сердечно-сосудистых хирургов России, «Двойное отхождение сосудов от правого желудочка» 2016 г.
- Бокерия Л.А., Лекции по сердечно-сосудистой хирургии. В 2-х томах. Москва, 2001, Т. 1, стр 482-490.
- Смирнов Н.Н. Двойное отхождение сосудов от правого желудочка: особенности пренатальной диагностики. Пренатальная диагностика, 2009.-N 1.-С.37-40
- The portal for rare diseases and orphan drugs. Double outlet right ventricle.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
Отхождение обоих магистральных сосудов, выносящих кровь из сердца не от соответствующих («своих») левого и правого желудочков, а только от одного правого – большая группа нарушений нормального развития сердца, это целый спектр аномалий, объединенных одним общим названием. Если вы читаете только эту главу, потому что у вашего ребенка именно такой диагноз, то мы советуем вам вернуться немного назад и просмотреть разделы, касающиеся изолированных больших дефектов межжелудочковой перегородки, легочной гипертензии и тетрады Фалло, потому что все, что сказано там о клиническом проявлении порока, симптомах, осложнениях и последствиях, можно в полной мере отнести и к этому пороку.
Главное нарушение формирования сердца заключается в том, что аорта, которая на 5-й неделе от момента зачатия должна «повернуться» против часовой стрелки и соединиться с левым желудочком, этого не делает, а остается «сидеть» над правым желудочком целиком. Выход крови из левого желудочка осуществляется только через большой дефект межжелудочковой перегородки и хотя потоки крови в правом желудочке, естественно, смешиваются, все же остается их частичное разделение, и артериальная кровь поступает, в основном, в аорту, которая отделена от левого желудочка мышечным валиком межжелудочковой перегородки, а венозная идет преимущественно в легкие.
Иными словами, в типичных случаях и структурное нарушение, и клинические проявления имеют черты больших дефектов межжелудочковой перегородки и – соответствующие последствия. Если же к этому добавить сужение выводного тракта правого желудочка, то картина будет напоминать тетраду Фалло.
При первых вариантах ребенок бледный, без выраженных признаков цианоза, и имеется большой сброс «слева-направо», ранние признаки сердечной недостаточности и переполнения кровью сосудов легких со всеми вытекающими отсюда последствиями, которые могут привести к развитию необратимой легочной гипертензии.
При вторых – ребенок синюшный, с выраженным цианозом и большой вероятностью одышечно-цианотических приступов.
Возможности радикального хирургического лечения сегодня существуют практически для всех вариантов порока, но нужно учитывать несколько важных деталей.
Многое зависит от того, какой у ребенка дефект межжелудочковой перегородки, где он расположен в перегородке и какого он размера. Если отверстие большое и находится прямо под устьем аорты, его закрывают, создавая тоннель из продолговатой синтетической заплаты, который соединит стенки дефекта с аортой, и таким образом аорту с левым желудочком.
Но, к сожалению, дефект (а иногда и два-три дефекта) может находится в мышечной части перегородки. Это делает операцию очень травматичной, а подчас и просто невозможной технически.
Наконец, последний вариант – дефект может располагаться под началом, устьем легочной артерии. Тогда просто соединить аорту с левым желудочком внутри сердца невозможно (так называемая аномалия Тауссиг-Бинга).
Выбор способа хирургической помощи, зависит от очень многих обстоятельств. Главное, что вам нужно знать – вы должны обратиться к специалистам как можно раньше, т.е. как только поставлен диагноз. Не надо ждать ухудшения – вы рискуете сделать ситуацию «запущенной». Но не надо и впадать в отчаяние. Ребенка можно и нужно лечить, и для этого есть все средства.
Об операции при «подаортальном» дефекте мы рассказывали. Она – относительно проста и ее можно делать в любом возрасте, т.е. как и при больших дефектах межжелудочковой перегородки, в зависимости от клинических проявлений порока. Но, если дефект нельзя просто превратить в выводной отдел для левого желудочка, что тогда? Если диагноз установлен достаточно рано, а давление в легочной артерии растет, то для защиты сосудов легких от необратимых повреждений нужно сузить легочную артерию, наложив манжетку, как это было описано ранее.
Делая это, мы думаем о будущем, а пока – знаем, что сосуды легких не страдают. Что нас ожидает? Через несколько месяцев или лет, а в данном случае спешить, как правило, не следует, – можно поставить вопрос о возможности радикальной операции. Ребенок подрос, набрал в весе, неплохо развит, и хотя у него может усиливаться цианоз губ, особых опасений это не вызывает – причина цианоза понятна, т.к. создана хирургически. И тут существуют две возможности. Первая и наилучшая – это удалить манжетку и закрыть дефект, создав внутри полости правого желудочка тоннель между дефектом и аортой желудочка. Этот тоннель, однако, будет более длинным, и сделать его намного труднее, чем при «подаортальном» дефекте, – из-за далекого расположения в перегородке. Иногда это технически невозможно. И тогда есть второй путь – «радикальная паллиация», когда, удалив манжетку, нужно закрыть заплатами вход в правый желудочек (т.е. трехстворчатый клапан) и сделать из обоих желудочков один, работающий на большой круг, а в предсердии произвести операцию Фонтена, как это было описано для атрезии трехстворчатого клапана. Второе – не идеальный выход, но все же – выход, когда нет другой возможности. И, надо сказать, что такой путь применяется и при других сложных пороках сердца, о которых мы скажем позже.
При аномалии Тауссиг-Бинга, или отхождении сосудов от правого желудочка и огромном дефекте межжелудочковой перегородки, расположенном под легочной артерией, тактика и стадийность хирургического лечения полностью зависит от времени первого появления ребенка в специализированном хирургическом учреждении. В любом случае, вмешательство следует делать в течение первых месяцев жизни. Не будем подробно останавливаться на существующих методиках лечения этого сложного порока. Достаточно сказать, что при раннем обращении вполне возможно выполнение операции в один этап и восстановление нормального кровообращения в обоих кругах. Но если момент упущен, то не отчаивайтесь, потому что на вооружении сегодняшней хирургии имеется много способов помочь вашему ребенку, и они зависят от типа порока и возраста ребенка. В одном из последних учебников по кардиохирургии врожденных пороков сердца насчитывается 5 вариантов хирургического лечения различных типов отхождения сосудов от правого желудочка. Мы описали только некоторые из них, наиболее типичные. В каждом конкретном случае можно и нужно выбрать наиболее логичный и безопасный метод.
Рецептов, которые были бы одними и теми же для разных детей – нет. Каждый случай индивидуален. Но главное – больные, которые еще 10 лет назад считались неоперабельными, сегодня могут рассчитывать на хирургическую помощь, которая не только продлит жизнь, но и изменит ее качество, сделает их полноценными членами общества.
Источник
Пороки сердца плода – достаточно сложны для пренатальной диагностики в силу значительной вариабельности как самих пороков, небольших размеров сердца плода, общих ограничений возможности визуализации при беременности.
Именно поэтому мы настоятельно рекомендуем ВСЕМ беременным проходить ЭХОКГ (эхокардиографию, УЗИ сердца) плода в сроках 18-25 нед, когда имеются оптимальные диагностические возможности для выявления аномалий сердца плода.
Двойное отхождение сосудов от правого желудочка (ДОСПЖ/ DORV)-
один из примеров сложных и разнообразных нарушений строения и функции сердца плода, порок, сложный для диагностики, который нередко пропускается даже ведущими специалистами лучших клиник Европы.
ДОСПЖ – это не один, а группа врожденных пороков сердца, характеризующаяся аномальным типом предсердно-желудочкового сообщения, при котором аорта и легочный ствол полностью или преимущественно происходят от правого желудочка.
Частота этого достаточно редкого порока сердца среди прочих ВПС (врожденных пороков сердца) по клиническим данным составляет от 0,72% до 2%, а по патологоанатомическим данным – 2,7%.
ДОСПЖ часто сочетается с наличием различных экстракардиальных аномалий и хромосомных аберраций у плода.
Чаще всего встречаются синдром полисплении, атрезия пищевода, диафрагмальная грыжа, аномалии лица.
Синдром ДОСПЖ может встречаться при трисомии 13 и 18 пар хромосом, у матерей, страдающих сахарным диабетом.
При этом в сердце плода происходит следующие изменения:
- наличие бульбовентрикулярной складки, разделяющей митральный и полулунные клапаны;
- персистирование подаортального и подлегочного конусов;
- принадлежность конусной перегородки (мышечной структуры, разделяющей полулунные клапаны) к структурам правого желудочка, но не межжелудочковой перегородки;
- Z-образная деформация выхода из левого желудочка;
- межжелудочковое сообщение (дефект межжелудочковой перегородки, ДМЖП) является единственным выходом из левого желудочка;
- отсутствие конусного отдела левого желудочка;
- один из магистральных сосудов полностью, а второй – не менее чем на 50% отходят от правого желудочка;
- параллельный ход магистральных сосудов.
Но, кроме того, при ДОСПЖ обязательно присутствуют еще и сопутствующие пороки сердца, такие как:
- аномалии формирования и положения сердца;
- атрио-вентрикулярная дискордантность;
- аномалии впадения системных вен;
- открытый атрио-вентрикулярный канал (АВК);
- гипоплазия желудочка сердца;
- обструкция выхода из левого желудочка (рестриктивный ДМЖП);
- коарктация аорты, перерыв дуги аорты;
- транспозиция магистральных артерий сердца (МАС).
Классификация ДОСПЖ:
- ДОСПЖ типа ДМЖП характеризуется подаортальной или подартериальной локализацией ДМЖП при условии отсутствия обструкции выхода из правого желудочка;
- ДОСПЖ типа тетрады Фалло характеризуется подаортальной или подартериальной локализацией ДМЖП в сочетании с обструкцией выхода из правого желудочка;
- ДОСПЖ типа транспозиции магистральных сосудов (аномалия Тауссиг-Бинга) характеризуется подлегочной локализацией ДМЖП при условии отсутствия обструкции выхода из правого желудочка;
- ДОСПЖ с некомментированным ДМЖП характеризуется наличием ДМЖП в синусном или трабекулярном отделе перегородки, может сочетаться с обструкцией выхода из правого желудочка;
Кроме того, существует другая классификация ДОСПЖ:
- если дефект межжелудочковой перегородки находится под аортой, большинство крови попадает в аорту – это тип I;
- наоборот, если дефект находится под легочной артерией, большинство крови попадает в нее – тип II;
- если порок не сопровождается сужением легочной артерии это тип IА или IIА;
- если присутствует сужение легочной артерии IБ или IIБ.
Можно только представить, какой огромный объем работы ложится на врача – исследователя в случае наличия двойного отхождения сосудов от правого желудочка у плода. И, конечно, диагностировать эту сложную патологию сердца крайне сложно, особенно при лимите времени, отведенном на рутинное обследование.
Исходя из такого разнообразия морфологических изменений сердца при ДОСПЖ, клинические проявления этого порока также различны:
- Например, при ДОСПЖ типа ДМЖП имеется выраженный артерио-венозный сброс на уровне желудочков, с развитием легочной гипертензии.
- ДОСПЖ типа тетрады Фалло характеризуется гиповолемией малого круга кровообращения и наличием вено-артериального сброса.
- ДОСПЖ типа ТМС характеризуется преимущественным поступлением крови из левого желудочка в легочную артерию, что приводит к переполнению кровью малый круг кровообращения и формирует легочную гипертензию.
- ДОСПЖ с некомментированным ДМЖП клинически варьирует в зависимости от наличия или отсутствия обструкции выхода из правого желудочка, а соотвественно может напоминать как клинику тетрады Фалло, так и ДМЖП соответственно.
Доля оперативных вмешательств по поводу ДОСПЖ среди всех врожденных пороков сердца в РФ составляет 1,55% при средней летальности 9,96%.
Естественное течение этого порока характеризуется прогрессированием сердечной недостаточности с развитием легочной гипертензии у больных с ДОС от ПЖ без стеноза легочной артерии и одышечно-цианотическими приступами у больных со стенозом легочной артерии, которые нередко приводят к смерти уже в раннем детском возрасте.
Продолжительность жизни выше у больных с обструкцией выхода из правого желудочка. В среднем выживаемость не превышает 5 лет, не более 16 пациентов без оперативного лечения доживают до 15 лет.
На сегодняшний день предпочтение отдается хирургическому лечению, радикальная (с полным хирургическим исправлением порока) операция выполняется детям до 4 лет. В более позднем возрасте полная коррекция порока уже невозможна, поэтому применяются методики частичной коррекции порока.
Приводим пример диагностики данного порока в сроке беременности 19 недель (все приводимые видео- и фотоматериалы из собственной практики д-ра Р. Шухнина):
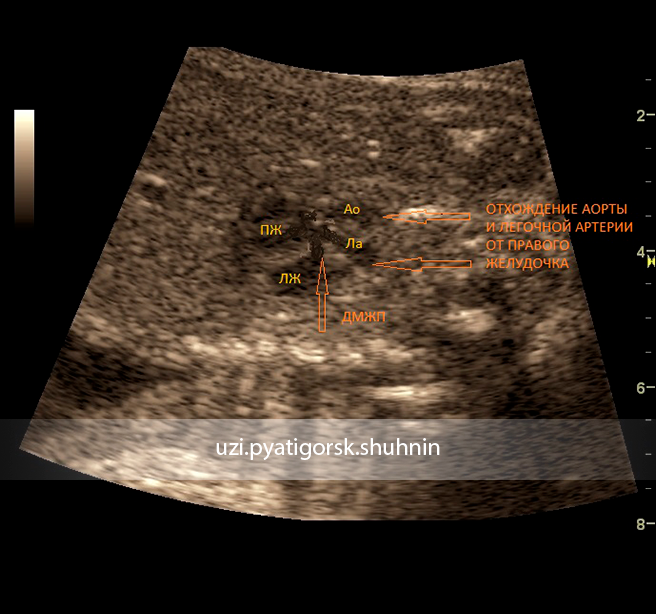
Фото 1. ЭХОКГ плода. В-режим. Отчетливо визуализируется высокий дефект межжелудочковой перегородки (стрелка), отхождение от правого желудочка как аорты, так легочной артерии, причем аорта расположена над легочной артерией (транспозиция МАС). Полости желудочков сердца и толщина их миокарда пропорциональны. Диаметр магистральных артерий сердца также примерно равен.

Фото 2. ЭХОКГ плода. Режим ЦДК. Отчетливо визуализируется нерестриктивного типа кровоток из левого желудочка в правый через высокий дефект межжелудочковой перегородки (ДМЖП, картируется красным цветом), синим цветом отображается кровоток в магистральных сосудах сердца (обратите внимание на их параллельный ход).
Видео 3. ЭХОКГ плода. Режим ЦДК. Красным цветом отображается выброс крови из левого желудочка через ДМЖП в правый желудочек, синим цветом отображается кровоток в параллельно идущих легочной артерии и аорте, отходящих от правого желудочка.
Кроме того, у данного плода обнаружен также первичный дефект межпредсердной перегородки, АВК, укорочение бедренной кости, укорочение костей спинки носа, аномалия почек, что является дополнительными факторами риска наличия у него хромосомного заболевания.
Таким образом, тщательное и всестороннее эхокардиографическое обследование сердца плода позволяет выявить самые сложные и редкие заболевания его сердца. Экспертное обследование всех внутренних органов и систем плода при выявлении патологии сердца плода позволяет с большей вероятности исключить или предположить хромосомное заболевание плода, а соответственно, определить акушерскую тактику и прогноз. беременности. Приведенные примеры демонстрируют высокое качество и надежность проводимого нами экспертного УЗИ исследования беременности.
Источник