Двойное отхождение сосудов прогноз
Определение
Двойное отхождение сосудов от правого желудочка, далее ДОСПЖ (частичная транспозиция, двойной выход из правого желудочка, аномалия Тауссиг — Бинга), — группа врожденных пороков сердца, чаще генетически обусловленных (мутации генов GDF1 (19p13.11) и CFC1 (2q21.2) кардиальных клеток-предшественников), характеризующаяся аномальным типом вентрикуло-артериальной связи, при которой аорта и легочный ствол полностью или преимущественно происходят от правого желудочка, возникающей вследствие нарушения ротации конуса и его вклинения между атриовентрикулярными клапанами и сопровождающейся нарушением формирования выхода из левого желудочка.
Код по МКБ-10 Q20.1 — Удвоение выходного отверстия правого желудочка.
Код по МКБ-11 LA85.2 — Double outlet right ventricle.
Эпидемиология
Клинически частота встречаемости данного порока составляет 0,7 %, что довольно редко, а вот по патологоанатомическим — 2,7 %, что говорит о низкой частоте выявления и ранней смертности лиц с данным заболеванием. Если взять все врожденные пороки сердца в Российской Федерации, то лишь у 1,5 % больных проводится оперативная коррекция данного порока, при средней летальности, составляющей почти 10 %. Прогноз течения порока во многом зависит от его типа и, соответственно, варианта гемодинамики.
Продолжительность жизни выше у больных с гемодинамически более благоприятным течением, а именно с обструкцией выхода из правого желудочка. В целом, время, в течении которого умирают 50 % пациентов с данной аномалией, не превышает и 5 лет, и лишь 17 % больных со всеми типами порока доживают до 15 лет.
Классификация
– ДОСПЖ типа тетрады Фалло ДМЖП в данном случае расположен подаортально или подартериально, сочетаясь с обструкцией выхода из правого желудочка;
– ДОСПЖ типа ДМЖП характеризуется тем же, но при условии отсутствия обструкции выхода из правого желудочка;
– ДОСПЖ типа транспозиции магистральных сосудов характеризуется отсутствием обструкции выхода из правого желудочка, а ДМЖП располагается подлегочно;
– ДОСПЖ с некоммитированным ДМЖП проявляется наличием ДМЖП в синусном или трабекулярном отделе перегородки, может сочетаться с обструкцией выхода из правого желудочка.
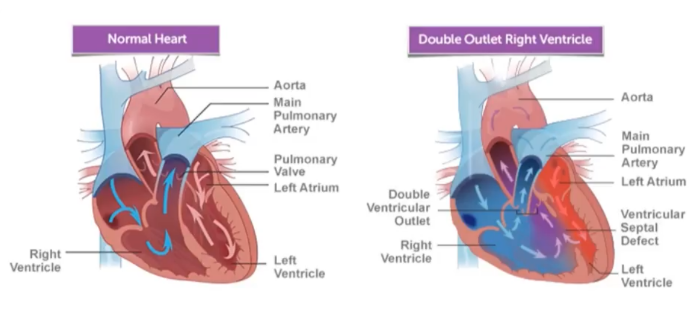
Рис. 1
Гемодинамика при анатомически нормальном строении сердца (слева), и при ДОСПЖ (справа).
Диагностика
Диагностика данного заболевания складывается из характерных симптомов сердечной недостаточности, которые проявляются с рождения. Золотым стандартом выявления данного порока является ЭхоКГ, которая позволяет оценить анатомическую структуру сердца и его гемодинамику. Пренатальная диагностика возможна, однако ее выполнение очень затруднительно.
Клинический случай
В отделение кардиологии БСМП поступил больной И., 18 лет, с жалобами на одышку смешанного характера, возникающей при подъеме на второй этаж, при прохождении около 100 метров, на периодический сухой приступообразный кашель, на повышенную утомляемость.
Из анамнеза: с детства отмечались низкая скорость роста, низкая прибавка в весе и толерантность к физической нагрузке. В возрасте двух лет установлен диагноз: ВПС, ДОСПЖ. От предложенного оперативного лечения родители отказались, боясь того, что ребенок не перенесет операцию. В возрасте 17 лет стал отмечать нарастание одышки, снижение толерантности к физической нагрузке. Обратился к кардиологу, назначена терапия ХСН.
Заочно консультирован кардиохирургом Научного центра сердечно-сосудистой хирургии, где по предоставленным данным «у больного сложный врожденный порок сердца, который в отсутствии коррекции в детском возрасте привел к высокой легочной гипертензии со значительной дилатацией легочной артерии, недостаточности клапана легочной артерии III ст. Выполнить оперативное лечение не представляется возможным. Рекомендована консервативная терапия».
При осмотре обращает на себя внимание астеничность телосложения, цианоз носогубного треугольника. В легких дыхание с жестким оттенком, единичные застойные хрипы в нижних отделах. При аускультации сердца выслушивается акцент II тона над легочной артерией, систолический шум над всеми точками аускультации, ЧСС 80 ударов в минуту. Артериальное давление симметричное на обеих руках, с тенденцией к гипертензии, 135 и 85 мм.рт.ст.
Из лабораторных данных обращает на себя внимание общий анализ крови, где отмечается компенсаторная полицитемия за счет роста числа эритроцитов 7,8×1012/л повышение уровня гемоглобина до 173 г/л и гематокрита.
При инструментальном обследовании:

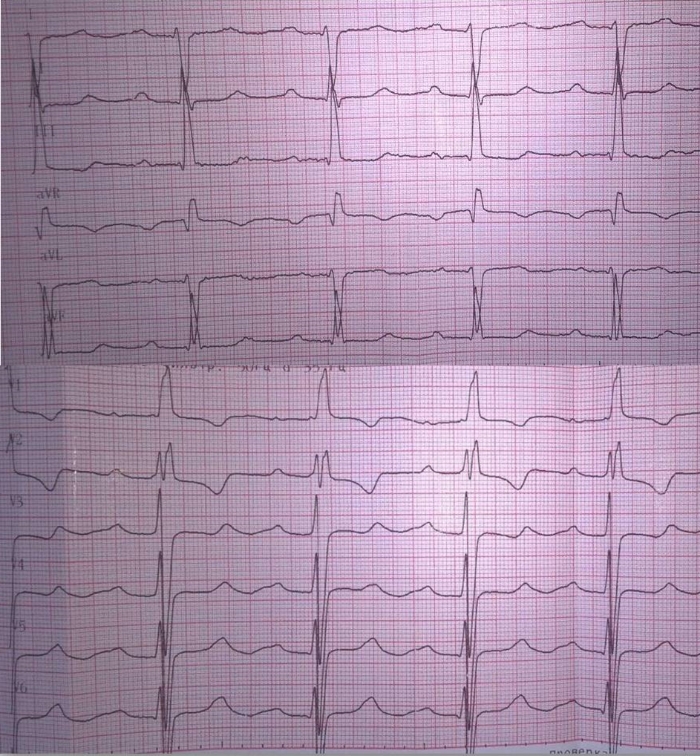
Рис. 2
Электрокардиограмма пациента при поступлении. На фоне синусового ритма с ЧСС 85 ударов в минуту отмечаются признаки гипертрофии левого желудочка и неполной блокады правой ножки пучка Гиса.
При проведении ЭхоКГ: Большой высокий дефект межжелудочковой перегородки. Фиброзные изменения створок аортального клапана, умеренный стеноз устья аорты, аортальная недостаточность II-III ст. Фиброз створок клапана легочной артерии. Недостаточность клапана легочной артерии II-III ст. Концетрическая значительная гипертрофия миокарда правого желудочка. Умеренная дилатация правого предсердия. Относительная трикуспидальная недостаточность II степени. Значительная дилатация ствола и ветвей легочной артерии. Значительная легочная гипертензия.
По рентгенографии органов грудной клетки отмечается расширение тени сердца влево. Признаки гиперволемии по малому кругу кровообращения.
Пациенту была скорректирована терапия ХСН с учетом выраженной легочной гипертензии с последующей титрацией дозы препаратов на амбулаторном этапе.
Лечение
Больным с ДОСПЖ при явлениях сердечной недостаточности на этапе предоперационной подготовки рекомендуются диуретики, иАПФ, сердечные гликозиды, β-адреноблокаторы, катехоламины.
Больным с ДОСПЖ типа тетрады Фалло рекомендуются β-адреноблокаторы и бензодиазепины при приступе гипоксии.
Больным с ДОСПЖ для лечения легочной гипертензии рекомендуются антагонисты кальция, блокаторы эндотелиновых рецепторов (например, Бозентан, Амбризентан), ингибиторы фосфодиэстеразы типа 5 (например, Силденафил, Варденафил), аналоги простагландинов (например, Илопрост).
Вид оперативной коррекции определяется размерами левого желудочка и, соответственно, локализацией дефекта межжелудочковой перегородки. Многие пациенты перед выполнением реконструктивной коррекции данного порока подвергаются паллиативным операциям, особенно если левый желудочек гипоплазирован или имеет пограничный размер.
Паллиативные операции строятся из шунта Блелока-Тауссинга (анастомоз между подключичной и легочной артерий) и бандинга легочной артерии (сужения легочной артерии), а иногда вначале выполняется резекция коарктации аорты либо первая стадия процедуры Норвуда (коррекция гемодинамики, путем уменьшения нагрузки на легочную артерию, вызванную повышенным кровотоком).
Учитывая то, что обструктивное поражение сосудов легких развивается столь же быстро, как и при ДМЖП, пациентов с ДОГПЖ следует оперировать рано в младенческом возрасте (до 6 месяцев). В настоящее время ранний возраст не следует рассматривать как фактор госпитальной летальности. Предпочительным методом операции является создание внутрижелудочкового туннеля с помощью заплаты из дакрона либо ткани Гортекс, соединяющего ЛЖ с аортой. Некоторым детям предварительно производится бандинг легочной артерии, однако не следует считать это правилом — гораздо важнее ранняя коррекция порока.
При рестриктивном дефекте межжелудочковой перегородки (когда размер менее диаметра аортального клапана), его расширяют при помощи антеросептального разреза либо иссечением в этой области межжелудочкового гребня. Создающие обструкцию в выводном тракте мышечные пучки иссекают с целью формирования прямого туннеля между аортой и ДМЖП.
Заключение
По частоте встречаемости данный порок весьма редок. По данным некоторых авторов данная аномалия встречается у 2-3 % детей, родившихся с врожденными пороками сердца. Однако редкость возникновения данного порока не исключает вероятности встречи с ним. Следует помнить, что данная патология требует оперативного лечения в раннем возрасте (до 6-ти месяцев), а медикаментозная терапия является поддерживающей и лишь отдаляет исход неизбежно нарастающей ХСН.
Источники:
- Клинические рекомендации ассоцииации сердечно-сосудистых хирургов России, «Двойное отхождение сосудов от правого желудочка» 2016 г.
- Бокерия Л.А., Лекции по сердечно-сосудистой хирургии. В 2-х томах. Москва, 2001, Т. 1, стр 482-490.
- Смирнов Н.Н. Двойное отхождение сосудов от правого желудочка: особенности пренатальной диагностики. Пренатальная диагностика, 2009.-N 1.-С.37-40
- The portal for rare diseases and orphan drugs. Double outlet right ventricle.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
Двойное отхождение главных сосудов от правого желудочка. Тетрада Фалло
При данной аномалии аорта и легочная артерия полностью или почти полностью отходят от правого желудочка. Взаимное расположение двух сосудов может варьировать от ситуации, подобной тетраде Фалло, до позиции, подобной ТГС (аномалия Тауссиг-Бинга (Taussig-Bing)). С патофизиологической точки зрения двойное отхождение главных сосудов (ДОГС) от правого желудочка является не какой-то определенной морфологической формой порока, а объединяет собой неоднородную группу нарушений сердечной структуры.
Данный термин относится только к положению главных сосудов, при этом такая аномалия их отхождения может сочетаться с дефектами межжелудочковой перегородки, тетрадой Фалло, а также отмечаться при транспозиции магистральных сосудов и единственном желудочке сердца.
Частота встречаемости порока составляет 0,032 на 1000 новорожденных. При всех типах ДОГС от правого желудочка часто встречается стеноз ствола легочной артерии, но могут также наблюдаться обструкция выносящего тракта левого желудочка (от субаортального стеноза до коарктации и перерыва дуги аорты).
Пренатальный диагноз ДОГС может быть достоверно установлен у плода, но дифференцирование данной аномалии отхождения главных сосудов с другими мальформациями конотрункуса может оказаться весьма затруднительным, особенно в случаях ее сочетания с тетрадой Фалло или ТМС с дефектом межжелудочковой перегородки.
Видео ЭхоКГ при двойном отхождении сосудов от правого желудочка у плода
Основными эхокардиографическими признаками данного порока будут следующие: (а) отхождение обоих главных сосудов полностью или большей частью от правого желудочка и (б) наличие в большинстве случаев двусторонних конусов (субаортального и субпульмонального).
Особенности сердечной гемодинамики будут зависеть от особенностей анатомического типа порока и сопутствующих аномалий. Поскольку сердце плода работает как единая камера, в которой кровь перед выбросом смешивается, наличие двух главных сосудов, отходящих от правого желудочка, обычно не сопровождается сердечной недостаточностью во внутриутробном периоде.
Так, по данным наблюдений В таких плодов мы ни разу не регистрировали развитие подобного осложнения. В отличие от других мальформаций конотрункуса, ДОГС от правого желудочка часто сочетается с наличием различных экстракардиальных аномалий и хромосомных аббераций у плода.
Тетрада Фалло
Главными признаками этого порока являются: (а) дефект межжелудочковой перегородки (ДМЖП) со смещением кпереди ее инфундибулярного отдела, что сопровождается субпульмональным стенозом (стенозом выносящего тракта правого желудочка) и смещением вправо корня аорты, который начинает располагаться над дефектом межжелудочковой перегородки; а также (б) наличие сообщения между выносящим отделом правого желудочка и стволом легочной артерии.
Приблизительно в 20% случаев такое сообщение отсутствует, при этом имеется атрезия легочного клапана, поэтому данный порок часто называют «атрезия легочного клапана с дефектом межжелудочковой перегородки». Тетрада Фалло может сочетаться с другими специфическими аномалиями сердца, при наличии которых выделяют более частные нозологии, например, общий атриовентрикулярный канал (выявляемый в 4% случаев), и агенезия клапана легочной артерии (выявляемая в менее чем 2% наблюдений).
Гипертрофия правого желудочка, один из классических элементов тетрады, всегда отсутствует у плода и развивается только после рождения.
Учебное видео УЗИ сердца плода в норме

– Также рекомендуем “Диагностика тетрады Фалло. УЗИ признаки тетрады Фалло у плода”
Оглавление темы “Диагностика пороков сердца и крупных сосудов плода”:
1. Дефекты межпредсердной перегородки плода. Дефекты межжелудочковой перегородки плода
2. Общий атриовентрикулярный канал у плода. Диагностика общего атриовентрикулярного канала
3. Единственный желудочек сердца плода. Стеноз аорты
4. Коарктация аорты плода. Тубулярная гипоплазия аорты
5. Перерыв дуги аорты у плода. Гипоплазия левых отделов сердца
6. Стеноз ствола легочной артерии у плода. Атрезия ствола легочной артерии и мальформации конотрункуса
7. Транспозиция главных сосудов плода. Диагностика транспозиции главных сосудов
8. Двойное отхождение главных сосудов от правого желудочка. Тетрада Фалло
9. Диагностика тетрады Фалло. УЗИ признаки тетрады Фалло у плода
10. Общий артериальный ствол. Диагностика общего артериального ствола
Источник
SvetikSV
17.05.2008, 15:19
Здравствуйте, уважаемые специалисты,
помогите пожалуйста советом.
Нам 22 недели беременности (по плоду только 19), сделано УЗИ плода в Бакулева.
Диагноз поставили страшный – двойное отхождение магистральных сосудов от правого желудочка, транспозиция магистральных артерий, выраженный комбинированный стеноз легочной артерии с гипоплазией системы легочной артерии. ДМЖП некомпенсированный. Добавочная левая ВПВ.
Написали, что прогноз крайне неблагоприятный и рекомендовали прервать беременность….
Кариотипирование показало, что никаких хромосомных аномалий не обнаружено (это по методу FISH на главные аномалии, результаты на остальные аномалии придут позже)
Наша дочка для нас очень желанный ребенок и мы бы хотели всеми силами сохранить беременность. Подскажите, пожалуйста, возможна ли в нашем случае радикальная операция и каковы шансы на то, что ребеночек выживет в результате? Сможет ли девочка жить дальше нормальной жизнью, иметь детей? Врач УЗИ нам сказал, что возможна только паллиативная операция (что это такое?) и что ребенок на всю жизнь останется инвалидом…
Если такая операция делается в России, то подскажите, если знаете, к кому обратиться… Может быть если в России нет таких технологий, то где-то за рубежом…. Мы готовы на любые варианты…
Есть ли в России эксперты, которые могли бы дать нам еще и личную консультацию по этому поводу?
Заранее спасибо Вам всем,
Светлана.
Dr.Nathalie
17.05.2008, 19:36
Уважаемая Светлана!
Я бы рекомендовала бы Вам получить стороннее мнение в Петербурге – Детская Городская Больница №1, Любомудров Вадим Германович (заведующий отделения кардиохирургии) и Цытко Андрей Леонидович (один из ведущих пренатальных и не только УЗИ-диагностов ВПС).
Санкт-Петербург, ул. Авангардная дом 14
Телефон отделения (812)735-90-00
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
SvetikSV
18.05.2008, 11:52
Уважаемая Светлана!
Я бы рекомендовала бы Вам получить стороннее мнение в Петербурге – Детская Городская Больница №1, Любомудров Вадим Германович (заведующий отделения кардиохирургии) и Цытко Андрей Леонидович (один из ведущих пренатальных и не только УЗИ-диагностов ВПС).
Санкт-Петербург, ул. Авангардная дом 14
Телефон отделения (812)735-90-00
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Спасибо! Питер уже поставили в планы. А в Москве есть хорошие кардиохирурги для получения консультации? Мы ведь в Бакулева общались только со специалистом, который нам делал УЗИ… а не с кардиохирургом…
Dr.Nathalie
18.05.2008, 16:11
Я бы на Вашем месте не теряла время и ехала в Питер.
Настаиваете на Москве – Кардиохирургическое отделение Филатовской больницы – профессор Владимир Николаевич Ильин.
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Телефон, по которому можно записаться на прием: (495) 254-84-70, надо спрашивать 306 кабинет. Это только для детей Москвы и МО по направлению.
SvetikSV
18.05.2008, 17:48
Я бы на Вашем месте не теряла время и ехала в Питер.
Настаиваете на Москве – Кардиохирургическое отделение Филатовской больницы – профессор Владимир Николаевич Ильин.
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Телефон, по которому можно записаться на прием: (495) 254-84-70, надо спрашивать 306 кабинет. Это только для детей Москвы и МО по направлению.
Уважаемая Наталья,
огромное спасибо Вам за информацию!
Да, мы из Москвы, но запишемся на консультацию и к Ильину и в Питер поедем. Будем использовать все возможные шансы!
Светлана
Dr.Nathalie
18.05.2008, 17:56
Удачи!
Уважаемая Светлана!
Сколько Вам лет?
Сколько лет мужу?
Как Вы забеременели ( естественным путем? ЭКО? Лечились от бесплодия? )
Есть ли у Вас еще дети?
Это не праздные вопросы. Вы должны представлять себе все риски и от прерывания, и от сохранения беременности, прежде, чем принимать решение.
SvetikSV
19.05.2008, 00:44
Мне 28, мужу 30, беременели естественным путем, бесплодия не было, детей нет и беременность первая.
Уважаемая Светлана!
Я не кардиолог, я педиатр.
Что такое ребенок с тяжелым врожденным пороком сердца, я знаю очень хорошо.:(
Вам предстоит принять очень сложное решение. Совет, который я Вам дам, очень прост: возьмите лист бумаги, разделите его пополам и, на одной стороне, напишите все плюсы и минусы прерывания беременности ( включая и %-ный риск того, что это м.б. первая и последняя беременность, что может понадобиться помощь психолога, которая стоит немало… и т.д. ) а на другой половине – все плюсы и минусы рождения заведомо тяжело больного ребенка ( включая %-ю возможность смертельного исхода, как самой операции, так и %-ю возможность послеоперационных осложнений, стоимость лекарств и консультаций, невозможность работать для одного из родителей и т.д…. ). И посмотрите, что у Вас получится. А потом сядьте с мужем, взвесьте все риски, взвесьте свои возможности ( моральные, физические и материальные) и принимайте решение.
Помните, что любое решение, которое вы примите вдвоем, будет единственно верным, потому что ответственность за него будете нести только вы вдвоем.
SvetikSV
20.05.2008, 10:03
Уважаемая Ира,
спасибо Вам за совет. Да, решение нужно принять нелегкое, но мы пока решили бороться. Для начала мы должны понять всю ситуацию, проконсультироваться с кардиологами, а потом решим.
У меня остались вопросы:
1) что вы имеете ввиду под невозможностью работать одному из родителей? Понятно, что первый год жизни будет самым трудным, но если была сделана радикальная операция я не вижу причин почему нельзя работать
2) а какие возможны послеоперационные осложнения для ребенка с ВПС?
Спасибо.
Света
mitrich07
20.05.2008, 11:27
Если у Вашего ребенка после операции останется сердечная недостаточность (я не доктор, а родитель ребенка с больным сердцем, сразу оговариваюсь), а это во многих случаях, к сожалению, так, то dr.Ira совершенно права.
Для правильного лечения необходимо раз в два три-месяца ложится на обследование, поскольку ребенок развивается и состояние его постоянно меняется. В Москве, насколько я себе представляю, не более 3х мест, где имеют нормальный опыт ведения детей с сердечной недостаточностью, причем туда не направляют автоматически из поликлиники или департамента здравоохранения. В больничках типа 67, куда всех таких детей прикрепляют по умолчанию,Вам будут говорить, что ребенок все равно умрет, бороться не за что, и будут скорее всего препятствовать переводу в нормальное медучреждение (это не только по нашему опыту, но и по опыту других родителей в аналогичной ситуации).
Про то, что одному из родителей придется сидеть с ребенком постоянно – чистая правда. Мне кажется, Вы себе пока еще плохо представляете ужас такого положения, и постоянную угрозу декомпенсации сердечной недостаточности от любого простудного заболевания или даже просто из-за роста ребенка.
Света, не могу промолчать.
Как акушер-гинеколог, я сталкивалась с такими ситуациями. Конечно же, в конечном итоге решение принимать вам, но есть много НО, особенно в условиях российской медицины.
Воспитание ребенка с больным сердцем – это огромная нагрузка на семью, действительно – один родитель всегда должен быть при ребенке, второй зарабатывать немалые деньги для обеспечения качества жизни ребенка.
Постоянные госпитализации, обследования, изменения в состоянии, изменение схем лечения и прочая и прочая и прочая…
Порок выявлен очень сложный, это не открытый боталлов проток, который вылечил и в большинстве случаев забыл.
Такой порок, как выявили у вас, будет постоянно напоминать о себе, вам придется жить с этим всю жизнь.
Вы должны это очень четко осознавать.
При таком пороке сердца, полностью здоровым ребенок вряд ли будет. Уж извините за эти слова, но такова реальность.
Вы не должны сделать ошибку, а потом горько о ней сожалеть.
Если вы готовы, всю свою дальнейшую жизнь посвятить борьбе с заболеванием ребенка, тогда я просто преклоняюсь перед вами.
Для начала мы должны понять всю ситуацию, проконсультироваться с кардиологами, а потом решим.
Очень верный подход. Вам надо получить максимально известную честную информацию.
1) что вы имеете ввиду под невозможностью работать одному из родителей? Понятно, что первый год жизни будет самым трудным, но если была сделана радикальная операция я не вижу причин почему нельзя работатьУзнайте обязательно процент успешных радикальных операций. Узнайте, в каком проценте случаев радикальная операция не удается и приходится делать паллиативную, что автоматически снимает вторую часть вопроса.
2) а какие возможны послеоперационные осложнения для ребенка с ВПС?
Разные. Думаю, что кардиологи смогут ответить более подробно. Однако, дело не только в ВПС. Послеоперационные осложнения могут быть после любой операции, к сожалению.
По представленной информации мне достаточно сложно говорить о возможности радикальной операции. Так же не возможно говорить обо всех возможных операционных осложнениях до рождения ребенка, т.к. неизвестно с какой массой и в какой срок родится ребенок. Для подобных выводов необходимо знать объем предполагаемой операции. Мне эти данные не известны.
Более предметно можно говорить обо всех вероятных исходов только после консультации с кардиохирургами и определения возможного объема операции.
Я думаю, что правильными будут следующие действия:
1. Получить второе/третье мнение в России и/или заграницей (в зависимости от Ваших возможностей). Обратите внимание на рекомендацию Натальи Рашидовны.
2. получить консультацию кардиохирурга, выяснить какова вероятность успешной операции, вероятность и тяжесть возможных осложнений, возможные отдаленные результаты, особенности состояния ребенка после операции
3. Выяснить уровень предстоящих материальных затрат
4. принять окончательное решение
Все нужно сделать достаточно быстро (я бы сказал СРОЧНО)
SvetikSV
21.05.2008, 00:20
Спасибо всем вам за поддержку и советы, уже на следующей неделе будем консультироваться с кардиологами. Еще конечно хотелось бы пообщаться с родителями тех детей, у которых был подобный порок и которые прошли через все это… но я думаю, что этот порок достаточно редкий…
Dr.Nathalie
21.05.2008, 11:11
Спасибо всем вам за поддержку и советы, уже на следующей неделе будем консультироваться с кардиологами. Еще конечно хотелось бы пообщаться с родителями тех детей, у которых был подобный порок и которые прошли через все это… но я думаю, что этот порок достаточно редкий…
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Dr.Nathalie
22.05.2008, 05:57
Ремарка – на этом форуме пишут и мамы, дети которых погибли.
Учитывать нужно все аспекты, не только медицинские.
Именно!
Уважаемые mitrich07 и Natalia N
Напоминаю, что это форум врачебных консультаций, давайте не будем нарушать правила.
Natalia N Ваше сообщение скрыто по указанной выше причине
mitrich07 Ваше сообщение скрыто по указанной выше причине
еще раз прошу соблюдать правила, топикстартер может пообщаться с родителями, столкнувшимися с подобной проблемой, на соответствующих форумах (ссылка предоставлена), в консультативном разделе пишут только врачи.
Спасибо за понимание. Модератор.
Источник