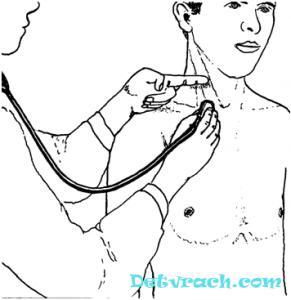
Двойного тона траубе на сосудах
Аортальная недостаточность характеризуется неполным смыканием створок клапана во время диастолы, что приводит к возникновению обратного диастолического тока крови из аорты в ЛЖ.
Изолированная недостаточность аортального клапана встречается в 4% случаев всех пороков сердца и еще в 10% – она сочетается с поражениями других клапанов. Мужчины страдают недостаточностью клапана аорты значительно чаще.
Наиболее частые причины:
– Ревматизм (около 70% случаев заболевания) ;
– Инфекционный эндокардит;
К более редким причинам этого порока относятся:
– атеросклероз
– сифилис
– системная красная волчанка (волчаночный эндокардит Либмана-Сакса)
– ревматоидный артрит и др.
Следует иметь в виду возможность возникновения относительной недостаточности аортального клапана в результате резкого расширения аорты и фиброзного кольца клапана при следующих заболеваниях:
- артериальные гипертензии;
- аневризмы аорты любого генеза;
- анкилозирующий ревматоидный спондилит.
Недостаточность клапана аорты приводит к возврату значительной части крови (регургитация), выброшенной в аорту, назад, в левый желудочек во время диастолы.
Таким образом, в период диастолы левый желудочек наполняется в результате как поступления крови из левого предсердия, так и аортального рефлюкса, что приводит к увеличению конечного диастолического объема и диастолического давления в полости левого желудочка. Вследствие этого, левый желудочек увеличивается и значительно гипертрофируется (конечный диастолический объем левого желудочка может достигать 440 мл, при норме 60- 130 мл).
Изменения гемодинамики при аортальной недостаточности:
- Неплотное смыкание створок аортального клапана приводит к регургитации крови из аорты в ЛЖ во время диастолы. Обратный ток крови начинается сразу после закрытия полулунных клапанов, т. е. сразу после II тона, и может продолжаться в течение всей диастолы. Его интенсивность определяется меняющимся градиентом давления между аортой и полостью ЛЖ, а также величиной клапанного дефекта.
Митрализация порока
«Митрализация” аортальной недостаточности – это возникновение относительной недостаточности митрального клапана при значительной дилатации ЛЖ, нарушении функции папиллярных мышц и расширении фиброзного кольца митрального клапана.
При этом:
– створки клапана не изменены, но полностью не смыкаются во время систолы желудочка.
– изменения развиваются в поздних стадиях заболевания, при возникновении систолической дисфункции ЛЖ и резко выраженной миогенной дилатации желудочка.
– регургитация крови из ЛЖ в ЛП, расширению последнего и значительному усугублению застоя в малом круге кровообращения.
Основные гемодинамические последствия недостаточности аортального клапана:
1) Компенсаторная эксцентрическая гипертрофия ЛЖ (гипертрофия + дилатация), возникающая в самом начале формирования порока.
2) Признаки левожелудочковой систолической недостаточности, застоя крови в малом круге кровообращения и легочной гипертензии, развивающихся при декомпенсации порока.
3) Некоторые особенности кровенаполнения артериальной сосудистой системы большого круга кровообращения:
– повышенное систолическое АД;
– пониженное диастолическое АД;
– усиленная пульсация аорты, крупных артериальных сосудов, а в тяжелых случаях – артерий мышечного типа (артериол), обусловленная увеличением наполнения артерий в систолу и быстрым уменьшением наполнения в диастолу;
– нарушение перфузии периферических органов и тканей за счет относительного снижения эффективного сердечного выброса и склонности к периферической вазоконстрикции.
4) Относительная недостаточность коронарного кровотока.
Эксцентрическая гипертрофия левого желудочка
– Увеличение диастолического наполнения ЛЖ кровью приводит к объемной перегрузке этого отдела сердца и увеличению КДО желудочка. В результате развивается выраженная эксцентрическая гипертрофия ЛЖ (гипертрофия миокарда + дилатация полости желудочка) – главный механизм компенсации данного порока. В течение длительного времени увеличение силы сокращения ЛЖ, которое обусловлено возросшей мышечной массой желудочка и включением механизма Старлинга, обеспечивает изгнание возросшего объема крови. Еще одним своеобразным компенсаторным механизмом является характерная для аортальной недостаточности тахикардия, ведущая к укорочению диастолы и некоторому ограничению регургитации крови из аорты.
Сердечная декомпенсация
Со временем происходит снижение систолической функции ЛЖ и, несмотря на продолжающийся рост КДО желудочка, его ударный объем больше не увеличивается или даже уменьшается. В результате повышается КДД в ЛЖ, давление наполнения и, соответственно, давление в ЛП и венах малого круга кровообращения. Таким образом, застой крови в легких при возникновении систолической дисфункции ЛЖ (левожелудочковая недостаточность) – второе гемодинамическое следствие недостаточности аортального клапана. В дальнейшем, при прогрессировании нарушений сократительной способности ЛЖ, развивается стойкая легочная гипертензия и гипертрофия, а в редких случаях, и недостаточность ПЖ. В этой связи следует заметить, что при декомпенсации недостаточности аортального клапана, так же как при декомпенсации аортального стеноза, всегда преобладают клинические проявления левожелудочковой недостаточности и застоя крови в малом круге кровообращения, тогда как признаки правожелудочковой недостаточности выражены слабо или (чаще) отсутствуют совсем.
Особенности кровенаполнения артериальной сосудистой системы большого круга кровообращения:
Наиболее значимыми из них являются: – cнижение диастолического давления в аорте, что объясняется регургитацией части крови (иногда значительной) в ЛЖ;
– выраженное увеличение пульсового давления в аорте, крупных артериальных сосудах, а при тяжелой недостаточности аортального клапана – даже в артериях мышечного типа (артериолах) .
Это возникает в результате значительного увеличения УО ЛЖ (повышение систолического АД) и быстрого возврата части крови в ЛЖ (“опустошение” артериальной системы), сопровождающегося падением диастолического АД.
“Фиксированный” сердечный выброс
В течение длительного времени ЛЖ может обеспечивать изгнание в аорту увеличенного систолического объема крови, который полностью компенсирует избыточное диастолическое наполнение ЛЖ. Однако при физической нагрузке, т. е. в условиях еще большей интенсификации кровообращения, компенсаторно увеличенной насосной функции ЛЖ оказывается недостаточно для того, чтобы “справиться” с еще больше возросшей объемной перегрузкой желудочка, и происходит относительное снижение сердечного выброса.
Нарушение перфузии периферических органов и тканей – это связано с неспособностью ЛЖ еще больше увеличивать ударный объем во время физической нагрузки (фиксированный УО). При декомпенсации порока наблюдается снижение систолической функции ЛЖ (как в покое, так и при нагрузке), а также активация САС, РААС и тканевых нейрогормональных систем, в том числе эндотелиальных вазоконстрикторных факторов. При выраженной аортальной регургитации нарушения перфузии периферических органов и тканей могут быть вызваны также быстрым оттоком крови из артериальной системы или остановкой или замедлением движения крови по периферическим сосудам во время диастолы.
Недостаточность коронарного кровообращения, причины
Низкое диастолическое давление в аорте. Наполнение коронарного сосудистого русла ЛЖ происходит во время диастолы, когда падает внутримиокардиальное напряжение и диастолическое давление в полости ЛЖ и быстро возрастает градиент давления между аортой (около 70-80 мм рт. ст. ) и полостью ЛЖ (5-10 мм рт. ст). Это приводит к уменьшению аортально-левожелудочкового градиента, и коронарный кровоток значительно падает. Выраженная дилатация желудочка сопровождается увеличением внутримиокардиального напряжения его стенки. В результате резко возрастают работа ЛЖ и потребность миокарда в кислороде, которая не обеспечивается полностью коронарными сосудами, функционирующими в неблагоприятных с гемодинамической точки зрения условиях.
Клинические проявления
– Ощущение усиленной пульсации в области шеи, в голове, а также усиление сердечных ударов («ощущаю свое сердце»)
– Учащенное сердцебиение
– Головокружение, дурнота
– Боли в сердце
– Одышка
– Боли в сердце (стенокардия).
Боли в сердце могут возникать у больных с выраженным дефектом аортального клапана задолго до наступления признаков декомпенсации ЛЖ. Боли локализуются обычно за грудиной, но нередко отличаются по своему характеру от типичной стенокардии. Они не так часто связаны с физической нагрузкой или эмоциональным напряжением, как приступы стенокардии у больных ИБС. Боли нередко возникают в покое и носят давящий или сжимающий характер, продолжаются обычно достаточно долго и не всегда купируются нитроглицерином. Приступы ночной стенокардии, сопровождаются обильным потоотделением. Типичные ангинозные приступы у больных с недостаточностью аортального клапана, как правило, свидетельствуют о наличии сопутствующей ИБС и атеросклеротического сужения коронарных сосудов.
Одышка – при прогрессирующем падении систолической функции ЛЖ одышка приобретает характер ортопноэ. Затем к ней присоединяются приступы удушья (сердечная астма и отек легких). Быстро возникает утомляемость при нагрузке. По понятным причинам все симптомы, связанные с недостаточностью церебрального и коронарного кровообращения, усугубляются при возникновении левожелудочковой недостаточности. Наконец, в более редких случаях, когда в течение длительного времени сохраняется и прогрессирует легочная гипертензия, и больные не погибают от левожелудочковой недостаточности, могут выявляться отдельные признаки застоя крови в венозном русле большого круга кровообращения (отеки, тяжесть в правом подреберье, диспептические расстройства), связанные с падением систолической функции гипертрофированного ПЖ. Однако чаще этого не происходит и в клинической картине преобладают описанные выше симптомы, обусловленные поражением левых отделов сердца, особенностями кровенаполнения артериальной сосудистой системы большого круга и признаками застоя крови в венах малого круга кровообращения.
При Осмотре: Прежде всего – обращает на себя внимание бледность кожных покровов, указывающая на недостаточную перфузию периферических органов и тканей.
Симптомы:
– усиленная пульсация сонных артерий (“пляска каротид”), а также видимая на глаз пульсация в области всех поверхностно расположенных крупных артерий (плечевой, лучевой, височной, бедренной, артерии тыла стопы и др. ) ;
– симптом де Мюссе – ритмичное покачивание головы вперед и назад в соответствии с фазами сердечного цикла (в систолу и диастолу) ;
– симптом Квинке (“капиллярный пульс”, “прекапиллярный пульс”) – попеременное покраснение (в систолу) и побледнение (в диастолу) ногтевого ложа у основания ногтя при достаточно интенсивном надавливании на его верхушку. У здорового человека при таком надавливании как в систолу, так и в диастолу сохраняется бледная окраска ногтевого ложа. Сходный вариант “прекапиллярного пульса” Квинке выявляется при надавливании на губы предметным стеклом;
– симптом Ландольфи – пульсация зрачков в виде их сужения и расширения;
– симптом Мюллера – пульсация мягкого неба.
Пальпация и перкуссия сердца:
– Усиление верхушечного толчка
– Систолическое дрожание на основании сердца
– Диастолическое дрожание в прекардиальной области
– Характерна аортальная конфигурация с подчеркнутой “талией” сердца.
– При “митрализации” порока, может произойти сглаживание “талии” сердца.
Аускультация сердца:
- Изменения I тона. Обычно I тон на верхушке ослаблен в результате резкой объемной перегрузки ЛЖ и замедления изоволюмического сокращения желудочка. Иногда I тон бывает расщепленным.
Изменения II тона. В зависимости от этиологии порока II тон может или усиливаться, или ослабляться вплоть до исчезновения. Деформация и укорочение створок клапана вследствие ревматизма или инфекционного эндокардита способствует ослаблению II тона на аорте или его исчезновению. Сифилитическое поражение аорты характеризуется усиленным II тоном с металлическим оттенком (“звенящий” II тон).
- Патологический III тон выслушивается при аортальной недостаточности довольно часто. Появление III тона указывает на выраженную объемную перегрузку ЛЖ, а также на снижение его сократительной способности и диастолического тонуса.
- Диастолический шум на аорте является наиболее характерным аускультативным признаком аортальной недостаточности. Шум лучше всего выслушивается во II межреберье справа от грудины и в III-IV межреберье у левого края грудины и проводится на верхушку сердца.
Сосудистые аускультативные феномены:
- Симптом Дюрозье (двойной шум Дюрозье) – выслушивается над бедренной артерией в паховой области, непосредственно под пупартовой связкой.
- Двойной тон Траубе – достаточно редкий звуковой феномен, когда на крупной артерии (например, бедренной) выслушиваются (без сдавления сосуда) два тона. Второй тон принято связывать с обратным током крови в артериальной системе, обусловленным выраженной регургитацией крови из аорты в ЛЖ
Артериальное давление:
– повышение систолического давления
– снижение диастолического АД
– в результате – увеличение пульсовое АД.
Инструментальная диагностика:
– ЭКГ
– Рентгеновское исследование
– Эхокардиография
– Катетеризация сердца
При недостаточности аортального клапана на ЭКГ определяются:
– Признаки выраженной гипертрофии ЛЖ без его систолической перегрузки, т. е. без изменения конечной части желудочкового комплекса.
– Депрессия сегмента RS-Т и сглаженность или инверсия Т наблюдаются только в период декомпенсации порока и развития сердечной недостаточности.
– При “митрализации” аортальной недостаточности, помимо признаков гипертрофии ЛЖ, на ЭКГ могут появляться признаки гипертрофии левого предсердия (Р-mitrale)
Рентгеновское исследование: В прямой проекции уже на самых ранних стадиях развития заболевания определяется значительное удлинение нижней дуги левого контура сердца и смещение верхушки сердца влево и вниз. При этом угол между сосудистым пучком и контуром ЛЖ становится менее тупым, а “талия” сердца – более подчеркнутой (“аортальная” конфигурация сердца). В левой передней косой проекции происходит сужение ретрокардиального пространства. Помимо описанных рентгенологических признаков, у больных аортальной недостаточностью определяется расширение восходящей части аорты. Наконец, декомпенсация порока сопровождается появлением признаков венозного застоя крови в легких.
Эхокардиография: Конечный диастолический размер левого желудочка увеличен. Определяется гиперкинезия задней стенки левого желудочка и межжелудочковой перегородки. Регистрируется высокочастотный флаттер (дрожание) передней створки митрального клапана, межжелудочковой перегородки, а иногда и задней створки во время диастолы. Митральный клапан закрывается преждевременно, а в период его открытия амплитуда движения створок уменьшена.
Катетеризация сердца: При катетеризации сердца и проведении соответствующих инвазивных исследований у больных аортальной недостаточностью определяют увеличение сердечного выброса, КДД в ЛЖ и объем регургитации. Последний показатель рассчитывают в процентах по отношению к ударному объему. Объем регургитации достаточно хорошо характеризует степень недостаточности аортального клапана.
Лечение:
– Медикаментозное лечение
– Эндоваскулярные методы
– Хирургическое лечение
1. Медикаментозное лечение:
- При хронической аортальной недостаточности используют вазодилататоры – гидралазин, ингибиторы АПФ и антагонисты кальция. Основная цель лечения замедлить прогрессирование дисфункции левого желудочка и приостановить его дилатацию. Медикаментозное лечение не избавляет от необходимости обратиться к хирургам при появлении жалоб или дисфункции левого желудочка.
- Цель медикаментозного лечения при острой аортальной недостаточности – стабилизация гемодинамики перед операцией. При кардиогенном шоке используют вазодилататоры в/в; они снижают посленагрузку на левый желудочек, уменьшают конечно-диастолическое давление в нем и увеличивают сердечный выброс. В тяжелых случаях требуется инфузия инотропных средств.
2. Эндоваскулярные методы:
- Внутриаортальная баллонная контрпульсация при среднетяжелой и тяжелой аортальной недостаточности, а также при расслаивающей аневризме аорты противопоказана. Аортальная недостаточность служит относительным противопоказанием и к баллонной вальвулопластике по поводу аортального стеноза, поскольку после этого вмешательства недостаточность усиливается.
3. Хирургическое лечение: Иногда возможна пластика аортального клапана. Она предпочтительна в том случае, если аортальная недостаточность вызвана пролапсом двустворчатого или трехстворчатого аортального клапана. При перфорации створки клапана, вызванной инфекционным эндокардитом, возможна ее пластика с помощью перикардиальной заплаты.
Прогноз
Продолжительность жизни больных, даже при выраженной аортальной недостаточности, обычно более 5 лет с момента установления диагноза, а у половины – даже более 10 лет.
Прогноз ухудшается с присоединением коронарной недостаточности (приступы стенокардии) и сердечной недостаточности. Лекарственная терапия в этих случаях обычно малоэффективна. Продолжительность жизни больных после появления сердечной недостаточности – около 2 лет. Своевременное хирургическое лечение значительно улучшает прогноз.
Статья добавлена 21 декабря 2015 г.
Источник
1) лучше всего шумы выслушиваются в точках аускультации тех клапанов, в области которых они образовались
2) шумы хорошо проводятся по направлению тока крови
3) шумы лучше выслушиваются в той области, где сердце прилежит к грудной клетке и не прикрыто легкими.
Шум | Место аускультации | Область иррадиации |
Систолический шум при недостаточности митрального клапана | Верхушка сердца | 1) подмышечная область слева 2) II и III межреберье слева от грудины |
Систолический шум при недостаточности трехстворчатого клапана | У основания мечевидного отростка грудины | Вверху и вправо, в области правого предсердия |
Систолический шум при стенозе устья аорты | II межреберье справа от грудины (грубый и громкий пилящий шум) | 1) при аускультации над всей областью сердца 2) межлопаточное пространство 3) область сонных артерий (яремная ямка) |
Диастолический шум при сужении левого АВ отверстия | Ограниченный участок в области верхушки сердца | |
Диастолический шум при недостаточности аортального клапана | Точка Боткина-Эрба | Вдоль левого края грудины |
Диастолический шум при сужении правого АВ отверстия | На ограниченном участке у основания мечевидного отростка грудины |
Положение больного при выслушивании шумов:
1. Систолические шумы – в положении лежа (т.к. облегчается кровоток из желудочков, возрастает его скорость)
2. Диастолические шумы – в вертикальном положении (облегчается кровоток в желудочки, возрастает его скорость)
Дифференцирование шумов.
Систолический и диастолический шум над одним из клапанов – признак комбинированного поражения клапана (недостаточность клапана и стеноз отверстия)
Систолический шум над одним клапаном, диастолический над другим – признак сочетанного поражения двух клапанов.
1. Если в области одного клапана выслушивается мягкий дующий шум, а над другим – грубый, скребущий – разные шумы над двумя пораженными клапанами.
2. Если при перемещении стетоскопа по условной линии, соединяющей клапаны, в каком-либо месте шум прерывается или резко ослабевает, а затем вновь усиливается – поражение двух клапанов. Ослабление или усиление шума по мере приближения ко второму клапану – признак поражения только одного из клапанов.
3. Характер проведения шума (систолический при недостаточности митрального клапана не проводится на сонные артерии в отличие от систолического при стенозе устья аорты)
Виутрисердечные шумы могут быть органическими(связанными с анатомическими изменениями строения клапанов) и функциональными (появляются при неизменённых клапанах сердца).
38. Аускультация артерий и вен. Шум волчка на яремных венах. Двойной тон Траубе. Патологический шум Дюрозье.
Сосудистые шумы образуются из-за нарушения правильного соотношения между тремя параметрами: вязкостью крови, скоростью кровотока и площадью сечения кровеносного сосуда.
Артериальные шумы чаще всего обусловлены их сужением, они:
обычно систолические, совпадают с пульсом на парной артерии, с плато на сфигмограмме
проводятся дистально от места возникновения,
на фоноангиограмме они имеют ромбовидную или веретенообразную форму,
громкость их зависит от степени уменьшения просвета сосуда и от мощности кровотока (громкость возрастает до определенной степени сужения, пока мощность потока остается достаточной, и уменьшается, когда небольшой просвет ограничивает объем протекающей крови и мощность потока падает).
Диастолический стенотический шум возникает при условии достаточной мощности дикротической волны .В отличие от систолического он всегда является признаком органического сужения артерии.
Модель стеноза общей сонной артерии
Поместив стетоскоп над сонной артерией под углом нижней челюсти, пальцем постепенно сдавливаем общую сонную артерию проксимальнее стетоскопа. Вначале появляется систолический шум, громкость которого увеличивается до определенного момента, затем начинает уменьшаться (падение мощности потока) и полностью исчезает, когда артерия почти полностью или полностью перекрыта. Уменьшая давление, мы вновь выслушиваем появление шума, усиление его громкости, затем ослабление и исчезновение шума. Повторяя опыт несколько раз, при внимательной аускультации в определенный момент можно услышать не только систолический, но и диастолический стенотический шум. Природа его объясняется увеличением объема кровотока в начале диастолы, что соответствует дикротической волне на сфигмограмме.
Искусственное сужение крупной артерии имитирует органический стеноз артерии у пациента, при котором могут создаваться такие условия, когда степень сужения артерии обеспечивает достаточную мощность и скорость кровотока не только в систоле, но и в начале диастолы , и можно услышать как систолический шум, так и диастолический.
Систолический шум над артерией не обязательно свидетельствует об ее патологическом сужении. Он появляется и при невольном сужении артерии стетоскопом, чего следует избегать, и при существенном ускорении кровотока без местного уменьшения просвета артерии, например, у быстро вытянувшихся юношей, когда увеличение просвета сосудов отстает от их удлинения в период быстрого роста тела. Такие шумы могут выслушиваться на сонных и подключичных артериях и проводиться из подключичной артерии на подмышечные и плечевые вплоть до локтевого сгиба.
Появление, кроме систолического, еще и диастолического шума всегда свидетельствует об органическом стенозе.
На шее могут одновременно выслушиваться артериальные и венные шумы. Для дифференциальной диагностики надо убрать венный шум, прижав пальцем кивательную мышцу, которая сдавит внутреннюю яремную вену .
Артериальные стенотические шумы при патологии можно выслушать на:
сонных,
подключичных (могут проводиться на подмышечную и плечевую артерии),
позвоночных артериях,
аорте (в разных сегментах),
чревном стволе и брыжеечных артериях,
почечных,
общих подвздошных,
наружных подвздошных и бедренных,
подколенных артериях.
При коарктации аорты на межреберных и внутренних грудных артериях выслушиваются артериальные шумы вследствие существенного ускорения кровотока (аналогично шумам в венозных коллатералях).
Венные шумы выслушиваются лишь на яремных венах и на коллатералях при портальной гипертензии или синдроме нижней полой вены. Их характеристика:
венные шумы продолжительные (практически непрерывные), то есть выслушиваются как в систоле, так и в диастоле,
они усиливаются в конце систолы – начале диастолы , поэтому создается впечатление, что они диастолические (особенно при негромких шумах, когда их начально-систолический компонент очень слабый),
усиливаются во время вдоха, т.к. ускоряется приток крови по полым венам в правое сердце.
Шум на яремной вене (шум волчка) выслушивается по верхнему краю ключицы над наружной ножкой кивательной мышцы :
он легко устраняется пережатием вены дистальнее точки аускультации ,
после удаления пальца, пережимающего яремную вену, вновь появившийся шум кратковременно резко усиливается,
при неполном пережатии вены дистальнее точки аускультации он может существенно усилиться,
венный шум может усиливаться при повороте головы в противоположную сторону (происходит сдавление вены мышцами),
шум выслушивается в положении стоя и сидя и почти всегда исчезает в горизонтальном положении пациента , очень редко остается его короткая, самая громкая часть.
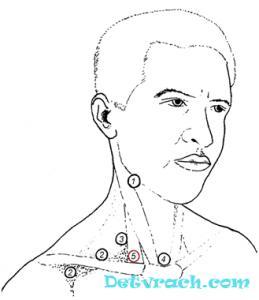
Рис.7. Точки выслушивания артерий и внутренней ярёмной вены.
– сонная артерия,
– подключичная артерия,
– позвоночная артерия,
– дуга аорты,
– яремная вена, здесь же слышны звуки с брахиоцефального ствола и сонной артерии, которую надо выслушивать от этой точки до первой – на всем протяжении.

Рис.8. Уменьшение просвета внутренней ярёмной вены давлением пальцем. Объяснение в тексте.
Фистульные шумы также непрерывные, но в отличие от венных максимум их громкости находится в систоле, в момент прохождения пульсовой волны.
У пациентов с хронической почечной недостаточностью и искусственной фистулой между плечевой артерией и одной из подкожных вен выслушивается непрерывный шум, который может служить в качестве учебного пособия, т.к. причина его ясна.
шум сопровождается дрожанием,
громкость его достигает 6/6 (шум выслушивается даже в том случае, когда стетоскоп не касается тела пациента),
он проводится по венам проксимально до грудной клетки и может выслушиваться даже в проекции сердца;
Шум при синокаротидном шунте выслушивается на шее, голове и очень отчетливо на глазном яблоке (выслушивание проводят при закрытых глазах).
Артериовенозные фистулы у больных с синдромом Рандю-Ослера-Вебера могут быть в любых паренхиматозных органах. У этих пациентов надо выслушивать легкие при задержке дыхания, печень, селезенку, почки. При гемигигантизме артериовенозные фистулы могут быть по ходу крупных сосудистых стволов, поэтому у таких пациентов необходимо выслушивать не только паренхиматозные органы, но и все крупные артерии и вены конечностей.
Дифференциальная диагностика шумов, выслушиваемых на шее
На шее, в надключичной и подключичной областях необходимо выслушивать несколько точек для выявления шумов, возникающих в кровеносных сосудах (рис.7).
Обнаружив шум в одной из этих точек или в нескольких точках, необходимо провести аускультацию вокруг точки, где обнаружен шум и вдоль основных сосудов с целью:
найти точку максимальной громкости,
определить основное направление проведения шума,
затем в точке максимальной громкости шума оценить другие его параметры: в какой фазе выслушивается шум (систолический, диастолический, непрерывный), его громкость, характер, определить – артериальный шум или венный, для чего использовать приемы, усиливающие или ослабляющие шумы путем сужения просвета сосудов как дистальнее, так и проксимальнее стетоскопа, установить связь громкости с фазами дыхания (усиление венного шума во время вдоха).
Двойной тон Траубе – аускультативный феномен: удвоенный тон, выслушиваемый при сдавлении крупной артерии; признак недостаточности клапана аорты, обусловленный регургитацией крови в левый желудочек сердца в период диастолы.
ДЮРОЗЬЕ ПРИЗНАК (Duroziez), описанный Д. в 1891 г. признак, характерный для недостаточности аортальных клапанов. При постепенном надавливании стетоскопом на бедренную артерию выслушивается, при определенной силе давления, кроме нормального компрессионного систолического шума, второй, значительно более слабый, диастолический шум. При дальнейшем усилении давления на артерию вместо двойного шума появляется одиночный или двойной тон. Отыскание в каждом отдельном случае необходимой степени прижатия артерии требует довольно много терпения. Иногда этот двойной шум выслушивается на плечевой артерии и в локтевом сгибе. Появление второго шума обусловлено тем, что во время диастолы левого желудочка обратный ток крови из аорты в левый желудочек при недостаточности аортальных клапанов вызывает резкое понижение давления в участке кровяного русла между сердцем и сдавленной точкой и обратный ток крови в этот участок с периферии, От двойного шума Дюрозье надо отличать двойной тон Траубе (Traube), также выслушиваемый иногда при недостаточно- сти аортальных клапанов, если приложить без давления стетоскоп к бедренной артерии. Диагностическое значение признака Дю-розье не очень велико. При недостаточности аортальных клапанов он определяется только тогда, когда имеется резко выраженный pulsus celer. Обычно при этом диагноз может быть и без того поставлен на основании осмотра, перкуссии и аускультации сердца. С другой стороны двойной шум Дюрозье наблюдается и при иных заболеваниях, сопровождаемых pulsus celer (аневризма аорты, morbus Basedowi и др.)
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
