Если при уколе в ягодицу попал в сосуд

После укола могут наблюдаться осложнения, если:
- Нарушены правила асептики. Последствия: инфильтрат, абсцесс, сепсис, сывороточный гепатит, СПИД
- Неправильный выбор места инъекции. Последствия: плохо рассасывающиеся инфильтраты, повреждения надкостницы (периостит), сосудов (некроз, эмболия), нервов (паралич, неврит)
- Неправильная техника выполнения инъекции. Последствия: поломка иглы, воздушная или медикаментозная эмболия, аллергические реакции, некроз тканей, гематома
Рассмотрим более подробно эти виды осложнений.
Инфильтрат – наиболее распространенное осложнение после подкожной и внутримышечной инъекций. Чаще всего инфильтрат возникает, если:
а) инъекция выполнена тупой иглой;
б) для внутримышечной инъекции используется короткая игла, предназначенная для внутрикожных или подкожных инъекций. Неточный выбор места инъекции, частые инъекции в одно и то же место, нарушение правил асептики также являются причиной появления инфильтратов.
Абсцесс – гнойное воспаление мягких тканей с образованием полости, заполненной гноем. Причины образования абсцессов те же, что и инфильтратов. При этом происходит инфицирование мягких тканей в результате нарушения правил асептики.
Поломка иглы во время инъекции возможна при использовании старых изношенных игл, а также при резком сокращении мышц ягодицы во время внутримышечной инъекции.
Медикаментозная эмболия может произойти при инъекции масляных растворов подкожно или внутримышечно (внутривенно масляные растворы не вводят!) и попадании иглы в сосуд. Масло, оказавшись в артерии, закупорит ее и это приведет к нарушению питания окружающих тканей, их некрозу. Признаки некроза: усиливающиеся боли в области инъекции, отек, покраснение или красно-синюшное окрашивание кожи, повышение местной и общей температуры. Если масло окажется в вене, то с током крови оно попадет в легочные сосуды. Симптомы эмболии легочных сосудов: внезапный приступ удушья, кашель, посинение верхней половины туловища (цианоз), чувство стеснения в груди.
Воздушная эмболия при внутривенных инъекциях является таким же грозным осложнением, как и масляная. Признаки эмболии те же, но появляются они очень быстро, в течение минуты.
Повреждение нервных стволов может произойти при внутримышечных и внутривенных инъекциях, либо механически (при неправильном выборе места инъекции), либо химически, когда депо лекарственного средства оказывается рядом с нервом, а также при закупорке сосуда, питающего нерв. Тяжесть осложнения может быть различна – от неврита до паралича конечности.
Тромбофлебит – воспаление вены с образованием в ней тромба – наблюдается при частых венопункциях одной и той же вены, или при использовании тупых игл. Признаками тромбофлебита являются боль, гиперемия кожи и образование инфильтрата по ходу вены. Температура может быть субфебрильной.
Некроз тканей может развиться при неудачной пункции вены и ошибочном введении под кожу значительного количества раздражающего средства. Попадание препаратов по ходу при венопункции возможно вследствие: прокалывания вены «насквозь»; непопадания в вену изначально. Чаще всего это случается при неумелом внутривенном введении 10% раствора кальция хлорида. Если раствор все-таки попал под кожу, следует немедленно наложить жгут выше места инъекции, затем ввести в место инъекции и вокруг него 0,9% раствор натрия хлорида, всего 50-80 мл (снизит концентрацию препарата).
Гематома также может возникнуть во время неумелой пункции вены: под кожей при этом появляется багровое пятно, так как игла проколола обе стенки вены и кровь проникла в ткани. В этом случае пункцию вены следует прекратить и прижать ее на несколько минут ватой со спиртом. Необходимую внутривенную инъекцию в этом случае делают в другую вену, а на область гематомы кладут местный согревающий компресс.
Аллергические реакции на введение того или иного лекарственного средства путем инъекции могут протекать в виде крапивницы, острого насморка, острого конъюнктивита, отека Квинке, возникающие нередко через 20-30 мин. после введения препарата. Самая грозная форма аллергической реакции – анафилактический шок.
Анафилактический шок развивается в течение нескольких секунд или минут с момента введения лекарственного препарата. Чем быстрее развивается шок, тем хуже прогноз.
Основные симптомы анафилактического шока: ощущение жара в теле, чувство стеснения в груди, удушье, головокружение, головная боль, беспокойство, резкая слабость, снижение артериального давления, нарушения сердечного ритма. В тяжелых случаях к этим признакам присоединяются симптомы колллшш, а смерть может наступить через несколько минут после появления первых симптомов анафилактического шока. Лечебные мероприятия при анафилактическом шоке должны проводиться немедленно по выявлении ощущения жара в теле.
Отдаленными осложнениями, которые возникают через два-четыре месяца после инъекции, являются вирусный гепатит В, Д, С, а также ВИЧ-инфекция.
Вирусы парентеральных гепатитов в значительной концентрации содержатся в крови и сперме; в меньшей концентрации находятся в слюне, моче, желчи и других секретах, как у пациентов, страдающих гепатитом, так и у здоровых вирусоносителей. Способом передачи вируса могут быть переливания крови и кровезаменителей, лечебно-диагностические манипуляции, при которых происходит нарушение кожных и слизистых оболочек.
По данным В.П. Венцела (1990), на первом месте среди способов передачи вирусного гепатита В отмечаются уколы иглой или повреждения острыми инструментами (88%). Причем эти случаи, как правило, обусловлены небрежным отношением к использованным иглам и повторным их использованием. Передача возбудителя может происходить также через руки лица, производящего манипуляцию и имеющего кровоточащие бородавки и другие заболевания рук, сопровождающиеся экссудативными проявлениями.
Высокая вероятность заражения обусловлена:
- высокой устойчивостью вируса во внешней среде;
- длительностью инкубационного периода (шести месяцев и более);
- большим числом бессимптомных носителей.
Для того чтобы защитить себя от инфицирования ВИЧ, следует каждого пациента рассматривать как потенциального ВИЧ-инфицированного, поскольку даже отрицательный результат исследования сыворотки крови пациента на наличие антител к ВИЧ может оказаться ложноотрицательным. Это объясняется тем, что существует бессимптомный период от 3 недель до 6 месяцев, в течение которого антитела в сыворотке крови ВИЧ-инфицированного человека не определяются.
Источник
Синяки после уколов: почему появляются и как их избежать
Каждый из нас сталкивался с необходимостью уколов. Нередко на месте инъекций образуются синяки, которые долгое время не проходят. Чаще всего синяки после уколов – следствие слишком быстрого введения препарата или множественных инъекций в одном и том же месте.
Синяки после уколов: основные причины
Даже небольшой прокол кожи – это травма, на которую организм соответствующим образом реагирует. У кого-то на месте укола образуется небольшое покраснение, которое проходит через пару часов, а у кого-то – большие синяки. Ниже перечислены основные причины, по которым на месте инъекции появляется гематома (синяк).
- Препарат вводится слишком быстро или слишком медленно.
- Неправильное введение иглы, из-за чего повреждаются сосуды.
- Нарушения свертываемости крови у пациента.
- Прием препаратов, разжижающих кровь. Установлено, что прием антикоагулянтов заметно увеличивает риск кровотечений и гематом [1].
- Инъекции препаратов железа, которые при данном пути введении оставляются синяки.
Близкое расположение сосудистой сетки к поверхности кожи.
- Косметические инъекционные процедуры. Часто после них образуются синяки на лице и других частях тела, которые со временем полностью проходят [2].
Когда нужно обращаться к врачу
Синяки после уколов далеко не всегда требуют медицинского вмешательства. К врачу следует обращаться в следующих случаях:
- площадь синяка стала увеличиваться или развилась воспалительная реакция;
- на месте инъекции появился гной;
- после укола место инъекции болит в течение 2-х дней и больше;
- после инъекции поднялась температура тела и появилась слабость.
Как правильно делать укол
Как показывает практика, самая частая причина синяков после уколов – человеческий фактор. Это халатное отношение медицинского работника или случаи, когда инъекцию делает человек, не имеющий медицинского образования. Рассмотрим основные правила проведения инъекции.
- Подбирайте иглы соответствующей длины. На это всегда есть указание в инструкции к препарату.
- Инсулиновые шприцы используются только для введения инсулина. Не используйте их для введения антибиотиков и других препаратов. Иглы инсулиновых шприцов слишком короткие и не подходят для такой манипуляции.
- Перед проведением укола вымойте руки, а также обработайте антисептиком место инъекции.
- Если это укол в ягодичную мышцу, то пациента следует уложить на живот. Это необходимо для того, чтобы мышцы тела расслабились. Если это инъекция в предплечье, то укол можно проводить сидя.
- Не вводите холодное лекарство. Если вы его только достали из холодильника, то согрейте ампулу в руках [3].
- После того, как набрали лекарство, постучите пальцами по шприцу, чтобы пузырьки воздуха поднялись вверх. Затем надавите на поршень, чтобы вышел весь воздух и несколько капель препарата.
- Если препарат вводится в ягодицу, то нужно мысленно разделить ее на 4 сектора. Колоть следует в верхний левый (для левой ягодицы) или правый (для правой ягодицы) сектор.
- Если одновременно вводится несколько препаратов, то не рекомендуется их вводить в одну ягодицу.
 Photo: azerbaijan_stockers, ru.freepik.com
Photo: azerbaijan_stockers, ru.freepik.com
Как быстро убрать синяки после уколов
Убрать шишки и синяки после уколов можно при помощи доступных аптечных средств. В первую очередь это наружные средства (мази, гели), содержащие троксерутин. Это флавоноид, обладающий противовоспалительным, венотонизирующим и ангиопротективным действием [4]. Троксерутин вещество содержится в троксевазивоной и троксерутиновой мази.
Также применяются гепариновые мази от синяков после уколов. Гепарин – антикоагулянт, рассасывающий тромбы и улучшающий циркуляцию крови [5]. Гепариновая мазь наносится на область синяка 2-3 раза в день с легким втиранием.
Помните, что самостоятельно использовать препараты для лечения синяков не рекомендуется. Обязательно посоветуйтесь со своим врачом
Чего НЕЛЬЗЯ делать при синяках после уколов
- Если появились синяки после уколов, то пораженное место ни в коем случае нельзя греть.
- Нельзя делать инъекции на месте синяков или шишек.
- Если началось воспаление, то нельзя выдавливать гной.
Народные средства от синяков после уколов
Избавиться от синяков после уколов можно и с помощью народных средств. При этом нужно помнить, что средства народной медицины – это вспомогательная мера. Лечить подобные осложнения нужно только в соответствии с назначениями врача.
Вспомним, какие из народных средств применяются чаще всего.
- Сетка из йода. Йод обладает рассасывающим действием. После инъекции рекомендуется наносить йодную сетку в течение трех дней.
- Капустный лист. Это достаточно популярное народное средство от синяков и припухлостей. Возьмите лист капусты, промойте в воде, после чего отбейте кухонным молоточком. Это необходимо для появления капустного сока. Приложите такой лист на синяк и держите сутки.
- Медовая лепешка. Сделайте лепешку из меда, яйца и муки. Полученную лепешку приложите на несколько часов на синяк.
Раньше, когда не было специальных мазей, использовали именно эти средства. Однако вышеперечисленные народные методы, к сожалению, лишены доказательной базы. Эффективность таких средств сомнительна.
Список литературы.
- Sunga KL, Bellolio MF, Gilmore RM, Cabrera D. Spontaneous retroperitoneal hematoma: etiology, characteristics, management, and outcome. J Emerg Med. 2012 Aug;43(2):e157-61.
- King M. The Management of Bruising following Nonsurgical Cosmetic Treatment. J Clin Aesthet Dermatol. 2017 Feb;10(2):E1-E4. Epub 2017 Feb 1.
- Kuzu N, Ucar H. The effect of cold on the occurrence of bruising, haematoma and pain at the injection site in subcutaneous low molecular weight heparin. Int J Nurs Stud. 2001 Feb;38(1):51-9.
- Riccioni C, Sarcinella R, Izzo A, Palermo G, Liguori M. Efficacia della Troxerutina associata al Pycnogenol nel trattamento farmacologico dell’insufficienza venosa [Effectiveness of Troxerutin in association with Pycnogenol in the pharmacological treatment of venous insufficiency]. Minerva Cardioangiol. 2004 Feb;52(1):43-8. Italian.
- Wardrop D, Keeling D. The story of the discovery of heparin and warfarin. Br J Haematol. 2008 Jun;141(6):757-63.
Источник: likar.
Медицинский научно-практический журнал «Science & Medicine»
Источник
Во время ЭКО женщине зачастую приходиться делать инъекции лекарственных препаратов. Можно постоянно ездить в Клинику, что бы укол сделала медсестра – это самый простое решение. А можно делать уколы себе самой или научить мужа. В любом случае Вам понадобиться знать несколько очень важных правил…
Медики укол называют инъекцией, что в переводе с латыни означает «впрыскивание». Лекарство сразу попадает в кровь и быстро достигает цели. Другое преимущество уколов в том, что лекарство не раздражает желудок, на него не действуют пищеварительные соки. Обычно лекарство вводят в мышцу, и уколы тогда называются внутримышечными. Лучшее место – верхняя наружная часть ягодицы. Там мала вероятность попасть иглой в кровеносный сосуд, нерв или кость. Гораздо реже препарат вводится под кожу (информация об этом обязательно есть на упаковке). Подкожные инъекции делают в наружную часть плеча.
Внимательно осмотрите ампулу, прочтите название лекарства, его количество и срок годности. Встряхните ее, чтобы лекарство опустилось вниз, и надпилите в месте перехода от узкой части к широкой (пилочка есть в коробке с лекарством). Ваткой, смоченной спиртом, протрите ампулу и отломите кончик. Опустите иглу со шприцем в ампулу и, зажав ее двумя пальцами, поднимите дном вверх. Потяните поршень и наберите лекарство. Наденьте на иглу колпачок. Если у вас флакон с сухим порошком, позаботьтесь о растворителе (он называется «вода для инъекций»). Наберите растворитель из ампулы в шприц. Откройте металлическую крышку флакона, протрите спиртом резиновую крышечку и, проткнув ее иглой, введите растворитель. Встряхните флакон, чтобы порошок растворился полностью, переверните его вверх дном, как вы это делали с ампулой, и наберите готовый раствор в шприц. После этого поменяйте иглу, не снимая колпачка. Положите шприц обратно в пакет. Из упаковки со стерильной ватой оторвите три небольших кусочка, причем бумагу снимайте не полностью, а только уголок – так оставшаяся вата сохранит стерильность. Смочите все три ватки спиртом и положите их в пакет со шприцем.
САМОЕ ГЛАВНОЕ
Перед уколом в ягодицу женщина должна лечь на живот или на бок – чтобы мышцы расслабились. Возьмите две ватки и по очереди смажьте спиртом место укола. Достаньте шприц и, держа его иглой вверх, слегка нажмите на поршень, чтобы вышел воздух. Затем возьмите шприц в правую руку, причем мизинец должен придерживать канюлю иглы. Левой рукой растяните кожу в месте укола. Отведите руку со шприцем и резко, под прямым углом воткните ее в мышцу почти на всю длину, но не до самого конца. Если – тьфу, тьфу! – игла сломается, за кончик ее легко будет извлечь. Медленно давя на поршень левой рукой, введите лекарство. Третьей ваткой прижмите место укола и быстро извлеките иглу, затем помассируйте пострадавшую мышцу. Лекарство быстрее всосется, а спирт обеззаразит ранку. Подкожные уколы можно делать в любом положении больного, удобнее стоя. Шприц берется таким образом, чтобы на канюле лежал указательный палец. Левой рукой сверху соберите кожу в складку, а правой введите иглу под углом 45 градусов, но опять же не до конца. Прижмите место укола ваткой и извлеките иглу.
МАЛЕНЬКИЕ ХИТРОСТИ
Набирайте лекарство непосредственно перед уколом. Иначе оно может разложиться, а шприц – инфицироваться. И ни в коем случае не используйте шприц повторно – обязательно занесете инфекцию! Перед введением масляного раствора (например, камфоры) подогрейте ампулу в тепленькой водичке до температуры тела. Воткнув иглу, потяните поршень на себя (проверка – не попала ли игла в кровеносный сосуд). Если не появится кровь, смело вводите лекарство. В противном случае лучше перестраховаться и повторить укол другой иглой. Помните: масляный раствор в крови чрезвычайно опасен!
НЕ ДЕЛАЙТЕ ТАК!
Несерьезное отношение к уколам до добра не доведет.
Собирая шприц и набирая лекарство, не дотрагивайтесь до иглы пальцами. Игла инфицируется, на месте укола появится гнойник.Если для внутримышечных уколов взять короткую иглу или ввести ее неглубоко, то она попадет не в мышцу, а под кожу. Вскоре появится уплотнение, которое может нагноиться. Поэтому, пока нет покраснения и боли, поспешите приложить грелку – это поможет уплотнению рассосаться.При неправильном выборе места можно попасть в нерв. Если вы попали в сосуд, то из ранки будет вытекать кровь. Прижмите ее ваткой со спиртом и подержите минут пять. Чаще кровь вытекает под кожу, образуется большой синяк. Сразу приложите лед, а на второй день – грелку, чтобы синяк быстрее рассосался.Будьте осторожны, если известно, что у человека аллергия. Особенно часто ее вызывают антибиотики. Крайняя форма аллергии – анафилактический шок. Признаки этого грозного осложнения – покраснение кожи, высыпания, зуд, затруднение дыхания, рвота и судороги. Срочно вызывайте «скорую помощь»!
Сделайте первый шаг – запишитесь на прием!
или позвоните +7 495 921-34-26 8 800 550-05-33 бесплатный телефон по России @ma-ma.ru
Источник
Постинъекционный флебит – это воспаление венозной стенки, возникающее как осложнение инъекционного введения препаратов. Патология характеризуется болезненной локальной реакцией с гиперемией, отечностью, утолщением пораженного сосуда, создает опасность инфицирования, эмболии легочной артерии и других осложнений. Заболевание выявляют на основании клинического обследования, подтвержденного методами лабораторно-инструментальной диагностики (анализом крови на D-димер, УЗДС вен и флебографией). Лечебная программа включает общие рекомендации, консервативную терапию и хирургическую коррекцию (традиционные и эндоваскулярные техники).
Общие сведения
Флебит является распространенным локальным осложнением инфузионной терапии, осуществляемой с использованием внутривенных катетеров. По различным оценкам, частота патологии у пациентов стационаров колеблется от 2,3 до 67%. Существенное расхождение в показателях заболеваемости, вероятно, связано с недостаточной идентификацией и регистрацией новых случаев. По причине инфузий развивается 70-80% тромботических состояний в венах верхней конечности. Патология встречается у 5,8% потребителей инъекционных наркотиков, составляя 25% всех сосудистых осложнений. Распространенность тромбофлебитов увеличивается с возрастом – половина случаев приходится на людей старше 60 лет. Женщины страдают вдвое чаще мужчин.
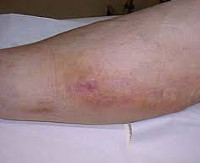
Постинъекционный флебит
Причины
Возникновение постинъекционного флебита обусловлено внутривенными манипуляциями, инициирующими эндотелиальное повреждение. Воспалительный процесс с поражением поверхностных или глубоких вен запускается под влиянием нескольких причин:
- Механические. Движение постороннего предмета (иглы, катетера) становится источником трения и повреждает эндотелий сосуда. Особенно часто это происходит при использовании широких инъекционных игл, некачественной их фиксации (проксимальной, дистальной), введении рядом с венозными клапанами или суставами. Риск флебита увеличивают повторная катетеризация, частые инъекции (25-30 раз в неделю), длительное нахождение канюли (2 суток и более).
- Химические. На частоту развития патологии существенное влияние оказывают pH (менее 5,0) и осмолярность (более 450 мОсмоль/л) вводимых веществ. Повышенный риск наблюдается при вливании антибиотиков (бета-лактамов, ванкомицина, амфотерицина B), гипертонических растворов (глюкозы, кальция хлорида), химиопрепаратов. Повреждающее действие оказывают бензодиазепины, барбитураты, вазопрессорные амины и другие медикаменты.
- Инфекционные. Хотя воспаление обычно носит асептический характер, нарушение правил и техники инъекционного введения лекарств способствует проникновению инфекционных агентов, поддерживающих и усугубляющих его течение. Отмечено, что катетеры из поливинилхлорида и полиэтилена более подвержены контаминации условно-патогенной микрофлорой (стафилококками, дрожжеподобными грибами).
В дополнение к перечисленному, высокая заболеваемость флебитом связана с постановкой и обслуживанием венозных систем слабо подготовленным персоналом. К патологическим изменениям приводят инвазивные лечебно-диагностические процедуры, проводимые с использованием катетеров (ангиография, флебография, эндоваскулярные вмешательства). Отдельной причиной тромбофлебита выступает внутривенное ведение наркотических веществ.
В число факторов риска постинъекционного осложнения входят пожилой возраст, тромботические состояния в анамнезе, курение. Флебит возникает на фоне приема гормональных контрацептивов, при дефектах коагуляции, онкологических процессах и другой патологии (ожирении, сахарном диабете, ВИЧ-инфекции).
Патогенез
Развитие постинъекционного флебита опосредовано повреждением эндотелия, физико-химическими изменениями крови (венозным стазом, усилением коагуляции), влиянием микроорганизмов. Заболевание начинается с нейрорефлекторных реакций в ответ на чрезмерную механическую и химическую агрессию. Инъекции и вводимые растворы раздражают чувствительные нервные окончания в венозной стенке, провоцируя длительный сосудистый спазм.
Инициирующая травма вызывает воспалительный ответ (с участием простагландинов, лейкотриенов), который приводит к немедленной адгезии тромбоцитов в очаге повреждения. Дальнейшая агрегация кровяных пластинок опосредуется тромбоксаном А2 и тромбином. Так или иначе, в воспаленной вене образуется сначала небольшой кровяной сгусток, направленный на устранение повреждения. Но при высоком риске тромбозов он увеличивается в размерах, приводя к гемодинамическим нарушениям.
Классификация
Постинъекционный флебит относится к ятрогенным заболеваниям. Это вторичное состояние, возникающее в ранее неизмененных венах поверхностного или глубокого русла. Учитывая локализацию воспалительного процесса в сосудистой стенке, клиническая флебология различает несколько форм патологии:
- Эндофлебит. Развивается при поражении внутреннего слоя вены (интимы). Это наиболее частый вариант воспаления, ассоциированного с инъекционным введением лекарств или эндоваскулярными вмешательствами.
- Перифлебит. Проникновение инфузионных растворов в паравазальную клетчатку ведет к химическому повреждению и воспалению наружной оболочки сосуда. Обычно возникает при введении раздражающих лекарств, наркотиков.
- Панфлебит. Наиболее тяжелая разновидность патологического процесса. Характеризуется вовлечением всех слоев венозной стенки, часто осложняет течение эндо- или перифлебита.
Исходя из этиологии, различают механический, химический, инфекционный флебит. Среди пациентов, получавших инфузионную терапию, чаще всего наблюдается поражение кистевой, кубитальной зоны, а у лиц, страдающих внутривенной формой наркомании, обычно выявляют поверхностный тромбофлебит нижних конечностей.
Симптомы постинъекционного флебита
Клиническая картина флебита кисти и локтевой ямки развивается непосредственно после введения медикаментов, сопровождаясь достаточно типичной симптоматикой. Повреждение сосудистой стенки и проникновение лекарственного вещества в мягкие ткани проявляется резкой болезненностью в месте инъекции, которая распространятся по ходу вены и ограничивает двигательную функцию конечности. Общее самочувствие практически не нарушено, иногда бывает субфебрильная лихорадка.
В проекции воспаленного сосуда наблюдаются полоса гиперемии с локальным повышением температуры, увеличиваются регионарные лимфоузлы. О тромбировании свидетельствует плотный болезненный шнуровидный тяж, выявляемый при пальпации. Острый период продолжается в течение 3 недель с момента появления клинических признаков, длительность подострого тромбофлебита составляет от 21 суток до месяца. Постоянная травматизация сосуда у инъекционных наркоманов становится причиной рецидивирующего тромбофлебита и облитерации венозного просвета. Тогда в местах введения психоактивных веществ определяется плотный спаянный с тканями линейный инфильтрат, кожа над которым утолщается, становится пигментированной и синюшной.
Тромбофлебит подключичной вены развивается постепенно, на протяжении 1-2 недель. Он начинается у пациентов еще в стационаре, но с учетом интенсивной терапии, проводимой по поводу основного заболевания, часто носит латентный характер. Во время осмотра заметны отек мягких тканей и расширение подкожных вен, распространяющиеся на всю верхнюю конечность. Болевой синдром варьируется от незначительного, усиливающегося при движениях, до интенсивного. Воспаление глубоких сосудистых сегментов протекает по типу пристеночного флеботромбоза.
Осложнения
Осложнения постинъекционного флебита в поверхностном русле достаточно редки. У ослабленных лиц заболевание принимает гнойный характер с абсцедированием и септическим состоянием. Хронический процесс при длительном анамнезе внутривенной наркомании сопровождается глубокими и длительно не заживающими трофическими язвами, склонными к инфицированию и кровотечению. Катетер-ассоциированные флеботромбозы центральных вен осложняются потерей доступа, невозможностью дальнейшей инфузии медикаментов, посттромбофлебитическим синдромом (до 13% пациентов). 5-8% случаев сопряжено с развитием клинически выраженных вариантов ТЭЛА, у 36% пациентов осложнение протекает субклинически.
Диагностика
Выявление поверхностного постинъекционного флебита обычно не вызывает затруднений и осуществляется при врачебном обследовании без необходимости в дополнительных тестах. Инфузионный флеботромбоз, наряду с оценкой клинических данных, нуждается в лабораторно-инструментальном подтверждении с помощью следующих методов:
- Анализ крови на уровень D-димера. Исследование полезно при низком или среднем клиническом риске тромбоза для уточнения коагуляционных изменений. Однако D-димер не позволяет отличить патологический процесс в поверхностных и глубоких сегментах. Обладая высокой чувствительностью, тест имеет низкую специфичность, поэтому в ряде случаев может давать ложные результаты.
- Ультразвуковое ангиосканирование вен. Рекомендуется для подтверждения диагноза и исключения флеботромбоза. УЗДС позволяет оценить состояние внутренней стенки сосуда и характер венозной гемодинамики. Методика имеет много преимуществ, включая хорошую чувствительность и специфичность, низкий риск из-за отсутствия лучевой нагрузки или воздействия контрастных веществ, высокую доступность.
- Контрастная флебография пораженных зон. В случаях, когда ультрасонография дает отрицательный результат при высокой вероятности патологии, в качестве «золотого стандарта» могут использовать контрастную флебографию. Исследование показано при воспалении глубоких вен, ассоциировано с рентгеновским облучением и введением контраста.
В диагностически сложных случаях для улучшения визуализации используют компьютерную или магнитно-резонансную ангиографию. Пациенты с тромбофлебитом нуждаются в помощи специалиста-флеболога. Дифференциальная диагностика постинфузионных тромбофлебитов осуществляется с лимфангоитами, панникулитом, целлюлитом, узловой эритемой.
Лечение постъинъекционного флебита
Лечебная тактика определяется характером процесса, его распространенностью и тяжестью, остротой симптоматики, наличием осложнений и сопутствующих состояний. Легкому поверхностному флебиту свойственно самостоятельное исчезновение после извлечения канюли. В остальных случаях необходимо активное лечение:
- Общие мероприятия. Начальные действия при любом флебите заключаются в прекращении инфузии и удалении катетера (или его замене новым, если пациент гемодинамически нестабилен). Пораженной конечности рекомендуют придать возвышенное положение с целью улучшения оттока крови и уменьшения воспалительной реакции. К воспаленному участку прикладывают холод.
- Медикаментозная коррекция. Направлена на предупреждение распространения процесса на глубокие сегменты, ослабление воспаления, улучшение кровотока и купирование болевого синдрома. Используют антикоагулянты, нестероидные противовоспалительные средства, ангиопротекторы. На пораженную область накладывают повязки с гепариновой мазью и НПВС, после стихания острых явлений – согревающие компрессы.
- Хирургические методы. Оперативное лечение необходимо при гнойном тромбофлебите. Оно включает флебэктомию, некрэктомию, постановку дренажа и наложение первичных швов на рану (параллельно с антибиотикотерапией). Эндоваскулярные технологии (тромбэктомия, селективный тромболизис, установка кава-фильтра) находят применение в ситуациях с флеботромбозами.
В комплексной коррекции постинъекционного флебита используют физиотерапевтические методы – электрофорез с трипсин-гепариновым комплексом, гальванизацию, свето- и лазеротерапию. Пациентам рекомендуют придерживаться активного режима, что позволит избежать венозного застоя.
Прогноз и профилактика
Поверхностный постинъекционный тромбофлебит успешно разрешается после удаления внутривенных систем. Опасность катетер-ассоциированных флеботромбозов заключается в риске легочной эмболии и прочих неблагоприятных последствий. Но своевременность и полнота терапии делают прогноз благоприятным для большинства пациентов. Профилактические рекомендации включают правильный выбор, соблюдение техники установки и обслуживания катетеров, коррекцию факторов риска. Использовать системные антикоагулянты с превентивной целью не рекомендуют, если нет других показаний для их назначения. Снизить вероятность тромботической окклюзии можно путем промывания катетеров гепарином.
Источник
