Факторы обеспечивающие давление крови в сосудах

Основной фактор, обеспечивающий движение крови по сосудам: работа сердца как насоса.
Вспомогательные факторы:
1. Замкнутость сердечно-сосудистой системы;
2. Разность давления в аорте и полых венах;
3. Эластичность сосудистой стенки (превращение пульсирующего выброса крогви из сердца в непрерывный кровоток);
4. Клапанный аппарат сердца и сосудов, обеспечивающий однонаправленное движение крови;
5. Наличие внутригрудного давления – “присасывающее” действие, обеспечивающее венозный возврат крови к сердцу.
Работа мышц – проталкивание крови и рефлекторное увеличение активности сердца и сосудов в результате активации симпатической нервной системы.
Активность дыхательной системы: чем чаще и глубже дыхание, тем больше выражено присасывающее действие грудной клетки.
Стенки артерий состоят из трех слоев: внутреннего, состоящего из плоского эндотелия, среднего, состоящего из гладкой мускулатуры и эластических волокон, и наружного, состоящего из фиброзной соединительной ткани, содержащей коллагеновые волокна. Внутренняя оболочка образована эндотелием, который выстилает просвет сосуда, подэндотелиальным слоем и внутренней эластической мембраной. Средняя оболочка артерии состоит из расположенных спирально гладких миоцитов, между которыми проходит небольшое количество коллагеновых и эластических волокон, и наружной эластической мембраны, образованной продольными толстыми переплетающимися волокнами. Наружная оболочка образована рыхлой волокнистой соединительной тканью, содержащей эластические и коллагеновые волокна, в ней проходят кровеносные сосуды и нервы.
В зависимости от развития различных слоев стенки артерии подразделяются на сосуды мышечного (преобладают), смешанного (мышечно-эластического) и эластического типов. В стенке артерий мышечного типа хорошо развита средняя оболочка. Миоциты и эластические волокна располагаются в ней по типу пружины. Миоциты средней” оболочки стенки артерий мышечного типа своими сокращениями регулируют приток крови к органам и тканям. По мере уменьшения диаметра артерий все оболочки стенки артерий истончаются. Наиболее тонкие артерии мышечного типа. артериолы, имеющие диаметр менее 100 мкм, переходят в капилляры. К артериям смешанного типа относятся такие артерии, как сонная и подключичная. В средней оболочке их стенки примерно равное количество эластических волокон и миоцитов, появляются окончатые эластические мембраны. К артериям эластического типа относятся аорта и легочный ствол, в которые кровь поступает под большим давлением и с большой скоростью из сердца.
Средняя оболочка образована концентрическими эластическими окончатыми мембранами, между которыми залегают миоциты.
Крупным артериям, расположенным вблизи сердца (аорта, подключичные артерии и сонные артерии), приходится выдерживать большое давление крови, выталкиваемой левым желудочком сердца. Эти сосуды имеют толстые стенки, средний слой которых состоит главным образом из эластических волокон. Поэтому во время систолы они могут растягиваться, не разрываясь. После окончания систолы стенки артерий сокращаются, что обеспечивает непрерывный ток крови на всем протяжении артерий.
Артерии, расположенный дальше от сердца, имеют сходное строение, но содержат больше гладких мышечных волокон в среднем слое. Они иннервируются волокнами симпатической нервной системы, и поступающие по этим волокнам импульсы регулируют их диаметр.
Из артерий кровь поступает в более мелкие сосуды, называемые артериолами, а из них – в капилляры.
Артериальный пульс:
1. Артериальный пульс – это ритмические колебания сосудистой стенки, которые передаются на периферию.
2. Скорость распространения пульсовой волны выше, чем скорость кровотока и зависит от растяжимости сосудов и отношения толщины их стенки к радиусу.

3. Сфигмограмма – запись пульсовой волны, состоит из анакроты, катакроты, дикротического подъёма.
4. Свойства пульса: частота пульса, ритмичность, высота пульса, напряжение пульса (твёрдый или мягкий пульс), скорость нарастания пульсовой волны.
Артериальный пульс:
Механизм возникновения пульса
Стенки артерий, которые растянулись при систоле аккумулируют энергию, а во время диастолы они спадаются и отдают накопленную энергию. При этом возникает и распространяется от аорты пульсовая волна. Амплитуда колебания пульсовой волны угасает в меру перемещения от центра к периферии. Скорость распространения пульсовой волны (4-11 м/с), значительно быстрее линейной скорости движения крови. На скорость распространения пульсовой волны сопротивление кровотока почти не влияет. Так вот, такие колебания стенки артерии, связанные с изменением кровенаполнения и давления в них в течение сердечного цикла, называются пульсом (pulsus – удар, толчок).
Различают центральный артериальный пульс (на подключичных и сонных артериях) и периферический (на артериях рук и ног).
Кровообращение в венах:
1. Вены обеспечивают возврат крови к сердцу и являются депо крови.
2. Венный пульс наблюдается только в центральных венах.
Всё, что мешает возврату крови к сердцу, вызывает повышение давления в венах и возникновение зубцов:
– а-зубец – соответствует систоле предсердий;
– с-зубец – возникает в начале систолы желудочков;
– v-зубец – начало диастолы желудочков, когда атрио-вентрикулярные клапаны ещё закрыты.
Регуляция кровообращения
1. Местные механизмы регуляции:
– реакция сосудов на повышение давления выражается в сужении сосудов – вазоконстрикции,
– реакция сосуда на повышение скорости кровотока – в основном, расширение сосуда – вазодилатация,
– влияние метаболитов (АТФ, аденозин, Н+, CO2), все метаболиты – вазодилататоры,
– роль эндотелия: NO (продуцируется эндотелием) приводит к вазодилатации; эндотелин (пептид, синтезируется эндотелием) – к вазоконстрикции.
2. Рефлекторная регуляция начинается с активации барорецепторов сосудистых рефлексогенных зон, афферентные импульсы от которых поступают в сосудодвигательный центр продолговатого мозга. По эфферентным волокнам симпатических и парасимпатических нервов сигналы идут к эффекторам (сердцу и сосудам). В результате изменяются три основных параметра: сердечный выброс; общее периферическое сопротивление; объём циркулирующей крови.
3. Сосудосуживающая иннервация представлена симпатическими нервами – это главный регуляторный механизм сосудистого тонуса. Медиатором симпатических нервов является норадреналин, который активирует α-адренорецепторы сосудов и приводит к вазоконстрикции.
4. Сосудорасширяющая иннервация более разнородна:
– парасимпатические нервы (медиатор ацетилхолин), ядра которых располагаются в стволе мозга, иннервируют сосуды головы. Парасимпатические нервы крестцового отдела спинного мозга иннервируют сосуды половых органов и мочевого пузыря.
– симпатические холинергические нервы иннервируют сосуды скелетных мышц. Морфологически они относятся к симпатическим, однако выделяют медиатор ацетилхолин, который вызывает сосудорасширяющий эффект.
– симпатические нервы сердца (медиатор норадреналин). Норадреналин взаимодействует с β-адренорецепторами коронарных сосудов сердца и вызывает вазодилатацию.
Системное артериальное давление – это величина сердечного выброса (СВ) и общего периферического споротивления сосудов (ОПСС): САД = СВ*ОПСС.
Давление в крупных ветвях аорты (собственно артериальное давление) определяется, как АД = Q*R, где
Q – объемная скорость кровотока, R – сопротивление сосудов.
Применительно к артериальному давлению различают систолическое, диастолическое, среднее и пульсовое давления. Систолическое – определяется в период систолы левого желудочка сердца, диастолическое – в период его диастолы, разница между величиной систолического и диастолического давлений характеризует пульсовое давление, а в упрощенном варианте среднее арифметическое между ними – среднее давление.
В биологических и мед.исследованиях общепринятым является измерение артериального давления в мм рт.ст., а венозного – в мм вод.ст. Измерение давления в артериях производится с помощью прямых (кровавых) или косвенных (бескровных) методов. В первом случае катетер или игла вводятся непосредственно в просвет сосуда, а регис- трирующие установки м.быть различные (от ртутного до совершенных электроманометров). Во втором – используются манжеточные способы сдавливания сосуда конечности (звуковой метод Короткова, пальпаторный – Рива-Роччи, осциллографический и др.).
У человека систолическое – 120-125 мм рт.ст., диастолическое – 70-75 мм рт.ст.
Кровяное давление – это давление крови на стенки сосудов.
Артериальное давление – это давление крови в артериях.
На величину кровяного давления влияют несколько факторов:
1. Количество крови, поступающее в единицу времени в сосудистую систему.
2. Интенсивность оттока крови на периферию.
3. Ёмкость артериального отрезка сосудистого русла.
4. Упругое сопротивление стенок сосудистого русла.
5. Скорость поступления крови в период сердечной систолы.
6. Вязкость крови.
7. Соотношение времени систолы и диастолы.
8. Частота сердечных сокращений.
Таким образом, величина кровяного давления, в основном, определяется работой сердца и тонусом сосудов (главным образом, артериальных).
В аорте, куда кровь с силой выбрасывается из сердца, создается самое высокое давление (от 115 до 140 мм рт. ст.).
По мере удаления от сердца давление падает, так как энергия, создающая давление, расходуется на преодоление сопротивления току крови.
Чем выше сосудистое сопротивление, тем большая сила затрачивается на продвижение крови и тем больше степень падения давления на протяжении данного сосуда.
Так, в крупных и средних артериях давление падает всего на 10%, достигая 90 мм рт.ст.; в артериолах оно составляет 55 мм, а в капиллярах – падает уже на 85%, достигая 25 мм.
В венозном отделе сосудистой системы давление самое низкое.
В венулах оно равно 12, в венах – 5 и в полой вене – 3 мм рт.ст.
В малом круге кровообращения общее сопротивление току крови в 5-6 раз меньше, чем в большом круге. Поэтому давление в легочном стволе в 5-6 раз ниже, чем в аорте и составляет 20-30 мм рт.ст. Однако и в малом круге кровообращения наибольшее сопротивление току крови оказывают мельчайшие артерии перед своим разветвлением на капилляры.
Волны I порядка – обусловлены систолой желудочков сердца. Во время изгнания крови из желудочков давление в аорте и легочной артерии повышается и достигает максимума соответственно 140 и 40 мм рт. ст. Это максимальноесистолическое давление (СД). Во время диастолы, когда кровь в артериальную систему из сердца не поступает, а проходит лишь отток крови из крупных артерий к капиллярам – давление в них падает до минимума, и это давление называют минимальным, или диастолическим (ДД). Его величина в значительной мере зависит от просвета (тонуса) кровеносных сосудов и равна 60-80 мм рт. ст. Разность между систолическим и диастолическим давлением называется пульсовым (ПД), и обеспечивает на кимограмме появление ситолической волны, – равно 30-40 мм рт. ст.
Пульсовое давление прямо пропорционально ударному объему сердца и говорит о силе сердечных сокращений: чем больше крови выбросит сердце в систолу, тем больше будет величина пульсового давления. Между систолическим и диастолическим давлениями существует определенное количественное соотношение: максимальному давлению соответствует минимальное давление. Оно определяется делением максимального давления пополам и прибавлением 10 (например, СД=120 мм рт. ст., тогда ДД=120:2+10=70 мм рт. ст.).
Наибольшее значение пульсового давления отмечается в сосудах, расположенных ближе к сердцу – в аорте, и крупных артериях. В мелких артериях разница между систолическим и диастолическим давлениями сглаживается, а в артериолах и капиллярах давление постоянно и не изменяется во время систолы и диастолы. Это важно для стабилизации обменных процессов, происходящих между кровью, протекающей через капилляры, и тканями, их окружающими. Количество волн I порядка соответствует ЧСС.
Волны II порядка – дыхательные, отражают изменение артериального давления, связанное с дыхательными движениями. Их число соответствует количеству дыхательных движений. Каждая волна II порядка включает несколько волн I порядка. Механизм их возникновения сложен: при вдохе создаются условия для поступления крови из большого круга кровообращения – в малый, благодаря увеличению емкости легочных сосудов и некоторому снижению их сопротивления кровотоку, увеличению поступления крови из правого желудочка в легкие.
Этому также способствует разница давлений между сосудами брюшной полости и грудной клетки, которое возникает в результате повышения отрицательного давления в плевральной полости, с одной стороны, и опускания диафрагмы и «вдавливания» ею крови из венозных сосудов кишечника и печени – с другой. Все это создает условия для депонирования крови в сосудах легких и уменьшения ее выхода из легких в левую половину сердца. Поэтому на высоте вдоха приток крови к сердцу уменьшается и кровяное давление понижается. К концу вдоха кровяное давление повышается.
Описанные факторы относятся к механическим. Однако, в формировании волн II порядка имеют значение нервные факторы: при изменении активности дыхательного центра, наступающем при вдохе, происходит повышение активности сосудодвигательного центра, повышая тонус сосудов большого круга кровообращения. Колебания объема кровотока могут также вторично вызвать изменение кровяного давления, активизируя сосудистые рефлексогенные зоны. Например, рефлекс Бейнбриджа при изменении кровотока в правом предсердии.
Волны III порядка (волны Геринга-Траубе) – это еще более медленные повышения и понижения давления, каждое из которых охватывает несколько дыхательных волн II порядка. Они обусловлены периодическими изменениями тонуса сосудодвигательных центров. Наблюдаются чаще всего при недостаточном снабжении мозга кислородом (высотная гипоксия), после кровопотери или отравления некоторыми ядами.
Вены – кровеносные сосуды, несущие насыщенную углекислотой кровь от органов и тканей к сердцу(исключая легочную и пупочную вены, которые несут артериальную кровь). В венах имеются полулунные клапаны, образованные складками внутренней оболочки, которые пронизаны эластическими волокнами. Клапаны препятствуют обратному току крови и таким образом обеспечивают ее движение только в одном направлении. Некоторые вены расположены между крупными мышцами (например, в руках и ногах). При сокращении мышцы давят на вены и сжимают их, способствуя возврату венозной крови к сердцу. В вены кровь поступает из венул.
Стенки вен устроены примерно также, как стенки артерий, только средний слой стенки содержит меньше мышечных и эластических волокон, чем в артериях, а диаметр просвета больше. Стенка вены состоит из трех оболочек. Различают два типа вен – мышечный и безмышечный. В стенках безмышечных вен отсутствуют гладкие мышечные клетки (например, вены твердой и мягкой мозговой оболочек, сетчатки глаз, костей, селезенки и плаценты). Они плотно сращены со стенками органов и поэтому не спадаются. В стенках вен мышечного типа имеются гладкие мышечные клетки.
На внутренней оболочке большинства средних и некоторых крупных вен имеются клапаны, которые пропускают кровь лишь в направлении к сердцу, препятствуя обратному току крови в венах и тем самым предохраняя сердце от излишней затраты энергии на преодоление колебательных движений крови, постоянно возникающих в венах. Вены верхней половины тела не имеют клапанов. Общее количество вен больше, чем артерий, а общая величина венозного русла превосходит артериальное. Скорость кровотока в венах меньше, чем в артериях, в венах туловища и нижних конечностей кровь течет против силы тяжести.
Источник
Кровяное давление – это давление крови на стенки сосудов.
Артериальное давление – это давление крови в артериях.
На величину кровяного давления влияют несколько факторов.
1. Количество крови, поступающее в единицу времени в сосудистую систему.
2. Интенсивность оттока крови на периферию.
3. Ёмкость артериального отрезка сосудистого русла.
4. Упругое сопротивление стенок сосудистого русла.
5. Скорость поступления крови в период сердечной систолы.
6. Вязкость крови
7. Соотношение времени систолы и диастолы.
8. Частота сердечных сокращений.
Таким образом, величина кровяного давления, в основном, определяется работой сердца и тонусом сосудов (главным образом, артериальных).
В аорте, куда кровь с силой выбрасывается из сердца, создается самое высокое давление (от 115 до 140 мм рт. ст.).
По мере удаления от сердца давление падает, так как энергия, создающая давление, расходуется на преодоление сопротивления току крови.
Чем выше сосудистое сопротивление, тем большая сила затрачивается на продвижение крови и тем больше степень падения давления на протяжении данного сосуда.
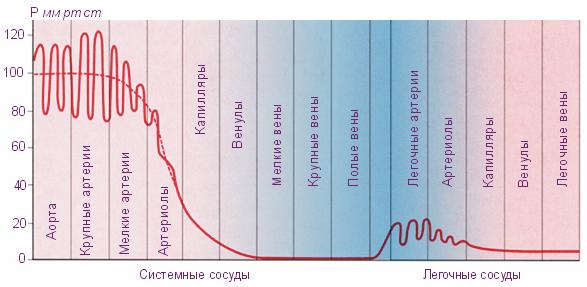
Так, в крупных и средних артериях давление падает всего на 10%, достигая 90 мм рт.ст.; в артериолах оно составляет 55 мм, а в капиллярах – падает уже на 85%, достигая 25 мм.
В венозном отделе сосудистой системы давление самое низкое.
В венулах оно равно 12, в венах – 5 и в полой вене – 3 мм рт.ст.
В малом круге кровообращения общее сопротивление току крови в 5-6 раз меньше, чем в большом круге. Поэтому давление в легочном стволе в 5-6 раз ниже, чем в аорте и составляет 20-30 мм рт.ст. Однако и в малом круге кровообращения наибольшее сопротивление току крови оказывают мельчайшие артерии перед своим разветвлением на капилляры.
Давление в артериях не является постоянным: оно непрерывно колеблется от некоторого среднего уровня.
Период этих колебаний различный и зависит от нескольких факторов.
1. Сокращения сердца, которые определяют самые частые волны, или волны первого порядка. Во время систолы желудочков приток крови в аорту и легочную артерию больше оттока, и давлением в них повышается.
В аорте оно составляет 110-125, а в крупных артериях конечностей 105-120 мм рт.ст.
Подъем давления в артериях в результате систолы характеризует систолическое или максимальное давление и отражает сердечный компонент артериального давления.
Во время диастолы поступление крови из желудочков в артерии прекращается и происходит только отток крови на периферию, растяжение стенок уменьшается и давление снижается до 60-80 мм рт.ст.
Спад давления во время диастолы характеризует диастолическое или минимальное давление и отражает сосудистый компонент артериального давления.
Для комплексной оценки, как сердечного, так и сосудистого компонентов артериального давления используют показатель пульсового давления.
Пульсовое давление – это разность между систолическим и диастолическим давлением, которое в среднем составляет 35-50 мм рт.ст.
Более постоянную величину в одной и той же артерии представляет среднее давление, которое выражает энергию непрерывного движения крови.
Так как продолжительность диастолического понижения давления больше, чем его систолического повышения, то среднее давление ближе к величине диастолического давления и вычисляется по формуле: СГД = ДД + ПД/3.
У здоровых людей оно составляет 80-95 мм рт.ст. и его изменение является одним из ранних признаков нарушения кровообращения.
2. Фаз дыхательного цикла, которые определяют волны второго порядка. Эти колебания менее частые, они охватывают несколько сердечных циклов и совпадают сдыхательными движениями (дыхательные волны): вдох сопровождается понижением кровяного давления, выдох – повышением.
3. Тонуса сосудодвигательных центров, определяющие волны третьего порядка.
Это еще более медленные повышения и понижения давления, каждое из которых охватывает несколько дыхательных волн.
Колебания вызываются периодическим изменением тонуса сосудодвигательных центров, что чаще наблюдается при недостаточном снабжении мозга кислородом (при пониженном атмосферном давлении, после кровопотери, при отравлениях некоторыми ядами).
Факторы, определяющие величину АД.
Факторы, определяющие величину артериального давления крови: количество крови, эластичность сосудистой стенки и суммарная величина просвета сосудов. При увеличении количества крови в сосудистой системе давление увеличивается. При постоянном количестве крови расширение сосудов (артериол) ведет к понижению давления, а их сужение – к повышению. Артериальное давление формируется и поддерживается на нормальном уровне благодаря взаимодействию двух основных групп факторов:
гемодинамических;
нейрогуморальных.
Гемодинамические факторы непосредственно определяют уровень артериального давления, а система нейрогуморальных факторов оказывает регулирующее воздействие на гемодинамические факторы, что позволяет удерживать артериальное давление в пределах нормы.
Гемодинамические факторы, определяющие величину артериального давления
Основными гемодинамическими факторами, определяющими величину артериального давления, являются:
минутный объем крови, т.е. количество крови, поступающей в сосудистую систему за 1 мин.; минутный объем или сердечный выброс = ударный объем крови х число сокращений сердца за 1 мин.;
общее периферическое сопротивление или проходимость резистивных сосудов (артериол и прекапилляров);
упругое напряжение стенок аорты и ее крупных ветвей – общее эластическое сопротивление;
вязкость крови;
объем циркулирующей крови.
Нейрогуморальные системы регуляции артериального давления
Регуляторные нейрогуморальные системы включают:
систему быстрого кратковременного действия;
систему длительного действия (интегральную контрольную систему).
Система быстрого кратковременного действия
Система быстрого кратковременного действия или адаптационная система обеспечивает быстрый контроль и регуляцию артериального давления. Она включает механизмы немедленной регуляции артериального давления (секунды) и среднесрочные механизмы регуляции (минуты, часы).
Механизмы немедленной регуляции артериального давления
Основными механизмами немедленной регуляции артериального давления являются:
барорецепторный механизм;
хеморецепторный механизм;
ишемическая реакция центральной нервной системы.
Барорецепторный механизм
Барорецепторный механизм регуляции артериального давления функционирует следующим образом. При повышении артериального давления и растяжении стенки артерии возбуждаются барорецепторы, расположенные в области каротидного синуса и дуги аорты, далее информация от этих рецепторов поступает в сосудодвигательный центр головного мозга, откуда исходит импульсация, приводящая к уменьшению влияния симпатической нервной системы на артериолы (они расширяются, снижается общее периферическое сосудистое сопротивление – постнагрузка), вены (происходит венодилатация, уменьшается давление наполнения сердца – преднагрузка). Наряду с этим повышается парасимпатический тонус, что приводит к уменьшению частоты сердечного ритма. В конечном итоге указанные механизмы приводят к снижению артериального давления.
Хеморецепторный механизм
Хеморецепторы, принимающие участие в регуляции артериального давления, расположены в каротидном синусе и аорте. Хеморецепторная система регулируется уровнем артериального давления и величиной парциального напряжения в крови кислорода и углекислого газа. При снижении артериального давления до 80 мм рт. ст. и ниже, а также при падении парциального напряжения кислорода и повышении углекислого газа возбуждаются хеморецепторы, импульсация от них поступает в сосудодвигательный центр с последующим повышением симпатической активности и тонуса артериол, что приводит к повышению артериального давления до нормального уровня.
Ишемическая реакция центральной нервной системы
Этот механизм регуляции артериального давления включается при быстром падении артериального давления до 40 мм рт. ст. и ниже. При такой выраженной артериальной гипотензии развивается ишемия центральной нервной системы и сосудодвигательного центра, из которого усиливается импульсация к симпатическому отделу вегетативной нервной системы, в итоге развивается вазоконстрикция и артериальное давление повышается.
Среднесрочные механизмы регуляции артериального давления
Среднесрочные механизмы регуляции артериального давления развивают свое действие в течение минут – часов и включают:
ренин-ангиотензиновую систему (циркулирующую и локальную);
антидиуретический гормон;
капиллярную фильтрацию.
Ренин-ангиотензиновая система
В регуляции артериального давления активное участие принимают как циркулирующая, так и местная ренин-ангиотензиновая система. Циркулирующая ренин-ангиотензиновая система приводит к повышению артериального давления следующим образом. В юкстагломерулярном аппарате почек продуцируется ренин (его выработка регулируется активностью барорецепторов афферентных артериол и влиянием на плотное пятно концентрации натрия хлорида в восходящей части петли нефрона), под влиянием которого из ангиотензиногена образуется ангиотензин I, превращающийся под влиянием ангиотензинпревращающего фермента в ангиотензинII, который обладает выраженным сосудосуживающим действием и повышает артериальное давление. Вазоконстрикторный эффект ангиотензинаIIпродолжается от нескольких минут до нескольких часов.
Антидиуретический гормон
Изменение секреции гипоталамусом антидиуретического гормона регулирует уровень артериального давления, причем считается, что действие антидиуретического гормона не ограничивается только среднесрочной регуляцией артериального давления, он принимает также участие в механизмах долгосрочной регуляции. Под влиянием антидиуретического гормона возрастает реабсорбция воды в дистальных канальцах почек, увеличивается объем циркулирующей крови, повышается тонус артериол, что приводит к повышению артериального давления.
Капиллярная фильтрация
Капиллярная фильтрация принимает определенное участие в регуляции артериального давления. При повышении артериального давления происходит перемещение жидкости из капилляров в интерстициальное пространство, что приводит к уменьшению объема циркулирующей крови и соответственно к снижению артериального давления.
Длительно действующая система регуляции артериального давления
Для активации длительно действующей (интегральной) системы регуляции артериального давления требуется значительно больше времени (дни, недели) по сравнению с быстродействующей (краткосрочной) системой. Длительно действующая система включает следующие механизмы регуляции артериального давления:
а) прессорный объемно-почечный механизм, функционирующий по схеме:
почки (ренин) → ангиотензин I → ангиотензин II→ клубочковая зона коры надпочечников (альдостерон) → почки (увеличение реабсорбции натрия в почечных канальцах) → задержка натрия → задержка воды → увеличение объема циркулирующей крови → увеличение АД;
б) локальную ренин-ангиотензиновую систему;
в) эндотелиальный прессорный механизм;
г) депрессорные механизмы (система простагландинов, калликреинкининовая система, эндотелиальные вазодилатирующие факторы, натрийуретические пептиды).
Источник
