Формирование сосудов головного мозга у плода

Нервная система человека развивается из наружного зародышевого лепестка – эктодермы. Из этой же части зародыша в процессе развития образуются органы чувств, кожные покровы и отделы пищеварительной системы. Уже на 17-18-й день внутриутробного развития (гестации) в структуре эмбриона выделяется слой нервных клеток – нервная пластинка, из которой впоследствии, к 27-му дню гестации, образуется нервная трубка – анатомический предшественник центральной нервной системы. Процесс образования нервной трубки называется «нейруляция». В этот период края нервной пластинки постепенно загибаются кверху, соединяются и срастаются друг с другом (Рисунок 1).

Рисунок 1. Этапы формирования нервной трубки (в разрезе).
Если посмотреть на это движение сверху, может возникнуть ассоциация с застегиванием молнии (Рисунок 2).

Рисунок 2. Этапы формирования нервной трубки (вид сверху).
Одна «молния» застегивается от центра к головному концу эмбриона (ростральная волна нейруляции), другая – от центра к хвостовому концу (каудальная волна нейруляции). Есть еще и третья «молния», обеспечивающая сращивание нижних краев нервной пластинки, которая «застегивается» по направлению к головному концу и встречается там с первой волной. Все эти изменения происходят очень быстро, всего за 2 недели. К моменту завершения нейруляции (31-32-е сутки гестации) еще не все женщины даже знают о том, что у них будет ребенок.
Однако к этому моменту у будущего человека начинает формироваться головной мозг, возникает зачаток двух полушарий. Полушария быстро увеличиваются, и к концу 32-го дня составляют ¼ часть всего мозга! Тогда же внимательный исследователь сможет уже разглядеть зачаток мозжечка. В этот период также начинается формирование органов чувств.
Воздействие вредностей в этот период может приводить к возникновению разнообразных пороков развития нервной системы. Один из самых распространенных пороков – спинномозговая грыжа, образующаяся вследствие неправильного «застегивания» второй «молнии» (нарушения прохождения каудальной волны нейруляции). Даже стертые, почти незаметные варианты таких спинномозговых грыж порой снижают качество жизни ребенка, приводя к различным формам недержания (недержание мочи и кала). Если у ребенка есть такая проблема как энурез (недержание мочи) или энкопрез (недержание кала), необходимо проверить, нет ли у него стертой формы спинномозговой грыжи. Это можно узнать, сделав ребенку МРТ пояснично-крестцового отдела позвоночника. При обнаружении спинномозговой грыжи показано оперативное лечение, которое приведет к улучшению тазовых функций.
В моей практике был случай 9-летнего мальчика, который страдал энкопрезом. Только с 6-й попытки удалось сделать качественный МРТ-снимок, показавший наличие спинномозговой грыжи. К огромному сожалению, до этого момента ребенок уже наблюдался психиатром и получал соответствующее лечение, так как неврологи открестились от него, считая, что у него проблемы с психикой. Простая операция позволила мальчику вернуться к нормальному образу жизни, полностью контролировать свои тазовые функции. Еще более показательной была история 16-летнего подростка, который всю жизнь страдал от энкопреза. Неврологи посылали его к гастроэнтерологам, гастроэнтерологи к психиатрам. К моменту нашей встречи он уже получал психиатрическое лечение в течение десяти (!!!) лет. Никто никогда не назначал ему МРТ-исследование. Благодаря тому, что были выполнены наши рекомендации по дообследованию, у парня выявили серьезные нарушения в поясничном отделе позвоночника, которые приводили к сдавлению нервов и нарушению чувствительности тазовых органов. Очевидно, что психиатрическое лечение, а также психотерапия или другие способы психологического воздействия во всех этих случаях совершенно бесполезны и, возможно, даже вредны.
Чтобы предупредить возникновение таких пороков развития как спинномозговая грыжа, беременным женщинам уже на ранних сроках беременности рекомендуют принимать фолиевую кислоту. Фолиевая кислота играет роль защитника клеток нервной системы (нейропротектора), и при ее регулярном приеме воздействие различных вредоносных факторов существенно ослабевает.
Для того чтобы максимально снизить риск возникновения пороков развития, будущей матери необходимо также избегать различных неблагоприятных воздействий на организм. К таким воздействиям относятся прием успокоительных средств, содержащих фенобарбитал (в том числе, Валокордина и Корвалола), гипоксия (кислородное голодание), перегревание материнского организма. К сожалению, к неблагоприятным последствиям также приводит прием некоторых противосудорожных препаратов. Поэтому, если женщина, вынужденная принимать такие препараты, планирует забеременеть, ей необходимо проконсультироваться со своим лечащим врачом.
Всю первую половину беременности в будущем мозге ребенка очень активно рождаются и развиваются новые нервные клетки (нейроны). В первую очередь, процессы зарождения новых нервных клеток происходят в зоне, окружающей мозговые желудочки. Еще одной зоной рождения новых нейронов является гиппокамп – внутренняя часть коры височных областей правого и левого полушарий. Новые нервные клетки продолжают появляться и после рождения, но менее интенсивно, чем во внутриутробном периоде. Даже у взрослых людей в гиппокампе обнаружены молодые нейроны. Считается, что это – один из механизмов, благодаря которым, в случае необходимости, мозг человека может пластично перестраиваться, восстанавливать поврежденные функции.
Только что народившиеся нейроны не остаются на месте, а «переползают» к местам своей постоянной «дислокации» в коре и глубинных структурах мозга. Процесс этот начинается ближе к концу второго месяца беременности и активно продолжается вплоть до 26-29 недель внутриутробного развития. К 35-й неделе кора головного мозга плода уже обладает структурой, присущей коре взрослого человека.
Каждый нейрон имеет отростки, с помощью которых он взаимодействует с другими клетками организма.

Рисунок 3. Нейрон. Длинный отросток – аксон. Короткие ветвистые отростки – дендриты.
Нейроны, занявшие свое место в мозге, пытаются устанавливать новые отношения с другими нервными клетками, а также с клетками других тканей организма (например, с мышечными клетками). Место, где одна клетка соединяется с другой, называется «синапс». Такие соединения очень важны, так как именно благодаря им мозг формирует сложные системы, в которых информация может быстро передаваться от одной клетки к другой. Внутри клетки информация передается в направлении от тела к окончанию в виде электрического импульса. Этот импульс провоцирует высвобождение в синаптическую щель специфических химических веществ (нейромедиаторов), которые хранятся в окончании нейрона, и посредством которых информация передается от нейрона к следующей клетке.

Рисунок 4. Синапс
Первые синапсы обнаружены у эмбрионов в возрасте 5 недель внутриутробного развития. Наиболее активно образование синаптических контактов между нейронами происходит, начиная с 18 недель внутриутробного развития. Новые связи между нервными клетками образуются практически всю жизнь. В период активного образования синапсов мозг ребенка подвержен негативному влиянию наркотических веществ и некоторых медикаментов, влияющих на обмен нейромедиаторов. К этим веществам относятся, в частности, нейролептики, транквилизаторы и антидепрессанты – препараты, с помощью которых лечат психические расстройства. Если будущая мама вынуждена принимать подобные препараты, ей необходимо проконсультироваться со своим лечащим врачом. И, конечно, беременной женщине следует избегать употребления психоактивных веществ, если ее беспокоит умственное развитие ее ребенка.
Нейромедиаторы – специфические химические соединения, благодаря которым происходит передача информации в нервной системе. От их правильного обмена зависит очень многое в поведении человека. В том числе, его настроение, активность, внимание, память. Есть факторы, которые могут повлиять на их обмен. Один из таких, неблагоприятно воздействующих факторов – курение матери во время беременности. Воздействие никотина порождает сразу несколько эффектов. Мозг опознает никотин как вещество, способствующее его активации, и начинает развивать системы, чувствительные к нему. Попросту, в мозге увеличивается число воспринимающих никотин элементов, улучшается передача информации, осуществляемая посредством никотина. Одновременно, происходит негативное воздействие на обмен тех нейромедиаторов, которые должны вырабатываться самим мозгом. В первую очередь, это касается тех веществ, которые имеют отношение к обеспечению внимания и регуляции эмоций. В исследованиях показано, что курение матери во время беременности в несколько раз повышает риск рождения ребенка с синдромом дефицита внимания и гиперактивности (СДВГ). Вторым по счету последствием внутриутробного потребления никотина после СДВГ является оппозиционно-вызывающее расстройство, для которого характерны такие проявления как раздражительность, гневливость, постоянно меняющееся, часто негативное, настроение, злопамятность. Еще один эффект курения – ухудшение состояния сосудов, нарушение питания плода. Дети курящих матерей рождаются с низким весом, а низкий вес при рождении сам по себе является фактором риска развития последующих проблем в поведении. Из-за спазма сосудов, вызываемых воздействием никотина, мозг плода подвержен ишемическим инсультам – нарушениям кровоснабжения определенных участков мозга, их гипоксии, которая очень пагубно воздействует на все последующее психическое развитие [Nomura et al., 2010].
Один из важнейших процессов, происходящих в формирующемся мозге еще не родившегося ребенка – покрытие длинных окончаний нервных клеток (аксонов) миелином (миелинизация). Покрытый миелином аксон изображен на одном из предыдущих рисунков (рисунке нейрона). Миелин – вещество, которое в чем-то подобно изоляции, покрывающей провода. Благодаря ему электрический сигнал перемещается от тела нейрона к окончанию аксона очень быстро. Первые признаки миелинизации обнаруживаются в мозге 20-недельных плодов. Этот процесс происходит неравномерно. Первыми миелином покрываются аксоны, образующие зрительные и двигательные нервные пути, которые в первую очередь пригодятся новорожденному младенцу. Чуть позже (практически перед рождением) начинают покрываться миелином слуховые пути.
Клетки одной из мозговых тканей – нейроглии, производящие миелин, очень чувствительны к недостатку кислорода. Также на миелинизацию мозга плода может повлиять воздействие токсинов, наркотических веществ, дефицит необходимых мозгу веществ, поступающих с пищей (в частности, витаминов группы В, железа, меди и йода), неправильный обмен некоторых гормонов, таких, например, как гормоны щитовидной железы.
Крайне вредным для нормального протекания процессов миелинизации является алкоголь. Он препятствует миелинизации и, в результате, может стать причиной тяжелых нарушений психического развития, сопровождающихся умственной отсталостью ребенка. Воздействие алкоголя может иметь и неспецифический эффект, приводя к возникновению разнообразных пороков развития.
О том, насколько интенсивно развивается мозг ребенка, находящегося в утробе матери, говорит хотя бы тот факт, что в период с 29 по 41 неделю, мозг увеличивается почти в 3 раза! Во многом, это происходит за счет миелинизации.
О психическом развитии ребенка во внутриутробном периоде известно сравнительно мало. В то же время существуют некоторые интересные факты.
Начиная с 10 недель внутриутробного развития, дети сосут большой палец (75% – правый). Оказывается, что будущие правши, в большинстве своем, предпочитают сосать правый палец, а будущие левши – левый [Hepper, 2013].
При контактном воздействии звуком на живот беременных женщин (37-41 неделя беременности) через наушники обнаружена достоверная активация в височных областях у четырех и в лобных у одного плода – тех самых зонах коры головного мозга, которые впоследствии будут принимать участие в обработке речевой информации. Это говорит о том, что мозг ребенка активно готовится существовать в той среде, которая ему предназначена.
Литература:
Nomura Y., Marks D.J., Halperin J.M. Prenatal Exposure to Maternal and Parental Smoking on Attention Deficit Hyperactivity Symptoms and Diagnosis in Offspring // J Nerv Ment Dis. 2010 September; 198(9): 672-678.
Читать оригинал статьи >>
Tau G.Z., Peterson B.S. Normal development of brain circuits // Neuropsychopharmacology reviews (2010) 35, 147-168
Читать оригинал статьи >>
Савельев С.В. Эмбриональная патология нервной системы. – М.:ВЕДИ, 2007. – 216 с.
Источник
Врожденные аномалии сосудов головного мозга. Диагностика аномалий сосудов у детей
Врожденные пороки сосудов формируются вследствие нарушения развития сосудистой системы и могут быть в виде аневризм или аномалий строения капилляров между артериальной и венозной системой.
Артериальные и артерио-венозные аневризмы — это дефект стенки сосуда в месте бифуркации артерий или вен. Нарушение строения сосудистой стенки сопровождается ее мешотчатым расширением (аневризма).
У детей раннего возраста наиболее частой аномалией является дефект развития вены Галена. Порок представляет собой прямой анастомоз между задней мозговой или верхней мозжечковой артерией и веной Галена. Аневризматическое расширение сдавливает сильвиев водопровод, III желудочек, пластинку четверохолмия. В результате артерио-венозного шунтирования и переполнения венозной системы у ребенка с рождения развивается сердечная недостаточность. Сдавление III желудочка и сильвиева водопровода приводит к формированию гидроцефалии. На первом году жизни она проявляется быстрым нарастанием окружности черепа без клинических признаков повышения внутричерепного давления. Заподозрить возможность аневризмы помогает наличие других сосудистых аномалий на лице, черепе, туловище, конечностях, а также изменения со стороны сердца. На 2—3-м году жизни ребенка основным в клинике заболевания является синдром повышения внутричерепного давления.
Дети малоактивны, плохо спят, страдают головной болью, рвотой. В области лба, висков — расширение поверхностных вен, их извитость. При больших размерах аневризмы наблюдается односторонний, реже двусторонний, различной степени выраженности «пульсирующий экзофтальм». Артерио-венозное шунтирование сопровождается шумом в голове, который нередко отмечается ребенком и может быть прослушан врачом. Шум бывает локальным или диффузным, интенсивность его изменяется синхронно с пульсом. Очаговая неврологическая симптоматика проявляется птозом, косоглазием, вялой реакцией зрачков на свет, снижением зрения. Эти симптомы возникают в результате сдавления аневризмой черепномозговых нервов, часто бывают «мерцающими». На глазном дне — выраженные застойные явления, отек соска зрительного нерва, возможны аномалии развития сосудов глазного дна.
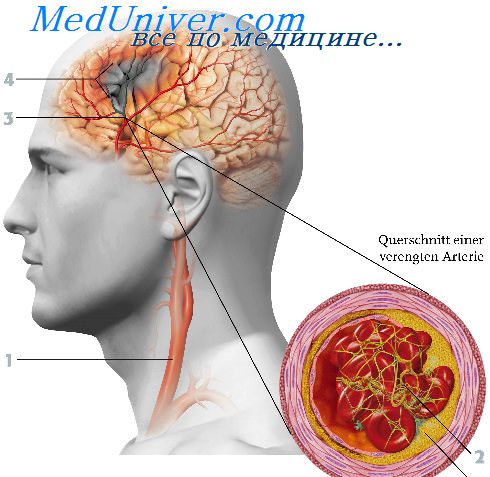
Наличие артерио-венозного шунта подтверждается повышением парциального давления кислорода в яремной вене. Это простой и демонстративный тест для диагноза аномалии вены Галена. Диагноз уточняется с помощью пневмоэнцефалографии, которая позволяет выявить наличие масс, проецирующихся кпереди от III желудочка. Ангиография устанавливает характер и размер аневризмы.
Артерио-венозные аневризмы, локализующиеся на поверхности гемисфер, в бассейнах передней и средней мозговых артерий, у детей раннего возраста могут быть «немыми». Однако в некоторых случаях отмечаются периодические мигренозные головные боли, очаговые неврологические симптомы. Основные из них — фокальные моторные и сенсорные припадки. Они могут быть единственным симптомом в течение многих лет, не сопровождаются изменениями биоэлектрической активности мозга в межприступный период.
Артериальные аневризмы у детей раннего возраста обычно клинически не проявляются. В редких случаях отмечаются головная боль, нарушения сна. Головная боль усиливается после физического или эмоционального напряжения. В неврологическом статусе возможно изолированное преходящее одностороннее поражение черепномозговых нервов, чаще глазодвигательных. Диагноз артериальной или артерио-венозной аневризмы уточняется с помощью ангиографии.
Разрыв аневризмы наступает внезапно или может быть спровоцирован физическим напряжением, травмой. О возможности разрыва аневризмы всегда следует подумать, когда тяжелое состояние — потеря сознания, судороги — развивается у ребенка после легкой травмы головы. Разрыв артериальной и артерио-венозной аневризмы характеризуется клиникой внутричерепного кровоизлияния. Наиболее часто наблюдаются субарахноидальные кровоизлияния.
У детей раннего возраста наблюдаются и другие типы пороков развития сосудов головного мозга: телеангиэктазии, кавернозные гемангиомы. Они могут быть изолированными, но чаще являются одним из проявлений генетически детерминированпых заболеваний, таких, как энцефалотригеминальный ангиоматоз (болезнь Штурге — Вебера), цереброретинальный ангиоматоз Гиппеля-Линдау, сосудисто-костная дизэмбриоплазия и др.
– Также рекомендуем “Внутричерепные кровоизлияния. Виды внутричерепных кровоизлияний у детей”
Оглавление темы “Травмы черепа. Нарушение мозгового кровообращения у детей”:
1. Сдавление мозга. Гематомы у детей
2. Переломы черепа. Диагностика переломов черепа у детей
3. Открытая черепно-мозговая травма. Диагностика и лечение открытой черепно-мозговой травмы
4. Нарушения мозгового кровообращения. Виды нарушения мозгового кровообращения
5. Врожденные аномалии сосудов головного мозга. Диагностика аномалий сосудов у детей
6. Внутричерепные кровоизлияния. Виды внутричерепных кровоизлияний у детей
7. Тромбоз мозговых вен у детей. Тромбоз мозгового синуса у ребенка
8. Артериальные тромбозы у детей. Эмболии сосудов мозга у ребенка
9. Венозное полнокровие мозга. Обменные болезни нервной системы у детей
10. Наследственные нарушения обмена аминокислот. Фенилпировиноградная олигофрения
Источник
Скрининги плода – стоят ли они таких переживаний?
История Зои Мельник:
3.5 года назад в поисках подобной истории я перерыла весь интернет. И не
нашла, поэтому, раз уж моя история стала такой первой, я просто обязана
ее написать – возможно, она кому-то поможет.
Тем
более что есть сегодня повод. Итак. В начале 2011 года я узнала о том,
что у меня будет ребенок и радости моей не было границ, новую
зародившуюся жизнь я, кажется, чувствовала с первых дней и сразу же ее
полюбила, считала каждый день до встречи с ней. Это был не плод, как
пишут врачи, не зародыш, а Человек- Мой Ребенок. Я не верила своему
счастью, каждый день разговаривала с ним (ну, и прочие ми-ми-ми).
Мое
беременное счастье длилось до того момента, как я попала на второе
плановое УЗИ (17 недель, если не ошибаюсь). Врач-узист долго смотрел,
хмурясь, на экран и покачивал головой. В заключении – киста пуповины. На
мои вопросы узист ответил: “большой риск…если повезет..я не могу вам
ничего советовать, идите к гинекологу”. Гинеколог, так же сочувственно
покачивая головой, отправляет меня сдать скрининговые анализы (мамы
знают, это тест на риск хромосомных аномалий).
Результаты получаю
неутешительные – гормоны зашкаливают. Я утешаю себя, что это от
волнений, но сомнения начинают грызть душу, а что если…Позже я
пересдаю еще раз анализы и УЗИ- увы, результаты те же.
Моя
гинеколог не захотела иметь дело с таким сложным случаем и отправила к
другому гинекологу-кандидату медицинских наук, профессору, главному
акушеру области, очень известной женщине в Роддоме номер 1 (фамилии
называть не буду), поскольку у нее были подобные случаи и даже один(!)
был с положительным исходом.
Прим: киста пуповины- это маркер ХА
хромосомных аномалий), или генетических отклонений, причем маркер,
который говорит о 50% риске родить такого особенного ребенка.
Страшно
волнуясь, еду в тот же день к профессору, она меня выслушивает и дает
направление к главному генетику области, чтоб перепроверить еще раз УЗИ
на сроке в 20 недель и еще раз пересдать скрининг.
Тем временем
жизнь под моим сердцем все сильнее давала о себе знать, ребенок начал
ощутимо шевелиться , и эти шевеления приносили мне то слезы, то
радость..Я боялась далее любить этого ребенка, зная что, возможно,
придется его.. убить.
Я ждала и надеялась, что анализы, и УЗИ –
это просто ошибка, совпадение, ребенок здоров, да и маркеры говорят
всего лишь о рисках.
Заключение узиста было кипятком на голову – у
меня нашли все маркеры хромосомных аномалий плода, которые только могли
быть. Перечислю:
1. Киста пуповины
2.Гиперэхогенный кишечник
3. Кисты сосудистого сплетения головного мозга
4.Глаза были слишком большие для среднего
показателя(забыла научное название этого показателя), что также являлось маркером наличия пороков.
5.Форма головки тоже не соответствовала норме.
“
У вас девочка, кстати”- как с того света уже звучит голос узиста…
Беру заключение, иду к генетику, он смотрит риски и говорит примерно
следующее: “Время на искусственные роды у вас есть, не переживайте. У
вас скорей всего больной ребенок. Есть, конечно, небольшой шанс, что это
всего лишь особенности, а не аномалии, но он, этот шанс, очень
маленький. Вы еще молодая. Не плачьте. Вы еще родите” и дает мне
направление на амниоцентез.
Амниоцентез – та еще процедура. С
помощью огромной иглы у беременной прокалывают живот и берут забор
околоплодных вод, клетки из которых отправляют для определения
хромосомного набора. Т.е. это по сути, самый точный метод определения –
здоров ребенок или нет. Стоит отметить, что во время или после процедуры
некоторые женщины чувствуют схватки, а 1 из 100 просто теряет ребенка.
Т.е. риск потерять ребенка во время прокола зачастую выше нежели риск
родить больного.
С такими невеселыми мыслями в полуобоморочном
состоянии я отправляюсь к профессору, она смотрит заключение УЗИ и тут
же при мне звонит договариваться за искусственные роды. Я сползаю в
кресле и начинаю рыдать..Ребенок безумно начинает лупить ногами, как
никогда…
Далее мне железным голосом объяснили, что если я себя
так буду вести, мне помочь будет некому и я сама буду расхлебывать все,
что у меня получилось. А получилось так, потому что я не готовилась к
беременности. не пила витамины и т.д… Далее – лекция о том, что мы
рождаемся для счастья, а не для того чтоб обременять себя тяжелой ношой –
больным ребенком, который испортит жизнь. И о том, что мы, люди,
гуманные, не имеем права обрекать несчастного калеку на мучительную
жизнь, что множество детей с хромосомными аномалиями рождаются
нежизнеспособными и умирают в страшных муках сразу же после рождения или
в юном возрасте, а сейчас у нас есть шансы обойтись менее болезненным
для обеих нас путем. Что она часто видит деток с ДЦП и несчастных
одиноких мам рядом (ибо мужья не выдерживают и уходят), что я молодая,
красивая, и у меня еще будут дети и т.д. и т. п…
После этой
лекции записалась на амниоцентез и ушла готовиться к этой процедуре
морально… Но не смогла. Ведь после нее мне нужно было принимать
решение – оставлять в живых мою доченьку или нет. Она, кажется, все
понимала и отчаянно лупила ножками.
У меня было две недели
времени до принятия решения, ибо позже искусственные роды по закону было
делать запрещено. Я уехала домой в тяжелых мыслях принимать решение. За
это время перелопатила кучу литературы, исследований..
Долго искала
на медицинских и материнских форумах подобные случаи, мне так важно было
найти хоть один, единственный, где все закончилось хорошо, который дал
бы мне надежду…Но увы, их не было. Были девочки с одним, с двумя
маркерами, где риск был небольшой, но сразу столько…все в один голос
были уверенны, что-то там не так.
Мои чувства тогда, наверное,
поймет только женщина. Хотелось рыдать, но понимала что этим могу
навредить ребенку – запретила себе, но от этого было еще хуже.
В
одну из бессонных ночей я листала медфорумы и нашла отзыв одной
беременной девушки, которая вместе с отцом ребенка проревели всю ночь, а
наутро, наконец, приняла судьбоносное решение.
Она была
беременна ребенком с Синдромом Дауна. Весь текст не помню, но вот эти
слова запали в душу на всю жизнь:”Фиг вам, дорогой профессор. Мой сын
имеет право на жизнь независимо от состояния здоровья. Не примеряйте
роль Бога, у этого ребенка есть мать и отец, которые его защитят – и от
вас в том числе”.
Собрав волю в кулак, я заставила себя просто верить, что все будет хорошо.
До самых родов я больше не проронила ни слезинки, запретив себе даже сомневаться в здоровье ребенка.
15
сентября 2011 года в 6:20 в РД номер 7 города Одессы врач, только
принявший роды , воскликнул: “Какой нафиг амниоцентез! Посмотрите какая
красивая глазастая девка! “
Лиза родилась абсолютно здоровой. С
Днем Рождения, доченька. Когда-нибудь ты это прочтешь…Так. вот, прости
меня за мои чудовищные мысли тогда.
.
.
Источник
