Гипервентиляция мозга спазм сосудов
Гипервентиляция и стресс. На днях столкнулся с несколькими вопросами по теме гипервентиляции у разных людей, поэтому решил рассказать об этом подробнее. Итак, что же такое гипервентиляция? Это учащение и(или) углубление дыхания, увеличение легочной вентиляции неадекватно уровню газообмена. Т.е. когда вы дышите чаще после физической нагрузки, это норма, а в покое – уже гипервентиляция. Главный ее механизм – это избыточное выделение углекислого газа (СО2), что приводит к падению его уровня в крови.
| Стрессовое дыхание: опасности гипервентиляции. |
В чем физиологический механизм этого явления?
Гипервентиляция – это приспособительный эволюционный стрессовый механизм. При снижении СО2 повышается уровень внутриклеточного кальция. Это активирует сократительные свойства всех мышечных тканей, усиливает мышечное напряжение, увеличивает чувствительность рецепторов к действию адреналина (!). Таким образом, при стрессе гипервентиляция усиливает готовность организма к «бежать-драться», делает вас более чувствительными к адреналину, увеличивает уровень стресса. (A hyperventilation theory of job stress and musculoskeletal disorders. Am J Ind Med. 2002 May;41(5):420-32.). Поэтому медленное дыхание реально расслабляет, снижая мышечный тонус и чувствительность к адреналину.
Но что происходит в том случае, когда стресса слишком много, а драться или бежать не нужно? Как и остальные стрессовые реакции (выброс глюкозы и свободных жирных кислот, учащение пульса и др.), физиологическая реакция из приспособительной может превращаться в патологическую и здесь мы говорим о негативном влиянии хронического стресса. Не случайно, впервые такая гипервентиляция была описана у солдат после боя (солдатское сердце).
Увеличение сократительной активности касается не только скелетных мышц, но и гладких мышц сосудов. Так, при снижении СО2 наблюдается значительное снижение кровотоке в головном мозге (об этом чуть позже). Набор симптомов при гипервентиляции крайне пестрый и неспецифический.
Это центральные сосудистые симптомы: нарушение сознания; обмороки, головокружение, неустойчивость; снижение концентрации внимания; ощущение нереальности, сужение сознания. Это и периферические нейрососудистые проявления: парестезии; покалывание, онемение, похолодание пальцев рук, ног, лица. Повышение тонуса мышц: мышечные и суставные боли; тремор и грубые подергивания; спазмы. Разумеется, дыхательные проявления: кашель, хроническое першение (щекотание) в горле; укороченное дыхание, атипичная астма; сдавление внутри или вокруг грудной клетки; дыхание со вздохами, зевота. Плюс сюда добавляются сердечные и желудочно-кишечные, их природа также спастическая («ком в горле» и т.п.).
Все это в разное время и в разных странах называется по-разному: раздраженное сердце, синдром DaCosta, синдром усилия, автономный дисбаланс, сердечно-сосудистый невроз, функциональное заболевание сердца, вазомоторный невроз, невроз истощения, вазорегуляторная астения, тревожные реакции, нервный дыхательный синдром, синдром грудной боли, нейроциркулярная астения, психо-физиологические респираторные реакции, дыхательная тетания, кардио-респираторный тетаниформный симптомокомплекс, нервный дыхательный синдром и легочная дистония.
Все эти названия не являются диагнозами и сейчас не используются.( Neth J Med. 1997 Jan;50(1):13-20. Hyperventilation syndrome: an elegant but scientifically untenable concept.)
Гипервентиляция – это не самостоятельный синдром или заболевание (!), а лишь одно из многочисленных проявлений хронического стресса различной природы. Она является следствием, а не первопричиной проблем! Сейчас ученые говорят скорее о «дисфункциональном дыхании», о котором можно говорить лишь когда исключены заболевания, вызывающие гипервентиляцию, должна объективно быть определена гипервентиляция и низкий уровень СО2 крови, жалобы пациента должны быть связаны с гипокапнией. (Eur Respir Rev. 2016 Sep;25(141):287-94..Dysfunctional breathing: a review of the literature and proposal for classification.)
Гипервентиляция, гипоксия головного мозга, измененные состояния сознания и собачий кайф.
Как мы уже знаем из предыдущего поста, гипервентиляция усиливает восприимчивость мозга, чувствительность к действию адреналина, повышает уровень стресса. Но физиологический ответ на стресс не ограничен только адреналином и кортизолом, ведь стрессовая реакция обычно происходит на нечто важное. Поэтому стресс вызывает усиление выделения дофамина (Regulation of dopamine system responsivity and its adaptive and pathological response to stress Proc. R. Soc. B 2015 282 20142516). Этим часто пользуются манипуляторы, ведь стрессовое возбуждение так сходно с сексуальным, что мы очень часто не способных их различать (об этом пожалуй напишу отдельный пост), пока просто укажу, что в одном исследовании участники были не способны различить возбуждение от страха падения с сексуальным возбуждением. Поэтому рисковые свидания и повышают ваши шансы)).
Вернемся к гипервентиляции. Гипервентиляция приводит к резкому снижению кровоснабжения головного мозга, что вызывает выброс стрессовых гормонов и дофамина. Возможно, что в этот коктейль добавляются и другие стрессовые и антистрессовые молекулы, включая такие галлюциногенные молекулы как диметилтриптамин (Front. Psychol., 15 August 2018 DMT Models the Near-Death Experience). Собственно, поэтому гипервентиляция и приводит в состояние измененного сознания, повышает уровень дофамина и вызывает галлюцинации. Вызвать резкое снижение мозгового кровотока можно не только гипервентиляцией, но и удушением, механическим давлением на рефлексогенные зоны вагуса и сонной артерии.
Разумеется, люди активно этим пользуются в разных формах. Так, среди детей и подростков в разных культурах распространены т.н. «игры с асфиксией (удушьем)». Они называются по разному, часто «игры», иногда «собачий кайф». Это частое глубокое дыхание полминуты на корточках, затем сдавливание горла полотенцем с последующей потерей сознания. Согласно исследованиям, 11 % молодых людей в возрасте 12—18 лет и 19 % в возрасте 17—18 лет утверждают, что когда-либо занимались «играми», которые вызывают «кайф и видения». Достаточно часто подобное приводит к летальным исходам. («Unintentional Strangulation Deaths from the „Choking Game“ Among Youths Aged 6—19 Years — United States, 1995—2007», Morbidity and Mortality Weekly Report of the Centers for Disease Control and Prevention, 57(06); 141—144, February 15, 2008)
Разумеется, тяга к кайфу не проходит с возрастом. Повзрослев, взрослые начинают душить себя или сексуальных партнеров. Это явление называется (аутоасфиксиофилия, асфиксиофилия, эротическая асфиксия). Она также может вызывать смертельные исходы. Более того, подобные эпизоды могут вызывать гипоксическое повреждение мозга с весьма нездоровыми исходами. МРТ мозга демонстрирует, что гипервентиляция приводит к заметному снижению кровотока, изменению pH крови, все это проявляется разнообразными гипоксическими симптомами.
Измененные состояния сознания часто бывают при остром стрессе и панике, когда восприятие мира становится неадекватным. При этом вы наверняка видели в фильмах, как люди начинают дышать в пакет. Как это работает? В этом случае мы вдыхаем еще и СО2 и его концентрация в крови не падает, рН нормализуется и паническая атака ослабевает или прекращается. Впрочем, дыхательные практики эффективней пакета)).
Некоторые авторы даже создали целые учения, основываясь на такой реакции. Так, Станислав Гроф использовал ЛСД для индукции галлюцинаций, для трактовки которых он придумал целую систему толкования. После запрета ЛСД он перешел к гипервентиляции. Обращаю ваше внимание, что наблюдаемые при гипервентиляции симптомы – это лишь стандартная физиологическая, а не психическая реакция. Мышечные спазмы – это усиление мышечного тонуса при повышении уровня кальция при гипервентиляции, а не выход «перинатальных травм». Система холотропного дыхания не имеет научного обоснования и доказанной эффективности. На пабмеде по запросу «холотропное дыхание» всего 11 статей, из журналов вроде Alternative Ther Health Med и русскоязычных изданий.
Кроме сужения сосудов, при частом глубоком дыхании возникает недостаток кислорода из-за эффекта Вериго-Бора. Дело в том, что на связывание кислорода гемоглобином очень сильное влияние оказывает pH и концентрация CO2: при присоединении CO2 и ионов H+ способность гемоглобина связывать O2 снижается. Это значит, что при уменьшении уровня СО2 из-за гипервентиляции, гемоглобин хуже отдает кислород! При физической активности выделяется намного больше CO2, чем в покое, поэтому учащение дыхания при спорте не оказывает негативного эффекта. Поэтому учащенное дыхание вызывает гипоксию только в покое.
Заключение.
1. Понаблюдайте за собой или потрекайте частоту дыхательных движений. Как вы дышите в момент напряжения и стресса? Дисфункциональное дыхание (гипервентиляция) – это проявление хронического (чаще психогенного) стресса. Гипервентиляция вызывает множество вторичных симптомов в разных системах организма, но они не являются угрозой.
2. Дыхательные упражнения (можно установить приложение) действительно помогают. Научно установлено, что спокойное размеренное глубокое дыхание снижает активность симпатической стрессовой системы, повышает активность парасимпатической. Дыхание стимулирует блуждающий нерв, замедляя частоту сердечных сокращений и успокаивая нас. (Tang, Y., et al. (2007). Short-term meditation training improves attention and self-regulation. PNAS, 104(43), 17152-17156). C другой стороны, Кохрейновская группа по доказательной медицине предъявлет претенизии к дизайну подобных исследований (Cochrane Database Syst Rev. 2013 May 31;(5):Breathing exercises for dysfunctional breathing/hyperventilation syndrome in adults.)
3. Практика осознанности помогает справлятся со стрессовой реакцией, снижая тревожность, стимулируя через нейропластичность перестройку мозговых структур. (Neural correlates of mindfulness meditation-related anxiety relief. Soc Cogn Affect Neurosci. 2014 Jun;9(6):751-9. doi: 10.1093/scan/nst041. Epub 2013 Apr 24.)
4. Можно использовать дыхания для усиления или расслабления мышечного тонуса в спорте. Cинхронизация ДД (дыхание-движение) – это важная задача. По этому вопросу написано много чего, например книга «Breathe Strong Perform Better».
5. Не весь кайф одинаково полезный, а галлюцинации из-за гипоксии мозга не являются вашим духовным очищением. А вот ваш ежедневный образ жизни, дисциплина и преданность своим целям действительно могут изменить вашу жизнь к лучшему. Будьте здоровы!
Источник
Нарушения церебрального кровотока в большинстве своем потенциально летальны. Наиболее опасной формой названного расстройства считается инсульт.
Чуть менее известна среднестатистическому человеку транзиторная ишемическая атака. Суть ее заключается во временном остром нарушении кровотока.
Второе название состояния — микроинсульт, что не совсем верно. Также имеет место хроническое нарушение трофики (питания).
Но существует и иная категория проблем. Спазм сосудов головного мозга или вазоспазм — это резкое сужение мелких артерий, капилляров, концевых участков кровеносной сети церебральных структур.
Ученые и практики до сих пор точно не знают, насколько рассматриваемая патология (говоря условно, это скорее состояние, а не диагноз), увеличивается вероятность инсульта, некроза нервных тканей.
Однозначно, что при продолжительном существовании проблема несет колоссальные риски.
С сосудистым же спазмом связаны такие явления как мигрень, кластерная головная боль.
Диагностика представляет определенные проблемы. Требуется чувствительная методика, а то и сочетание подобных. Лечение направлено на купирование первопричины, если таковая есть, симптомов и превенцию рецидивов.
Механизм развития
Расстройство может быть двух видов.
- Первичное сопровождается идиопатическим спазмом. То есть сказать, что явилось причиной крайне непросто. Сторонних патологических процессов нет, что усложняет общую диагностику.
- Вторичная форма обуславливаются нарушениями гормонального фона, сердечнососудистыми и нервными заболеваниями. Устранение таковых с большой вероятностью приведет к спонтанному регрессу частоты спазмов, а затем полному их исчезновению без рецидивов.
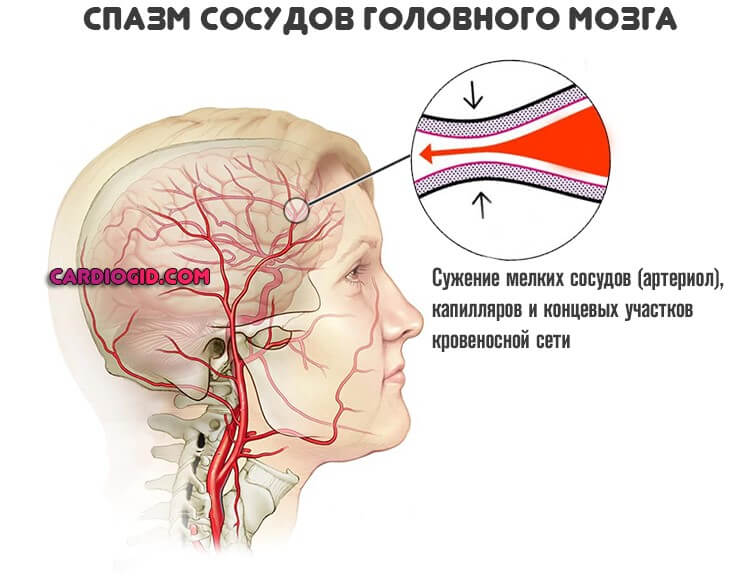
В первом случае возникает стремительное сужение артерий и прочих кровеносных структур. Без видимой причины.
Во втором механизм сопряжен с выделением избыточного количества некоторых гормонов: норадреналина, кортизола, ангиотензина и других. В результате нарушения работы почек, и сердечнососудистых структур.
Иной вариант — дисфункция вегетативной нервной системы, которая регулирует тонус сосудов (тем же образом, скорее всего, развивается и первичная разновидность расстройства).
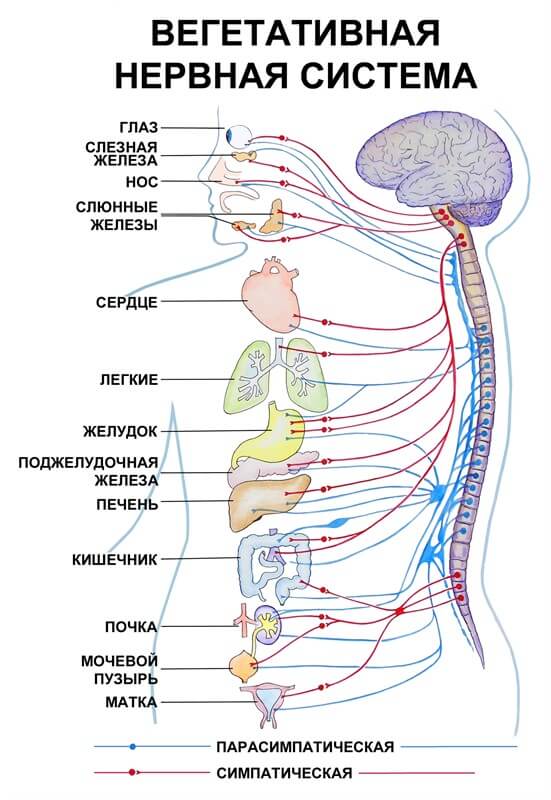
Далее отмечаются некоторые общие моменты:
- Снижение интенсивности кровотока в головном мозге в результате сужения просвета сосудов.
- Расстройство обмена веществ в церебральных структурах. Метаболические дисфункции приводят к быстрой утомляемости, вялости, прочим астеническим симптомам.
В конечном итоге это может быть опасно. Присутствует ряд типичных черт патологического процесса:
- Обычно спазмируются только мелкие сосуды: артериолы, капилляры и другие.
- Расстройство не имеет генерализованного характера. Страдает не весь мозг, а отдельные скопления нервных волокон.
- Протекает состояние приступами. Каждый такой эпизод длится от часа до суток, редко наблюдаются отклонения в ту или иную сторону.
Знание примерного механизма позволяет докторам разработать тщательную тактику терапии, также превенции нежелательных последствий, рецидивов.
Однако общего знания мало. Требуется конкретизировать каждый случай инструментальными и, при необходимости, лабораторными методами в рамках диагностики.
Классификация
Типизации проводятся по нескольким критериям. Ключевое основание — это происхождение патологического процесса.
Исходя из такового, выделяют, как уже и было названо, первичную и вторичную формы.
Они кардинально отличаются по этиологии (происхождению). Отграничить одну от другой даже комплексными методами крайне непросто и удается докторам не всегда.
На это требуется много времени, частый контроль, динамическое наблюдение.
Второй способ классификации ангиоспазма сосудов мозга основан на превалирующей клинической картине.
Симптоматика дает возможность выделить 4 формы расстройства:
- Церебральную. С преимущественно мозговой, неврологической составляющей. Это наиболее встречаемый тип и он же проще в плане диагностики.
- Кораноцеребральную. Обнаруживается несколько реже, всего в четверти случаев или менее того. Сопровождается дополнительно признаками со стороны кардиальных, сердечных структур.
- Гепатоцеребральная форма. Мозговые симптомы плюс печеночная колика. Возможно поражение и поджелудочной железы. Но встречаются оба типа сравнительно редко.
- Почечная форма. Дает клинику нарушения церебрального кровотока и вовлекает в расстройство выделительную систему.
Классификации используются для быстрой диагностики, выявления происхождения нарушения и подбора грамотного терапевтического курса.
Симптомы
В развитии спазм сосудов головного мозга как таковой проходит группу стадий.
Между каждой последующей может наблюдаться интервал в несколько и даже множество лет.
Неизвестно на каком этапе остановится расстройство у конкретного человека, поэтому говорить о неминуемости невозможно, хотя вероятность такая присутствует и немалая.
Перечень симптомов зависит от фазы развития.
Первая стадия или дистония
Сопровождается признаками неврологических расстройств в результате нарушения нормальной саморегуляции тонуса сосудов.
Среди проявлений:
- Выраженная головная боль — первый признак спазма сосудов и недостаточного кровоснабжения мозга. Может локализоваться где угодно, отдавать в виски, затылок, большой роли это не играет. Интенсивность от значительной до предельной, невыносимой. Примерно в 25% случаев болевой синдром относительно терпимый, но мучительный в плане продолжительности и регулярности.
- Ощущение онемения конечностей и лица. Потеря чувствительности или преимущественное снижение таковой.
- Слабость. Невозможность выполнять обычные обязанности по дому или по работе.
Приливы. Покраснение дермального слоя груди и лица. - Сонливость.
- Тошнота, редко рвота. Рефлекторная, однако, облегчение наступает, потому как симптом нестойкий.
- Бледность кожных покровов, также и слизистых оболочек. Особенно видно проявление при осмотре рук, ног.
- Головокружение. Невозможно адекватно ориентироваться в пространстве, потому как мир в буквальном смысле вращается. Часто пациент принимает вынужденную позу лежа, чтобы облегчить проявление.
- Туман в поле видимости, снижение остроты зрения.
- Невнятность речи, нарушение артикуляции.
- Бессонница. Частые ночные пробуждения.
- Потеря сознания.
Все эти симптомы спазма сосудов головного мозга встречаются на фоне приступа и продолжаются большую часть времени.
Возможна усеченная клиническая картина, что не говорит ни о тяжести течения расстройства, ни о перспективах его дальнейшего развития.
Что-либо прогнозировать можно только после тщательной диагностики.
Вторая фаза — ангиодистрофия
Начинаются деструктивные процессы в сосудах. Реакция в форме суждения просвета приобретает стереотипный характер, то есть устойчивость.
Проявления идентичны предыдущим, добавляются и новые:
- Слабость рук и ног, невозможность в полной мере ими управлять.
- Отклонения координации.
- Дальнейшее ухудшение зрения вплоть до преходящей слепоты (что встречается редко и скорее указывает на транзиторную ишемическую атаку — микроинсульт).
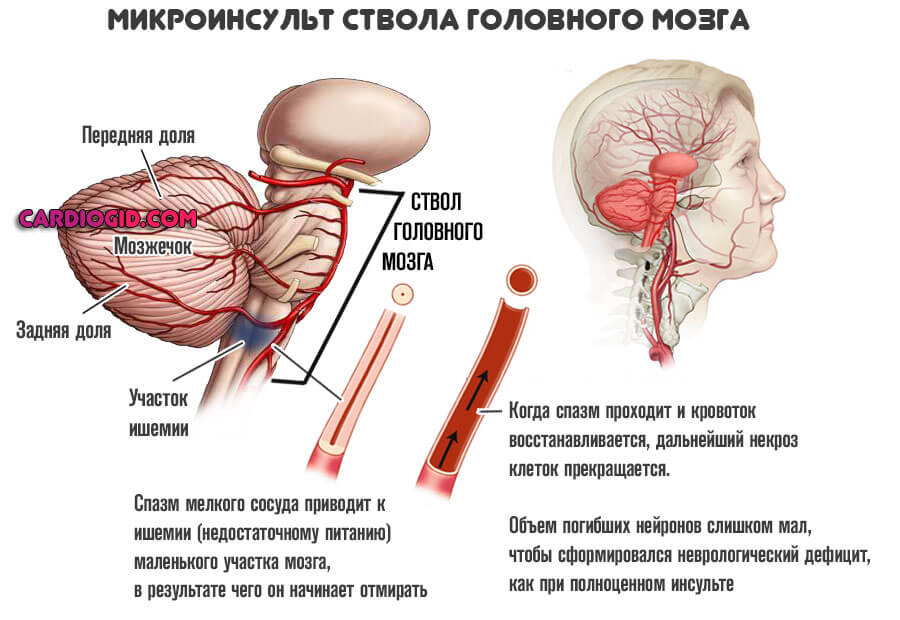
- Невнятность говорения.
В отличие от первой фазы, эта сопровождается стойкостью проявлений.
Типичная черта — сохранение неврологических признаков и после перенесенного приступа на протяжении долгого времени (до нескольких часов).
Третий этап — некротический
Наблюдаются незначительные (пока еще) деструктивные очаги, области разрушения нервных волокон.
Симптомы опять же неизменны, но клиника вновь дополняется некоторыми моментами:
- Выраженные периферические и центральные отеки. Лица, конечностей.
- Тотальные нарушения речи, зрения. Возможно других чувств.
- Снижение двигательной активности.
В целом, симптоматика довольно типична даже в начальной фазе. Тем более, что она никуда не исчезает, существует большую часть времени и постоянно дает о себе знать в рамках каждого нового приступа.
Помимо описанных признаков, можно выделить и прочие, которые характерны для первичного заболевания, спровоцировавшего спазм.
Дополнительно нужно сказать про сопутствующие симптомы. Это, например, боли в правом, левом боку, пояснице, грудной клетке. Нарушения мочеиспускания.
Соответственно форме патологического процесса (в рамках классификации их было названо четыре).
Причины
Факторы развития многочисленны. Среди ключевых можно назвать два:
- Сосудистая дистония. Сама по себе является комплексом признаков, а не полноценным диагнозом, как бы старательно российские врачи его не выставляли.
- Чуть реже обнаруживается гормональный дисбаланс на уровне надпочечников, щитовидной железы, гипофизарной системы.
Что же касается вторичных форм, они развиваются по куда более обширному списку причин:
- Атеросклероз сонных, позвоночных артерий. В результате чего церебральные структуры недополучают питательных веществ.
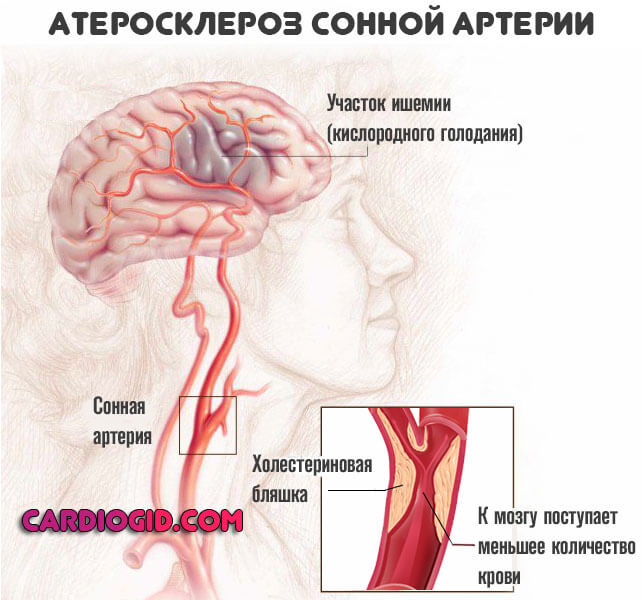
- Стойкая гипертензия. Рост давления.
- Опухоли головного мозга. Не обязательно злокачественные. Также и доброкачественные (тем более, что так их можно назвать очень условно).
- Ангиопатия на фоне текущего сахарного диабета.
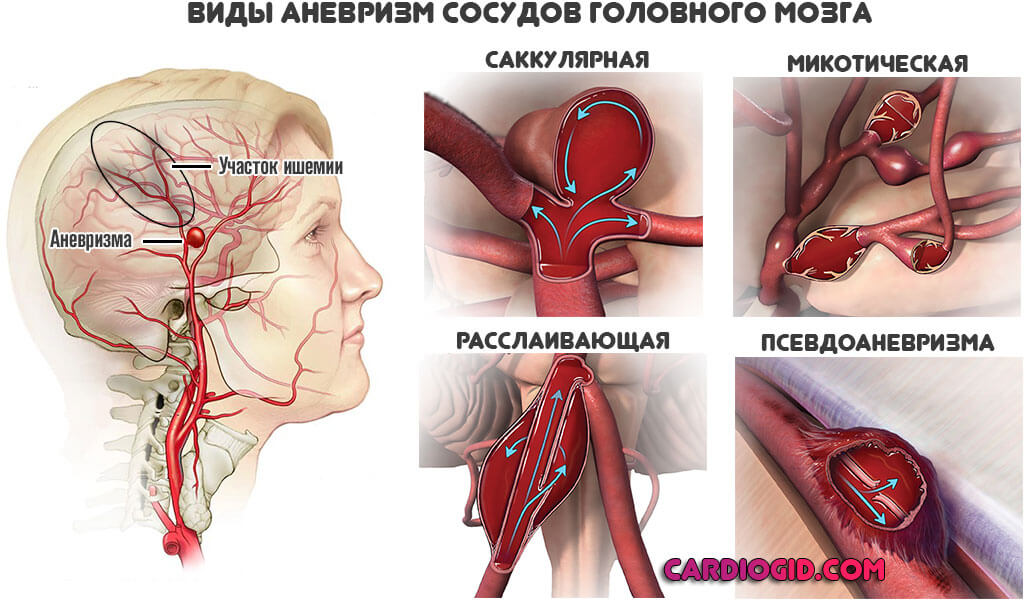
- Сосудистые аномалии врожденные и приобретенные. Мальформации, аневризмы.

- Нейроинфекции. Энцефалит или менингит.
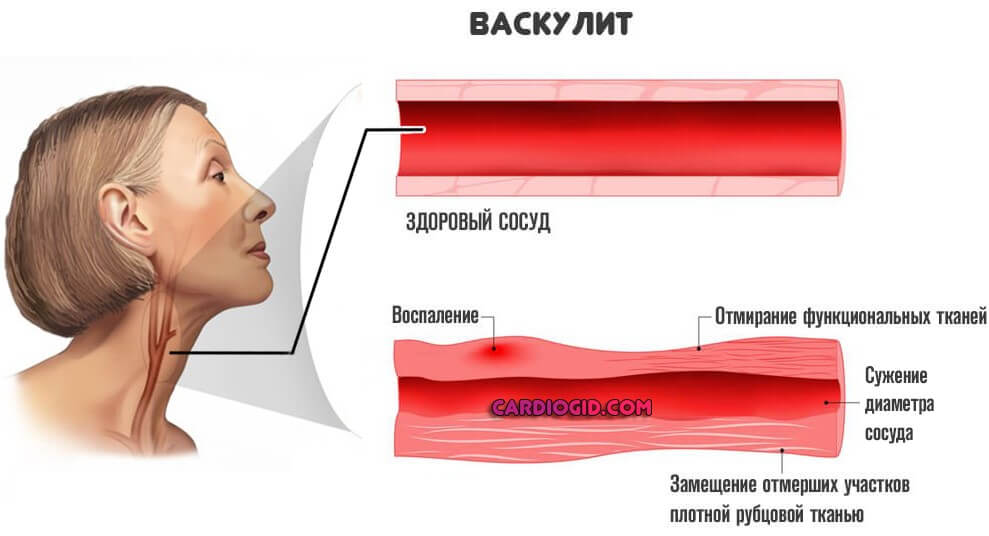
- Васкулит. Воспалительное поражение сосудов, приводящее к их сужению.
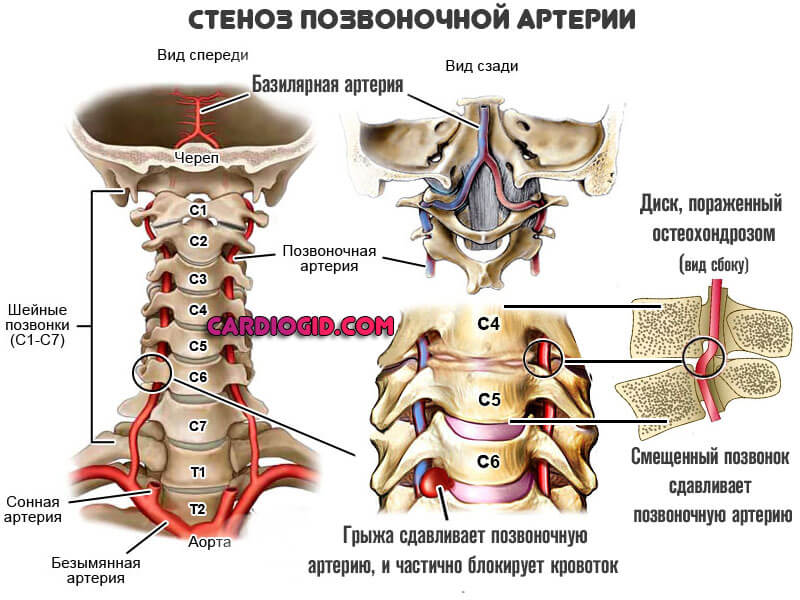
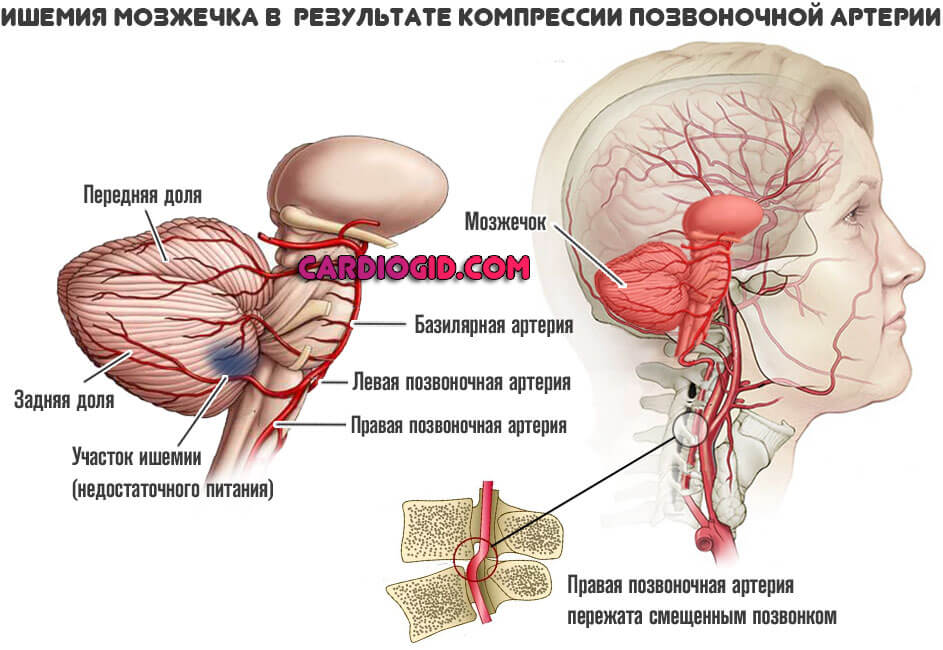
- Вертебробазилярная недостаточность и синдром позвоночной артерии. Оба заболевания приводят к стенозу сосудов, что сопровождается нарушением трофики (питания) затылочной доли, мозжечка и косвенным образом влияет на прочие мозговые ткани.
Факторы риска
Непосредственно не обуславливают патологический процесс как причины спазмов сосудов головного мозга, но повышают вероятность нарушений.
- Возраст от 30 до 50 лет.
- Неумеренное потребление кофе. Курение, алкоголизм, наркомания. Провоцируют спазмирование сосудов даже у полностью здоровых людей.
- Тяжелая физическая работа, неадекватная механическая активность без должной подготовки и тренировки.
- Принадлежность к мужскому полу. Согласно статистическим оценкам.
- Психоэмоциональные перегрузки. Длительная работа в ночное время. Недосыпание.
- Отсутствие четкого графика сна и бодрствования.
- Переохлаждение.
- Отягощенная наследственность. Играет едва ли не ключевую роль.
- Отравление некоторыми лекарствами. В том числе речь идет о препаратах многих групп, от глюкокортикоидов до нестероидных противовоспалительных и антипсихотиков. Возможны индивидуальные реакции на препараты.
- Перемены погоды, климата при переезде в другой регион планеты.
Учет ведется для определения вероятной причины и предрасполагающих факторов развития спазма сосудов головного мозга.
Зная происхождение состояния, можно больше сказать о путях устранения, разработать грамотную модель лечение.
Диагностика
Обычно проводится в амбулаторных условиях. Ключевой специалист на первом этапе — врач невролог.
Если есть такая возможность, еще лучше обратиться к сосудистому хирургу как профильному доктору.
Далее могут потребоваться консультации других врачей, зависит от происхождения заболевания.
Среди мероприятий по оценке:
- Устный опрос и сбор анамнеза. Позволяют определить самочувствие больного, его жалобы, объективизировать симптомы и зафиксировать их. Также предположить ту или иную этиологию состояния на основе наследственного фактора, индивидуального образа жизни, вредных привычек и прочих особенностей организма.
- Допплерография сосудов шеи, также дуплексное сканирование головного мозга. Обе методики используются в системе для оценки состояния церебрального кровотока, питания и его качества. По сути это УЗИ.
- МРТ или КТ (реже). Используются в спорных случаях, если есть предполагаемые анатомические, структурные изменения сосудов головного мозга. Тем более не обойтись без подобных исследований при развитии спазма мелких капилляров, артериол.
- Ангиография. Контрастный рентген кровоснабжающих структур.
Обычно этого достаточно для определения самого спазма, стадии развития состояния и происхождения.
В редких случаях дополнительно прибегают к оценке эндокринного статуса (уровень различных гормонов), обследованию поджелудочной железы, щитовидки, надпочечников, гипофиза и прочим способам. В рамках выявления происхождения состояния.
Внимание:
Жизненно важно ответить на вопрос что стало причиной расстройства. Без уточнения этого момента врачи имеют дело только с симптомами, основной фактор остается нетронутым.
Лечение
Терапия также проводится в амбулаторных (домашних) условиях, не считая острого состояния с выраженной клинической картиной.
Если говорить собственно о лечении, применяются препараты нескольких фармацевтических групп.
- Средства спазмолитики: Но-шпа, Дротаверин. Нормализуют тонус кровоснабжающих структур.
- Медикаменты для расширения артериол, капилляров: Кавинтон.
- Препараты, нормализующие питание нервных волокон: Пирацетам и прочие схожие наименования.
- Антигипоксанты. Снижают потребность тканей в кислороде одновременно восстанавливая клеточный газообмен. Актовегин. Короткими курсами.
Препараты для лечения подбираются исходя из случая и происхождения расстройства.
Усредненная схема не годится и скорее всего не приведет к полезному результату.
Внимание:
Вопреки массово распространенным советам об устранении нарушения холодной, горячей водой, это категорически воспрещается.
Быстро снять спазм сосудов головного мозга можно только таблетками: Эуфиллин, Дротаверин, Дибазол, Но-шпа.
Это единственный надежный путь восстановления трофики и газообмена в тканях.
Все прочее может привести к опасным результатам вплоть до усугубления сужения просвета артериол, капилляров и еще большего осложнения нарушения.
В дальнейшем нужно придерживаться здорового образа жизни: полноценный сон не менее 8 часов, эмоциональный покой, при необходимости освоение методик релаксации, избегание избыточной физической активности, отказ от курения, приема спиртного, тем более наркотиков или психоактивных веществ иного рода, также не лишним будет гулять на свежем воздухе.
Оперативным путем спазм сосудов головного мозга не лечится.
Возможные осложнения
Таковых немного, но они встречаются, особенно при длительном агрессивном течении расстройства.
- Ключевое последствие, которого опасаются врачи, ведущие пациентов — инсульт. Некроз церебральных структур с формированием грубого неврологического дефицита разной степени тяжести. Согласно статистике, вероятность неотложного состояния при спазме составляет до 25% и выше на поздних этапах.
Подробнее о симптомах предынсультного состояния читайте здесь, а профилактические меры описаны в этой статье.
- Сосудистая деменция. Слабоумие, обусловленное недостаточным питанием церебральных структур. По симптомам оно напоминает болезнь Альцгеймера, но имеет лучшие прогнозы, потому как потенциально излечимо.
Помимо этого нужно учитывать существенное падение качества жизни, работоспособности и возможности выполнять даже простейшие бытовые обязанности.
Летальный исход на фоне сужения практически не встречается. Если же говорить о смерти, причиной всегда выступает инсульт.
Подытожим
Церебральный ангиоспазм сосудов в голове встречается практически у всех хотя бы раз на протяжении жизни.
Но стойкое расстройство куда реже выявляется. Говорит о наличии отклонений в работе нервной системы, эндокринных структур.
Состояние ведет себя непредсказуемо. Оно может прогрессировать, затем остановиться и в такой форме существовать десятилетиями или спонтанно двигаться назад.
Лечение не срочное, но медлить не стоит. Потому как спрогнозировать, что будет дальше практически невозможно. Рекомендуется обратиться как минимум к неврологу.
Источник
