Грыжа сосуда головного мозга

Грыжа мозга (энцефалоцеле) – методы диагностики, лечения по Европейским рекомендациям
I. Происхождение энцефалоцеле. Закрытие нейроэктодермы для формирования нервной трубки начинается на 22 день гестации в нескольких местах вдоль нервной пластинки и затем идет в двух направлениях к передней и задней нейропорам, в 25-26 и 27-28 дни соответственно. Череп образуется из параосевой мезодермы, покрывающей передний мозг.
Клетки, полученные из нервного гребня, формируют эту мезенхимальную ткань, которая разовьется в хрящевой нейрокраниум (хондрокраниум) в основании черепа. Окружающие конечный мозг пузырьки мезенхимы образуют мембраны неврокраниума, из которого сформируется хрящевой череп. Естественное развитие неврокраниума и мозга требует нормальной последовательности в процессе нейруляции. Лицевой череп происходит из жаберных дуг между 4-8 неделями беременности. Нарушение схождения жаберных дуг и хрящевого и перепончатого черепа приводит к образованию базального энцефалоцеле.
Энцефалоцеле были расценены как дефекты нервной трубки, и предполагается, что их происхождение зависит от первичного дефекта черепной нейруляции. Если бы это имело место, то серьезные кожные и нервные структурные аномалии встречались бы при всех энцефалоцеле. Текущие гипотезы рассматривают энцефалоцеле как дефект закрытия нервной трубки, основываясь на результатах исследований искаженной, но относительно хорошо сохранившейся мозговой цитоархитектоники. Большинство авторов полагает, что первичная аномалия при большинстве энцефалоцеле состоит из дефектного перемещения мезодермы между нейроэктодермой и кожной эктодермой.
Причины большинства энцефалоцеле неизвестны. Они могут быть единичными, семейными, экологического и генетического происхождения. Энцефалоцеле были получены экспериментально под воздействием облучения, при избытке витамина А, антагонистов фолиевой кислоты и недоедания. У людей энцефалоцеле были зарегистрированы после воздействия противоэпилептических препаратов (фенитоин, примидон, вальпроат и карбамазепин), варфарина, гипертермии, вирусных инфекций и материнского сахарного диабета.
С цефалоцеле могут быть связаны синдромы Меккеля-Грубера, Кноблох, Walker-Warburg, Жубера, Восс, диссегментарная карликовость, криптофтальм и амниотические синдромы.

II. Эпидемология и заболеваемость. Заболеваемость энцефалоцеле колеблется от 0,8 до 4 на 10000 рождений, преобладания пола нет. Соотношение расщепления позвоночника с cranium bifidum составляет 10:1. Существуют значительные географические различия энцефалоцеле. На затылочное энцефалоцеле приходится 85% случаев в Европе и США, в то время как синципитальное и базальное энцефалоцеле являются более частыми в Африке, Азии и Австралии. Частота анэнцефалии и энцефалоцеле уменьшается за счет а) пренатальной диагностики и прекращения беременности и б) приема фолиевой кислоты.
Классификация и клинические формы мозговых грыж. Цефалоцеле классифицируются в соответствии с костью, в которой находится костный дефект. С практической точки зрения, мы предпочитаем классификацию Рутка et al., в которой поражения сгруппированы в соответствии с их двумя основными местами появления: задние и передние энцефалоцеле.
1. Заднее энцефалоцеле. Они возникают в любой точке от назиона до затылочного отверстия.
а) Затылочное энцефалоцеле является, безусловно, наиболее частым вариантом. Размер образования не всегда отражает объем мозговой ткани. Кожа может быть истонченной, но интактной или иметь изъязвления с утечкой ликвора. Поражения, расположенные выше синусного стока, включают одну или обе затылочные доли, а иногда и части желудочка. При субтенториальной локализации они являются более сложными и содержат части мозжечка, венозных синусов и даже ствола головного мозга.
б) Окципитоцервикальное энцефалоцеле простирается от задней черепной ямки до верхнего сегмента шейного отдела позвоночник.
в) Теменное цефалоцеле обычно расположено по средней линии и содержит одно из полушарий головного мозга.
г) Височные цефалоцеле возникают из большого и малого родничков, как правило, при менингоцеле, и содержат ликвор и остатки нейроглии.
2. Энцефалоцеле передней черепной ямки. Эти пороки развития присутствуют при рождении, но могут не проявляться до взрослой жизни. Они могут отличаться по составу и содержать диспластические ткани мозга или только ликвор. Возможно сочетание с другими аномалиями лица, такими как расщелины губы или неба, микрофтальмия, колобома, катаракты и дефекты мозолистого тела. Энцефалоцеле передней черепной ямки можно разделить на две основные группы:
а) Синципитальное энцефалоцеле выходит из дефекта черепа в слепом отверстии решетчатой пластинки решетчатой кости.
б) Базальные энцефалоцеле находятся более кзади и выступают через пластинку решетчатой кости или из клиновидной кости. Они могут содержать части головного мозга, гипофиза или гипоталамуса, зрительного нерва, хиазмы и передней мозговой артерии. Они сгруппированы в несколько подтипов:
— Трансэтмоидальные
— Транссфеноидальные
— Сфеноэтмоидальные
— Сфено-орбитальные
— Клиновидно-верхнечелюстные
— Затылочные
Клинически базальные энцефалоцеле могут проявляться заложенностью носа, вызывая трудности кормления, спонтанную ринорею, менингит и даже эндокринные нарушения. Они часто связаны с небными трещинами. Базальное энцефалоцеле является одной из причин рецидивирующего менингита. Дифференциальный диагноз проводится с полипами носа, но они почти не встречаются у детей. Полипы носа не увеличивают напряжение при пробе Вальсалвы, в то время как при внутриносовом энцефалоцеле напряжение усиливается (симптом Фюрстенберга).
Сопутствующие аномалии. Приблизительно 50% пациентов с энцефалоцеле рождаются с гидроцефалией, особенно при энцефалоцеле, расположенных сзади. Описанные в сообщениях внутричерепные аномалии включают агенезию мозолистого тела или его гипоплазию, арахноидальные и порэнцефалические кисты, отсутствие прозрачной перегородки, мозжечковую дисплазию или атрофию, нарушения миграции нейронов (нейрональную гетеротопию, лиссэнцефалию, полимикрогирию и пахигирию), атрофию мозга или ствола мозга, мальформации Киари и Денди-Уокера, аномалии белого вещества и др..
Они также могут сочетаться с аномалиями развития венозных синусов и аномалиями синусного стока. Теменные цефалоцеле могут содержать дорзальные межполушарные кисты и дупликатуру сагиттального синуса. Сопутствующие экстракраниальные пороки развития присутствуют примерно в 50% случаев и включают в себя пороки развития глаз, сердца, почек, желудочно-кишечного тракта, костной, легочной и мышечной тканей.
III. Диагностика. Пренатальная диагностика выполняется при скрининге матерей и дородовыми УЗИ и MPT. Оценка клинического состояния младенцев педиатром является обязательной для оценки жизнеспособности детей и для выявления экстракраниальных аномалий. Большинство конвекситальных и теменных энцефалоцеле диагностируются при осмотре. Наличие дефекта черепа служит необходимым условием для подтверждения диагноза. Основным диагностическим инструментом в оценке цефалоцеле является МРТ. В настоящее время для планирования операции считается необходимым выполнение МР-ангиографии и МР-флебографии.
Рентгенография черепа и спиральная КТ с 3D реконструкцией дают очень ценную информацию, особенно в случаях базальной мозговой грыжи.
IV. Лечение энцефалоцеле. Хирургическое лечение требует (а) общей педиатрической оценки и (б) полной нейровизуализации, в том числе МРТ, МР-ангиографии и КТ в костном режиме. Хирургия не показана в случаях с прогнозом, несовместимым с жизнью. Детям с гидроцефалией, имеющим плохой прогноз, может быть показано наложение шунта в качестве паллиативной меры. Срочная операция нужна в случаях: а) отсутствия покрытия мозга кожей, б) кровотечения, в) утечки ликвора, (г) обструкции дыхательных путей и д) ухудшения зрения.
Плановая операция показана для: а) защиты мозга, б) предотвращения инфекции, в) улучшения функции (дыхательных путей, зрения и т. д.) и г) восстановления контура черепа (косметическая операция).
Методы лечения мозговой грыжи. Следующие методы могут быть использованы для различных типов энцефалоцеле:
1. Конвекситальные и простые синципитальные энцефалоцеле. При конвекситальных энцефалоцеле и при некоторых формах синципитального цефалоцеле выполняется прямой хирургический подход. Ребенок интубируется и укладывается в оптимальном положении для операции. Мешок и зона окружающей кожи тщательно очищается и обрабатывается бетадином. Выполняется разрез кожи, кожа и оболочки свободно рассекаются. Следует попытаться поместить большинство церебральных тканей в полость черепа, что в большинстве случаев является неразрешимой задачей.
Тем не менее, можно пожертвовать некротическими или нежизнеспособными тканями. ТМО, как правило, достаточна, чтобы выполнить первичную пластику. Если это не представляется возможным, проводится дуропластика аутологичным или гетерологичным трансплантатом. Обычно, кожи достаточно, поэтому нет никакой необходимости в ее транспозиции. При необходимости операция проводится совместно с пластическим хирургом.
2. Комбинация синципиталъного и базального энцефалоцеле. При сочетании синципиталь-ного и базального поражения лечение лучше всего проводить с участием челюстно-лицевого и пластического хирургов. Таким образом, должен быть получен к сопутствующим аномалиям и трещинам лица. Такие аномалии часто требуют интраи экстракраниального подхода. Внутричерепной подход предпочтительнее, позволяя поместить жизненно важные структуры в полость черепа и выполнить пластику твердой мозговой оболочки.
Современные подходы включают бифронтальную трепанацию черепа (для большинства поражений) или птериональный или подвисочный подходы для энцефалоцеле распространяющихся в глазницу или в подвисочную ямку. В настоящее время оцениваются возможности эндохирургии в лечении малых базальных цефалоцеле, но эти методы ограничены энцефалоцеле с небольшим дефектом черепа, и не все центры имеют такой опыт.
3. Достижения в лечении мозговых грыж. В дополнение к использованию нейроэндоскопических процедур и черепно-лицевой реконструкции растет интерес к сохранению мозговой ткани и техники, направленной на увеличение объема черепа, чтобы вместить грыжевую ткань.
V. Осложнения лечения мозговых грыж. Современные методы анестезии и нейрохирургии заметно сократили хирургическую летальность. Описанные интраоперационные осложнения включают кровоизлияния и инфаркт мозга. Осложнения после операции включают расхождение краев раны или некроз, ликворею, менингит, поверхностные или глубокие инфекции, развитие гидроцефалии и эпилепсии.
VI. Прогноз энцефалоцеле. Неврологические и интеллектуальные результаты лучше при передних и базальных цефалоцеле, чем при конвекситальных поражениях. Перспективы детей с энцефалоцеле зависят от объема грыжи мозга, наличия микроцефалии, гидроцефалии. Только 20-30% пациентов с задним энцефалоцеле добьются нормального интеллектуального развития. При отсутствии гидроцефалии этот процент увеличивается до 40%, однако многие будут иметь инвалидность. Относящиеся к атрезии цефалоцеле и менингоцеле связаны с гораздо лучшим прогнозом, чем истинное энцефалоцеле.
Атретическое цефалоцеле и черепные менингоцеле в связи с наличием менее функциональной нервной ткани связаны с гораздо лучшим прогнозом, чем истинное энцефалоцеле.
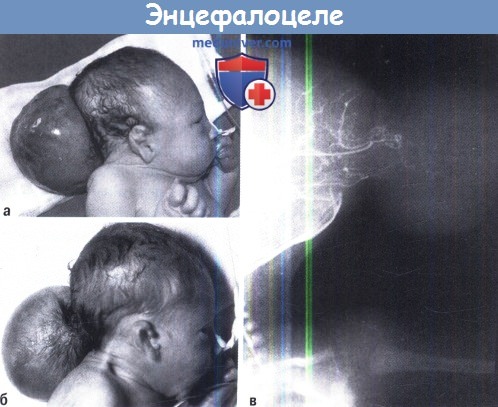
A-В Фотография двух типичных случаев затылочного энцефалоцелле.
Ангиография показывает объем мозговых тканей, проникающих в грыжевой мешок.

А, Б. Фотография новорожденного с теменным энцефалоцеле. МРТ этого же пациента.
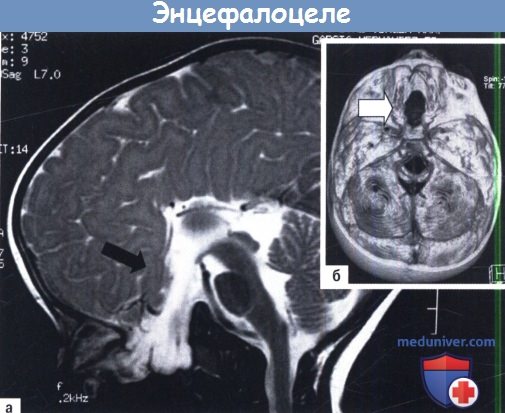
А, Б. Энцефалоцеле основания.
А Визуализация патологических изменений (стрелка) при МРТ и Б 3D-реконструкция черепа, показывающая его дефект (стрелка).
– Также рекомендуем “Краниальное менингоцеле – методы диагностики, лечения по Европейским рекомендациям”
Оглавление темы “Пороки развития черепа и головного мозга.”:
- Классификация пороков развития черепа – cranium bifidum
- Анэнцефалия – методы диагностики, лечения по Европейским рекомендациям
- Грыжа мозга (энцефалоцеле) – методы диагностики, лечения по Европейским рекомендациям
- Краниальное менингоцеле – методы диагностики, лечения по Европейским рекомендациям
- Цефалоцеле с атрезией – методы диагностики, лечения по Европейским рекомендациям
- Дефект кожи головы – методы диагностики, лечения по Европейским рекомендациям
- Перикраниальный синус – методы диагностики, лечения по Европейским рекомендациям
Источник
Сужение сосудов головного мозга – это не заболевание, а симптом, который сопровождает сразу несколько патологий. Чаще всего на начальных стадиях он проявляется головными болями и снижением памяти. Многие пациенты принимают эти признаки за переутомление и не обращаются к врачу. Однако прогрессирование патологий может привести к инсульту или слабоумию. При наличии проявлений сужения сосудов головного мозга обязательно обращайтесь к врачу! Чем раньше начать лечение, тем благоприятнее прогноз.
Запишитесь на прием в Поликлинике Отрадное в удобное для вас время! Опытные врачи направят вас на исследования и по их результатам определят причины сужения сосудов головного мозга в вашем случае. Далее будет разработан индивидуальный план лечения, благодаря которому вы сможете избежать осложнений и повысите качество жизни.
Сосуды головного мозга
Наш мозг ежедневно справляется с огромными нагрузками. Для нормального функционирования ему необходимо много питательных веществ и кислорода. Они доставляются в мозг с кровотоком через 4 магистральные артерии: 2 сонные и 2 позвоночные. Ответвления магистральных сосудов образуют у основания мозга своеобразный круг. Он называется виллизиевым – в честь ученого Томаса Уиллиса, который в 17 веке впервые представил его описание. Этот круг позволяет компенсировать кровообращение при поражении одного или нескольких магистральных сосудов. Компенсаторная способность этого сплетения очень высока. В некоторых случаях даже при патологических процессах в 3 из 4 магистральных артерий человек может ощущать лишь незначительный дискомфорт.
Однако компенсаторные возможности все же не бесконечны. Поэтому рано или поздно поражения сосудов головного мозга будут проявляться заметными нарушениями.
В состоянии покоя головному мозгу для нормального функционирования требуется около 15% объема крови, циркулирующей во всем организме. К нему поступает около 25% кислорода, вдыхаемого человеком. Сосуды головного мозга ежедневно подвержены огромным нагрузкам. При этом в здоровом состоянии они невероятно эластичны. Однако при регулярном воздействии неблагоприятных факторов они способны сузиться, что приведет к недостатку кислорода и питательных веществ в тканях мозга, что негативно скажется на его работе.
Справка! Недостаточность кровоснабжения головного мозга называют дисциркуляторной энцефалопатией.
Классификация стеноза сосудов головного мозга
По форме сужение бывает:
- Острым – такое состояние способно повлечь за собой инсульт или летальный исход.
- Хроническим – развивается постепенно, медленно, человек может длительное время ничего не подозревать о патологических процессах.
Хроническое сужение сосудов имеет 3 стадии развития:
- При первой пациент испытывает незначительные головные боли, сонливость, хроническую усталость, наблюдает у себя рассеянность и небольшую забывчивость.
- На второй проявляются сильные головные боли, расстройства походки, значительное снижение трудоспособности, перепады настроения, сбои функционирования мочевыделительной системы.
- На третьей стадии развивается деменция (слабоумие) – пациент теряет самостоятельность и способность бытового самообслуживания, наблюдаются явные проблемы с координацией движений, непроизвольные мочеиспускания.
Почему возникает стеноз сосудов головного мозга
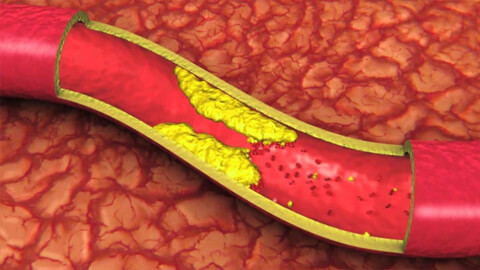
Главными причинами сужения сосудов головного мозга являются:
- Атеросклероз.
- Гипертоническая болезнь.
- Шейный остеохондроз.
Атеросклероз сосудов головного мозга – патологический процесс, при котором из-за нарушения липидного обмена на стенках артерий образуются холестериновые бляшки. Бляшки, разрастаясь, со временем замещаются соединительной тканью. Это сужает просвет сосуда и уменьшает его проходимость. Наиболее подвержены атеросклерозу сонные артерии. Бляшка может полностью закупорить просвет сосуда.
Гипертоническая болезнь – это хроническая патология, при которой наблюдается артериальная гипертензия (повышение давления), в большинстве случаев по неустановленным причинам. Этим заболеванием страдают до 40% людей. Регулярные перепады давления сказываются на эластичности сосудов. Их ткань патологически изменяется, стенки уплотняются, появляются локальные сужения. Со временем просвет сосуда способен полностью закрыться.
Остеохондроз шейного отдела проявляется деформацией межпозвонковых дисков. Они способны зажимать позвоночные артерии, по которым к мозгу поступает кровь.
Сужение сосудов головного мозга может наблюдаться у пациентов любого возраста, включая детей. В группе риска находятся люди, страдающие такими заболеваниями, как:
- Сахарный диабет.
- Сердечно-сосудистые патологии (сбои сердечного ритма, ишемическая болезнь и т.д.).
- Гиперхолестеринемия (повышенный холестерин).
Также возможность сужения сосудов головного мозга повышают:
- Курение.
- Злоупотребление спиртным.
- Малоподвижный образ жизни.
- Частые стрессы и эмоциональные перенапряжения.
- Умственные перегрузки.
- Редкое пребывание на свежем воздухе – при недостатке кислорода может повыситься артериальное давление.
- Лишний вес.
- Генетическая предрасположенность к сердечно-сосудистым заболеваниям.
Симптомы сужения сосудов головного мозга

На начальных стадиях сужение проявляется следующими признаками:
- Снижением памяти (особенно часто в таких ситуациях люди забывают события, которые происходили с ними совсем недавно).
- Ухудшением обучаемости и трудоспособности.
- Головокружениями.
- Хронической усталостью.
- Потерей интереса к происходящему.
- Депрессивными состояниями.
- Перепадами настроения.
- Эмоциональной неустойчивостью.
- Проблемами с концентрацией внимания.
- Расстройствами сна: бессонницей, тревожным сном.
Если лечение провести на данном этапе, то нарушения можно устранить и восстановить качество жизни пациента.
При прогрессировании патологии наблюдаются:
- Нарушения речи.
- Шум в голове.
- Снижение слуха.
- Дрожание рук.
- Неловкость движений.
- Изменение походки.
Осложнения
Длительно суженные сосуды головного мозга способны стать причиной развития:
- Слабоумия.
- Геморрагического инсульта – проявляется разрывом сосуда с последующим кровоизлиянием в головной мозг.
- Ишемического инсульта – нарушения кровоснабжения отделов мозга из-за закупорки сосудов.
Диагностика

Диагностику сужения сосудов головного мозга осуществляет невролог. Для оценки состояния сосудов и кровотока в них назначаются:
- Ультразвуковая допплерография – позволяет изучить скорость кровотока и выявить сужения сосудов.
- Ангиография – дает возможность оценить состояние нервных стволов сосудов.
- Дуплексное сканирование – для определения состояния стенок сосудов, выявления сужений, атеросклеротических бляшек и тромбов.
- ЭКГ.
- Оценка состояния глазного дна – клетки глазного дна связаны с нейронами мозга, и сосудистые нарушения и изменение нервных клеток в области глазного дна могут говорить о патологиях головного мозга.
Лечение
Необходимо устранить причину сужения сосудов, так как если этого не сделать, патология будет прогрессировать. Проводится лечение гипертонической болезни, атеросклероза или шейного остеохондроза. При гипертонии назначают:
- Гипотензивные препараты (снижающие давление).
- Антиагреганты – медикаменты, предупреждающие возникновение тромбов.
- Витаминные комплексы с содержанием витаминов С, PP и B6.
- Диету с ограничением употребления соли.
Лечение атеросклероза подразумевает:
- Статины – снижающие уровень холестерина в крови.
- Диету с ограничением животных жиров.
При шейном остеохондрозе назначают:
- Ношение корсета для поддержания правильного положения спины и шеи.
- Болеутоляющие.
- Противовоспалительные препараты.
- Физиотерапевтические процедуры.
- Массаж.
- Лечебная физкультура.
Также проводится симптоматическая терапия. В зависимости от нарушений, вызванных сужением сосудов, могут быть назначены:
- Препараты, улучшающие обменные процессы в мозге – при потере памяти.
- Лекарства, укрепляющие сосуды – при головокружениях.
- Массаж и лечебная физкультура – при расстройствах двигательных функций.
- Антидепрессанты и успокоительные – при эмоциональных расстройствах и депрессии.
Для профилактики мультиинфарктных состояний мозга пациенты принимают антикоагулянты – препараты, снижающие свертываемость крови.
При нарушении кровотока более чем на 50% может быть назначено хирургическое лечение – стентирование. Это расширение с помощью стента – каркаса, который устанавливают в просвет сосуда. Операция позволяет расширить сосуд и восстановить в нем кровоток.
Профилактика сужения сосудов головного мозга
Полностью избежать вероятности сужения сосудов головного мозга достаточно сложно. Однако некоторые профилактические мероприятия позволят значительно снизить риск развития патологии. Необходимо:
- Пересмотреть рацион.
- Уделять внимание умеренным физическим нагрузкам, чтобы не допускать застойных процессов.
- Избавиться от лишнего веса, если он есть.
- Отказаться от вредных привычек.
- Стараться чаще бывать на свежем воздухе, организовывая активный досуг.
- Тренировать стрессоустойчивость.
Пересмотр рациона подразумевает:
- Включение в него максимально богатых полезными веществами продуктов: свежих овощей и фруктов, нежирного мяса, рыбы, зелени.
- Сокращение употребления вредной еды: копченостей, жирной, соленой пищи.
Профилактикой сужения сосудов головного мозга также является регулярное прохождение медицинских профилактических осмотров. Если это делать ежегодно, то изменения можно будет выявить на ранних стадиях, когда они достаточно легко корректируются.
Источник
