Хирургический доступ к сосудам

Повреждение сосудов возникают вследствие вывихов или ранений. Типичным является разрыв сосуда и плечевого сплетения со сложным повреждением плечевого сустава, вывихом плеча, надмыщелковым переломом плеча у ребенка. [1,3,10].
Частота ампутаций после лигирования подмышечной артерии достигает 50%, при перевязке подключичной артерии или плечевой – 25%, поэтому показано восстановление сосудов. Доступ для проксимального отдела подключичной артерии – чресключичный, для периферического отдела – подключичный. Хирургический доступ к подмышечной артерии проходит по границе между передней и средней третями подмышечной ямки, по передней границе роста волос. Подмышечную артерию обнажают длинным разрезом. Наиболее поверхностно располагается вена, затем срединный нерв, глубже – артерия.
Хирургический доступ к плечевой артерии – по внутреннему краю двуглавой мышцы. Более поверхностно лежит срединный нерв. Что бы избежать его попадания в рубец, рекомендуют доступ через футляр двуглавой мышцы.
Лучевая и локтевая артерии при изолированных повреждениях можно лигировать. При одновременном повреждении одна из артерий должна шиться микрохирургически [2,3,6].
Хирургические доступы к сосудам нижней конечности.
Лигирование бедренной и подколенной артерий часто ведет к ампутации, поэтому при повреждении этих сосудов почти всегда показана их реконструкция. Изолированные повреждения в области голени могут быть лигированы.
Хирургический доступ на бедре производят непосредственно в месте проекции сосуда, по линии от середины паховой складки до внутреннего мыщелка бедра.
Для обнажения бедренной артерии в паховой области разрез кожи начинают на 2см выше середины паховой складки и ведут по проекционной линии сосуда. После рассечения собственной фасции бедра обнажают артерию, которая располагается кнаружи от вены.
Наиболее опасны повреждения бедренной артерии в приводящем ( Гунтеровом канале) проксимальнее отхождения глубокой бедренной артерии. Для доступа у бедренной артерии в гунтеровом канале применяют разрез по проекционной линии сосуда в средней трети бедра.
Подколенную артерию обнажают медиальным боковым доступом [1,2,6,11].
Хирургическая тактика при повреждении сосудов.
Повреждение вен.
Сопутствующие повреждения вен при переломе наблюдаются в 20% случаев, при проникающих ранениях в 60% случаев. Они протекают менее драматично, чем поврежение артерий, но их нельзя недооценивать, так как, например, при повреждении полой вены смертность достигает 50%. При повреждении больших вен существует опасность смертельной воздушной эмболии. При повреждении вены кровотечение не пульсирующее. Кровь темно-красная. На подкожные и глубокие вены дистально от коленного или локтевого сустава можно накладывать лигатуры. Магистральные вены выше локтевого или коленного сустава нужно стремиться восстанавливать. Шов вены более сложен, чем артерии. Излишнее натяжение приводит к вторичному повреждению вены и возобновлению или даже усилению кровотечения [1,3].
Повреждение артерии.
Шов сосуда осуществляется атравматическими иглами с постоянным контролем за адвентициальным слоем, который при заворачивании может способствовать образованию тромба [7].
Наложение сосудистого шва требует выполнения некоторых условий при операции. В частности, необходимо на большом протяжении, не менее 12 см, мобилизовать сосуд. При отсутствии такой возможности встает вопрос о целесообразности аутопластики, что бы не допустить натяжения сосуда. При использовании для пластики сосуда венозного трансплантата, необходимо вшивать его с учетом расположения клапанов, то есть дистальный конец вены соединяют с проксимальным концом артерии. Восстановленный сосуд необходимо обязательно прикрыть мягкими тканями [7].
Существуют много вариантов ручного шва, основными из которых являются:
– Шов Литтмана – используется при повреждениях сосуда без дефекта. Соединяются поврежденные концы артерий внутренним слоем и П – образно отдельными швами прошиваются атравматическими иглами.
–Шов Савельева – выворачивающий, когда проксимальный конец сосуда выворачивается кверху, с прошивание стенки снаружи и захватом края проксимального и дистальнго концов сосуда.
– Шов Крреля – адаптируются концы поврежденного сосуда и сшиваются с боков двумя лигатурами. Наложенные лигатуры держалки растягивают и накладывают непрерывный шов с одной и другой стороны.
Очень важно как можно быстрее восстановление целостности поврежденного сосуда, так как восстановление в поздное сроки может привести к тяжелой интоксикации с проявлением острой печеночной недостаточности, вызываемой выходом из поврежденного сегмента продуктов обмена и распада [1,2,6,13].
Источник
Хирургические доступы к подключичной артерии – техникаЧто касается специальных доступов именно к первой зоне шеи, то в литературе существует единая точка зрения, заключающаяся в том, что для всех вариантов повреждений первой зоны и верхней грудной апертуры универсального доступа не существует. В литературе известно около десятка предложений. В частности, вследствие сложной топографии подключичных сосудов (верхнее средостение, затем первая зона шеи, затем подкрыльцовая ямка) доступы к различным их отделам должны быть разными. К. L. Mattox и соавт. при повреждении подключичной артерии справа рекомендуют использовать срединную стернотомию. При повреждении проксимальных отделов артерии слева — переднебоковую торакотомию в третьем межреберье, а при ранениях дистальных отделов — поперечный доступ по верхнему краю ключицы. В ряде случаев достаточно пересечь ключицу, чтобы на протяжении 4-5 см обнажить подключичные сосуды в их средней трети. Естественно, что в ходе операции в этой зоне необходимо соблюдать осторожность, чтобы не травмировать плечевое сплетение. Доступы с резекцией части ключицы или грудины создают удобные условия для хирургической операции [Петровский Б. В., Рихтер Г. А.], но приводят к инвалидизации пациентов. Поэтому некоторые хирурги, стремясь избежать опасностей, связанных с пересечением или резекцией ключицы, находят выход в том, что используют комбинацию из над- и подключичных доступов. Доступ к подключичной артерии выше ключицыПри доступе к подключичной артерии выше ключицы, голову раненого отклоняют в противоположную сторону, под лопатки подкладывают валик, а ключицу и плечо отводят книзу, для чего руку оттягивают вниз. Горизонтальный разрез кожи начинают от яремной вырезки до переднего края трапециевидной мышцы, отступя на 1,5-2 см от верхнего края ключицы. После рассечения платизмы обнажают и пересекают между двумя лигатурами наружную яремную вену. Пройдя через глубокую фасцию шеи и отодвинув латерально и вверх лопаточно-подъязычную мышцу (при необходимости ее можно и пересечь), тупым путем проходят в более глубокие слои и пальпаторно обнаруживают бугорок Лисфранка — место прикрепления передней лестничной мышцы к первому ребру. Рядом, латеральнее бугорка расположена подключичная артерия. Пересекающая операционное поле и служащая помехой поперечная вена лопатки может быть пересечена после лигирования.
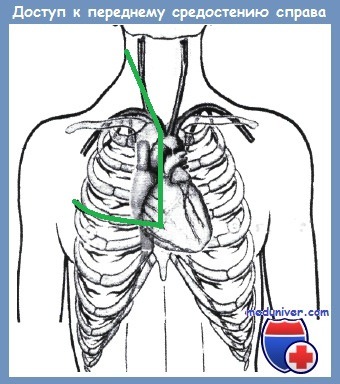
Доступ к подключичной артерии ниже ключицыДоступ к подключичной артерии ниже ключицы более сложен, так как артерия залегает здесь гораздо глубже. В отличие от доступа к проксимальным отделам артерии, пострадавшего укладывают так, чтобы плечо сместилось вверх, для чего валик подкладывают непосредственно под плечевой сустав. Разрез кожи производят от середины ключицы до клювовидного отростка, отступя 1,5-2 см от нижнего ее края. При рассечении кожи и поверхностной фасции необходимо сохранять латерально расположенную v. cephalica. Разрез кожи можно продлить вниз, по латеральному краю большой грудной мышцы, при необходимости надсекая ее в поперечном направлении. После рассечения клювовидно-плечевой фасции тупым путем проникают между дельтовидной, подключичной и большой грудной мышцей, обнажая сосуди-сто-нервный пучок. Подключичная артерия расположена здесь между нервным сплетением и подключичной веной (медиально от нервного сплетения). В других случаях хирурги вместо пересечения ключицы используют ее вычленение в грудино-ключичном сочленении, с пересечением хрящей ребер до уровня третьего межреберья и переходом на переднюю торакотомию на этом уровне, в результате чего открывается доступ в плевральную полость, к подключичным сосудам снизу и к переднему средостению на стороне доступа. Однако осмотр медиальных отделов подключичных сосудов и плечеголовного ствола требует выполнения стернотомии: или полной продольной стернотомии, или частичной продольной стернотомии с переходом по третьему межреберыо в сторону ранения. Полная продольная стернотомия, получившая широкое распространение как универсальный доступ в плановой кардиохирургии, обладает тем не менее рядом существенных недостатков. Частота осложнений при ней, по данным литературы, достигает 11-13% [Cohen М. и др.], а при возникновении остеомиелита и гнойного медиастинита летальность (по источникам, относящимся к последней четверти XX в.) колеблется от 25 до 50% [Serry С. et al.]. Высокая частота осложнений, с нашей точки зрения, связана прежде всего с недостаточно прочной фиксацией краев стернотомической раны, что приводит к их дигисценции (отхождения друг от друга и патологической подвижности) с резким замедлением или невозможностью консолидации. Патологическая подвижность в условиях нарушенного кровоснабжения тела грудины и наличие множества инородных тел в виде металлических проволок, скрепляющих грудину, способствуют развитию воспалительного процесса, а при присоединении микрофлоры — гнойного остеомиелита грудины. При распространении гнойного процесса за пределы внутренней пластины грудины возникает гнойный медиастинит. У рассматриваемого нами контингента пациентов ситуация усугубляется тем, что перечисленные выше процессы протекают на фоне массивной кровопотери и первичного инфицирования тканей в результате ранения.
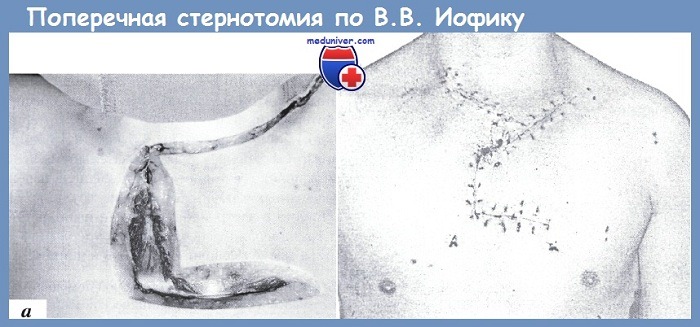
Частичная стернотомия до некоторой степени лишена перечисленных выше недостатков полной продольной стернотомии и нашла достаточно широкое применение как составная часть сложных комбинированных доступов к структурам верхнего средостения. В англоязычной литературе они именуются «Trap-door access», в отечественной — лоскутными доступами. С учетом перечисленных выше аспектов, заслуживает внимания модификация поперечной стернотомии с пересечением первых ребер и ключиц, разработанная в НИИ скорой помощи им. Н. В. Склифосовского В. В. Иофиком. Суть её состоит в создании бокового лоскута с сохранением кровоснабжения за счет мышечных ветвей верхних межреберных артерий, а также внутренней грудной и боковой грудной артерии. Осуществляется она следующим образом. В положении пострадавшего на спине производят строго горизонтальный разрез кожи в поперечном направлении, начиная от границы латеральной и средней трети левой ключицы до медиальной трети правой ключицы, затем продолжая его вертикально вниз до уровня второго межреберья, после чего ведут разрез кожи поперек грудины, наклоняя его на 2°-3° каудальнее, до левой среднеключичной линии. Послойно рассекают подкожную жировую клетчатку, грудную фасцию, пучки правой большой грудной мышцы. Левую ключицу пересекают в середине ее наружной трети, правую ключицу — в середине медиальной трети. Необходимо подчеркнуть, что при выполнении этого этапа следует соблюдать осторожность, чтобы не повредить подключичные вены. Затем проволочной пилой пересекают правое I ребро у места его прикрепления к рукоятке грудины. Далее поперечно перепиливают грудину таким образом, чтобы линия ее пересечения проходила по сочленению рукоятки и тела грудины Затем тупым путем разделяют ткани позади грудины. Хрящевую часть левого I ребра легко переламывают в месте соединения с костной частью при отведении рукоятки грудины проведенной под нее ладонью. При этом образуется хорошо кровоснабжаемый лоскут на широкой кожно-мышечной ножке. После препаровки, не встречающей затруднений в условиях раны размером 25-15 см, хирургическому действию становится доступным все верхнее средостение. Из этого доступа при необходимости, не используя добавочной препаровки или дополнительных разрезов, можно выполнить вмешательство на сосудах от дуги аорты до бифуркаций общих сонных артерий, оперировать на трахее, пищеводе, телах шейных позвонков. Дополнительно увеличить площадь вмешательства можно, отведя крючком верхний край раны.
Угол операционного действия превышает 90° для всех магистральных сосудов и приближается к 90° при работе на трахее и пищевода. Легко достижимы проксимальные отделы обеих позвоночных артерий — ситуация, невозможная при использовании других видов оперативных подходов. Питание тела грудины при этом не нарушается, так как обеспечивается двумя межреберными артериями, а внутренняя грудная артерия, располагаясь на глубине от 0,6 до 1,5 см от заднего края рукоятки грудины, при выполнении доступа не может быть повреждена. Обязательными условиями хорошего заживления раны являются полное сопоставление и надежная иммобилизация обеих пересеченных ключиц и рукоятки грудины. Наиболее просто и доступно для хирурга в экстренной ситуации выполнение металлоостеосинтеза спицами Киршнера, обеспечивающего удержание отломков без их угловых смещений, а также смещений по длине и ширине. Больной Б., 29 лет. Доставлен в НИИ скорой помощи им. И. В. Склифосовского в крайне тяжелом состоянии, с клинической картиной геморрагического шока. За 1,5 ч до поступления от неизвестного лица получил колото-резаное ранение шеи. Над медиальной головкой правой ключицы, в первой зоне шеи, имеется прикрытая тромбом рана размером 4×1,5 см, пересекающаяся нижнюю треть правой грудино-ключично-сосцевидной мышцы. Выявлено интенсивное венозное кровотечение из глубины средостения, заподозрено ранение плечего-ловного ствола. Под эндотрахеальным наркозом выполнена лоскутная поперечная стернотомия. При ревизии обнаружено прохождение раневого канала из правой надключичной области, косо сверху вниз, справа — палево, спереди — назад, сквозь верхнее средостение с поперечным пересечением левой плечего-ловной вены на 2/3 диаметра и с проникновением раневого канала в левую плевральную полость. Левосторонний гемоторакс 2,5 л. Кровь из плевральной полости собрана для реинфузии. Рана левой плечеголовной вены ушита боковым непрерывным швом (пролен 5/0) на атравматической игле. Операция закончена дренированием левой плевральной полости по Бюлау, металлоостео-синтезом спицами ключиц и рукоятки грудины. Плевральный дренаж удален на 6-й день. На 7-е сутки, при нарушении режима у пациента произошла миграция кнаружи спицы, фиксировавшей отломки правой ключицы. Спица удалена, правая рука иммобилизована повязкой Дезо. На 9-й день после операции по поводу левостороннего гидроторакса выполнена плевральная пункция: эвакуировано 600 мл лизированной крови. При повторном ультразвуковом и рентгенологическом контроле выявлено минимальное количество жидкости в левом плевральном синусе без тенденции к увеличению, проходимость левой плечеголовной вены сохранена. Рана зажила первичным натяжением. В удовлетворительном состоянии пациент выписан на 20-й день после ранения. Таким образом, при глубоких ранениях шеи следует использовать стандартный доступ — переднюю продольную коллотомию. Необходимость ревизии таких крупных артерий, как подключичная и позвоночная, требует применения специальных доступов. Во всех доступах ограниченность и травматичность сочетаются в разной степени. Кроме того, следует учитывать и время, затрачиваемое на выполнение доступа. – Также рекомендуем “Техника операции при ранении сосудов шеи – хирургическая тактика” Оглавление темы “Хирургическая тактика при ранениях”:
|
Источник
Обнажение наружной подвздошной артерии внебрюшинным доступом по Н. И. Пирогову. Больной лежит на спине с приподнятым тазом. Разрез мягких тканей проводят параллельно паховой связке и выше нее на 2 см. Длина разреза 10—15 см, его середина должна совпадать с линией проекции артерии, которая проходит между пупком и серединой паховой связки. Разрезают кожу, подкожную клетчатку, поверхностную фасцию, апоневроз наружной косой мышцы живота. Оттягивают кверху нижний край внутренней косой и поперечной мышц живота. Рассекают поперечную фасцию и проникают в слой рыхлой предбрюшин-ной клетчатки. Брюшинный мешок и семенной канатик оттесняют вверх и кнут-. ри. На передней поверхности m. Шор-soas, ближе к его медиальному краю, располагаются наружная подвздошная артерия и вена. Последняя лежит кнутри от артерии.
В случае перевязки или облитерации артерии коллатеральное кровообращение развивается за счет анастомозов ветвей внутренней подвздошной артерии (а. iliaca inlerna, а. obturatoria, а. glutea inferior) с ветвями глубокой артерии бедра (аа. circumflexa femoris medialis et lateralis), а также за счет анастомозов наружной и внутренней половых арте рий.
Обнажение бедренных артерии и нерва. Проекционную линию бедренной артерии (линия Кена) проводят от середины паховой связки к tuberculum adducto-rium медиального мыщелка бедренной кости. Нижнюю конечность при этом сгибают в коленном и тазобедренном суставах и ротируют кнаружи. Оперативный доступ к бедренной артерии может быть осуществлен сразу же под паховой связкой, в бедренном треугольнике или в приводящем канале.
Обнажение бедренных артерии и нерва под паховой связкой. Разрез производят по проекционной линии сосудисто-нервного пучка длиной 8—10 см. Его начинают на паховой связке или на 1—2 см выше нее и ведут книзу. Б. В. Петровский предложил Т-образный разрез. Разрезают кожу, подкожную клетчатку, поверхностную фасцию. Находят нижний край паховой связки и hiatus saphenus — место впадения большой подкожной вены ноги (v. saphena magna} в v. femoraHs. По желобоватому зонду рассекают поверхностный листок широкой фасции бедра и подходят к сосудисто-нервному пучку. Наиболее медиально располагается вена, латеральнее артерия и наиболее латерально — бедренный нерв (рис. 244). При перевязке бедренной артерии лигатуру накладывают ниже места отхождения глубокой артерии бедра. Наложение лигатуры до отхождения а. profunda femoris часто ведет к развитию гангрены конечности. Коллатеральное кровообращение восстанавливается через анастомозы нижней ягодичной артерии и латеральной артерии, огибающей бедренную кость, а также запира-тельной артерии с медиальной артерией, огибающей бедренную кость.
Обнажение бедренной артерии ц п. sa-phenus в бедренном (скарповском) треугольнике. Проекционная линия артерли
та же. Разрез но проекционной линии длиной 8—10 см (рис. 245). Нижний конец разреза находится у вершины бедренного треугольника (13—15 см от паховой связки). Рассекают кожу, подкожную клетчатку, поверхностную фасцию. По зонду разрезают собственную фасцию, образующую влагалище для портняжной мышцы. Последнюю оттягивают кнаружи. Разрезают заднюю стенку влагалища и подходят к сосудисто-нервному пучку. Наиболее поверхностно находится п. saphenus, далее — бедренные артерия и вена.
Коллатеральное кровообращение восстанавливается за счет глубокой артерии бедра.
Обнажение бедренной артерии и п. ш-pkenus в приводящем (гунтеровом) канале. Проекционная линия та же. Разрез ведут вдоль легко прощупываемого сухожилия большой приводящей мышцы бедра (рис: 246). Середина разреза должна соответствовать переднему отверстию приводящего канала, которое находится на 13—15 см выше медиального мыщелка бедренной кости. Рассекают кожу, подкожную клетчатку, поверхностную фасцию. По зонду рассекают собственную фасцию бедра, портняжную мышцу оттягивают кнутри, открывая lamina vastoadductoria и переднее отверстие канала, через которое выходят п. saphenus
и нисходящая коленная артерия (а. ge-nus descendens). По зонду, введенному в переднее отверстие канала, рассекают membrana vastoadductoria. Наиболее поверхностно находится подкожный нерв, за ним бедренные артерия и вена. Коллатеральное кровообращение развивается за счет глубокой артерии бедра и артериальной коленной суставной сети.
Обнажение седалищного нерва в ягодичной области.Положение больного на животе или здоровом боку. Разрез кожи, подкожной клетчатки и поверхностной фасции проводят дугообразно, начиная от передней верхней ости подвздошной кости, далее кпереди от большого вертела бедренной кости через ягодичную складку на бедро. Рассекают собственную фасцию и сухожилие большой ягодичной мышцы, пальцами проникая под мышцу и рассекая нижнюю часть ее. Оттягивают вверх и медиально большой кожно-мышечный лоскут, раздвигают клетчатку, покрывающую мышцы среднего слоя ягодичной области. Находят грушевидную мышцу (m. piriformis), у нижнего края которой, выйдя из подгру-шевидного отверстия, располагается седалищный нерв.
Обнажение седалищного нерва на бедре.Больной лежит на животе. Проекционная линия разреза идет сверху вниз от середины расстояния между седалищ-
ным бугром и большим вертелом бедренной кости до середины подколенной ямки. Разрез длиной 10 — 12 см проводят по проекционной линии. Разрезают кожу, подкожную клетчатку, поверхностную и широкую фасции бедра, проникают в пространство между полусухо-жильной и полуперепончатой мышцами медиально и двуглавой мышцей бедра латерально. Раздвигая эти мышцы и клетчатку, находят ствол седалищного нерва.
Обнажение подколенной артерии и большеберцового нерва в подколенной ямке.Положение больного на животе, нога слегка согнута в коленном суставе. Разрез длиной 10 — 12 см проводят по длинной диагонали ромба подколенной ямки немного кнутри, чтобы не ранить малую подкожную вену (v. saphena par-va) (рис. 247). Иногда производят изогнутый разрез. Разрезают кожу, подкожную клетчатку, поверхностную и собственную фасции. Поверхностно расположенный в клетчатке подколенной ямки п. tibialis оттягивают кнаружи. Глубже и несколько медиальнее открывается подколенная вена и тотчас под ней медиальнее, почти на сумке коленного сустава, — подколенная артерия. В случае перевязки подколенной артерии лигатуру накладывают ниже места отхождения верхних латеральной и медиальной ко-
ленных артерий (аа. genus superior me-dialis et 1а1егаНз),таккак их выключение приводит к тяжелым расстройствам кровообращения. Коллатеральное кровообращение восстанавливается через артериальную коленную суставную сеть.
Обнажение подколенной артерии через жоберову ямку.Поскольку подколенная артерия занимает наиболее глубокое положение, доступ к ней чаще всего осуществляют через жоберову ямку. Этот доступ предохраняет от повреждений суставные ветви подколенной артерии. Жоберова ямка хорошо выявляется при согнутой в коленном суставе конечности и образована спереди — сухожилием большой приводящей мышцы, сзади — сухожилиями полуперепончатой и полусухожильной мышц, сверху – – краем портняжной мышцы и снизу — медиальным мыщелком бедренной кости и медиальной головкой икроножной мышцы. Положение больного — на спине, конечность отведена и ротирована кнаружи. Линия разреза проходит по краю сухожилия большой приводящей мышцы бедра от верхнего края медиального мыщелка бедренной кости кверху длиной 6–8 см (рис. 248). Рассекают кожу, подкожную клетчатку и поверхностную фасцию. После вскрытия собственной фасции бедра оттягивают портняжную мышцу медиально, сухожилие большой приводящей мышцы бедра — кпереди, а сухожилия полуперепончатой, полусухожильной и тонкой мышц — кзади. Тупым путем в рыхлой клетчатке подко-
ленной ямки отыскивают подколенную артерию. Подколенная вена и больше-берцовый нерв остаются вне операционной раны, т. е. более поверхностно и латерально.
Коллатеральное кровообращение развивается через артериальную коленную суставную сеть.
Обнажение общего малоберцового нерва.Общий малоберцовый нерв, являясь ветвью п. ischiadicus, располагается в подколенной ямке латеральное основного сосудисто-нервного пучка. Далее он переходит на нереднелатеральную поверхность голени, огибает сзади и снизу головку малоберцовой кости, располагаясь под собственной фасцией голени. Здесь, под головкой малоберцовой кости, общий малоберцовый нерв делится на поверхностную и глубокую ветви.
Положение больного — на здоровом боку, нога слегка согнута в коленном суставе. Разрез начинают на уровне сухожилия двуглавой мышцы бедра, ведут вниз и вперед, огибая сзади головку малоберцовой кости. Позади и ниже головки разрезают собственную фасцию голени, обнажая нерв, лежащий ниже головки малоберцовой кости.
Обнажение передней болынеберцовой артерии и глубокого малоберцового нерва.Проекционную линию сосудисто-нервного пучка проводят от середины расстояния между бугристостью болыпе-берцовойкости и головкой малоберцовой кости к середине расстояния между лодыжками. Разрез — по проекционной линии длиной 6—8 см (рис. 249). Рассекают кожу, подкожную клетчатку, поверхностную и собственную фасции. Находят межмышечный промежуток между передней болынеберцовой мышцей и длинным разгибателем пальцев. Передняя большеберцовая артерия располагается глубоко на membrana interossea, глубокий малоберцовый нерв — лате-ральнее артерии. При обнажении сосудисто-нервного пучка в нижней трети голени необходимо помнить, что он располагается между передней болыпебер-цовой мышцей и длинным разгибателем большого пальца стопы. Нерв находится медиальнее артерии. Коллатеральное кровообращение восстанавливается за
счет задней болынеберцовой артерии и ее ветвей.
Обнажение задней болынеберцовой артерии и большеберцового нерва в средней трети голени. Проекционную линию сосудисто-нервного пучка проводят сверху от точки, отстоящей на 1 см кнутри от медиального края большеберцовой кости до середины расстояния между медиальной лодыжкой и пяточным сухожилием (внизу) (рис. 250}. Конечность согнута в коленном суставе и ротирована кнаружи. Разрез — по проекционной линии длиной 6—8 см. Рассекают кожу, подкожную клетчатку и поверхностную фасцию. По зонду рассекают собственную фасцию и сдвигают кзади икроножную мышцу. На дне раны открывается камбаловидная мышца, которую разрезают, направляя острие скальпеля на кость. Раздвигают тупыми крючками волокна мышцы, вскрывают глубокую пластинку собственной фасции голени и обнажают сосудисто-нервный пучок. Большеберцовый нерв располагается ла-теральнее артерии.
Обнажение задней большеберцовой артерии и большеберцового нерва позади медиальной лодыжки большеберцовой кости. Проекционная линия сосудисто-нервного пучка та же. Разрез дугообразный длиной 5—6 см, огибающий медиальную лодыжку сзади (рис. 251). Рас-
секают кожу, подкожную клетчатку и поверхностную фасцию. По зонду рассекают удерживатель сухожилий-сгибателей (retinaculum musculorum flexo-rum). Расширяют рану, отыскивают между сухожилиями длинного сгибателя пальцев и длинного сгибателя большого пальца стопы сосудисто-нервный пучок.
Болыпеберцовый нерв располагается кзади от а. tibialis posterior. Коллатеральное кровообращение восстанавливается за счет ветвей передней больше-берцовой и малоберцовой артерий.
Обнажение тыльной артерии стопы и глубокого малоберцового нерва.Проекционную линию артерии проводят от середины расстояния между лодыжками (вверху) до первого межплюсневого промежутка (внизу) (рис. 252). Разрез по проекционной линии длиной 5 —6 см. Рассекают кожу, подкожную клетчатку и поверхностную фасцию. Собственную фасцию рассекают по зонду немного кнаружи от сухожильного влагалища длинного разгибателя большого пальца стопы. Находят сосудисто-нервный пучок, в котором нерв располагается кнут-ри от артерии. Коллатеральное кровообращение восстанавливается за счет ветвей задней болыпеберновой артерии.
Источник