Хориоидея состоит из слоя сосудов

Сосудистая оболочка (tunica vasculosa bulbi, uvea), или увеальный тракт, подразделяется на три отдела: радужку, ресничное тело и хориоидею (собственно сосудистую оболочку глаза). Сосудистой оболочке принадлежит доминирующая роль во внутриглазных обменных процессах.
РАДУЖКА
Радужка (iris) представляет собой передний отдел сосудистой оболочки глаза. По своей структуре это тонкая, сокращающаяся, пигментированная диафрагма с отверстием почти в центре (слегка смещено книзу) — зрачком. Через это отверстие проникает свет, а его количество меняется в зависимости от того, насколько сильно сокращен сфинктер зрачка. Благодаря этому происходит адаптация к поступающему количеству света.
В темноте зрачок расширяется, что дает сетчатке больше света, но, к сожалению, уменьшается глубина резкости. Роль зрачка не просто в том, чтобы регулировать количество света, поступающего в сетчатку: через отверстие зрачка, расположенное на границе передней и задней камер глаза, свободно протекает водянистая влага, синтезируемая ресничным телом. Она омывает эндотелий роговицы и переднюю капсулу хрусталика, позволяя этим образованиям осуществлять обмен веществ при отсутствии в них сосудов.
Стоит заметить, что роговица также получает кровоснабжение от сосудов лимба, но его недостаточно, поэтому остальную роль на себя берет водянистая влага. Периферия радужки, прикрепленная к передней поверхности ресничного тела, называется корнем радужки. Диаметр радужки примерно равен 12 мм. Толщина ее неравномерна. Наибольшей толщины радужка достигает в области края зрачка (2 мм), постепенно уменьшаясь по мере движения к корню.
Передняя поверхность радужки делится на центральную зрачковую и периферическую цилиарную зоны и сформирована фибробластоподобными клетками и меланоцитами. Волнообразная линия, разграничивающая эти зоны, расположена на расстоянии 2 мм от края зрачка и называется пояском. Передняя поверхность радужки лишена эпителия и обладает вельветоподобной формой: волокна соединительной ткани формируют на ней причудливую сеть радиальных трабекул и овальных углублений (крипты Фукса). Трабекулы достигают наибольшей высоты в области пояска, а крипты сообщаются с другими тканевыми пространствами радужки. Стоит заметить, что в норме у некоторых людей отсутствуют видимые трабекулы и крипты.
Задняя поверхность радужки темно-коричневого, почти черного цвета и содержит большое количество радиальных складок, которые сильнее всего выступают в области зрачка. Круговые складки также присутствуют и на периферии.
Цвет радужки варьируется от светло-голубого до темно-коричневого, что зависит от количества в ней пигментных клеток (меланоцитов), при этом у одного человека в норме радужки обоих глаз могут иметь разный цвет, что называется гетерохромией. Кроме этого, пигментированные клетки могут быть распределены неравномерно, в результате чего отдельные части радужки могут иметь разную окраску, а скопления пигментированных клеток приводят к образованию так называемых «веснушек».
Микроскопически радужка состоит из двух слоев: стромы, происходящей из мезенхимы, и двухслойного эпителия, образующегося из нейроэктодермы.
Строма радужки представляет из себя высоко васкуляризированную соединительную ткань, состоящую из коллагеновых волокон, фибробластов, меланоцитов и межклеточного матрикса. Строма также содержит нервные волокна, гладкие мышцы сфинктера зрачка и миоэпителиальные клетки дилататора зрачка.
Двухслойный эпителий состоит из передней и задней части. Клетки этих слоев своими апикальными частями направлены друг к другу, однако между ними находится небольшое пространство, которое при некоторых обстоятельствах способно наполняться жидкостью, формируя тем самым кисту радужки. Передний эпителиальный слой прилежит к строме радужки и сращен с мышечными отростками дилататора зрачка. Задний эпителиальный слой омывается водянистой влагой, а его поверхность является частью задней камеры глаза. Сам по себе этот слой насыщен пигментными клетками, однако постепенно он переходит в беспигментный слой ресничного эпителия, теряя окраску.
Радужка имеет две мышцы: сфинктер, суживающий зрачок, и дилататор, обусловливающий его расширение. Расширение зрачка называется мидриазом, а сужение — миозом. В результате взаимодействия двух антагонистов — сфинктера и дилататора — радужная оболочка выполняет роль диафрагмы глаза, регулирующей толщину потока световых лучей. Сфинктер получает иннервацию от глазодвигательного (III пара ЧМН), а дилататор — от симпатического нерва (в посте про фармакотерапию глаукомы вроде есть этот нерв). Чувствительную иннервацию радужки осуществляет тройничный (V) нерв.
Радужка обильно васкуляризована, ее артериальное кровоснабжение обеспечивается радиально идущими в строме сосудами. Большой артериальный круг формируется около корня радужки из двух длинных задних цилиарных артерий и семи передних цилиарных артерий. Задние длинные цилиарные артерии (aa. ciliares posteriores longae) отходят от ствола глазной артерии и располагаются дистальнее задних коротких ресничных артерий. Они перфорируют склеру на уровне боковых сторон зрительного нерва и, войдя в супрахориоидальное пространство на 3 и 9 часах, достигают ресничного тела, которое в основном и питают. Анастомозируют с передними ресничными артериями, являющимися ветвями мышечных артерий (аа. musculares).
Радиально идущие артерии собираются вместе и спиралевидно проходят к краю зрачка, образуя малый артериальный круг. Спиралевидный ход этих сосудов позволяет им адаптироваться к сокращениям и расширениям зрачка. Вены следуют за артериями и формируют похожий малый венозный круг. Радиально идущие вены не образуют большой венозный круг — вместо этого они собираются и переходят в вортикозные вены. Такая обильная васкуляризация позволяет радужке участвовать в ультрафильтрации и оттоке внутриглазной жидкости, а также в контроле постоянства температуры и состава водянистой влаги.
ЦИЛИАРНОЕ ТЕЛО
Ресничное, или цилиарное тело (corpus ciliare) является промежуточным звеном между радужной и собственно сосудистой оболочкой. Состоит из мезодермальной (продолжение хориоидеи, образованное обильно васкуляризированными мышечной и соединительной тканями) и ретинальной, или нейроэктодермальной части (продолжение двух эпителиальных слоев сетчатки).
Ресничная (аккомодационная) мышца состоит из гладких мышечных волокон, идущих в трех направлениях — меридиональном, радиальном и циркулярном; сочетанное сокращение всех ее пучков обеспечивает аккомодационную функцию ресничного тела.
Анатомически выделяют две части цилиарного тела
- задний — плоская часть цилиарного тела (pars plana corporis ciliaris, или orbiculus ciliaris);
- передний — складчатая часть цилиарного тела (pars plicata corporis ciliaris, или corona ciliaris).
В области Pars plana отсутствуют кровеносные сосуды, что необходимо учитывать при проведении хирургических вмешательств.
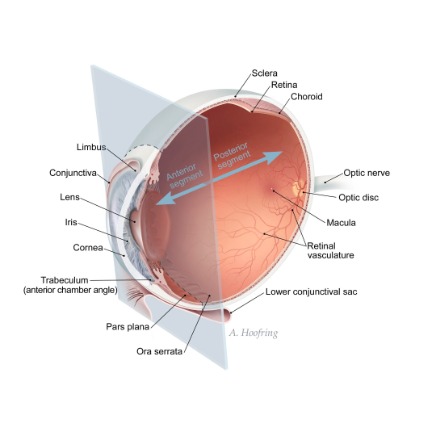
Сосудистый слой цилиарного тела, расположенный за мышечным, состоит из рыхлой соединительной ткани с большим количеством сосудов, эластических волокон и пигментных клеток. Ресничное тело кровоснабжается ветвями длинных ресничных артерий, проникающими в него из надсосудистого пространства. Таким образом, этот отдел сосудистой оболочки выполняет двойную функцию: ресничная мышца обеспечивает аккомодацию, а ресничный эпителий – продукцию водянистой влаги. При специальном осмотре с помощью гониолинзы можно увидеть лишь небольшой участок поверхности цилиарного тела, переходящий в корень радужки.
ХОРИОИДЕЯ
Хориоидея (chorioidea), или собственно сосудистая оболочка представляет собой тонкий слой обильно васкуляризированной ткани коричневого цвета, выстилающий внутреннюю поверхность склеры. Цвет хориоидеи вызван обилием меланоцитов; их физиологическая роль состоит в том, чтобы они, препятствуя отражению света, превращали хориоидею в подобие камеры-обскуры для глаза и тем самым обеспечивали формирование четкого изображения на сетчатке. Кроме того, меланин, производимый меланоцитами, является биологически активным веществом, участвующим в окислительно-восстановительных процессах.
Хориоидея лежит на протяжении от зрительного нерва сзади до цилиарного тела спереди, при этом ее задний полюс толще (0,22 мм), чем передний (0,1 мм). Внутренняя поверхность хориоидеи гладкая и плотно сращена с пигментным эпителием сетчатки. Наружная поверхность шероховатая, наиболее крепко сращена со склерой только в области зрительного нерва, в месте выхода вортикозных вен и там, где задние ресничные артерии и нервы проникают внутрь глаза. В остальных местах хориоидея прилегает к склере неплотно, образуя перихориоидальное пространство с проходящими через него волокнами соединительной ткани, которые образуют надсосудистую пластинку. В этом же супрахориоидальном пространстве пролегают задние кроткие цилиарные артерии и нервы. В области зрительного нерва хориоидея переходит в мягкую и паутинную оболочку.
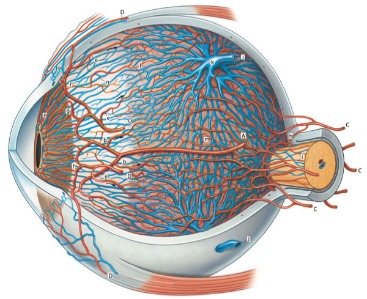

Хориоидея состоит из четырех слоев:
- Надсосудистая пластинка (слой Галлера), состоящая из тонких соединительнотканных тяжей, покрытых эндотелием и многоотростчатыми пигментными клетками;
- Сосудистая пластинка (слой Заттлера), состоящая главным образом из многочисленных анастомозирующих артерий и вен;
- Слой хориокапилляров;
- Базальная пластинка (мембрана Бруха), отделяющая сосудистую оболочку от пигментного слоя сетчатки.
Структурной основой слоя сосудистой пластинки является рыхлая соединительная ткань, которая содержит в себе меланоциты, а также очень большое количество сосудов крупного и среднего калибра. Эти артерии являются ветвями задних коротких цилиарных артерий и идут от передней части хориоидеи. Вены значительно крупнее артерий, они собираются вместе, давая начало четырем вортикозным венам, которые пронизывают склеру, чтобы в конечном итоге соединиться с глазными венами — верхней и нижней.
Крупные сосуды слоя Заттлера постепенно уменьшают свой калибр, одновременно приумножая свое количество. Дихотомически делясь, они образуют своего рода ложе, состоящее из очень большого количества мелких хориокапилляров, которые и создают следующий слой хориоидеи. Структурной опорой здесь, как и в случае со слоем сосудистой пластинки, служит рыхлая соединительная ткань со встречающимися в ней меланоцитами, однако в этом слое её меньше.
Если со стороны сосудистой пластинки мы видим дихотомически усложняющуюся структуру артериальных хориокапилляров, то в случае венозных хориокапилляров происходит обратный процесс: собирая венозную кровь, они устремляются кнаружи, попутно увеличивая свой калибр и снижая свое количество. Сложность сосудистой сети и количество хориокапилляров наиболее высоко в области макулы, что связано с большими метаболическими потребностями этой части глаза. С внутренней стороны слой хориокапилляров выстлан эндотелиальными клетками со специальными отверстиями, которые осуществляют обмен веществ и газов с сетчаткой.
Мембраной Бруха называют внутренний гомогенный слой толщиной 2–4 нанометра, состоящий из следующих компонентов:
- Базальная мембрана эндотелия хориокапилляров;
- Наружный слой коллагеновых волокон;
- Сеть эластических волокон;
- Внутренний слой коллагеновых волокон;
- Базальная мембрана пигментного эпителия сетчатки.
Точная функция мембраны Бруха еще не определена, но предполагается, что ее роль заключается в участии в обмене веществ между сетчаткой и хориоидеей.
КЛИНИЧЕСКИЕ АСПЕКТЫ
- Обратная сторона обильной васкуляризации. Увеальный тракт очень сильно васкуляризирован, однако по этой же причине эта часть глаза восприимчива к системным заболеваниям, а также здесь могут «оседать» метастазы из крови;
- Связь поражения хориоидеи с атрофией и гибелью сетчатки. Из-за того, что увеальный тракт осуществляет питание наружных слоев сетчатки, заболевания хориоидеи ведут к нарушению этих процессов, что может привести к атрофии и гибели нейроэпителия сетчатки;
- Возрастные изменения хориоидеи. С возрастом хориоидея подвергается процессам атрофии и депигментации. Свидетельством старения хориоидеи является возникновение друз — желтоватых очажков, располагающихся в мембране Бруха. У пациентов старше 60 лет сосуды хориоидеи начинают склерозироваться;
- Злокачественные опухоли увеального тракта. Обилие меланоцитов приводит к тому, что в этой области глаза из них может развиться меланома увеального тракта (выделяют меланому хориоидеи, радужки и ресничного тела);
- Воспаление радужки и ресничного тела. Воспаление ресничного тела и радужки (иначе — передний увеит) характеризуется сильной ноющей болью и перикорнеальной инъекцией. Перикорнеальная инъекция вызвана дилатацией передних цилиарных артерий, которые поддерживают эти структуры;
- Адгезии радужки. Близкое анатомическое расположение радужки и хрусталика может приводить к возникновению адгезий между этими структурами в процессе протекания ирита (воспаления радужки). Эти адгезии, или задние синехии приводят к тому, что зрачок теряет свою подвижность и изменяет форму. Большую опасность представляет то, что может возникнуть так называемый зрачковый блок, который приведет к закрытию угла передней камеры и развитию острого приступа закрытоугольной глаукомы. Также ирит может приводить к развитию передних синехий, возникающих между радужной оболочкой и эндотелием роговицы;
- Роль Pars Plana цилиарного тела в хирургии. Pars plana — крайне важная хирургически часть цилиарного тела. Поскольку в ней отсутствуют сосуды и расположена она прямо напротив сетчатки, через неё можно осуществлять интравитреальные инъекции и устанавливать порты для витреоретинальных хирургических инструментов, не опасаясь развития кровоизлияний.
Источники:
- Глазные болезни: учебное пособие / Т.И. Ерошевский, А.П. Нестеров, — М.: «Лидер М», 2008.-316 с.
- Snell R. S., Lemp M. A. The eyeball //Clinical Anatomy of the Eye, Second Edition. – 1998. – С. 132-213.
- Глазные болезни. Основы офтальмологии: Учебник / Под ред. В. Г. Копаевой. — 2012. — 560 с.: ил.
- Опухоли сосудистого тракта глаза / Г.Г Зиангирова, В.Г Лихванова. – М.: Последнее слово, 2003. – 456 с.6 илл.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
Структуры глазного яблока нуждаются в постоянном кровоснабжении. Самой зависимой от сосудов структурой глаза является сетчатка, выполняющая рецепторные функции.
Даже кратковременное перекрытие сосудов глаза может привести к тяжелым последствиям. Ответственность за кровоснабжение несет так называемая хориоидея глаза.
Увеальный тракт и собственно сосудистая оболочка глаза
 Хориоидея — сосудистая оболочка глаза
Хориоидея — сосудистая оболочка глаза
В литературе хориоидею глаза обычно называют собственно сосудистой оболочкой. Это часть увеального тракта глаза. Увеальный тракт состоит из следующих трех частей:
- Радужная оболочка – цветная структура, окружающая зрачок. Пигментные компоненты этой структуры отвечают за цвет глаз человека. Воспаление радужной оболочки называется иритом или передним увеитом.
- Цилиарное тело. Эта структура расположена за радужкой. Цилиарное тело содержит мышечные волокна, регулирующие фокусировку зрения. Воспаление этой структуры называют циклитом или промежуточным увеитом.
- Хориоидея. Это слой увеального тракта, содержащий кровеносные сосуды. Сосудистая сеть расположена на задней части глаза, между сетчаткой и склерой. Воспаление собственно сосудистой оболочки называют хориоидитом или задним увеитом.
Увеальный тракт называют сосудистой оболочкой глаза, но только хориоидея является сосудистой сетью.
Особенности хориоидеи
 Меланома хориоидеи глаза
Меланома хориоидеи глаза
Хориоидея образована большим количеством сосудов, необходимых для питания фоторецепторов и эпителиальный тканей глаза.
Сосуды хориоидеи характеризуются чрезвычайно быстрым кровотоком, который обеспечивается внутренним капиллярным слоем.
Капиллярный слой собственно сосудистой оболочки расположен под мембраной Бруха, он отвечает за обмены веществ в клетках фоторецепторов. Крупные артерии расположены во внешних слоях задней хориоидальной стромы.
Длинные задние цилиарные артерии расположены в супрахориоидальном пространстве. Еще одной особенностью собственно сосудистой оболочки глаза является наличие уникального лимфатического дренажа.
Эта структура способна уменьшать толщину хориоидеи в несколько раз с помощью гладкомышечных волокон. Контролируют дренажную функцию симпатическае и парасимпатическае нервные волокна.
У хориоидеи есть несколько основных функций:
- Сосудистая сеть хориоиды является основным источником питания сетчатки.
- С помощью изменения кровотока хориоидеи происходит регуляция температуры сетчатки.
- Хориоидея содержит секреторные клетки, вырабатывающие факторы роста тканей.
Изменение толщины хориоиды позволяет сетчатке перемещаться. Это необходимо для того, чтобы фоторецепторы попали в плоскость фокуса световых лучей.
Ослабление кровоснабжения сетчатки может вызывать возрастную дегенерацию желтого пятна.
Патологии сосудистой оболочки
 Патология хориоидеи глаза
Патология хориоидеи глаза
Хориоидея подвержена большому числу патологических состояний. Это могут быть воспалительные заболевания, злокачественные новообразования, кровоизлияния и другие нарушения.
Особенная опасность таких заболеваний заключается в том, что патологии собственно сосудистой оболочки также поражают сетчатку глаза.
Основные заболевания:
- Гипертоническая хориоидопатия. Системная гипертензия, связанная с повышенным артериальным давлением, влияет на работу сосудистой сети глаза. Анатомические и гистологические особенности хориоидеи делают ее особенно восприимчивой к поражающему действию высокого давления. Это заболевание также называют недиабетической сосудистой болезнью глаз.
- Отслойка собственно сосудистой оболочки. Хориоидея расположена достаточно свободно относительно соседних слоев глаза. При отслойке сосудистой оболочки от склеры образуется кровоизлияние. Такая патология может образовываться из-за низкого внутриглазного давления, тупой травмы, воспалительного заболевания и онкологического процесса. При отслойке хориоидеи возникает нарушение зрения.
- Разрыв сосудистой оболочки. Патология возникает из-за тупой травмы глаза. Разрыв сосудистой оболочки может сопровождаться достаточно выраженным кровотечением. Заболевание может протекать бессимптомно, но некоторые пациенты жалуются на снижение зрения и чувство пульсации в глазу.
- Дистрофия сосудистой оболочки. Практические все дистрофические поражения сосудистой оболочки связаны с генетическими нарушениями. Пациенты могут жаловаться на осевую близорукость, потерю зрительных полей и неспособность видеть в тумане. Большинство таких расстройств не поддается лечению.
- Хориоидопатия. Это гетерогенная группа патологических состояний, характеризующаяся воспалением собственно сосудистой оболочки. Некоторые состояния могут быть связаны с системной инфекцией организма.
- Диабетическая ретинопатия. Болезнь характеризуется метаболическими нарушениями сосудистой сети глаза.
Злокачественные новообразования хориоидеи. Это различные опухоли сосудистой оболочки глаза. Меланома является наиболее распространенным типом таким образований. Таким заболеваниям в большей степени подвержены пожилые люди.
Большинство заболеваний собственно сосудистой оболочки имеет положительный прогноз.
Диагностика и лечение
 Анатомия глаза: схематически
Анатомия глаза: схематически
Подавляющее большинство заболеваний собственно сосудистой оболочки протекает бессимптомно. Ранняя диагностика возможна в редких случаях – обычно обнаружение тех или иных патологий связано с плановым обследованием зрительного аппарата.
Основные методы диагностики:
- Ретиноскопия – метод обследования, позволяющий детально изучить состояние сетчатки.
- Офтальмоскопия – метод обнаружения заболеваний дна глазного яблока. С помощью этого метода можно обнаружить большинство сосудистых патологий глаза.
- Ультразвуковое исследование. Эта процедура позволяет визуализировать сосудистую сеть глаза.
- Компьютерная и магнитно-резонансная томография. С помощью этих методов можно получить детализированную картину состояния структур глаза.
- Ангиография – метод визуализации сосудов с применением контрастных веществ.
Методы лечения различны для каждого заболевания. Можно выделить основные схемы лечения:
- Стероидные препараты и лекарственные средства, снижающие давление крови.
- Оперативные вмешательства.
- Циклоспорины – мощные средства группы иммунодепрессантов.
- Пиридоксин (витамин B6) в случае некоторых генетических нарушений.
Своевременное лечение сосудистых патологий позволит предотвратить поражение сетчатки.
Методы профилактики
 Хирургическое лечение глаз
Хирургическое лечение глаз
Профилактика заболеваний хориоидеи во многом связана с профилактикой сосудистых заболеваний. Важно соблюдать следующие меры:
- Контроль холестеринового состава крови во избежание развития атеросклероза.
- Контроль функций поджелудочной железы во избежание развития сахарного диабета.
- Регуляция содержания сахара в крови при диабете.
- Лечение сосудистой гипертензии.
Соблюдение гигиенических мероприятий позволит предотвратить некоторые инфекционные и воспалительные поражения собственно сосудистой оболочки. Также важно вовремя лечить системные инфекционные заболевания, поскольку они часто становятся источником патологии хориоидеи.
Таким образом, хориоидея глаза является сосудистой сетью зрительного аппарата. Заболевания хориоидеи также отражаются на состоянии сетчатки.
Видео о строении и функциях сосудистой оболочки глаза (хориоидеи):
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник
