Хориоретинальные нарушения в сосудах что это

Хориоретинальные сосудистые нарушения, что это такое? Такой вопрос, наверняка, возникнет у любого человека, столкнувшегося с подобным термином. Действительно, какое определение имеется у данного явления? Представляет ли оно опасность для жизни человека? Какие прогнозы на лечение данного состояния имеются на сегодняшний день?
1
Определение воспаления
Хориоретинальные сосудистые нарушения – это в большинстве своем процессы воспалительного характера, которые не самым лучшим образом сказываются на самочувствии человека.
Что же представляют собой данные нарушения? Каковы их симптомы и причины?
Отмечается, что зачастую причиной развития патологии может стать любая из нижеприведенных инфекций:
- сифилис;
- туберкулез;
- токсоплазмоз;
- вирус герпеса.
Развиться заболевание может и вследствие проявления у человека клинической картины инфицирования ЛОР-органов или заболеваний полости рта. Развиться данное сосудистое нарушение может и по причине негативного воздействия на человеческий организм токсических веществ. Токсины нередко разрушают кровь человека.
Наряду с этим специалисты отмечают, что причиной помимо инфекционной составляющей и токсинов может явиться и аллергическое проявление, радиационное воздействие, нарушение работы иммунной системы организма или даже получение травмы.
Каким же образом проявляется хориоретинальное сосудистое нарушение? Говоря о клинической картине данного явления, можно в первую очередь отметить, что симптоматика будет напрямую зависеть от локализации воспаленного участка. А она может быть следующей:
- макулярной (центральной);
- перипапиллярной (окружающей зрительный нерв);
- экваториальной;
- периферической.
Если принимать во внимание распространенность заболевания, то можно сказать, что подобное сосудистое нарушение принято подразделять на несколько разновидностей:
- очаговое;
- мультифокальное диссеминированное (несколько очагов);
- диффузное.
Воспалительный процесс, протекающий в острой форме, может продолжаться до трех месяцев. Заболевание, трансформированное в хроническую форму, особенно часто проявляется в рецидивах. Без каких-либо внешних проявлений может протекать периферический хориоретинит, зачастую его обнаружение происходит совершенно случайно в ходе планового осмотра.
Центральное или макулярное нарушение сопровождается такими признаками, как затуманивание и снижение остроты зрения. Пациент может жаловаться на появление вспышек или темных пятен в глазах, при этом могут искажаться формы и размеры объектов. Еще одним симптомом данного проявления может стать, так называемая “куриная слепота”. При этом человек испытывает трудности ориентирования в сумерках.

Независимо от того, на какие нарушения зрения начинает обращать внимание человек, в любом случае необходима консультация специалиста. Ведь только он сможет поставить истинно верный диагноз и назначить эффективный путь лечения.
Что такое кардиомегалия и как лечится это заболевание?
2
Диагностирование патологии
Для того чтобы убедиться в наличии хориоретинальных нарушений, проводится специальная диагностика. В чем же заключается определение заболевания?
Первоначально у больного человека проверяют степень остроты зрения. Хронический хориоретинит, к примеру, сопровождается ее снижением. Следующий способ диагностики заключается в компьютерной периметрии. Она необходима для определения контрастной восприимчивости сетчатки.

Наряду с этим специалисты проводят биомикроскопию для выявления возможных изменений стекловидного тела. Исследование в проходящем свете могут показать различного рода помутнение в стекловидном теле. Нередко применяется и обследование с применением линзы Гольдмана. Так, врачи могут выявить нарушения глазного дна. Классическими признаками изменений в этом случае могут стать проявляющиеся желто-серые очаги, имеющие нечеткие границы, проникающие в область стекловидного тела, кровоизлияние или экссудат, образующийся вдоль сосудов.
Помимо названных выше способов диагностики применяются еще и другие. Например, применение флуоресцентной ангиографии позволяет определить наличие нарушений сосудов глазного дна. С помощью электроретинографии можно определить работоспособность сетчатки глаза. Строение очага воспаления помогает определить использование оптической когерентной томографии сетчатки глаза. Применяется также и ультразвуковое исследование для выявления возможных помутнений сред глаза.
Помимо специальных офтальмологических исследований пациент при подозрении на хориоретинальные сосудистые нарушения проходит еще ряд обследований, в том числе и общий анализ крови, флюорографию, реакцию Манту.

3
Лечебная тактика
Наиболее сложным для лечения считается вариант течения заболевания, возникшего по причине развития ВИЧ-инфекции. Зачастую такое положение может обернуться для человека полной потерей зрения и слепотой. Своевременно принятые меры по лечению должны обязательно основываться на индивидуальном подходе к диагностике и терапии таких пациентов.
В ходе терапевтического воздействия находят применение медикаментозные инъекции, основным действием которых является локализация причины заболевания.
Применимы также и антибиотики с широким спектром действия, но после определения вида возбудителя заболевания начинают применяться антибиотики направленного действия.
Вирусные хориоретиниты предусматривают также и включение в ход терапии интерферонов и противовирусных препаратов. Сифилитическое нарушение лечится с использованием антибиотиков, относящихся к группе антибиотиков-пенициллинов.
Следует отметить, что истинная причина заболевания будет корректировать путь лечения. Так, например, терапия при токсоплазматическом хориоретините будет существенно отличаться от лечения хориоретинита герпесной этиологии.
Источник
Хориоретинальная дистрофия – это инволюционные дистрофические изменения, затрагивающие преимущественно хориокапиллярный слой сосудистой оболочки глаза, пигментный слой сетчатки и расположенную между ними стекловидную пластинку (мембрану Бруха). К симптомам хориоретинальной дистрофии относятся искажение прямых линий, появление в поле зрения слепых пятен, вспышек света, утрата четкости зрения, способности к письму и чтению. Диагноз хориоретинальной дистрофии подтверждают данные офтальмоскопии, проверки остроты зрения, теста Амслера, кампиметрии, лазерной сканирующей томографии, периметрии, электроретинографии, флуоресцентной ангиографии сосудов сетчатки. При хориоретинальной дистрофии проводят медикаментозную, лазерную, фотодинамическую терапию, электро- и магнитостимуляцию, а также витрэктомию, реваскуляризацию и вазореконструкцию области сетчатки.
Общие сведения
В клинической офтальмологии хориоретинальная дистрофия (возрастная макулярная дегенерация) относится к сосудистой патологии глаза и характеризуется постепенными необратимыми изменениями макулярной области сетчатки со значительной потерей центрального зрения обоих глаз у пациентов старше 50 лет. Даже в тяжелых случаях хориоретинальная дистрофия не вызывает полную слепоту, так как периферическое зрение остается в пределах нормы, но полностью утрачивается способность к выполнению четкой зрительной работы (чтению, письму, управлению транспортом).
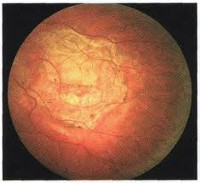
Хориоретинальная дистрофия
Причины
Хориоретинальная дистрофия является многофакторной патологией, механизмы возникновения и развития которой до конца не ясны. Хориоретинальная дистрофия может развиваться как врожденное заболевание с аутосомно-доминантным типом наследования или быть следствием инфекционно-воспалительных, токсических и травматических поражений глаза.
В основе развития хориоретинальной дистрофии могут лежать первичные инволюционные изменения макулярной области сетчатки и мембраны Бруха, атеросклероз и нарушение микроциркуляции в хориокапиллярном слое сосудистой оболочки, повреждающее действие ультрафиолетового излучения и свободных радикалов на пигментный эпителий, нарушение обменных процессов.
В зону риска по хориоретинальной дистрофии попадают лица:
- старше 50 лет, преимущественно женского пола, со светлой пигментацией радужной оболочки глаза;
- с иммунной и эндокринной патологией, артериальной гипертензией;
- злоупотребляющие курением;
- перенесшие хирургическое лечение катаракты.
Классификация
По патогенезу различают следующие формы возрастной хориоретинальной дистрофии: сухую атрофическую (неэкссудативную) и влажную (экссудативную).
- Сухая хориоретинальная дистрофия. Ранняя форма заболевания, встречается в 85-90% случаев, сопровождается атрофией пигментного эпителия и постепенным снижением зрения, причем поражение второго глаза развивается не позднее 5-ти лет после заболевания первого.
- Влажная хориоретинальная дистрофия. В 10% случаев сухая хориоретинальная дистрофия переходит в более тяжелую и быстротекущую экссудативную форму, осложняющуюся отслойкой пигментного и нейроэпителия сетчатки, геморрагиями и рубцовой деформацией.
Симптомы хориоретинальной дистрофии
Сухая форма
Клиническое течение хориоретинальной дистрофии хроническое, медленно прогрессирующее. В начальном периоде неэкссудативной формы хориоретинальной дистрофии жалобы отсутствуют, острота зрения долго остается в пределах нормы. В некоторых случаях может возникнуть искажение прямых линий, формы и размера предметов (метаморфопсия).
Сухая хориоретинальная дистрофия характеризуется скоплениями коллоидного вещества (ретинальными друзами) между мембраной Буха и пигментным эпителием сетчатки, перераспределением пигмента, развитием дефектов и атрофии пигментного эпителия и хориокапиллярного слоя. Вследствие этих изменений в поле зрения появляется ограниченный участок, где зрение сильно ослаблено или полностью отсутствует (центральная скотома). Пациенты с сухой формой хориоретинальной дистрофии могут предъявлять жалобы на двоение предметов, снижение четкости зрения вблизи, наличие слепых пятен в поле зрения.
Влажная форма
В развитии экссудативной формы хориоретинальной дистрофии выделяют несколько стадий.
- На стадии экссудативной отслойки пигментного эпителия могут наблюдаться достаточно высокая острота центрального зрения (0,8-1,0), появление временных невыраженных нарушений рефракции: дальнозоркости или астигматизма, признаков метаморфопсии, относительно положительной скотомы (полупрозрачного пятна в поле зрения глаза), фотопсии. Выявляется небольшая приподнятость сетчатки в виде купола в макулярной области (зона отслойки), имеющая четкие границы, друзы становятся менее различимыми. На этой стадии процесс может стабилизироваться, возможно самостоятельное прилегание отслойки.
- На стадии экссудативной отслойки нейроэпителия жалобы, в основном, остаются прежними, острота зрения снижается в большей степени, отмечается нечеткость границ отслойки и отечность приподнятой зоны сетчатки.
- Для стадии неоваскуляризации характерно резкое снижение остроты зрения (до 0,1 и ниже) с утратой способности к письму и чтению. Экссудативно-геморрагическая отслойка пигментного и нейроэпителия проявляется образованием большого бело-розового или серо-коричневого четко отграниченного очага со скоплениями пигмента, новообразованными сосудами, кистовидно измененной сетчаткой, выступающей в стекловидное тело. При разрыве новообразованных сосудов отмечаются субпигментные или субретинальные кровоизлияния, в редких случаях – развитие гемофтальма. Зрение держится на низком уровне.
- Рубцовая стадия хориоретинальной дистрофии протекает с образованием фиброзной ткани и формированием рубца.
Диагностика
В диагностике хориоретинальной дистрофии имеет значение наличие характерных проявлений заболевания (различных видов метаморфопсий, положительной скотомы, фотопсии). Проводится комплексное офтальмологическое обследование:
- Первичная диагностика: проверка остроты зрения, офтальмоскопия, тест Амслера на искажение зрения, кампиметрия (исследования центрального поля зрения).
- Основная диагностика. Наиболее информативными диагностическими методами при хориоретинальной дистрофии являются оптическая когерентная и лазерная сканирующая томография сетчатки, компьютерная периметрия, электроретинография, флуоресцентная ангиография сосудов сетчатки, позволяющие выявить самые ранние признаки поражения.
- Дополнительная диагностика. Могут применяться тесты для проверки цветоощущения, контрастности зрения, размеров центрального и периферического зрительных полей.
Необходимо проведение дифференциального диагноза хориоретинальной дистрофии с меланосаркомой хориоидеи.
Лечение хориоретинальной дистрофии
В лечении хориоретинальной дистрофии используют медикаментозные, лазерные, хирургические методы, электроокулостимуляцию и магнитостимуляцию, что позволяет стабилизировать и частично компенсировать состояние, т. к. полное восстановление нормального зрения невозможно.
Лечение сухой формы
Медикаментозная терапия при неэкссудативной форме хориоретинальной дистрофии включает в себя внутривенное, парабульбарное введение дезагрегантов и антикоагулянтов прямого и непрямого действия, ангиопротекторов, сосудорасширяющих препаратов, антиоксидантов, гормонов, ферментов, витаминов. Выполняется лазерстимуляция сетчатки низкоинтенсивным излучением полупроводникового лазера расфокусированным красным пятном.
Лечение влажной формы
При экссудативной форме хориоретинальной дистрофии показана местная и общая дегидратационная терапия и секторальная лазерная коагуляция сетчатки с целью разрушения субретинальной неоваскулярной мембраны, ликвидации отека макулярной области, что позволяет предупредить дальнейшее распространение дистрофического процесса. Перспективными методиками лечения экссудативной хориоретинальной дистрофии также являются фотодинамическая терапия, транспупиллярная термотерапия сетчатки.
Хирургическое лечение
Хирургическим лечением хориоретинальной дистрофии является витрэктомия (при неэкссудативной форме с целью удаления субретинальных неоваскулярных мембран), реваскуляризация хориоидеи и вазореконструктивные операции (при неэкссудативной форме для улучшения кровоснабжения сетчатки). Показатель остроты зрения, благоприятный для лечения составляет от 0,2 и выше.
Прогноз и профилактика
Прогноз в отношении зрения при хориоретинальной дистрофии в целом неблагоприятный. Профилактика заключается в минимизации факторов риска, своевременном лечении офтальмологических заболеваний.
Источник
Содержание:
- Что такое хориоретинальная дистрофия?
- Причины хориоретинальной дистрофии
- Симптомы хориоретинальной дистрофии
- Диагностика хориоретинальной дистрофии
- Лечение хориоретинальной дистрофии
Что такое хориоретинальная дистрофия?
Хориоретинальная дистрофия (ЦХРД) – это дистрофия центральной части сетчатки глаза. Синонимы: центральная дисциформная дистрофия, сенильная макулодистрофия. Это возрастная патология, которая встречается в возрасте 50-60 лет и чаще наблюдается у женщин.
При возрастной дегенерации сетчатки происходят постепенные необратимые изменения в макулярной (центральной) зоне сетчатки, последствием которых является значительная потеря центрального зрения. Ткань сетчатки замещается фиброзной тканью с формированием рубцов. Обычно этот процесс развивается параллельно на обоих глазах, но в некоторых случаях может происходить с опережением на одном глазу.
Даже в тяжелых случаях ЦХРД не приводит к полной слепоте, поскольку периферическое зрение сохраняется в пределах нормы. Однако при этом полностью теряется способность к выполнению работ, требующих четкого зрения (чтение, письмо, управление транспортными средствами и т. д.).
Частота заболевания увеличивается с возрастом: в возрасте 51–64 лет она составляет 1,6% от общей численности населения, в возрасте 65–74 лет – 11%, старше 75 лет – 28%.
Заболевание имеет хроническое, медленно прогрессирующее течение. Следует дифференцировать его от отслойки сетчатки – это разные патологии.
Причины хориоретинальной дистрофии

Причины и этиология ЦХРД полностью не выяснены.
Перечень факторов, повышающих вероятность её развития, включает:
Наследственную предрасположенность;
Ослабление иммунной системы;
Нарушения кровообращения в сосудистой системе глаз;
Эндокринные патологии (сахарный диабет);
Миопию (близорукость) средней и высокой степени;
Проблемы с сердечно-сосудистой системой (гипертоническая болезнь, атеросклероз);
Избыточное воздействие на глаза ультрафиолетового излучения;
Инфекционные, токсические или травматические поражения глаз;
Нерациональное питание;
Наличие вредных привычек.
Хориоретинальная дистрофия развивается под влиянием совокупности факторов. Она может быть, как врожденным заболеванием с аутосомно-доминантным типом передачи, так и последствием инфекционно-воспалительного процесса.
К дополнительным факторам риска относят:
Женский пол;
Светлую пигментацию кожи и радужной оболочки глаз;
Злоупотребление курением;
Оперативное лечение катаракты в анамнезе.
Симптомы хориоретинальной дистрофии

Различают две формы ЦХРД: неэкссудативную (сухую, атрофическую) и экссудативную (влажную).
Сухая неэкссудативная дистрофия представляет собой раннюю форму заболевания и встречается в 85-90% случаев. Характеризуется нарушениями обмена веществ между сосудами и сетчаткой глаза. Между базальным слоем, образованным сосудистой и сетчатой оболочками, и пигментным эпителием сетчатки накапливаются коллоидные вещества (продукты распада), происходит перераспределение пигмента и атрофия пигментного эпителия.
Болезнь начинается бессимптомно и прогрессирует медленно. Острота зрения долгое время остается нормальной, но может отмечаться искривление прямых линий, раздвоенность, искажение форм и размеров предметов. Постепенно появляется расплывчатость изображения при взгляде прямо (как через слой воды), острота зрения начинает снижаться. Этот процесс может стабилизироваться на каком-то этапе, но может и привести к полной потере центрального зрения.
На втором глазу заболевание начинает развиваться не позже, чем через пять лет после поражения первого. В 10% случаев сухая дистрофия переходит в более тяжелую влажную форму. При этом происходит проникновение жидкости (крови) через стенки новообразованных сосудов и её скопление под сетчаткой.
Экссудативная дистрофия имеет четыре стадии развития:
Отслойка пигментного эпителия. Острота зрения сохраняется, возможны слабые проявления дальнозоркости или астигматизма, появление тумана или мутных пятен перед глазами. Процесс может иметь обратное развитие (прилегание мест отслойки).
Отслойка нейроэпителия. К вышеуказанным симптомам добавляется значительное снижение зрения, вплоть до утраты возможности читать и писать. Отмечаются нечеткость границ и отек зоны отслойки, патологическое разрастание сосудов.
Геморрагическая отслойка пигментного и нейроэпителия. Зрение остается низким. Образуется большой розово-коричневый очаг скопления пигмента с четкими границами. Кистовидно измененная сетчатка выступает в стекловидное тело. При разрывах новообразованных сосудов происходят кровоизлияния.
Рубцовая стадия. На месте поражения образуется фиброзная ткань и формируется рубец.
Диагностика хориоретинальной дистрофии
Диагноз устанавливается на основе опроса пациента, проверки остроты зрения, офтальмоскопии, проведении кампиметрии и теста Амслера (исследований центрального зрительного поля).
Из инструментальных методов диагностики применяются:
Компьютерная периметрия;
Лазерная сканирующая томография сетчатки;
Электроретинография;
Флуоресцентная ангиография глазного дна.
Лечение хориоретинальной дистрофии

Выбор тактики лечения зависит от формы и стадии процесса. Основная цель – его стабилизация и компенсация. Методы лечения: медикаментозный, лазерный, хирургический.
При неэкссудативной форме назначаются внутривенные инъекции дезагрегантов, антикоагулянтов и ангиопротекторов, сосудорасширяющие препараты («Кавинтон»), антиоксиданты («Эмоксипин»), витаминотерапия. Лечение должно быть непрерывным и проходить курсами 2 раза в год (осенью и весной).
При экссудативной форме проводится общее и местное лечение, возможна лазерная коагуляция (прижигание) сетчатки с целью ликвидации отека и разрушения неоваскулярной (образованной из патологических сосудов) мембраны. Это позволяет приостановить дальнейшее развитие дистрофического процесса.
Оперативное лечение применяется для улучшения кровоснабжения задней части глаза. Это может быть витрэктомия (удаление части стекловидного тела), вазореконструкция, реваскуляризация (восстановление нормальной сети микрососудов).
Прогноз в целом неблагоприятный, так как восстановить зрение невозможно. Но даже при полной потере центрального зрения остается периферическое, достаточное для самообслуживания в быту и ориентирования в пространстве.
Автор статьи: Дегтярева Марина Витальевна, врач-офтальмолог, окулист
Источник
