Ишемическая атака сосудов головного
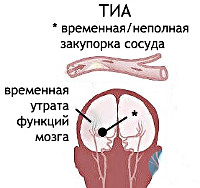
Транзиторная ишемическая атака — временное острое расстройство церебрального кровообращения, сопровождающееся появлением неврологической симптоматики, которая полностью регрессирует не позднее чем через 24 ч. Клиника варьирует в зависимости от сосудистого бассейна, в котором возникло снижение кровотока. Диагностика осуществляется с учетом анамнеза, неврологического исследования, лабораторных данных, результатов УЗДГ, дуплексного сканирования, КТ, МРТ, ПЭТ головного мозга. Лечение включает дезагрегантную, сосудистую, нейрометаболическую, симптоматическую терапию. Проводятся операции, направленные на профилактику повторных атак и инсульта.
Общие сведения
Транзиторная ишемическая атака (ТИА) — отдельный вид ОНМК, занимающий в его структуре около 15%. Наряду с гипертензивным церебральным кризом входит в понятие ПНМК — преходящее нарушение мозгового кровообращения. Наиболее часто встречается в пожилом возрасте. В возрастной группе от 65 до 70 лет среди заболевших доминируют мужчины, а в группе от 75 до 80 лет — женщины.
Главным отличием ТИА от ишемического инсульта является краткосрочность расстройств церебрального кровотока и полная обратимость возникших симптомов. Однако транзиторная ишемическая атака значительно повышает вероятность церебрального инсульта. Последний отмечается примерно у трети пациентов, перенесших ТИА, причем 20% таких случаев приходятся на 1-й месяц после ТИА, 42% – на 1-й год. Риск возникновения церебрального инсульта прямо коррелирует с возрастом и частотой ТИА.

Транзиторная ишемическая атака
Причины ТИА
В половине случаев транзиторная ишемическая атака обусловлена атеросклерозом. Системный атеросклероз охватывает, в том числе и церебральные сосуды, как внутримозговые, так и экстрацеребральные (сонные и позвоночные артерии). Образующиеся атеросклеротические бляшки зачастую являются причиной окклюзии сонных артерий, нарушения кровотока в позвоночных и внутримозговых артериях. С другой стороны, они выступают источником тромбов и эмболов, которые разносятся дальше по кровотоку и обуславливают окклюзию более мелких церебральных сосудов. Причиной около четверти ТИА является артериальная гипертензия. При длительном течении она приводит к формированию гипертонической микроангиопатии. В ряде случаев ТИА развивается как осложнение церебрального гипертонического криза. Атеросклероз сосудов головного мозга и гипертензия играют роль взаимоусугубляющих факторов.
Примерно в 20% случаев транзиторная ишемическая атака является следствием кардиогенной тромбоэмболии. Причинами последней может выступать различная кардиальная патология: аритмии (фибрилляция предсердий, мерцательная аритмия), инфаркт миокарда, кардиомиопатии, инфекционный эндокардит, ревматизм, приобретенные пороки сердца (кальцифицирующий митральный стеноз, аортальный стеноз). Врожденные пороки сердца (ДМПП, ДМЖП, коарктация аорты и пр.) бывают причиной ТИА у детей.
Другие этиофакторы обуславливают оставшиеся 5% случаев ТИА. Как правило, они действуют у лиц молодого возраста. К таким факторам относят: воспалительные ангиопатии (болезнь Такаясу, болезнь Бехчета, антифосфолипидный синдром, болезнь Хортона), врожденные аномалии сосудов, расслоение стенки артерий (травматические и спонтанное), синдром Мойя-Мойя, гематологические расстройства, сахарный диабет, мигрень, прием оральных контрацептивов. Способствовать формированию условий для возникновения ТИА могут курение, алкоголизм, ожирение, гиподинамия.
Патогенез
В развитии ишемии церебральных тканей различают 4 этапа. На первом этапе происходит ауторегуляция — компенсаторное расширение церебральных сосудов в ответ на снижение перфузионного давления мозгового кровотока, сопровождается увеличением объема крови, заполняющей сосуды мозга. Второй этап — олигемия — дальнейшее падение перфузионного давления не может быть компенсировано ауторегуляторным механизмом и приводит к уменьшению церебрального кровотока, но при этом уровень кислородного обмена еще не страдает. Третий этап — ишемическая полутень — возникает при продолжающемся снижении перфузионного давления и характеризуется снижением кислородного обмена, приводящем к гипоксии и нарушению функции церебральных нейронов. Это обратимая ишемия.
Если на стадии ишемической полутени не происходит улучшения кровоснабжения ишемизированных тканей, что чаще всего реализуется за счет коллатерального кровообращения, то гипоксия усугубляется, нарастают дисметаболические изменения в нейронах и ишемия переходит в четвертую необратимую стадию — развивается ишемический инсульт. Транзиторная ишемическая атака характеризуется первыми тремя стадиями и последующим восстановлением кровоснабжения ишемизированной зоны. Поэтому сопутствующие ей неврологические проявления имеют краткосрочный преходящий характер.
Классификация
Согласно МКБ-10 транзиторная ишемическая атака классифицируется следующим образом:
- ТИА в вертебро-базилярном бассейне (ВББ)
- ТИА в каротидном бассейне
- Множественные и двусторонние ТИА
- Синдром преходящей слепоты
- ТГА – транзиторная глобальная амнезия
- прочие ТИА, неуточненная ТИА.
Следует отметить, что некоторые специалисты в области неврологии относят ТГА к мигренозным пароксизмам, а другие — к проявлениям эпилепсии.
По частоте транзиторная ишемическая атака бывает редкая (не чаще 2 раз в год), средней частоты (в пределах от 3 до 6 раз в год) и частая (ежемесячно и чаще). В зависимости от клинической тяжести выделяют легкую ТИА продолжительностью до 10 мин., ТИА средней тяжести длительностью до нескольких часов и тяжелую ТИА, продолжающуюся 12-24 ч.
Симптомы ТИА
Поскольку основу клиники ТИА составляют временно возникающие неврологические симптомы, то зачастую на момент консультации пациента неврологом все имевшие место проявления уже отсутствуют. Проявления ТИА устанавливаются ретроспективно путем опроса пациента. Транзиторная ишемическая атака может проявляться различными, как общемозговыми, так и очаговыми симптомами. Клиническая картина зависит от локализации нарушений церебрального кровотока.
- ТИА в вертебро-базилярном бассейне сопровождается преходящей вестибулярной атаксией и мозжечковым синдромом. Пациенты отмечают шаткость ходьбы, неустойчивость, головокружение, нечеткость речи (дизартрия), диплопию и другие нарушения зрения, симметричные или односторонние двигательные и сенсорные нарушения.
- ТИА в каротидном бассейне характеризуется внезапным снижением зрения или полной слепотой одного глаза, нарушением двигательной и чувствительной функции одной или обеих конечностей противоположной стороны. В указанных конечностях возможно возникновение судорог.
- Синдром преходящей слепоты возникает при ТИА в зоне кровоснабжения артерии сетчатки, цилиарной или глазничной артерии. Типична краткосрочная (обычно на несколько секунд) потеря зрения чаще на один глаз. Сами пациенты описывают подобную ТИА, как спонтанное возникновение «заслонки» или «шторы», надвинутой на глаз снизу или сверху. Иногда утрата зрения касается только верхней или нижней половины зрительного поля. Как правило, данный вид ТИА имеет тенденцию к стереотипному повторению. Однако может отмечаться варьирование зоны зрительных расстройств. В ряде случаев преходящая слепота сочетается с гемипарезом и гемигипестезией коллатеральных конечностей, что свидетельствует о ТИА в каротидном бассейне.
- Транзиторная глобальная амнезия — внезапная утрата краткосрочной памяти при сохранении воспоминаний о прошлом. Сопровождается растерянностью, склонностью повторять уже заданные вопросы, неполной ориентацией в обстановке. Зачастую ТГА возникает при воздействии таких факторов, как боль и психоэмоциональное перенапряжение. Длительность эпизода амнезии варьирует от 20-30 минут до нескольких часов, после чего отмечается 100% восстановление памяти. Пароксизмы ТГА повторяются не чаще 1 раза в несколько лет.
Диагностика
Транзиторная ишемическая атака диагностируется после тщательного изучения анамнестических данных (в т. ч. семейного и гинекологического анамнеза), неврологического осмотра и дополнительных обследований. К последним относятся: биохимический анализ крови с обязательным определением уровня глюкозы и холестерина, коагулограмма, ЭКГ, дуплексное сканирование или УЗДГ сосудов, КТ или МРТ.
ЭКГ при необходимости дополняется ЭхоКГ с последующей консультацией кардиолога. Дуплексное сканирование и УЗДГ экстракраниальных сосудов более информативны в диагностике выраженных окклюзий позвоночных и каротидных артерий. При необходимости диагностирования умеренных окклюзий и определения степени стеноза проводится церебральная ангиография, а лучше — МРТ сосудов головного мозга.
КТ головного мозга на первом диагностическом этапе позволяет исключить другую церебральную патологию (субдуральную гематому, внутримозговую опухоль, АВМ или аневризму церебральных сосудов); провести раннее выявление ишемического инсульта, который диагностируется примерно в 20% первоначально предполагаемой ТИА в каротидном бассейне. Наибольшей чувствительностью в визуализации очагов ишемического поражения мозговых структур обладает МРТ головного мозга. Зоны ишемии определяются в четверти случаев ТИА, наиболее часто после повторных ишемических атак.
ПЭТ головного мозга позволяет одновременно получить данные и о метаболизме, и о церебральной гемодинамике, что дает возможность определить стадию ишемии, выявить признаки восстановления кровотока. В некоторых случаях дополнительно назначают исследование вызванных потенциалов (ВП). Так, зрительные ВП исследуют при синдроме преходящей слепоты, соматосенсорные ВП — при транзиторном парезе.
Лечение транзиторных ишемических атак
Терапия ТИА имеет целью купирование ишемического процесса и скорейшее восстановление нормального кровоснабжения и метаболизма ишемизированного церебрального участка. Зачастую проводится в амбулаторных условиях, хотя учитывая риск развития инсульта в первый месяц после ТИА, ряд специалистов считают оправданной госпитализацию пациентов.
Первоочередной задачей фармакологической терапии является восстановление кровотока. Целесообразность применения с этой целью прямых антикоагулянтов (надропарина кальция, гепарина) дискутируется в виду риска геморрагических осложнений. Предпочтение отдают антиагрегантной терапии тиклопидином, ацетилсалициловой кислотой, дипиридамолом или клопидогрелом. Транзиторная ишемическая атака эмболического генеза является показанием для непрямых антикоагулянтов: аценокумарола, этилбискумацетата, фениндиона. Для улучшения реалогии крови применяется гемодилюция — капельное введение 10% р-ра глюкозы, декстрана, солевых комбинированных растворов. Важнейшим моментом является нормализация АД при наличии гипертензии. С этой целью назначаются различные гипотензивные средства (нифедипин, эналаприл, атенолол, каптоприл, мочегонные). В схему лечения ТИА включают также фармпрепараты, улучшающие церебральный кровоток: ницерголин, винпоцетин, циннаризин.
Вторая задача терапии ТИА — предупреждение гибели нейронов вследствие метаболических нарушений. Она решается при помощи нейрометаболической терапии. Применяются различные нейропротекторы и метаболиты: диавитол, пиритинол, пирацетам, метилэтилпиридинол, этилметилгидроксипиридин, карнитин, семакс. Третий компонент лечения ТИА — симптоматическая терапия. При рвоте назначается тиэтилперазин или метоклопрамид, при интенсивной головной боли — метамизол натрия, диклофенак, при угрозе отека мозга — глицерин, маннитол, фуросемид.
Физиотерапевтическое воздействие при ТИА включает оксигенобаротерапию, электросон, электрофорез, ДДТ, СМТ, микроволновую терапию, циркулярный душ, массаж, лечебные ванны (хвойные, радоновые, жемчужные).
Профилактика
Мероприятия направлены как на предупреждение повторной ТИА, так и на уменьшение риска возникновения инсульта. К ним относится коррекция существующих у пациента факторов риска ТИА: отказ от курения и злоупотребления алкоголем, нормализация и контроль цифр АД, соблюдение диеты с низким содержанием жиров, отказ от оральных контрацептивов, терапия сердечных заболеваний (аритмии, клапанных пороков, ИБС). Профилактическое лечение предусматривает длительный (более года) прием антиагрегантов, по показаниям — прием гиполипидемического препарата (ловастатина, симвастатина, правастатина).
К профилактике также относятся хирургические вмешательства, направленные на ликвидацию патологии церебральных сосудов. При наличии показаний осуществляется каротидная эндартерэктомия, экстра-интракраниальное микрошунтирование, стентирование или протезирование каротидных и позвоночных артерий.
Источник
Транзиторная (временная) ишемическая атака – краткосрочное острое состояние, спровоцированное нарушением кровообращения в мозговых тканях. Патология развивается по ишемическому типу – в структуре мозга образуется локальный очаг затруднения или полного отсутствия кровотока. Обычно сбои в работе системы кровоснабжения связаны с блокировкой кровотока, вызванной сужением или обтурацией (закупоркой) сосудистого просвета. Транзиторные атаки называют микроинсультами. В отличие от инсульта, транзиторная ишемия не приводит к необратимым деструктивным изменениям в ткани мозга – инфаркту, атрофии, некрозу.
Общая информация о патологии
Чтобы разобраться, что собой представляет ишемическая атака, протекающая в головном мозге, важно понять, чем такая патология отличается от инсульта. Продолжительность приступа в большинстве случаев не превышает 60 минут, обычно составляет 10-15 минут. Первый приступ может возникать в возрасте около 40 лет (инсульт обычно в старшем возрасте – после 60 лет).
Характерная особенность – рецидивы до нескольких раз в год. Пациенты не всегда придают значение скоротечным приступам, несмотря на выраженные симптомы, что затрудняет раннюю диагностику и лечение. Статистика показывает, у людей, которые повергаются транзиторным (временным) ишемическим атакам, иначе именуемым ТИА, существенно повышается риск возникновения инсульта.
Классификация
ТИА с клинической картиной поражения сосудов в зоне вертебро-базилярного бассейна составляют около 70% диагностированных приступов. С учетом продолжительности приступа различают легкую, средней тяжести и тяжелую форму. В первом случае ишемическая атака длится до 10 минут, во втором – до нескольких часов с устранением симптомов после приступа, в третьем – несколько часов с сохранением остаточных симптомов после завершения приступа. Диагноз ТИА ставят, если длительность приступа не превышает 24 часа, а неврологические и вегетативные расстройства носят обратимый характер.
Причины развития ТИА
Причины возникновения транзиторного ишемического приступа часто связаны с атеросклерозом, вазоконстрикцией (сужением) и компрессией сосудов, составляющих кровеносную систему головного мозга. Обычно нарушения возникают на фоне остеохондроза в шейном отделе позвоночного столба. В большинстве случаев в ходе диагностики выявляются поражения элементов кровеносной системы, расположенных в зоне пролегания вертебральной и сонной артерий. Провоцирующие факторы:
- Артериальная гипертензия.
- Сахарный диабет.
- Возраст старше 60 лет.
- Ожирение, нарушение липидного метаболизма.
- Малая двигательная активность, вредные привычки (курение, злоупотребление спиртосодержащими напитками).
- Болезни сердечно-сосудистой системы (инфаркт миокарда в острой фазе течения, аневризмы магистральных сосудов, стеноз митрального клапана, отягощенный мерцательной аритмией, кардиомиопатия, эндокардит бактериальной этиологии).
Тромбы препятствуют движению кровотока. Диагноз тромбоз нередко провоцирует развитие патологии. Еще одна вероятная причина нарушений – очаговое кровоизлияние в тканях мозгового вещества. ТИА – это такое нарушение, которое предвещает серьезные сбои в работе всего организма, что со временем может привести к инвалидности, социальной дезадаптации, ухудшению качества жизни, летальному исходу.
Симптоматика, характерная для ишемической атаки
Симптомы, указывающие на ишемическую атаку, поразившую головной мозг, несущественно различаются в зависимости от локализации участка, где нарушился кровоток. Общие неврологические признаки расстройства включают резкую головную боль, сильное головокружение, кратковременную потерю сознания. Признаки транзиторной острой ишемической атаки, затронувшей мозговые структуры каротидного бассейна:
- Зрительная дисфункция.
- Утрата речи частично или полностью.
- Гемипарез – неполный паралич, затронувший одну сторону тела.
- Гипестезия – онемение, утрата чувствительности.
- Парестезия – расстройство чувствительности, выражающееся в покалывании, жжении, «мурашках».
Возможно развитие моторной дисфункции. Если очаговое нарушение кровотока локализуется в бассейне левой средней мозговой артерии (ЛСМА), у больных часто (около 84% случаев) наблюдается парез лицевого нерва. Транзиторная (преходящая) ишемическая атака с локализацией в вертебро-базилярном бассейне проявляется симптомами:
- Вегетативные расстройства (усиленное потоотделение, нарушение сердечного ритма, затрудненное дыхание, гиперемия – покраснение кожных покровов).
- Боль в области затылочной части головы.
- Тошнота, неудержимые приступы рвоты.
- Нарушение зрительной функции, в том числе фотопсия – появление в поле зрения посторонних предметов (точек, фигур, пятен), чаще двигающихся, гемианопсия – слепота в половине зрительного обзора, диплопия – раздвоение предметов перед глазами.
- Нистагм (непроизвольные частые колебательные движения глаз).
- Неврологические синдромы, в том числе синдромы поражения черепных нервов (расстройство моторной функции и кожной чувствительности), Унтерхарншайдта (патология позвоночной артерии) и Валенберга-Захарченко (поражение тройничного и блуждающего нервов).
Пациент временно теряет ориентацию в пространстве. Наблюдается кратковременная амнезия – утрата памяти. Может появиться дисфагия – болезненные ощущения при глотании. При первых признаках нарушений во избежание осложнений больному нужно оказать первую помощь.
Способы диагностики
В ходе диагностики дифференцируют приступ от инфаркта мозга или ишемического инсульта. Врач обращает внимание на длительность, интенсивность и характер неврологических синдромов. Комплексное обследование проводят врачи узкой специализации – невролог, кардиолог, ангиолог, офтальмолог. Инструментальная диагностика после приступа выполняется методами:
- КТ и МРТ.
- Ангиография сосудов, пролегающих в головном мозге.
- Электрокардиография.
- Мониторинг показателей артериального давления.
Анализ крови показывает уровень глюкозы и холестерина, концентрацию лейкоцитов и тромбоцитов, СОЭ. Комплексное обследование проводится с целью выяснения первичных причин сбоев в работе кровеносной и центральной нервной системы.
Первая помощь и лечение
Чтобы избежать негативных последствий, при первых симптомах ишемической атаки, поразившей ткани головного мозга, пациенту оказывают неотложную медицинскую помощь. Порядок действий:
- Вызвать бригаду врачей в случае, если человек потерял сознание.
- Положить подушку под голову больного.
- Повернуть голову в боковое положение, чтобы во время рвоты обеспечить свободный отток рвотной массы.
- Ослабить галстук и ремень, расстегнуть пуговицы на одежде, предотвратить сдавливание частей тела.
Лечение пациентов, перенесших транзиторную (кратковременную) ишемическую атаку с обратимым поражением головного мозга, осуществляется при помощи медикаментозных средств:
- Антиагреганты. Разжижают кровь, улучшают реологические свойства физиологической жидкости.
- Сосудорасширяющие препараты. Устраняют спазмы гладкой мускулатуры сосудистой стенки, регулируют тонус стенок.
- Тромболитики. Препятствуют образованию кровяных сгустков, разрушают тромбы.
- Статины. Нормализуют липидный обмен и понижают концентрацию холестерина в крови.
Параллельно назначают препараты, нормализующие кровяное давление, если в анамнезе значится артериальная гипертензия. Если приступы ТИА повторяются регулярно и характеризуются увеличением длительности, показано оперативное лечение. В ходе операции удаляют поврежденный фрагмент сосуда, устанавливают стент для расширения сосудистого просвета, делают ангиопластику (увеличение просвета между сосудистыми стенками при помощи специального катетера).
В комплексной программе терапии назначают водные процедуры – радоновые, скипидарные, контрастные, вихревые, солевые ванны, циркулярный душ, гидромассаж. Эффективны комплексы лечебной гимнастики, процедуры физиотерапии – электрофорез, синусоидальная и импульсная магнитотерапия, микроволновая терапия, лазеротерапия, транскраниальная микрополяризация, дарсонвализация.
Лечение транзиторных (кратковременных) ишемических атак в домашних условиях предполагает применение народных средств, которые способствуют улучшению общего кровотока. Полезны физические упражнения, стимулирующие мозговое кровоснабжение, классический массаж в области затылка и воротниковой зоны, точечный массаж, водные и закаливающие процедуры.
Последствия ТИА
Прогноз при ТИА благоприятный. Обычно кратковременные сбои не угрожают жизни. Повторные приступы свидетельствуют о наличии провоцирующих факторов и указывают на высокую вероятность возникновения инсульта. Статистика показывает, ишемический инсульт диагностируют у трети пациентов, перенесших острый приступ нарушения кровообращения.
Подобные последствия транзиторной (преходящей) ишемической атаки, протекающей в головном мозге, наблюдаются в течение 1 месяца после приступа у 20% больных. В течение 1 года после приступа инсульт диагностируют у 42% пациентов. Возраст человека и частота приступов – решающие факторы, определяющие скорость наступления необратимых деструктивных изменений в мозговых структурах.
Профилактика
Для профилактики патологии врачи рекомендуют вести здоровый образ жизни, исключить провоцирующие факторы. К факторам риска относят употребление соленой, жирной пищи, малую физическую активность, лишний вес, привычки, влекущие вред для сосудов и здоровья в целом – курение, злоупотребление алкогольными напитками.
Ишемические атаки – первые признаки серьезных нарушений в работе системы кровотока и всего организма. Более 30% людей, перенесших приступ, впоследствии сталкиваются с диагнозами инфаркт мозга, инсульт. На начальных стадиях развития патология поддается терапии. По результатам диагностики врач определит причину нарушений и назначит курс лечения.
Просмотров: 1 137
Источник
