Исследование сосудов пропедевтика внутренних болезней

При осмотре выявляют
наличие (или отсутствие) следующих
симптомов:1) пульсации сонных артерий
(пульсации в области передней поверхности
шеи, у внутреннего края
грудино-ключично-сосцевидных мышц); 2)
набухания шейных вен (положение
исследуемого – стоя, сидя, лежа); 3)
пульсации набухших шейных вен (совпадение
или несовпадение ее с пульсом сонных
артерий); 4) капиллярного пульса Квинке
(если бледность ногтевого ложа ритмически
сменяется розовой его окраской, то
симптом считается положительным; если
же при надавливании на ногтевое ложе
оно бледнеет, а при ослаблении давления
быстро и равномерно розовеет, то симптом
считается отрицательным); 5) наличие
видимого рисунка подкожных вен на нижних
конечностях.
Пальпация
Этим методом
исследуют периферические артерии,
доступные пальпации (сонные, височные,
плечевые, локтевые, лучевые, бедренные,
подколенные, задние берцовые, тыльные
артерии стопы). При пальпации артерий
обращают внимание на локальное расширение,
сужение или уплотнение сосудов,
определяются свойства пульса. Обычно
пульс исследуют в дистальной части
лучевой артерии и при этом определяют:
I. свойства стенки
артерии (эластичность, однородность);
II. собственно
свойства пульса: 1) синхронность и
одинаковость на обеих лучевых артериях,
2) ритм, 3) частоту в 1 минуту, 4) напряжение,
5) наполнение, 6) величину, 7) форму, 8)
равномерность, 9) наличие дефицита
пульса.
I. Определение
свойств стенки лучевой артерии.
СомкнувII-IV пальцы и
установив их кончики над проекцией
артерии, врач сильно нажимает ими на
артерию, выдавливая из нее кровь, и
скользит по ней поперечно, а затем
продольно. При скольжении по артерии
определяются эластичность стенки и ее
однородность.
II. Собственно свойства пульса.
1. Определение
синхронности и одинаковости пульса на
лучевых артериях: врач охватывает
левой рукой левую руку больного выше
лучезапястного сустава, а левой рукой
– правую руку, так чтобы кончикиII-IVпальцев обследующего были расположены
на передней поверхности лучевой кости
обследуемого между наружным ее краем
и сухожилиями сгибателей кисти, а большой
палец и ладонь располагаются на тыльной
стороне предплечья. При этом надо
стремиться к тому, чтобы положение рук
было удобным как для врача, так и для
больного. Сосредоточив внимание на
ощущениях в кончиках пальцев, врач
устанавливает их в положение, в котором
обнаруживается пульс, и определяет
синхронность возникновения пульсовых
волн на обеих артериях (т. е. одновременность
возникновения пульсовых волн на левой
и правой руке) и их одинаковость.
У здорового человека
пульс на обеих лучевых артериях синхронный
и одинаковый. У больных с резко выраженным
стенозом левого атроивентикулярного
отверстия из-за расширения левого
предсердия и сдавления левой подключичной
артерии пульсовая волна на левой лучевой
артерии (при сравнении с правой) бывает
меньшей величины и запаздывает. При
синдроме Такаясу (облитерирующий
артериит ветвей дуги аорты) пульс на
одной из артерий может вообще отсутствовать.
Неодинаковый и несинхронный пульс
называется pulsusdifferens.
Если пульс синхронный
и одинаковый, остальные свойства пульса
определяют, пальпируя одну руку.
2. Ритм пульса:
определяют, возникают ли пульсовые
волны через равные (ритмичный пульс)
или через неравные интервалы времени
(аритмичный пульс). Появление отдельных
пульсовых волн, меньших по величине,
возникающих раньше обычного времени,
вслед за которыми имеется более длительная
(компенсаторная) пауза, свидетельствует
об экстрасистолии. При мерцательной
аритмии пульсовые волны возникают через
неравные промежутки времени и
ограничивается по величине.
3. Частота пульса:
если пульс ритмичный, пульс считают в
течение 20 или 30 секунд. Затем определяет
частоту пульса в 1 мин, умножив полученную
величину соответственно на 3 или 2. Если
пульс неритмичный, его считывают в
течение, как минимум, одной минуты.
4. Напряжение
пульса: рука врача устанавливается
в типичное положение. Проксимально
расположенным пальцем постепенно
придавливают артерию к лучевой кости.
Пальцем, расположенным дистально,
улавливаем момент прекращения пульсации
артерии. О напряжении пульса судят по
тому минимальному усилию, которое
пришлось приложить, чтобы проксимально
расположенным пальцем полностью
передавить артерию. При этом пальцем,
расположенным дистально, необходимо
уловить момент прекращения пульсации.
Напряжение пульса зависит от систолического
артериального давления – чем оно выше,
тем пульс напряженней. При высоком
систолическом артериальном давлении
пульс твердый, при низком давлении —
мягкий. Напряжение пульса зависит также
от эластических свойств стенки артерии.
При уплотнении стенки артерии пульс
будет твердым.
5. Наполнение
пульса: исследующий устанавливает
руку в типичное для исследования пульса
положение. На первом этапе пальцем,
расположенным на руке обследуемого
проксимально, полностью передавливаем
артерию до прекращения пульсации. Момент
прекращения пульсации улавливаем
пальцем, расположенным дистально. На
втором этапе приподнимаем палец до
уровня, когда подушечка пальпирующего
пальца будет едва ощущать пульсацию. О
наполнении судят по тому расстоянию,
на которое нужно приподнять передавливающий
палец для восстановления исходной
амплитуды пульсовой волны. Это
соответствует полному расправлению
артерии. Наполнение пульса, таким
образом, определяется диаметром артерии
в момент пульсовой волны. Оно зависит
от ударного объема сердца. При высоком
ударном объеме пульс полный, при низком
– пульс пустой.
6. Величина пульса:исследующий устанавливает правую руку
в типичное для исследования положение.
Затем средним (из трех пальпирующих)
пальцем придавливает артерию к лучевой
кости до ее полного пережатия (дистально
расположенным пальцем проверяет это)
и, сосредоточив внимание на ощущении в
проксимально расположенном пальце,
определяет силу пульсовых толчков.
Величина пульса тем больше, чем больше
напряжение и наполнение пульса, и
наоборот. Полный твердый пульс является
большим, пустой и мягкий – малым.
7. Форма пульса:установив правую руку в типичное для
пальпации пульса положение и сосредоточив
внимание на ощущении в кончиках
пальпирующих пальцев, исследующий
должен определить скорость подъема и
спада пульсовой волны. Форма пульса
зависит от тонуса артерий и скорости
их систолического заполнения: при
снижении тонуса сосудов и при
недостаточности клапанов аорты пульс
становится быстрым, при повышении же
тонуса сосудов или их уплотнении пульс
становится медленным.
8. Равномерность
пульса: сосредоточив внимание на
ощущении в кончиках пальцев пальпирующей
руки, врач должен определить, одинаковы
ли пульсовые волны. В норме пульсовые
волны одинаковы, т.е. пульс равномерный.
Как правило, ритмичный пульс является
равномерным, аритмичный пульс —
неравномерным. Выделяют следующие
разновидности неравномерного пульса:
а) альтернирующий пульс; б) парадоксальный
пульс; в) дикротический пульс; г)
бигеминальный пульс.
а) Альтернирующий
пульс.Характеризуется чередованием
сильной и слабой пульсовых волн. Такой
пульс является симптомом слабости
миокарда левого желудочка. Слабость
миокарда обуславливает большой разброс
объема крови, выбрасываемой в аорту во
время разных систол. Для того чтобы
уловить альтернацию пульса необходимо
выполнять два правила: 1 – пальпировать
нужно нежно; 2 – больной должен дышать
неглубоко, чтобы исключить изменчивость
пульса в результате дыхания.
б) Парадоксальный
пульс.При нем пульсовые волны на
вдохе уменьшаются, на выдохе увеличиваются.
Объясняется это тем, что больных с
некоторыми заболеваниями во время вдоха
происходит уменьшение ударного объема
и снижение систолического АД. Если это
снижение превышает 20 мм. рт. столба, его
можно уловить при пальпации пульса.
в) Дикротический
пульс.При этой разновидности пульса
выявляется две пульсовые волны, причем
вторая, меньшая по амплитуде волна,
возникает после закрытия створок
аортального клапана, т.е. в диастолу.
Дикротический пульс иногда выявляется
у здоровых людей с выраженной гипотонией
и сниженным общим периферическим
сопротивлением. Чаще эта разновидность
пульса выявляется при тяжелой сердечной
недостаточности или при гиповолемическом
шоке.
г) Бигеминальный
пульс.Наблюдается при нарушении
ритма сердца, при котором за каждым
нормальным сокращением сердца следует
экстрасистола с последующей компенсаторной
паузой. В результате нормальной систолы
возникает обычная для больного пульсовая
волна, в результате последующей
экстрасистолы – пульсовая волна меньшей
величины.
9. Дефицит пульса:исследующий определяет частоту пульса,
а его помощник одновременно аускультативно
подсчитывает число сердечных сокращений
за одну минуту. Если частота сердечных
сокращений больше, чем частота пульса,
имеется дефицит пульса. Величина дефицита
равна разнице этих двух величин. Дефицит
пульса выявляется при аритмичном пульсе,
например, при мерцательной аритмии.
Заканчивают
исследование сосудов последовательной
пальпацией остальных артерий: сонных,
височных, плечевых, локтевых, бедренных,
подколенных, задних берцовых, тыльных
артерий стоп. При этом врач должен
определить наличие пульсации артерий,
сравнить пульсацию на одноименных
симметричных артериях и определить ее
одинаковость.
Соседние файлы в папке Общий осмотр
- #
- #
- #
- #
- #
- #
Источник
Резко выступающие и извитые височные артерии отмечаются у больных гипертонической болезнью и атеросклерозом.
При осмотре шеи у больного с недостаточностью клапана аорты можно видеть пульсацию сонных артерий («пляска каротид»). При этом может наблюдаться своеобразный феномен, выражающийся в покачивании головы (симптом Мюссе). Он возникает вследствие резкой пульсации сонных артерий с перепадами максимального и минимального давления. Симптом «пляски каротид» иногда сочетается с пульсацией подключичных, плечевых, лучевых и других артерий и даже артериол («пульсирующий человек»). При этом можно определить так называемый прекапиллярный пульс (пульс Квинке) — ритмичное покраснение в фазу систолы и побледнение в фазу диастолы ложа ногтя при легком надавливании на его конец (рис. 36, а). Предкапиллярный пульс можно видеть и на слизистой губ при надавливании на них стеклом (рис. 36, б) или при растирании кожи лба, в результате чего окраска пульсирующего пятна меняется от гиперемии к бледности и наоборот.
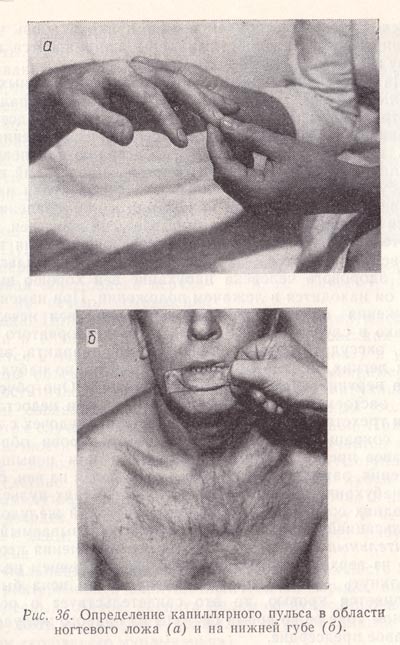
Рис. 36. Определение капиллярного пульса в области ногтевого ложа (а) и на нижней губе (б).
В вертикальном положении больного на шее иногда обнаруживается пульсация и набухание яремных вен, возникающая вследствие затруднения оттока венозной крови в правое предсердие. При затруднении оттока через верхнюю полую вену расширяются вены головы, шеи, верхних конечностей, передней поверхности туловища и кровь направляется сверху вниз, в систему нижней полой вены. При затруднении оттока через нижнюю полую вену расширяются вены нижних конечностей, а также боковых поверхностей брюшной стенки и кровь направляется снизу вверх, в систему верхней полой вены. При затруднении оттока через воротную вену развивается сеть коллатералей вокруг пупка и кровь через расширенные поверхностные вены направляется в систему верхней и нижней полых вен.
На шее можно заметить пульсацию и яремных вен (венный пульс). Попеременные набухания и спадения их отражают колебания давления в правом предсердии в зависимости от деятельности сердца. Замедление оттока крови из вен к правому предсердию при повышении давления в нем во время систолы предсердий ведет к набуханию вен. Ускоренный же отток крови из вен в правое предсердие при понижении в нем давления во время систолы желудочков вызывает спадение вен. Следовательно, во время систолического расширения артерий вены спадаются — отрицательный венный пульс.
У здорового человека набухание вен хорошо видно, если он находится в лежачем положении. При изменении положения на вертикальное набухание вен исчезает. Однако в случаях недостаточности трехстворчатого клапана, экссудативного и слипчивого перикардита, эмфиземы легких, пневмоторакса отчетливо видно набухание вен в вертикальном положении больного. Оно обусловлено застоем в них крови. Например, при недостаточности трехстворчатого клапана правый желудочек с каждым сокращением выбрасывает часть крови обратно в правое предсердие, что вызывает в нем повышение давления, замедление притока в него крови из вен, сильное набухание яремных вен. В таких случаях пульсация последних совпадает по времени с систолой желудочков и пульсацией сонных артерий. Это так называемый положительный венный пульс. Для его выявления необходимо из верхней части яремной вены движением пальца вытолкнуть кровь и прижать вену. Если вена быстро заполняется кровью, то это свидетельствует о ретроградном токе ее во время систолы из правого желудочка в правое предсердие.

Рис. 37. Воротник Стокса (по А. Л. Мясникову, 1956).
Резкое расширение вен шеи с одновременным резким ее отеком (воротник Стокса; рис. 37) обусловливается сдавлением верхней полой вены.
Расширение кожных вен в области рукоятки грудины и передней стенки грудной клетки наблюдается при опухолях средостения, сдавливающих глубокие вены.
Выраженная пульсация в надчревной области может происходить за счет сокращения расширенного и гипертрофированного правого желудочка (сердечный толчок) или пульсации брюшной аорты. При этом пульсация, вызванная правым желудочком, лучше видна под самым мечевидным отростком, особенно при глубоком вдохе, в положении обследуемого стоя. Пульсация брюшной аорты более явственно видна несколько ниже предыдущей в положении пациента лежа, особенно на выдохе.
Пульсация печени бывает передаточной и истинной. Первая обусловлена передачей на печень сокращений сердца. При этом происходит движение всей массы печени в одном направлении. Истинная пульсация выражается в чередовании увеличения (набухание) и уменьшения объема печени. Она наблюдается, например, при недостаточности клапанов аорты, причем набухание печени совпадает по времени с верхушечным толчком. В этом случае пульсация печени артериальная. При недостаточности трехстворчатого клапана отмечается истинная венозная пульсация печени, наступающая вследствие регургитации (обратный ток) крови через незамкнутое отверстие из правого желудочка в правое предсердие, а оттуда в нижнюю полую вену и печеночные вены. Последнее и обусловливает набухание печени.
Источник
ОСМОТР
При
осмотре выявляют наличие (или отсутствие)
следующих симптомов:!) пульсации сонных
артерий (пульсации в области передней
поверхности шеи, у внутреннего края
грудино-ключично-сосцевидных мышц); 2)
набухания шейных вен (положение
исследуемого – стоя, сидя, лежа); 3)
пульсации набухших шейных вен (совпадение
или несовпадение ее с пульсом сонных
артерий); 4) капиллярного пульса Квинке
(если бледность ногтевого ложа ритмически
сменяется розовой его окраской, то
симптом считается положительным; если
же при надавливании на ногтевое ложе
оно бледнеет, а при ослаблении давления
быстро и равномерно розовеет, то симптом
считается отрицательным); 5) наличие
видимого рисунка подкожных вен на нижних
конечностях.
Пальпация
Этим
методом исследуют периферические
артерии, доступные пальпации (сонные,
височные, плечевые, локтевые, лучевые,
бедренные, подколенные, задние берцовые,
тыльные артерии стопы). При пальпации
артерий обращают внимание на локальное
расширение, сужение или уплотнение
сосудов, определяются свойства пульса.
Обычно пульс исследуют в дистальной
части лучевой артерии и при этом
определяют:
I. свойства стенки
артерии (эластичность, однородность);
II.
собственно свойства пульса: 1) синхронность
и одинаковость на обеих лучевых артериях,
2) ритм, 3) частоту в 1 минуту, 4) напряжение,
5) наполнение, 6) величину, 7) форму, 8)
равномерность, 9) наличие дефицита
пульса.
I.
Определение свойств стенки лучевой
артерии.
Сомкнув II-IV
пальцы и установив их кончики над
проекцией артерии, врач сильно нажимает
ими на артерию, выдавливая из нее кровь,
и скользит по ней поперечно, а затем
продольно. При скольжении по артерии
определяются эластичность стенки и ее
однородность.
II. Собственно свойства пульса.
1.
Определение синхронности и одинаковости
пульса на лучевых артериях:
врач охватывает левой рукой левую руку
больного выше луче-запястного сустава,
а левой рукой – правую руку, так чтобы
кончики II-IV пальцев обследующего были
расположены на передней поверхности
лучевой кости обследуемого между
наружным ее краем и сухожилиями сгибателей
кисти, а большой палец и ладонь
располагаются на тыльной стороне
предплечья. При этом надо стремиться к
тому, чтобы положение рук было удобным
как для врача, так и для больного.
Сосредоточив внимание на ощущениях в
кончиках пальцев, врач устанавливает
их в положение, в котором обнаруживается
пульс, и определяет синхронность
возникновения пульсовых волн на обеих
артериях (т. е. одновременность
возникновения пульсовых волн на левой
и правой руке) и их одинаковость.
У
здорового человека пульс на обеих
лучевых артериях синхронный и одинаковый.
У больных с резко выраженным стенозом
левого атроивен-тикулярного отверстия
из-за расширения левого предсердия и
сдавления левой подключичной артерии
пульсовая волна на левой лучевой артерии
(при сравнении с правой) бывает меньшей
величины и запаздывает. При синдроме
Такаясу (облитерирующий артериит ветвей
дуги аорты) пульс на одной из артерий
может вообще отсутствовать. Неодинаковый
и несинхронный пульс называется pulsus
differens.
Если
пульс синхронный и одинаковый, остальные
свойства пульса определяют, пальпируя
одну руку.
2.
Ритм пульса:
определяют, возникают ли пульсовые
волны через равные (ритмичный пульс)
или через неравные интервалы времени
(аритмичный пульс). Появление отдельных
пульсовых волн, меньших по величине,
возникающих раньше обычного времени,
вслед за которыми имеется более длительная
(компенсаторная) пауза, свидетельствует
об экстрасистолии. При мерцательной
аритмии пульсовые волны возникают через
неравные промежутки времени и
ограничивается по величине.
3.
Частота пульса:
если пульс ритмичный, пульс считают в
течение 20 или 30 секунд. Затем определяет
частоту пульса в 1 мин, умножив полученную
величину соответственно на 3 или 2. Если
пульс неритмичный, его считывают в
течение, как минимум, одной минуты.
4.
Напряжение пульса:
рука врача устанавливается в типичное
положение. Проксимально расположенным
пальцем постепенно придавливают артерию
к лучевой кости. Пальцем, расположенным
дистально, улавливаем момент прекращения
пульсации артерии. О напряжении пульса
судят по тому минимальному усилию,
которое пришлось приложить, чтобы
проксимально расположенным пальцем
полностью передавить артерию. При этом
пальцем, расположенным дистально,
необходимо уловить момент прекращения
пульсации. Напряжение пульса зависит
от систолического артериального давления
– чем оно выше, тем пульс напряженней.
При высоком систолическом артериальном
давлении пульс твердый, при низком
давлении – мягкий. Напряжение пульса
зависит также от эластических свойств
стенки артерии. При уплотнении стенки
артерии пульс будет твердым.
5.
Наполнение пульса:
исследующий устанавливает руку в
типичное для исследования пульса
положение. На первом этапе пальцем,
расположенным на руке обследуемого
проксимально, полностью передавливаем
артерию до прекращения пульсации. Момент
прекращения пульсации улавливаем
пальцем, расположенным дистально. На
втором этапе приподнимаем палец до
уровня, когда подушечка пальпирующего
пальца будет едва ощущать пульсацию. О
наполнении судят по тому расстоянию,
на которое нужно приподнять передаливающий
палец для восстановления исходной
амплитуды пульсовой волны. Это
соответствует полному расправлению
артерии. Наполнение пульса, таким
образом, определяется диаметром артерии
в момент пульсовой волны. Оно зависит
от ударного объема сердца. При высоком
ударном объеме пульс полный, при низком
– пульс пустой.
6.
Величина пульса:
исследующий устанавливает правую руку
в типичное для исследования положение.
Затем средним (из трех пальпирующих)
пальцем придавливает артерию к лучевой
кости до ее полного пережатая (дистально
расположенным пальцем проверяет это)
и, сосредоточив внимание на ощущении в
проксимально расположенном пальце,
определяет силу пульсовых толчков.
Величина пульса тем больше, чем больше
напряжение и наполнение пульса, и
наоборот. Полный твердый пульс является
большим, пустой и мягкий – малым.
7.
Форма пульса:
установив правую руку в типичное для
пальпации пульса положение и сосредоточив
внимание на ощущении в кончиках
пальпирующих пальцев, исследующий
должен определить скорость подъема
и спада пульсовой волны. Форма пульса
зависит от тонуса артерий и скорости
их систолического заполнения: при
снижении тонуса сосудов и при
недостаточности клапанов аорты пульс
становится быстрым, при повышении же
тонуса сосудов или их уплотнении пульс
становится медленным.
8.
Равномерность пульса:
сосредоточив внимание на ощущении в
кончиках пальцев пальпирующей руки,
врач должен определить, одинаковы ли
пульсовые волны. В норме пульсовые волны
одинаковы, т.е. пульс равномерный. Как
правило, ритмичный пульс является
равномерным, аритмичный пульс –
неравномерным. Выделяют следующие
разновидности неравномерного пульса:
а) альтернирующий пульс; б) парадоксальный
пульс; в) дикротический пульс; г)
бигеминальный пульс.
а)
Альтернирующий пульс.
Характеризуется чередованием сильной
и слабой пульсовых волн. Такой пульс
является симптомом слабости миокарда
левого желудочка. Слабость миокарда
обуславливает большой разброс объема
крови, выбрасываемой в аорту во время
разных систол. Для того чтобы уловить
альтернацию пульса необходимо выполнять
два правила: 1 – пальпировать нужно
нежно; 2 – больной должен дышать неглубоко,
чтобы исключить изменчивость пульса в
результате дыхания.
б)
Парадоксальный пульс.
При нем пульсовые волны на вдохе
уменьшаются, на выдохе увеличиваются.
Объясняется это тем, что больных с
некоторыми заболеваниями во время вдоха
происходит уменьшение ударного объема
и снижение систолического АД. Если это
снижение превышает 20 мм. рт. столба, его
можно уловить при пальпации пульса.
в)
Дикротический пульс.
При этой разновидности пульса выявляется
две пульсовые волны, причем вторая,
меньшая по амплитуде волна, возникает
после закрытия створок аортального
клапана, т.е. в диастолу. Дикротический
пульс иногда выявляется у здоровых
людей с выраженной гипотонией и сниженным
общим периферическим сопротивлением.
Чаще эта разновидность пульса выявляется
при тяжелой сердечной недостаточности
или при гиповолемическом шоке.
г)
Бигеминальный пульс.
Наблюдается при нарушении ритма сердца,
при котором за каждым нормальным
сокращением сердца следует экстрасистола
с последующей компенсаторной паузой.
В результате нормальной систолы возникает
обычная для больного пульсовая волна,
в результате последующей экстрасистолы
– пульсовая волна меньшей величины.
9.
Дефицит пульса:
исследующий определяет частоту пульса,
а его помощник одновременно аускультативно
подсчитывает число сердечных сокращений
за одну минуту. Если частота сердечных
сокращений больше, чем частота пульса,
имеется дефицит пульса. Величина дефицита
равна разнице этих двух величин. Дефицит
пульса выявляется при аритмичном пульсе,
например, при мерцательной аритмии.
Заканчивают
исследование сосудов последовательной
пальпацией остальных артерий: сонных,
височных, плечевых, локтевых, бедренных,
подколенных, задних берцовых, тыльных
артерий стоп. При этом врач должен
определить наличие пульсации артерий,
сравнить пульсацию на одноименных
симметричных артериях и определить ее
одинаковость.
Соседние файлы в папке Общий осмотр
- #
- #
- #
- #
- #
- #
- #
- #
Источник
