Истечение лимфы из поврежденного сосуда

Лимфорея – это состояние, при котором лимфа вытекает на поверхность тела или в его полости. Развивается при ранениях крупных лимфатических протоков, операциях в зонах, богатых лимфатическими сосудами, спонтанном разрыве измененных сосудов на фоне ряда заболеваний. При наружных повреждениях выделяется прозрачная, затем мутная жидкость. При внутреннем истечении лимфы возникает воспалительный процесс. Лимфорея диагностируется с учетом анамнеза, данных осмотра, рентгенографии, лимфографии, плевральной пункции, лапароцентеза и других исследований. Лечение – тампонада или перевязка сосуда, инфузионная терапия.
Общие сведения
Лимфорея (lympha – влага, rhoe – течение), или лимфоррагия – достаточно редкое патологическое состояние. Может иметь травматическую или нетравматическую природу. Травматическая форма лимфореи чаще диагностируется у людей молодого и среднего возраста. Нетравматический вариант патологии выявляется преимущественно у пациентов средней и старшей возрастных групп. Незначительные потери лимфы не представляют опасности для организма. При массивной однократной лимфоррагии или хроническом истечении развивается истощение, возможен летальный исход.
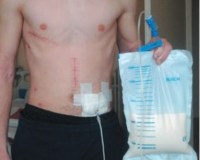
Лимфорея
Причины лимфореи
Лимфоррагия является полиэтиологическим состоянием, возникает при травмах, операциях, некоторых заболеваниях. Основными причинами патологии считаются:
- открытые и закрытые травмы лимфатических сосудов значительного диаметра, чаще – грудного протока;
- случайное ранение сосудов или манипуляции на таких сосудах при операциях в некоторых анатомических зонах;
- разрыв измененных сосудов при лимфангиэктазиях, сосудистых опухолях, закупорке раковыми эмболами, особенно на фоне лимфостаза и лимфангиита.
Изменения хилезных сосудов с повышением вероятности их разрыва и развитием лимфореи могут наблюдаться как в области конечностей, так и в стенке внутренних органов, например, кишечника или мочевого пузыря. Хроническая недостаточность кровообращения ведет к формированию общей лимфедемы, при которой застой лимфы и поражение сосудов возникают во всех органах и системах.
Патогенез
Лимфатическая система дополняет кровеносную, участвует в обменных процессах, обеспечивает дренажную функцию, выводя из тканей воду и различные соединения. При нарушении целостности лимфатического сосуда организм теряет жидкость, белки, жиры и минералы, что приводит к обезвоживанию, нарушениям метаболического равновесия и истощению.
Классификация
Наряду с истечением хилезной жидкости наружу выделяют следующие варианты лимфореи:
- лимфоцеле – лимфа скапливается в тканях;
- хилоторакс – жидкость выявляется в плевральной полости;
- хилоперикард – лимфа вытекает в полость перикарда;
- хилоперитонеум – жидкость обнаруживается в брюшной полости.
Выделение лимфы с мочой вследствие ее истечения в мочевыводящие пути называется хилурией, просачивание через стенку кишечника приводит к развитию экссудативной энтеропатии.
Симптомы лимфореи
При наличии свежего открытого повреждения с нарушением целостности сосуда наблюдается выделение капель или истечение струйки прозрачной жидкости. При одновременном ранении кровеносных сосудов цвет отделяемого колеблется от слегка розоватого до почти красного. При отсутствии медицинской помощи через несколько дней рана инфицируется, вследствие чего хилезная жидкость становится мутной.
Формирование хилоперикарда сопровождается набуханием шейных вен, расширением границ сердца при перкуссии, ослаблением сердечных тонов при аускультации, возникновением или усилением проявлений сердечной недостаточности. При большом количестве жидкости в полости перикарда возможны гипотония, одышка, повышение венозного давления.
Незначительный хилоторакс протекает бессимптомно. При значительном объеме плеврального выпота отмечается дыхательная недостаточность, проявляющаяся одышкой и цианозом. Скопление менее 1 литра лимфы в области брюшной полости визуально не определяется. При хилоперитонеуме большего объема живот увеличивается, в положении стоя отвисает книзу, в положении лежа распластывается в стороны. В боковых отделах обнаруживается притупление перкуторного звука.
Хилурия проявляется окрашиванием мочи в молочно-белый цвет. При экссудативной энтеропатии наблюдаются стеаторея и хроническая диарея. При длительном выделении лимфы в кишечник определяются симптомы мальабсорбции. Если лимфорея в естественные полости и просвет полых органов развивается при сердечной недостаточности, у пациентов выявляются периферические отеки.
Осложнения
Значительные потери лимфоцитов при лимфорее могут стать причиной вторичного иммунодефицита. Из-за попадания бактерий в наружных ранах развивается инфекционный воспалительный процесс. При накоплении лимфы в естественных полостях (плевральной, брюшной, перикардиальной) нарушается работа внутренних органов, возникает асептическое хилезное воспаление. Массивные однократные или стойкие хронические потери лимфы приводят к кахексии.
Диагностика
В зависимости от причины развития лимфореи диагностикой данной патологии могут заниматься торакальные хирурги, онкологи, кардиологи и другие специалисты. Диагноз наружной лимфоррагии выставляют на основании анамнеза, жалоб и результатов физикального осмотра. При внутренних потерях лимфы необходимы дополнительные исследования. С учетом локализации лимфореи могут быть назначены следующие процедуры:
- Рентгенография. При хилотораксе в нижних отделах грудной клетки обнаруживается горизонтальный уровень жидкости, затемнение гомогенное. При хилоперитонеуме наблюдается высокое стояние и ограничение подвижности диафрагмы.
- УЗИ. Эхокардиография позволяет подтвердить наличие жидкости в перикардиальной полости и примерно определить ее количество. УЗИ плевральной полости предоставляет информацию о наличии и объеме хилоторакса.
- Пункции полостей. Требуются для уточнения характера жидкости. Хилоторакс подтверждают путем плевральной пункции. При хилоперикарде выполняют пункцию сердечной сумки, при хилоперитонеуме проводят лапароцентез.
- Лабораторные исследования. В моче (хилурия) или каловых массах (экссудативная энтеропатия) обнаруживаются следы лимфы.
- Лимфография. Рентгеноконтрастное исследование дает возможность оценить состояние лимфатической системы, выявить блоки, определить уровень повреждения сосуда.
Постановка диагноза наружной лимфореи обычно не представляет затруднений. Лимфоррагию в полости тела необходимо дифференцировать со скоплением других жидкостей. Хилоторакс отличают от гидроторакса, плеврита, гемоторакса. Хилоперитонеум дифференцируют от различных вариантов асцита, хилоперикард – от гемоперикарда и экссудативного перикардита.
Лечение лимфореи
Пациента госпитализируют в стационар по профилю основного заболевания. Тактика лечения определяется локализацией лимфоррагии. Применяются следующие методики:
- Наружная периферическая лимфорея. При незначительном выделении хилезной жидкости накладывают давящую повязку, при недостаточной эффективности данного метода лечения выполняют тампонаду. Прошивание или коагуляция сосуда требуются редко.
- Хилоторакс. Проводят плевральные пункции, при отсутствии результата требуется перевязка грудного протока с использованием торакотомии или торакоскопии.
- Хилоперитонеум. Производят аспирацию лимфы путем лапароцентеза. Неэффективность лечения является показанием к лапаротомическому или лапароскопическому хирургическому вмешательству.
- Хилоперикард. Осуществляют пункции перикарда. При упорном течении необходима торакоскопия или торакотомия для перевязки лимфатического сосуда.
План лечения экссудативной энтеропатии и хилурии определяют с учетом характера и распространенности патологии сосудов. Консервативное лечение всех видов лимфореи предполагает инфузионную терапию с возмещением недостатка жидкости, питательных веществ и микроэлементов. При рецидивирующей лимфорее вследствие блокировки лимфооттока проводят реконструктивные вмешательства.
Прогноз
При незначительных повреждениях и быстрой остановке лимфореи в случае острых состояний прогноз благоприятный. Лимфоррагия, развившаяся на фоне хронических патологий лимфатической системы, труднее поддается лечению, особенно в случае распространенных поражений сосудов. При стойкой массивной лимфорее прогноз серьезный, возможна гибель пациента вследствие истощения и обменных нарушений.
Профилактика
Предупреждение операционных повреждений предусматривает соблюдение техники вмешательств, аспирационное дренирование раны или наложение давящей повязки после удаления регионарных лимфоузлов в ходе онкологических операций. Необходимо своевременное выявление и лечение состояний, которые могут привести к развитию лимфореи.
Источник

Лимфорея – это патологическое состояние, которое возникает в результате повреждения целостности лимфатических сосудов. В результате лимфоидная жидкость вытекает свободно из открытой раны наружу или же в полость определённого органа. Скорость течения может быть самой разной, это зависит от характера повреждения и величины поражённой структуры.
Причины

Спровоцировать развитие лимфореи может немного факторов, однако чаще всего пусковым механизмом в данной проблеме является нарушение эвакуации лимфатической жидкости. Как правило, болезнь возникает из-за:
- Хирургических операций.
- Выполнения некоторых медицинских манипуляций.
- Нанесения травм тупого характера.
Последняя причина способствует развитию лимфореи крайне редко. Кроме того, недуг иногда становится следствием спонтанного разрыва лимфатических сосудов. Подобное происходит, если больной страдает лимфангиоматозом, кистами лимфатических структур, лимфомой или лимфангиэктазиями.
Клиническая картина

При возникновении лимфореи симптоматика зависит от степени поражения лимфатических сосудов. Если она развивается в послеоперационной ране, то появляется высокий риск присоединения инфекции, так как место рассечения постоянно влажное.
В случаях, когда лимфорея характеризуется истечением жидкости в какую-либо полость, у пациента появляются симптомы раздражения определённых структур, например, брюшины, плевры, перикарда.
В зависимости от места скопления выделяемой лимфатической жидкости, лимфорея разделяется на следующие типы:
- Хилоторакс – характеризуется скоплением лимфоидной жидкости в плевральной полости.
- Хилурия – возникает при наполнении лимфой мочевого пузыря, выделения при этом приобретают молочный цвет.
- Хилоперитонеум – развивается при вытекании лимфоидной жидкости в брюшную полость.
- Хилоперикард – хилорея скапливается в полости перикарда.
- Серома – скопление жидкости в межтканевом пространстве при нанесении тупой травмы.

Если жидкость вытекает наружу из открытой раны, она практически бесцветная. Как правило, подобное проявление может длиться от 3 до 10 суток. При развитии лимфореи у пациентов наблюдаются признаки истощения организма, в крови отмечается резкое снижение количества лимфоцитов.
При скоплении лимфы в полости кишечника возникают признаки мальабсорбции, также могут беспокоить поносы. При развитии лимфореи организм больного стремительно теряет большое количество питательных веществ.
Диагностика
Для выявления лимфореи специалист учитывает состояние больного, его жалобы. Кроме того, проводятся такие методы диагностики:
- Рентгенологическое исследование.
- Лапароцентез.
- Лимфография.
- Пункция полости, в которой вероятно накапливается хилорея: перикарда, брюшины, плевры.
Лечение

Для устранения проявлений лимфореи могут использоваться консервативные и хирургические методы. Какой именно эффективен, зависит от степени прогрессирования болезни и её локализации.
При наружном истечении лимфы из конечностей показано применение тугих повязок. Если на определённые места наложить её не удаётся или же она неэффективна, для лечения лимфореи может применяться тампонада раны.
Кроме того, на период лечения лимфореи больному запрещается употреблять любые продукты, в которых содержится хоть наименьшее количество жиров, так как это вещество значительно увеличивает выработку лимфоидной жидкости.

Также устранение лимфореи успешно проводится путём склерозирования поражённых мест раствором тетрациклина, положительного результата можно добиться и с помощью инсталляций доксициклина. В подобных ситуациях выздоровление наступало по истечении 2-4 дней.
При накоплении хилореи в торакальной полости пациент переводится на кормление через зонд. Для облегчения состояния больного при такой форме патологии проводятся пункции плевральной полости. При отсутствии положительной динамики принимается решение о перевязке грудного протока с помощью ещё одной операции. Подобное лечение лимфореи проводится и при хилоперитонеуме, хилоперикарде.
Если консервативное лечение лимфореи не приносит нужного результата, устранить патологию пытаются путём оперативного вмешательства. Чаще всего используются следующие методы:
- Склерозирование повреждённых структур.
- Лигирование.
- Постановка анастомозов.
Подобные вмешательства для устранения лимфореи проводятся в условиях специализированных медицинских учреждений, так как они требуют определённого оборудования, микроскопов.

В случаях, когда лимфорея значительно прогрессировала и никакие методики не помогают с ней справиться, применяют тампонаду перерезанного протока мышечной тканью. Подобный подход, как правило, используется при повреждении грудных лимфатических сосудов.
В последнее время современные медицинские специалисты успешно практикуют применение препаратов соматотропина для борьбы с патологией. Объясняется положительный эффект тем, что данные лекарственные средства купируют или снижают продукцию лимфы, это и приводит к остановке её выделения из мест повреждения целостности сосудов.
Чтобы предотвратить возникновение недуга, следует выполнять все предписания врача, не пренебрегать лечебной физкультурой после оперативных вмешательств. Также стоит избегать травм и своевременно лечить нарушения эвакуации лимфоидной жидкости.
Лимфорея является серьёзной болезнью, которая приносит значительный вред организму человека. Поэтому стоит способствовать её профилактике.
Источник
ЛИМФОРЕЯ (lymphorrhea; лат. lympha чистая вода, влага + греч, rhoe течение; син. лимфоррагия) — истечение лимфы из лимфатических сосудов вследствие их повреждения или заболевания.
Наиболее частыми причинами Л. являются открытые и закрытые повреждения крупных лимфатических сосудов (см.), особенно грудного протока (см.), оперативные вмешательства в областях, богатых лимф, сосудами, напр, мастэктомия; возможны и самопроизвольные разрывы расширенных, патологически измененных лимф, сосудов при лимфангиоме (см.), лимфангиэктазии (см.), что обычно связано с наличием нарастающего лимфостаза (см.), особенно в сочетании его с лимфангиитом (см.), чему способствуют механические повреждения тканей (расчесы, потертости и т. д.).
При открытых и закрытых повреждениях грудного протока, в зависимости от уровня повреждения, лимфа может скапливаться в грудной полости (см. Хилоторакс), в перикардиальной полости (см. Перикардит) или в полости живота (см. Перитонит). При закрытых повреждениях периферических лимф, сосудов лимфа может заполнять межмышечные щели или пропитывать окружающие ткани.
Клиническая картина
При открытых повреждениях, в зависимости от калибра поврежденных лимф. сосудов, лимфа то сочится из раны, то выделяется каплями, то вытекает струей. Вначале она бесцветна или розового цвета от примеси крови, затем в результате инфицирования может стать мутной. Л. может продолжаться от нескольких часов до нескольких дней, приводя в тяжелых случаях к крайнему истощению больных вследствие потери большого количества воды, белков, жиров, электролитов и других жизненно необходимых веществ.
Состояние больного значительно ухудшается при скоплении лимфы в серозных полостях, что приводит к развитию хилезного воспалительного процесса в пораженной полости.
Диагноз при открытых повреждениях лимф, сосудов ставят на основании наружного истечения лимфы. При закрытых повреждениях для диагностики Л. имеет значение наличие переломов грудных позвонков или ребер с повреждением плевры при одновременном присутствии в полости свободной жидкости, к-рая определяется с помощью клин, и рентгенол, методов исследования.
Кроме того, Л. можно определить путем пункции полости и мест возможного скопления лимфы. Для определения места повреждения лимф, сосуда прибегают к лимфографии (см.). Для обнаружения места повреждения лимф, сосуда во время операции больному предварительно дают красящие вещества, окрашивающие лимфу (краска Эванса, метиленовый синий и др.). Б. В. Огнев и др. предложили за 1,5—2 часа до операции кормить больного жирными смесями.
Лечение
Останавливают истечение лимфы путем наложения давящей повязки, тампонады раны. При неэффективности консервативных мероприятий производят оперативное вмешательство — наложение обкалывающих швов, перевязку лимф, сосуда или восстановление его проходимости (наложением лимфовенозных анастомозов и др.). Одновременно проводят общее лечение, направленное на восполнение потери белков, воды, электролитов, на предупреждение и борьбу с инфекцией и др.
Прогноз при длительной и обильной Л. неблагоприятный. Перевязка поврежденного лимф, сосуда на любом уровне или успешно проведенная восстановительная операция излечивают больного.
Библиогр.: Ибатуллин И. А. Этиология и патогенез лимфоистечений, Хирургия, № 5, с. 130, 1977; X р о м о в Б. М. Хирургия лимфатической системы, там же, № 1, с. 122, 1973, библиогр.
А. С. Яковлев.
Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
Источник
Если вечером обнаружить у себя отек ног, как правило, боли и отечность нижних конечностей к утру исчезают, но если этого не происходит, или происходит не в полной мере, следует задуматься и начать серьезное обследование, в ходе которого может быть выявлен лимфостаз нижних конечностей. Согласно статистике, данным заболеванием страдает около 10% людей земного шара.
Немного о лимфатической системе
Несомненна связь сердечно-сосудистой и лимфатической сетей, так как последняя является частью кровеносной. Лимфатическая система представлена сетью сосудов, располагающейся во всем организме и по которым циркулирует лимфа. Лимфа образуется в процессе фильтрации плазмы крови, то есть жидкость проникает в межклеточное пространство, а оттуда вместе с крупнодисперсными белками межтканевого пространства попадает в лимфатические капилляры, а затем в лимфатическую сеть, где происходит «очистка» лимфы (в лимфоузлах), и снова вливается в кровеносную систему в районе нижних отделов шеи.
Лимфатическая система имеет свои «обязанности»:
- с ее помощью тканевая жидкость эвакуируется из межтканевого пространства (предупреждение отеков);
- вместе с белками межтканевого пространства через подключичные вены транспортирует тканевую жидкость обратно в кровяное русло;
- участвует в переносе жиров из тонкого кишечника в кровь;
- синтезирует лимфоциты, которые являются частью защитного механизма организма;
- отфильтровывает в лимфоузлах тканевую жидкость и удаляет из нее токсины, микроорганизмы, опухолевые клетки, инородные вещества;
- участвует в образовании антител.
Лимфатическая система состоит из лимфатических капилляров, сосудов, узлов, стволов и протоков. При любом повреждении лимфатических путей (слипание, закупорка или зарастание) свободный отток лимфатической жидкости от тканей нарушается, что приводит к отеку, в дальнейшем переходящий в лимфостаз.
Лимфостаз нижних конечностей: определение
Патологическое состояние, при котором нарастает отек тканей вовлеченной в процесс области (в данном случае нижние конечности) называется лимфостазом ног или лимфедемой (лимфатический отек). Данное заболевание обусловлено нарушением оттока жидкости по лимфатическим сосудам, что приводит к ее застою в тканевом пространстве и отеку. Среди пациентов с патологией периферических сосудов 3 – 7% составляют люди с лимфостазом ног.
Классификация лимфедемы
Различают первичный и вторичный лимфостаз ног. И если первичный лимфостаз нижних конечностей имеет врожденный характер, то вторичный развивается в течение жизни под действием каких-либо провоцирующих факторов. В свою очередь, вторичный лимфостаз подразделяется на юношеский (возникает в промежутке между 15 и 30 годами) и взрослый (развивается после 30 лет).
Причины
Первичный лимфостаз нижних конечностей имеет следующие причины возникновения:
- диаметр лимфатических сосудов очень мал;
- недостаточное количество лимфоотводящих путей;
- аномалии лимфатических сосудов (заращение, облитерация, удвоение);
- амниотические перетяжки, которые приводят к формированию рубцов, сдавливающих сосуды;
- генетическая предрасположенность к недоразвитию лимфатической системы;
- врожденные опухолевидные образования лимфосистемы.
Вторичный лимфостаз обусловлен различными заболеваниями, которые приводят к застою лимфы и отеку нижних конечностей:
- повреждение лимфатических путей как следствие травмы нижних конечностей (переломы, вывихи, хирургическое вмешательство);
- формирование рубцов и повреждение лимфососудов в результате ожогов, радиационного облучения;
- недостаточность сердечно-сосудистой системы;
- хроническая венозная недостаточность (после перенесенного тромбофлебита);
- доброкачественные и злокачественные новообразования лимфатической системы;
- избыточный вес;
- воспалительные процессы кожи ног (рожа);
- паразитарные инфекции (например, внедрение филярий в лимфососуды нарушает лимфоток, что вызывает вухерериоз – слоновую болезнь);
- гипоальбуминемия (недостаточность белка);
- хирургические вмешательства в области грудной полости и клетки (в том числе и мастэктомия);
- патология почек;
- удаление лимфоузлов;
- длительный постельный режим или неподвижность ног.
Симптомы лимфостаза ног
Лимфостаз ног в своем развитии проходит три стадии, имеющие разные проявления:
Первая стадия
Начальная фаза заболевания называется легким или обратимым отеком и называется лимфедемой. Отек/отеки ног при лимфостазе появляется в районе голеностопного сустава, у оснований пальцев и между костями плюсны с тыла стопы. Обычно подобное явление возникает к вечеру и/или после физической нагрузки. Кожа над отекшим местом бледная, легко собирается в складку при прощупывании. Разрастания соединительной ткани нет, а сам отек безболезненный и достаточно мягкий. После сна или отдыха нога/ноги быстро приходят в норму.
Вторая стадия
Данная стадия характеризуется необратимым отеком нижней конечности и носит название фибредемы. Фаза необратимого отека протекает медленно, до нескольких лет и проявляется разрастанием соединительной ткани. Отек «поднимается» вверх, становится достаточно плотным, а кожа над ним натягивается и утолщается, собрать ее в складку становится невозможным. Отек имеет постоянный характер, не исчезает в покое и сопровождается болевым синдромом или ощущением тяжести при физической нагрузке.
В эту стадию нижняя конечность начинает деформироваться, окружность ноги значительно увеличивается, а долгое стояние приводит к возникновению судорог в икроножных мышцах и суставах стопы. Кожные покровы приобретают синюшный оттенок, уплотняются (гиперкератоз), возможно появление бородавчатых выростов. Осложнениями данной стадии являются раны и язвы в местах постоянного трения кожи (контакт с одеждой, кожные складки), они воспаляются и постоянно сочатся лимфой. Разница диаметров здоровой и больной ноги может достигать 50 см.
Третья стадия
Это заключительная и самая тяжелая фаза болезни. На данном этапе заболевание называется слоновой болезнью или элефантиазом (элефантизм). Характеризуется значительным разрастанием соединительной ткани под отеком, кожа становится очень плотной и грубой, «как у слона», натянута и отливает синевой. Пораженная конечность сильно увеличена в размерах, утрачиваются ее контуры, а в мягких тканях развивается фиброз и кистозные изменения. Нога становится похожей на слоновью и полностью утрачивает свои функции. К осложнениям третьей стадии относятся: развитие остеоартроза, контрактур, экземы, трофических незаживающих язв и рожистого воспаления. 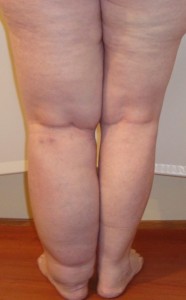
Кроме местных проявлений лимфостаза нижних конечностей имеют место и общие симптомы:
- общая слабость;
- быстрая утомляемость;
- боли в голове;
- язык обложен белым налетом;
- утрата внимания и трудности с его концентрацией;
- прибавка веса, ожирение;
- боли в суставах.
Диагностика
После тщательного сбора анамнеза и жалоб, сосудистый хирург (ангиохирург, флеболог или лимфолог) проводит осмотр нижних конечностей и назначает дополнительные методы обследования:
Лимфография
Относится к рентгенологическим методам обследования. Заключается во введении промежуток (между 1 и 2 пальцами) стопы 1 – 2 кубика лимфотропного красителя, а потом между костями плюсны (1 и 2) производят поперечный надрез около 2 см, в котором видны окрашенные в синий цвет лимфососуды. В любой из видимых сосудов вводится рентгенконтрастное вещество, и делаются снимки.
Лимфография позволяет определить количество сосудов, их форму и проходимость, подключение коллатеральных сосудов и запасных, проницаемость стенки лимфососуда. Если имеет место равномерное заполнение сосуда контрастом с сохраненным диаметром его диаметром по всей длине, то говорят о сохранении проходимости и повреждении сократительного аппарата.
- При первичном лимфостазе отмечается недоразвитие сосудов
- При вторичном нарушенный ход сосудов, измененные формы, заполнение контрастом кожной сети и распространение вещества в подкожную клетчатку (экстравазация).
Лимфосцинтиграфия
Это метод радиоизотопной диагностики (в подкожную клетчатку вводится изотопное вещество, откуда оно попадает в лимфосеть, затем специальной гамма-камерой производятся снимки). Метод позволяет проводить наблюдение состояние лимфатической системы в динамике и определить характер лимфотока: коллатеральный, магистральный или диффузный, а также полный лимфостаз, оценить проходимость сосудов, их извитость и состояние клапанов.
Доплерография сосудов нижних конечностей
Или дуплексное сканирование сосудов – ультразвуковое исследование сосудов с применением эффекта Доплера (позволяет дифференцировать венозные и лимфатические отеки).
Прочие анализы
- УЗИ органов малого таза — выявление воспалительных заболеваний или опухолей, которые нарушают лимфоток.
- Биохимический и общий анализ крови — определение белков крови, печеночных ферментов, выявление признаков воспаления и прочее.
- Общий анализ мочи — для исключения патологии почек.
- Исследование сердца — назначаются УЗИ, ЭКГ сердца для выявления/исключения сердечной патологии.
Лечение
При лимфостазе нижних конечностей в обязательном порядке проводится лечение. Причем, чем раньше оно начато, тем выше шансы на успех. Терапия заболевания представляет собой задачу сложную, которая совмещает множество методик (лечебное питание, массаж, прием лекарств и прочее) и направлена на улучшение лимфооттока из нижних конечностей.
Все консервативные методы лечения применяются только на 1 стадии заболевания (фаза лимфедемы), когда еще не начались структурные изменения кожи и соединительной ткани. Как лечить лимфостаз, зависит от причины, его вызвавшей. В первую очередь необходимо (по возможности) устранить этиологический фактор (например, при наличии опухоли малого таза, сдавливающие лимфососуды, показано ее удаление). Общие рекомендации для больных с данной патологией:
- категорически запрещается посещать баню, сауну или загорать (тепловое воздействие способствует расширению сосудов, в том числе и лимфатических, что ухудшает крово- и лимфоток в ногах);
- нельзя носить обувь на каблуках или со шнуровкой (каблук увеличивает нагрузку на ноги и ухудшает лимфоток, а шнуровка перетягивает мягкие ткани и сосуды, в них проходящие, что тоже негативно влияет на заболевание);
- избегать подъема тяжестей и статических нагрузок (длительное стояние или сидение);
- обрабатывать даже незначительные повреждения кожи (в том числе и укусы) растворами антисептиков;
- отказаться от ношения тесного нижнего белья и облегающей одежды (во-первых, способствует сдавливанию лимфососудов, а, во-вторых, трение кожи в местах контакта с одеждой провоцирует образование трофических нарушений);
- нельзя сидеть, особенно долго, положив ногу на ногу (кстати, излюбленная поза женщин), так как такое положение затрудняет лимфо — и кровоток в ногах и органах малого таза;
- запрещается ходить босиком вне дома (высока вероятность повреждения кожи стоп и образования долго незаживающей язвы);
- при приеме ванны использовать специальные масла (Бальнеум Плюс), а после водных процедур протирать кожу ног кремами и лосьонами без отдушек и консервантов, что не только очищает кожу, но и смягчает ее, а также восстанавливает защитный барьер;
- использовать пудру (тальк, детскую присыпку) при сильной потливости ног, что снижает потоотделения и риск развития трофических нарушений;
- своевременно и аккуратно стричь ногти на ногах;
- при проведении массажа исключить приемы разминания.
Лечебное питание при лимфостазе
В первую очередь лечение заболевания должно начинаться с корректировки питания, особенно это актуально для больных с ожирением. Диета при лимфостазе направлена на ограничение потребления соли (хлорид натрия вызывает задержку жидкости в тканях и отеки) и острых блюд (вызывают жажду и повышают потребление жидкости).
Количество свободной жидкости должно быть не менее, но и не более 2 литров в день (чай и кофе заменить травяными чаями, компотами без сахара, морсами), исключить газированные напитки. Также следует ограничить простые углеводы (хлеб, выпечку, кондитерские изделия, конфеты и прочее), что способствует прибавке лишних килограммов, заменив их сложными (хлеб из муки грубого помола или отрубей, каши на воде или разведенном молоке: пшенная, ячневая, кукурузная).
Увеличить потребление овощей и фруктов (можно запекать, тушить, но не жарить), отдавать предпочтение салатам из свежих овощей, заправленных растительным маслом. Ограничить потребление животных жиров (около 10 гр. в день), так как насыщенные (животные) жиры в большом количестве затрудняют лимфоток. А растительных масел в питании должно быть не менее 20 гр. ежедневно. Кроме того, избыток животных жиров провоцирует развитие атеросклероза, что усугубляет течение лимфостаза.
Также в питании должно быть достаточное количество белков растительного и животного происхождения, что необходимо для образования антител и усиления иммунитета. Из животных жиров предпочтение отдавать кисломолочным продуктам, море- и субпродуктам. Источники растительного белка – гречка, бобовые культуры и орехи.
Компрессионное лечение и кинезиотерапия
Компрессионная терапия заключается в сдавливании кожи и подкожной клетчатки больной ноги таким образом, чтобы сила давления нарастала от стопы к голени и бедру. Пациентку в течение дня рекомендуется по возможности держать пораженную ногу в приподнятом положении, а на ночь подкладывать под нее валик или подушку (создание угла 45%).
Компрессия осуществляется эластическим бинтованием нижней конечности и ношением эластичного чулка. Наложение эластичного бинта проводится утром, не вставая с постели, начиная с каждого пальца, затем переходя на стопу и далее на голень и бедро. На ночь ногу разбинтовывают (см. выбор компрессионного белья при варикозе).
Также применяется и метод пневмокомпрессии с помощью специальных аппаратов, который заключается в последовательном механическом сжатии ноги с определенным давлением. Для этого на больную ногу надевается специальный пневматический сапог, в который нагнетается воздух по направлению от стопы к бедру. На курс полагается 10 – 14 процедур. После каждого сеанса проводятся легкие гимнастические упражнения.
Кинезиотерапия – это проведение лимфодренажного массажа и выполнение упражнений лечебной физкультуры. Массаж при лимфостазе ног поддерживает лимфоток, «выгоняет» лимфу из отечных тканей, стимулирует фагоцитоз макрофагами, усиливает работу капиллярного лимфатического насоса. Также с помощью массажа разрушаются крупномолекулярные вещества, которые препятствуют нормальному лимфотоку.
Лимфодренажный массаж осуществляется специалистом и противопоказан при трофических нарушениях кожи больной ноги, тромбозе вен и при наличии опухолей и заболеваний внутренних органах. Допускается и проведение самомассажа (на начальных стадиях). В домашних условиях массаж рекомендовано проводить после принятия теплой ванны, и после нанесения на кожу ноги специального крема.
В первые 3 – 5 минут осуществляются круговые поглаживающие движения (важно помнить: массаж выполняется по ходу лимфотока, то есть от стопы вверх), затем осуществляются растирающие движения и надавливание и заканчивают сеанс похлопываниями. Продолжительность массажа составляет 15 минут. Рекомендованы курсы на 14 дней с 1 – 2-недельным перерывом. После завершения сеанса массажа следует совершить 10 легких прыжков на носках или 15 раз потянуться на носк
