Источники развития кровеносных сосудов
Развитие кровеносных сосудов
В стенке желточного мешка и хориона в конце 2-й и в начале 3-й недели внутриутробного развития появляются кровяные островки. По периферии этих островков мезенхимные клетки обособляются от центральных клеток и превращаются в эндотелиальные клетки кровеносных сосудов. Сосуды туловища также образуются из кровяных островков и на 3-й неделе развития вступают в связь с внезародышевыми кровеносными сосудами (сосуды желточного мешка и хориона).
Развитие артерий. У трехнедельного зародыша от зачатка сердца берет начало артериальный ствол, который разделяется на правую и левую дорсальные аорты (рис. 427). Дорсальные аорты в средней части туловища сливаются в один ствол брюшной аорты. На головном конце тела в это время (3-4-я неделя) закладывается 6 жаберных дуг, в мезензиме которых залегают артерии (дуги аорты), соединяющие вентральные и дорсальные аорты. Такая схема строения артерий эмбриона напоминает строение сосудистой системы животных, имеющих жаберный аппарат. У эмбриона человека нельзя одновременно видеть все 6 жаберных артерий, так как их развитие и перестройка совершаются в различное время: 1-я и 2-я жаберные дуги атрофируются прежде, чем появятся 5-я и 6-я дуги; 5-я дуга существует недолго. Полного развития достигают 3-я, 4-я и 6-я дуги и корни дорсальных и вентральных аорт.

427. Перестройка дуг артерий у эмбрионов (по Петтену). А – схема расположения всех дуг аорты: 1 – корень аорты; 2 – дорсальная часть аорты; 3 – наружная сонная артерия; 4 – внутренняя сонная артерия; I – IV – дуги аорты; Б – ранняя стадия перестройки дуг аорты: 1-общая сонная артерия; 2 – ветвь от шестой дуги к легкому; 3 – левая подключичная артерия; 4 – грудные сегментарные артерии; 5 – правая подключичная артерия; 6 – шейные сегментарные артерии; 7 – наружная сонная артерия; 8 – внутренняя сонная артерия; В – окончательная картина перестройки сосудов: 1 – передняя мозговая артерия; 2 – средняя мозговая артерия; 3 – задняя мозговая артерия; 4 – базилярная артерия; 5 – внутренняя сонная артерия; 6 – задняя нижняя мозжечковая артерия; 7, 11 – позвоночная артерия; 8 – наружная сонная артерия; 9 – общая сонная артерия; 10 – артериальный проток; 12 – подключичная .артерия; 13 – внутренняя грудная артерия; 14 – дорсальная аорта; 15 – легочный ствол; 16 -плечеголовной ствол; 17 – верхняя щитовидная артерия; 18 – язычная артерия; 19 – верхнечелюстная артерия; 20 – передняя нижняя мозжечковая артерия; 21 – артерия мозга; 22 – верхняя мозжечковая артерия; 23 – глазная артерия; 24 – гипофиз; 25-артериальный круг на основании мозга
В дальнейшем 3-я пара жаберных дуг, правая и левая дорсальные аорты на расстоянии от 3-й до 1-й жаберных дуг преобразуются во внутренние сонные артерии. Из 4-й пары дуг формируются различные кровеносные сосуды; 4-я левая жаберная дуга вместе с левой вентральной и частью дорсальной аорты превращается у плода в дугу аорты; 6-я пара аортальных дуг дает производное для развития правой и левой легочных артерий. Левая артерия у плода имеет анастомоз с дугой аорты (см. Кровообращение плода).
В этот период в начальной части общего ствола вентральных аорт возникает фронтальная перегородка, разделяющая ее на переднюю и заднюю части. Из передней части образуется легочный ствол, а из задней – восходящая часть будущей аорты. Эта часть аорты соединяется с 4-й левой жаберной артерией и формирует дугу аорты.
Конечная часть правой вентральной аорты и 4-я правая жаберная артерия дают начало правой подключичной артерии. Правая и левая вентральные аорты, находящиеся между 4-й и 3-й жаберными дугами, преобразуются в общие сонные артерии.
От правой и левой дорсальных аорт и единой дорсальной аорты отходят между сомитами, а затем склеротомами сегментарные артерии в латеральном направлении для кровоснабжения соответствующего сегмента спинного мозга и окружающих его тканей. Позднее в шейном отделе сегментарные артерии редуцируются и остаются только позвоночные артерии, которые являются ветвями подключичных артерий. В грудном и поясничном отделах отходят соответственно межреберные и поясничные сегментарные артерии.
Вентральная группа кровеносных сосудов отходит от досальной аорты, связана с сосудами желточного мешка и кишечной трубки. После обособления кишечника от желточного мешка три артерии (чревная, верхняя брыжеечная, нижняя брыжеечная) вступают в кишечную брыжейку.
Развитие начальной части правой подключичной артерии рассмотрено выше. Левая подключичная артерия берет начало каудальнее артериального протока и представляет 7-ю межсегментарную артерию. После опускания сердца межсегментарная артерия превращается в левую подключичную артерию, которая врастает в почку верхней конечности.
Почки зачатков задних конечностей появляются только после развития плацентарного кровообращения. Парная артерия зачатка ноги берет начало от пупочной артерии в том месте, где она ближе всего проходит от основания зачатка конечности. В почке конечности сосуд занимает осевое положение, располагаясь около седалищного и бедренного нервов.
Развитие вен. Развитие вен начинается с зачатков, имеющих билатеральную симметрию (рис. 428). Парные передние и задние кардинальные вены на правой и левой сторонах тела эмбриона соединяются в общие кардинальные вены, которые впадают в венозный синус простого трубчатого сердца. У взрослого человека парные вены сохраняются только в периферических частях тела. Крупные вены развиваются как непарные образования, расположенные в правой половине тела. Они вливаются в правую половину сердца.

428. Развитие вен у эмбриона 4 нед (по McClur, Batler) 1 – передняя кардинальная вена; 2 – общая кардинальная вена; 3 – пупочная вена; 4 – желточно-брыжеечная вена; 5 – субкардинальная вена; 6 – задняя кардинальная вена; 7 – развивающееся субкардиальное сплетение в средней почке; 8 – печень
Дальнейшая перестройка в венозной системе происходит с образованием четырехкамерного сердца и его смещением. Оказалось, что с образованием правого предсердия обе общие кардинальные вены впадают в правое предсердие. В связи с тем, что кровь по правой общей кардинальной вене протекает беспрепятственно в правое предсердие, в дальнейшем из него формируется верхняя полая вена. Левая общая кардинальная вена частично редуцируется, за исключением ее конечной части, которая превращается в венечный синус сердца.
Появление задних кардинальных вен связано главным образом с развитием средней почки (мезонефрос). С редукцией средней почки исчезают задние кардинальные вены. Вместо них появляются субкардинальные вены, расположенные параллельно задним кардинальным венам эмбриона. Субкардинальные вены на уровне окончательной почки (метанефрос) соединяются венозным анастомозом, который называется субкардинальным (медиальным) синусом (рис. 429). Кровь из нижних частей тела в это время течет уже не по задним кардинальным венам, а вливается в сердце через субкардинальный (медиальный) синус. Выше медиального синуса субкардинальные вены (краниальные их части) превращаются в непарную и полунепарную вены, а ниже (каудальные их части) – в подвздошные вены, по которым кровь оттекает от таза и нижних конечностей.

429. Образование субкардинального синуса и превращение его в нижнюю полую вену у эмбриона 7 нед (по Mellur, Batler) 1 – плечеголовная вена; 2 – субкардинально-субкардинальный анастомоз; 3 – вена гонады; 4 – подвздошный анастомоз; 5 – межсубкардинальный анастомоз; 6 – субкардинальная вена; 7 – нижняя полая вена; 8 – подключичная вена; 9 – наружная яремная вена
На формирование воротной вены оказывает влияние отток венозной крови из первичной кишки через желточные вены желточного мешка. Желточные вены впадают в венозный синус сердца сзади. На пути к печени желточные брыжеечные вены проходят ее зачаток, где они распадаются на несколько ветвей, образуя синусоиды и печеночные вены, которые в дальнейшем устанавливают связь с нижней полой веной. С исчезновением желточного мешка и ростом кишечника желточные вены атрофируются, а брыжеечная часть их развивается лучше и преобразуется в воротную вену. В дальнейшем их развитию способствует венозный ток крови от кишечника, желудка, селезенки и поджелудочной железы.
Источник
Сердечно-сосудистый комплекс органов. Артерии. Виды и строение артерий.
Сердечно-сосудистый комплекс органов включает сердце, артерии, сосуды микроциркуляторного русла, вены, лимфатические сосуды. Сердце и замкнутая сеть сосудов обеспечивают циркуляцию крови в организме и транспорт лимфы к сердцу. Деятельность сердечно-сосудистого комплекса направлена на поддержание метаболизма и постоянства внутренней среды организма – из крови к тканям и клеткам поступают питательные вещества, кислород, биологически активные вещества, регулирующие их развитие и функции; в кровь и лимфу удаляются ненужные клеткам шлаки и продукты их специальной деятельности.
Развитие. Источником развития кровеносных сосудов является мезенхима. Первые сосуды возникают вне организма зародыша – в стенке желточного мешка и хориона в начале 3-й недели эмбриогенеза. Первоначально образуются скопления клеток мезенхимы, именуемые кровяными островками. Периферические клетки островков уплощаются и, соединяясь друг с другом, формируют примитивные сосуды в виде эндотелиальных трубок. Центрально расположенные мезенхимоциты дифференцируются в первичные клетки крови (начальный интраваскулярный этап кроветворения). В теле зародыша сосуды появляются позже, также из мезенхимы путем разрастания ее клеток по стенкам щелевидных пространств зародыша.
В конце 3-й недели устанавливается сообщение между первичными кровеносными сосудами внезародышевых органов и тела зародыша. После начала циркуляции крови структура сосудов заметно усложняется в соответствии с региональными условиями гемодинамики. В составе стенок сосудов, помимо эндотелия, развиваются другие ткани (происходящие также из мезенхимы), которые, объединяясь, формируют внутреннюю, среднюю, и наружную оболочки сосудов.
Закладка сердца возникает в начале 3-й недели развития в виде парных мезенхимных трубок. После их слияния начинается дифференцировка тканей внутренней оболочки сердца – эндокарда. Средняя и наружная оболочки сердца формируются также из парных миоэпикардиальных пластинок – фрагментов правого и левого висцеральных листков спланхнотома. Миоэпикардиальные пластинки приближаются к закладке эндокарда, окружают ее снаружи, и далее, сливаясь, дифференцируются в тканевые элементы мио- и эпикарда.
Артерии. Виды и строение артерий.
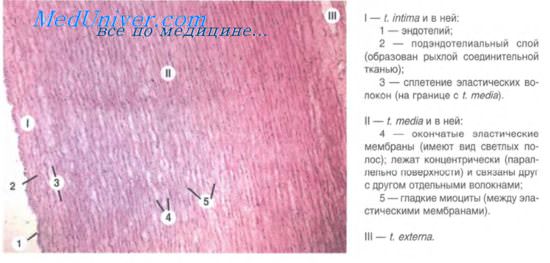
Артерии – сосуды, обеспечивающие продвижение крови от сердца к микроциркуляторному руслу. По величине диаметра они подразделяются на артерии малого, среднего и крупного калибра. Стенка всех артерий состоит из трех оболочек: внутренней (tunica intima), средней (tunica ) и наружной (tunica externa). Тканевый состав и степень развития этих оболочек в артериях разного калибра неодинаковы, что связано с гемодинамическими условиями и особенностями функций, выполняемых сосудами тех или иных отделов артериального русла. По количественному соотношению эластических и мышечных элементов в средней оболочке сосуда различают артерии эластического, смешанного (мышечно-эластического) и мышечного типов.
Артерии эластического типа (аорта и легочная артерия) выполняют транспортную функцию и функцию поддержания давления крови в артериальной системе во время диастолы сердца. Стенка их испытывает ритмические изменения кровяного давления. Кровь в эти сосуды поступает под высоким давлением (120-130 мм рт. ст.) и со скоростью около 1 м/с. В этих условиях вполне оправдано сильное развитие эластического каркаса стенки, который позволяет растягиваться сосудам во время систолы и принимать исходное положение во время диастолы. Возвращаясь в исходное положение, эластичная стенка таких сосудов способствует тому, что последовательно выбрасываемые из желудочков сердца порции крови превращаются в непрерывный кровоток.
Внутренняя оболочка сосудов эластического типа (на примере аорты) состоит из эндотелия, подэндотелиального слоя и сплетения эластических волокон. В подэндотелиальном слое определяются малодифференцированные звездчатые клетки рыхлой соединительной ткани, отдельные гладкие мышечные клетки, большое количество гликозаминогликанов. С возрастом здесь отмечается накопление холестерина. В средней оболочке аорты имеется до 50 эластических окончатых мембран (точнее – эластических окончатых цилиндров разных диаметров, вставленных друг в друга), в отверстиях которых располагаются гладкие мышечные клетки и эластические волокна. Наружная оболочка состоит из рыхлой волокнистой соединительной ткани, содержащей сосуды сосудов и нервные стволики.
Артерии смешанного (мышечно-эластического) типа характеризуются примерно равным количеством мышечных и эластических элементов в составе средней оболочки. Между гладкими миоцитами лежат густые сети эластических фибрилл.
На границе внутренней и средней оболочек отчетливо выражена внутренняя эластическая мембрана. В наружной оболочке содержатся пучки гладких мышечных клеток, а также коллагеновых и эластических волокон. К артериям данного типа относятся сонная, подключичная и другие.
Артерии мышечного типа выполняют не только транспортную, но и распределительную функции, регулируя приток крови к органам в условиях разных физиологических нагрузок (это, так называемые, органные артерии). Артерии мышечного типа содержат в средней оболочке гладкие миоциты. Это позволяет артериям регулировать приток крови к органам и поддерживать нагнетание крови, что важно для кровоснабжения органов, расположенных на большом удалении от сердца. Артерии мышечного типа могут быть крупного, среднего и малого калибров. Внутреннюю оболочку стенки этих артерий образуют эндотелий, лежащий на базальной мембране, подэндотелиальный слой и внутренняя эластическая мембрана, однако в мелких артериях внутренняя эластическая мембрана выражена слабо.
Средняя оболочка образована гладкой мышечной тканью с небольшим количеством фибробластов, коллагеновых и эластических волокон. Гладкие миоциты располагаются в средней оболочке по пологой спирали. Вместе с радиально и дугообразно расположенными эластическими волокнами миоциты создают единый пружинящий каркас, который препятствует спадению артерий, обеспечивая их зияние и непрерывность кровотока. На границе между средней и наружной оболочками имеется наружная эластическая мембрана. Последняя относится к наружной оболочке, состоящей из рыхлой соединительной ткани. Коллагеновые волокна имеют косое и продольное направление. В наружной оболочке артерий мышечного типа проходят питающие их кровеносные сосуды и нервы.
С помощью растровой электронной микроскопии показано, что внутренняя поверхность эндотелия артерий имеет многочисленные складки и углубления, разнообразные по форме микроскопические выросты. Это создает неровный и сложный микрорельеф внутренней (люминальной) поверхности сосудов. Такой микрорельеф увеличивает свободную поверхность соприкосновения эндотелия с кровью, что имеет трофическое значение и создает благоприятные условия для гемодинамики.
– Также рекомендуем “Сосуды микроциркуляторного русла. Артериолы. Прекапилляры. Посткапилляры. Венулы.”
Оглавление темы “Сердечно-сосудистая система. Дыхательная система.”:
1. Желчевыводящие пути и желчный пузырь. Строение желчного пузыря.
2. Сердечно-сосудистый комплекс органов. Артерии. Виды и строение артерий.
3. Сосуды микроциркуляторного русла. Артериолы. Прекапилляры. Посткапилляры. Венулы.
4. Вены. Строение вен. Стенки и структура вен.
5. Лимфатические сосуды. Строение лимфатических сосудов. Стенки лимфатических сосудов.
6. Сердце. Эндокард. Миокард. Строение сердца.
7. Дыхательный комплекс органов. Развитие дыхательной системы.
8. Гортань. Слизистая гортани. Стенки гортани. Трахея. Стенки трахеи. Слизистая трахеи.
9. Легкие. Внутрилегочные бронхи. Строение внутрилегочных бронхов.
10. Респираторный отдел легких. Строение респираторного отдела легких.
Источник
ÔÄò-XNôldE,¡VZì1 f^¢G’ßfÒà-i¿DöØQzQ‡&Òóä4´EÆMЊ¼X(/™Ñ _Ü”|ŽJ-Jû® ‘óª–F¢”df¬T÷T©Öj2/ ‘³è,ž¿¼Lƒ?ÿöñão¿®Ù|……›Y°š?îï¤Ð³6-óBÄ$gû¥³dÓŸïïïþñùôaï*Œ-c¼áýú& ‘͆™ùÚÿï%7=|ådöåå¯O©b•M0Pl¦VÊ$W³ÖÓ×›Jk¹5q ¦Äãkc…ÐÑ{ñ¢¥”YÍлѢ÷˜žÕR3pPqtû÷)é,°£€·/ömçM‹7zëáq-åÇݺ-øZE÷i#D/¡¬^[©c…ÑZaÂY·,³´oi¾¸ ŽX1X¤Hw9òyˆÉÑ/Çñì¯2>ÀÜbBŸ’ÔžÈç#ÕðÔ9ä¸$⌋qá’hûÅÉâU^òbãeˆ™ù|tNÜøèWD>Oä~œŽËcAºÙKù’R1#õÏG¤ãÜzI”ìÄGÖÑ›dÂ;âu %³Áaemc6¬0JX.”³êçÇSmu¶ ÷_㥢ý õåÃÓÁîò|zûý ï@¡”ϼ€B””gûˆ?CýtÁT9vnÛxÔ¥Qy!£sv’Ýó)XÐsr@T¢ç.q-OéL±62®à™¸žÏ‹àÒÛ®6áIÄ‹‡áJøW$b°‰’÷žs 4SÄËVô˜!Mb²ó’rïJøÅ»ø%`:rgBH;’Õi æ ò”À¸7VePçm”Š$IS¹Häb5€íÅå£ÇQ@˜1¦$µ-¤Hwfõ1Êgª’×VÔûF Ä¢g¦&¥,ؼg¢8!œ½
ÈÐÓ”õ]a¢ë¹ì[“nÂÌj:¤àΫ0¤FP¨r}™Ju2$¼tUb²™mĶá×FaAõÌwTÈ^pXØÌí[ÜfÉRfE,íæ-ãæ7 ì”äõ28†’ýIÖp.þS i?ìEÉSU Ë Xïs;gÈ$ P!Çɯ¡lLά’3«UaêºÁ²p§,3lÞ’€p¬b}¢Ë’8‡Lˆ¥Šh`UDÌÒT #ç}^,mFoóeüpcé};’Öæhb¼¬2³²B»³Q·ÒŽëi‡ºKëyÉ´cKpªõi‡z´ŒÔÊ’›¢j5³Ëm3VòÁÁV’¤ð|òP0¾¥bâ.t ‰§»Z’_¶Ï±hkÁ# p^`koG·a¦xôÒ-ƒ¶ ìA0ÐÏ&ˆ‹’+x¾Oa#86à¬ø‰%›-ާВ€O…’*¾›’ êÐlÖM‰ê7ȧ£Oœ»†´=B9÷”YÐîÖ”G|$JN»¢Ëñq:yd” ±dƒÁª3ƒeÚ’Œ!¯Z¢(M2¨ Ò6TG!¶¤¸Â£¹TºÔÐÒf Ÿ¬œÀ>R>Ø÷Çú)áÛËKÙ’á¯k …úhÀ³Å.ç·0ßÜà ³‰Hƒ0q÷ŨŽ”°Æ4-d·c†ÜtÍ·²Ú/Í’€z,!nó£o’wñW_-!nÍ«A¸¢ïðs¯Â±»½…AYýäv”µ°aªT«‰~~]t&+¢mò:½Ù”ÈÂmª¨s^÷Äýº†à2 Vº´†a7ûÜŸ6M®8B¼dKhˆGN=ñ”»ã%XbmŒùþ9å7Ê=Í »ÌD´¯‹Ôl¦Ê¶ô¡.Uv•Ïõr7ómºÈÎiuæiœ/òù€öV£|ˆØ×0l¬ iX¹ÐPº ×6YöJ”-6%E'[Þƒa”x‡ºaâ#…½b°y-éØhj’ݼiåì(ñ¦ÊÜEÅv²7ÒØpV É=’ Û£Aù…Ò15’‡ŠÅA5Zòéf©HÍâRmLþ†HئHèÂ3•”qªsäBò©`4äÍžze7]®{¯¿Çl¹khOžW‰ ¡Ý ¯ ª-ìž:÷¼Ž.«¨¶vg”^£µÞ7e‹qÓ½à?߬BÔµ^«ý™°Ž!‡,Ü+V/a«PÙ˜ÔÂO3¼°¥¯_»™fÜ|bk á.«’«2″Ô*åK2¤ç81ò…Ä‹£>Û¶¸¼© C’Bfõ’¤l †¹f’¯´*1ãf6″ÞlSé…®Õ&’¥ƒÀF3Wû-ÊT©íâ”us´a°†¹1 ëÖH]ßJ”R€*.™ˆ j3 -´ø§0º˜”KÞ(÷U¨ÎÈcy?eú]’&ü¢ ¬‰ò%{ÐÊÇÂjîk¿¡µfêí ‰>Â¥þ´·¢ i¹¬lA€uöf#.UHÜ^0ÑUérÊ¿¢`ù«h¯ªáÖeÎ7Œž±¯e(WVõXïÀ}ÃÂïqÏA‰Ðé‹Ÿ±¹ô3Dƒ»¥a³&î-ªmÂ(yä’…bAHÈèeW¢æÚçÄVªg«6Df£-y踀[Gûàîå-³G½t@¸IZ%ƒ@ØìõU§Tr#6ù žö]ÞZO)ÂäÁnÐÕ½0³êd²yÒZxè^oU¯xÓ³Ô(Y ;²oѳŠRä2HßÓʳm’#³cpXâ`¥8pRE±¸ë÷›-(G iŽ¡ì3™ØOq”ÁÙað‰[-0CT±+d ÷A ¯ÃÄ-˜µjÄ”s%ÅÜb©5O‹ ³-ÈmÖÌlªÜ`Üæ°áûËM7ÈFå¦nËM-“Bg]=[¹q¡ŒãÕ¢ ØY’»PQ’vמt¡.X’FMË(Eôò#ì”À´eG]ÉT®lĘ7¸iº!7ÚÏo7KÃO¢´OïðHÍÚªj˜¿^ɶ³[`ÜÓ³Áãvi
œuhNW g2µ†s:ç)H:ÛúFZ5Ã(VÔËá@À©;±lÏD JZ]”sº!=¾[zÜ”ôÎôNàÉ>Ó8•ŠMõ”W-ù7¨tHÕçÇá%*ü«¬¬Ì’•´¢¢[¢»EåŽ ˜,ªË¨åGbbYB;¥ O¶%Ï}¶ø iÜà[îå{1³6ÈÁ ùÊûÁDøœGŒ†Ó0Ÿx•xP³ï+ù8″ëâ…ùO±‰5‡Qr-‹¸£ÆHFËq)a½¼éuÙ]+U¾¥”nhk£GÇò”×ØÚ¹¼&í…CyèQgÊ:’l&æ”/¸$Àõ},䡲’©ŽvŽ¯rn©4+j䘌åRO¢’ø8JHQÎÉ#évÊÆ•u©4·/á±x `¿+8K+kVãÑ©ƒ?ÛSóçœQ@Ïö”õ˜òœÏ&l(oÐ+rSfMá@P¯7E¯Pý•€ˆ_üYßíud¶®žÝ’mF;”1ãPKWÎÅD’5…؆€·A;ã×u3eí)óŠºÀY¾¸N¬µ³”~iè`¤r†ár»ìc¥œÌŒmX{m>´²ôMC/YDÊ”uŸÁÀ´Ðq¥Ü•€Zlw”…C)LÝ…%ÊļL¶ž˜µ¶y·É’¿=ñÃç÷wö=9ý7^j²Ë¿˜†Ë¿‰ˆþpåÌí5»Y&›¹Ë¼f&Ð¥Œ’óð·w~œÞ¼ÿpøû7ŸEÚöÁÏ’©;v8)Ng¢z·³ ƒ#!ÿÔA€ñ@+ï ‰UÐY4LH°êk)»)ïN¥?ÕÑ’½¾®Ò*wùDd6©0t,Á8o¯¸¥ì¡˜žõhäZ{“ãtMd‡ ‘ ú‰DÆíR³¬‰Œ¤Ëfpª`í¼AÜu /³yÞÀG‹8KØ=ûD¢’Ïl¯µv)RK»£þÒ&vÄâ!Æ ‹>ŠîÆ£Ðcˆ?,5we2%6™w4S5ˆ=BbOˆ™Òà˜8µël !µ?u=ºg’åEW¼Äp_Ç”+(jŒSÉÇíR;ÔÝLLj°9}¥¥•Ïña‹-ë¯À‹d[jR£-b -ÜÍZA½LL÷þ®HÚԘήuúµqÛÛ;ôe›ýádÛGíÎ;$»º¯ÃÆ _Ç9”øŽÆí4-Ëm¡)倀]-É-Y¦¦µå®|Ž,-»!¯L¬Ø~ÃrGÉÍ@#¥ØP@×,Wæœíq÷sÿ8MNG;iqF¹:?ÍRDcƒ~7ÂÎâ*ƒ~ 6ÃÖ±í2èý´wwˆ7³ÛíyIölN’qo¯†´öÚó6 âL¯’^”6ß ¼U¡ÊigÐÁ*£Ò³¾UCüÖŽEeÇ¢£Øë¸JÏc&ÊþÙ4s’ ‡(ÖO÷w.Y¼PÓ’fõJZX¯Ð¬Sø[)•õv?o×s™®f>´^Öìê³=ƒ%Ê廃•Ù`Ã¥š0Ül»%¾KÍ{&é:²Å’žª;Û)n²Ò; }”è2UN¯Åd…0@5ÝŒ*Gv:”ïnZª|Ѳì܆.šƒpß¾¡;~©uˆ=&jŠô½º‡M¶{YîV˜¿ÖÛv%^£¼…¸;ô}nw9>/Ÿù³rޱ嬿ï|Üq{.Ý “ȈLÍÈíGUÞ@=¥ÛT±ŠO$0+c/jA¨Ã9B=4Iš1Cë|56’ØârH`§¤½…ñߎ3-íù¯¦ €ë¾×ׇ&‹VrÀírL¨ì-°Ÿ§;ÁC›E¹²ÏB󯥿Ç*Øô‹wCfM1g-Veæiéúy2Ó-kë3»U’§tÄò½’Žz{ CI”Ý¡€](_¿«ØÑé^jzçåÝ•ªå5YÔ¼ABR÷]Nš:óMÑvåóVCBÚ*X±jhTóîÔÓО”K_ã@±/vÀ$ ·ýúLvud .3&Љáp@OæùNê0…ëX¯¥ÞÝ›Xø õm}= ³Š!þTºPb6ÝíàÔÂÉÜ4YLy·p³vâŽìÀ©Â›‰ìùµ&n~‹fvw£;ÍIfÂ]by´Uý{ õTÆû*+¨òzLÊo†*Ù”¢§›^’e@Ï•(ZlŸñJÞ?Ý6″‹%oŸ6‰’þ1DdcrÚ=ÇËÊy‡ÿâ;JfºÄy‡Ý6†¡Y±ñ¼£ÄL kÒ8ó;û7±‡~Öu>Žç×QB9wYá¸CÒÌ7àXVqàSÍ þFœ aj³N$ _O’=¥³-~Nšmj²›ï0²«3÷m>}¢:Uü ‘V³PC®Ë¯Wº‡`«8>‰U =Ôc
Источник
