Изменения в сосудах пожилого человека
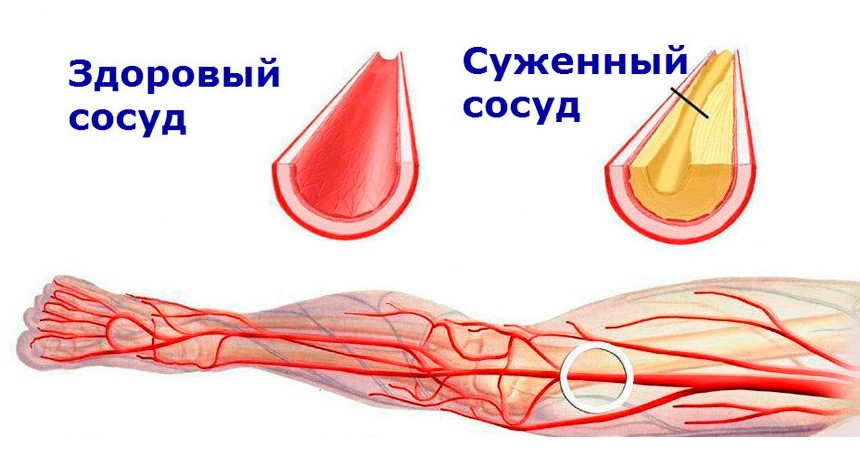
Атеросклероз – это болезнь сосудов и артерий, которая развивается из-за нарушенного обмена углеводов и жиров. В ходе болезни на стенках сосудов и капилляров откладываются холестериновые уплотнения, которые переходят в бляшки на сосудистых стенках. После отложения бляшек начинается склероз – рост соединительной ткани. Так образования закрепляются, растут дальше и в итоге приводят к деформированию сосудов и их закупорке. В организме нарушается кровообращение, что влияет на общее состояние и здоровье человека. Это типичная старческая болезнь, и она опасна для пенсионеров. Атеросклероз сосудов у пожилых увеличивает риски развития инсульта, инфаркта и ишемии сердца. Болезнь может начаться еще в молодом возрасте из-за неправильного питания, вредных привычек и малоподвижного образа жизни. У пенсионеров атеросклероз обычно развивается после 50 лет. Он поражает и мелкие, и крупные сосуды. Чтобы вовремя начать лечение, необходимо верно распознать атеросклероз и обратиться к врачу.
Причины болезни и группа риска
Появление атеросклероза связано с возрастными изменениями: снижением эластичности сосудистых стенок и замедлением обмена веществ. Это способствует отложению холестерина на стенках сосудов.
Основной причиной атеросклероза считается избыточное количество липидов, что нарушает обмен веществ в организме. При здоровом обмене веществ уровень холестерина поддерживается в норме, если он нарушен – начинаются проблемы с сосудами.
Также к основным причинам относят чрезмерное употребление углеводов. Простые углеводы и рафинированный сахар, вредные для здоровья, содержатся во многих продуктах питания: выпечке, кондитерских изделиях, сладостях, макаронах быстрого приготовления, белом рисе.
К факторам риска, провоцирующим атеросклероз, относятся:
• Сахарный и несахарный диабет;
• Гормональные нарушения;
• Болезни полости рта;
• Лишний вес и ожирение;
• Большое количество стрессовых ситуаций;
• Вредные привычки (алкоголь, курение, нездоровая пища);
• Гипертония;
• Малоподвижный образ жизни;
• Наследственность.
Эти причины в совокупности приводят к развитию атеросклероза. Пожилые люди, у которых наблюдаются проблемы из этого списка, находятся в группе риска.
Миф о холестериновой теории
Долгие годы была популярна холестериновая теория. Суть ее в том, что атеросклероз вызывает употребление жирной пищи в большом количестве. Эта теория не имеет под собой никаких научных фактов или обоснований. Тем не менее, просуществовала она долго, и многие люди в нее верили.
В 2010 году канадские ученые провели эксперимент с участием 250 человек разного возраста и генетики. Результаты исследования показали, что не существует зависимости между употреблением жирных продуктов и повышением холестерина. Большое количество жиров нарушает деятельность печени, что, наоборот, снижает уровень холестерина и повышает кислотность крови.
Симптоматика
Проявление симптомов будет зависеть от типа атеросклероза. У пожилых людей атеросклероз наблюдается в головном мозге, сердце, нижних конечностях, брюшном отделе.
Атеросклероз сосудов головного мозга
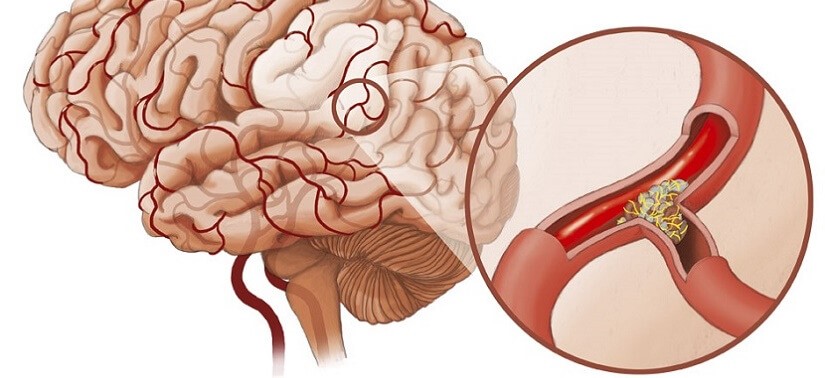
Начальные симптомы наблюдаются в пожилых годах: нарушается кровоток в сосудах, питающих мозг, происходят изменения в работе ЦНС. У человека это может выразиться в виде психических отклонений и болезней мозга. Проявление симптомов зависит от тяжести поражения сосудов.
К начальным симптомам относятся:
• Ухудшение памяти,
• Нарушение концентрации внимания,
• Быстрая утомляемость, постоянное чувство усталости, апатия,
• Нарушения зрения и речи.
Данные симптомы атеросклероза проявляются временно и проходят сами, от них можно избавиться.
Развитая патология выражена более яркими симптомами. К ним относятся:
• Тревожные и бредовые состояния,
• Частые перемены настроения,
• Сниженный тонус сосудов,
• Слабость в мышцах,
• Пониженная температура тела,
• Проблемы со сном,
• Потеря чувствительности, паралич, парез.
В тяжелой стадии поражения сосудов головного мозга развивается старческое слабоумие – деменция. Происходят различные нарушения работы мозга (потеря памяти, ориентации, проблемы мышления), психологические изменения личности.
Атеросклероз коронарных сосудов сердца
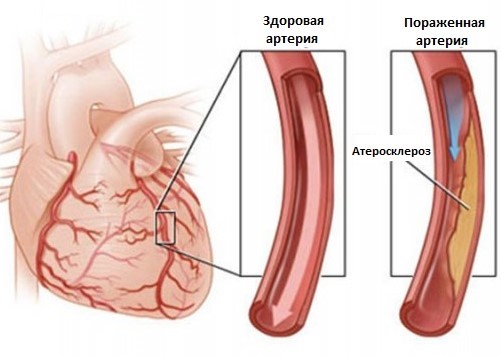
В начале болезни признаки атеросклероза коронарных сосудов никак себя не проявляют. В дальнейшем развитии они напоминают симптомы ишемии:
• Одышка и затрудненное дыхание,
• Резкая боль за грудиной,
• Тахикардия, аритмия,
• Нервное состояние,
• Бессонница,
• Путаность сознания,
• Панические атаки,
• Тошнота и головокружение.
У больного развиваются аритмия, стенокардия, происходят нарушения в сердечной работе. Может случиться инфаркт миокарда.
Атеросклероз сосудов нижних конечностей

Типичная болезнь в пожилом возрасте. Узнать ее можно по следующим признакам:
• Упадок сил,
• Боли в ногах во время движений, которые могут усиливаться,
• Хромота, чувство скованности икроножных мышц,
• Тремор,
• Побледнение кожи, в дальнейшем – посинение,
• Ощущение холода в ногах,
• Онемение пальцев на ногах, потеря чувствительности,
• Отеки стоп,
• Некроз.
Атеросклероз нижних конечностей может привести к гангрене и дальнейшей ампутации.
Атеросклероз брюшного отдела
Сопровождается следующими симптомами:
• Снижение аппетита и постоянная жажда,
• Вздутие,
• Тошнота, рвота,
• Понижение тонуса мышц,
• Потеря массы тела.
Специалист определяет тип атеросклероза и назначает дальнейшее лечение. К врачу следует обратиться, если человек обнаруживает у себя следующие признаки:
• Похолодание в конечностях,
• Синий или фиолетовый тон кожи,
• Пониженная температура тела,
• Отечность,
• Нервозность, апатия, депрессивное состояние,
• Дискомфорт в грудной клетке,
• Потеря аппетита,
• Скачки давления,
• Потемнение в глазах.
Диагностика
Для постановки диагноза врач может использовать такие методы:
• Биохимический анализ крови с липидограммой. Липидограмма – липидный анализ крови, который помогает выявить соотношение холестерина в крови пациента;
• Определение уровня сахара;
• Исследование гематокрита – объема красных клеток в крови;
• Изучение гормонов поджелудочной железы;
• Допплерография сосудов головного мозга и изучение кровотока в области позвоночника;
• МРТ сердца и мозга;
• Томография артерий головного мозга;
• УЗИ головы.
Для определения уровня холестерина используется биохимический анализ крови. Допплерографию, ангиографию или рентген используют, чтобы исследовать аорту, артерии, сосуды позвоночника. Развитие атеросклероза определяют с помощью УЗИ или томографии.
Специалист подбирает диагностические методы, исходя из типа атеросклероза у пожилого.
Лечение

При атеросклерозе применяют консервативное лечение. Оно включает следующие моменты:
• Антихолестериновая диета. Нужно отказаться от мучного, сладкого, жирного, копченого. Рацион будут составлять полезные продукты: зерновые, рыба, грибы, свежие овощи и фрукты, бобовые, нежирный творог, растительные жиры, орехи. При атеросклерозе рекомендованы диеты номер 5 и 10.
• Уменьшение стрессовых ситуаций. Это достигается благодаря гармоничному здоровому режиму труда и отдыха и применению методов релаксации.
• Физическая активность: ЛФК, ходьба и другие подходящие виды активности. Полезны умеренные физические нагрузки.
• Нормализация артериального давления.
• Переход на ЗОЖ, отказ от вредных привычек.
Медикаменты
Холестерин в человеческом организме можно поделить на три группы: «плохой», «хороший» и триглицериды. Такая упрощенная классификация помогает понять, как действует холестерин в нашем теле и с каким нужно бороться.
• ЛПНП – это липопротеиды низкой плотности. Именно они поражают сосудистые стенки и вызывают атеросклероз, поэтому их принято называть «плохой» холестерин.
• ЛПВП – липопротеиды высокой плотности. Они защищают сосуды, а потому их называют «хорошим» холестерином.
• Триглицериды – третья группа, которая тоже влияет на здоровье человека.
Принимая препараты от атеросклероза, мы боремся с ЛПНП – «плохим» холестерином. Это основные средства в лечении атеросклероза, они снижают количество вредного холестерина в организме.
Также применяют дополнительные препараты, которые нормализуют обменные процессы, предупреждают появление сахарного диабета, лечат сопутствующие недуги.
Больному выписывают разные группы лекарств в комплексе. Их подбор индивидуален, зависит от расположения бляшек и тяжести болезни. Такое лечение восстанавливает здоровое состояние сосудов.
Назначают следующие группы лекарств:
• Секвестранты – снижают уровень холестерина благодаря связыванию желчных кислот и их выводу из кишечника. Данные средства мешают всасыванию других лекарств, поэтому между приемами этих и иных препаратов нужно делать перерывы в 1-4 часа.
• Фибраты и статины – средства, которые снижают образование своего холестерина в печени. Часто их выписывают вместе. Их нужно принимать, строго соблюдая дозировку и сроки, так как длительный прием вызывает негативные побочные действия.
• Антиагреганты – понижают свертываемость крови.
• Витаминные комплексы – способствуют хорошей гемодинамике крови. Никотиновая кислота снижает уровень холестерина.
• Средства на основе ненасыщенных жирных кислот выводят холестерин из организма.
• Эндотелиотропные лекарства – уменьшают число липидов в сосудах, улучшают питание сосудистых стенок, оказывают ангиопротекторное действие.
Дополнительно выписывают средства по разжижению крови, например, аспирин.
При повышенной тревожности человеку назначают транквилизаторы. Если у него диагностировали депрессию, назначают антидепрессанты.
Прием лекарств должен сочетаться с правильным питанием.
Выбор медикаментов индивидуален и зависит от диагноза, ситуации пациента, его возраста и пола. Нельзя заниматься самолечением.
Хирургическое лечение
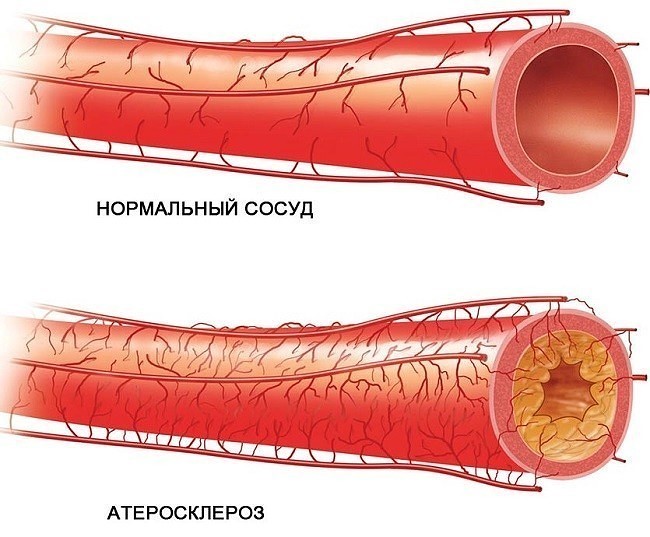
Если в процессе диагностики у человека обнаружили сужение сосуда более чем на 70%, назначают хирургическую операцию. Операция необходима, если аорта по большей части уже перекрыта бляшками.
Применяют следующие хирургические методы:
• Разрезание пораженного сосуда и вывод из него накопленных отложений;
• Стентирование сосуда: в пораженную область устанавливают стент, который расширяет его;
• Установка катетера для очищения просветов сосудов.
Альтернативный взгляд на лечение атеросклероза
Иную систему лечения атеросклероза предлагает доктор Александр Шишонин – кандидат медицинских наук, мануальный терапевт с большим опытом работы. Он занимается лечением атеросклероза, гипертонии и нарушений кровоснабжения головного мозга. Александр является руководителем собственной клиники в Москве, которая лечит людей по авторским методикам доктора Шишонина. В основе лечения – внимательный профессиональный подход с применением современных знаний.
Доктор развенчивает многие представления об атеросклерозе:
• Поедание жирных продуктов не приводит к развитию атеросклероза.
• Уровень холестерина не влияет на размер сосудистых бляшек. Научные исследования показали, что нет никакой связи между размерами бляшек и содержанием холестерина в крови.
• Если снизить содержание холестерина, бляшки не перестанут расти. Это доказали научные исследования.
• Статины не являются идеальным лекарством от атеросклероза. Статины – это вещества, блокирующие образование холестерина в печени. Печень создает 80% холестерина, остальные 20% мы получаем с едой. Чрезмерное употребление статинов подавляет функциональность печени в производстве холестерина и других веществ, угнетает метаболизм клеток. Это негативно сказывается на общем здоровье человека.
Доктор отмечает, что в обществе сложилась стойкая нелюбовь к жирам и уверенность в пользе статинов для лечения болезни. Безжировая диета вместе с регулярным приемом статинов, наоборот, может привести к прогрессу атеросклероза.
Холестерин важен и полезен для организма, поэтому не зря его большую часть вырабатывает печень. Он участвует в образовании гормонов, клеточных мембран, желчной кислоты, поэтому холестерина организму нужно много.
Бляшки образуются там, где нарушен процесс обновления тканей, что происходит по разным причинам. Новые клетки не образовались, а холестерин, нужный для их производства, остался. Он оказывается лишним, неиспользованным. Макрофаги, участвующие в очищении места для появления новых клеток, начинают активно поглощать оставшийся холестерин и приобретают огромные размеры. Так и появляются бляшки.
Развитие атеросклероза связано с клеточными нарушениями, а не молекулярными, которые принято лечить лекарствами. Так как клеточные процессы – живые, на них можно повлиять. Для этого нужно узнать, почему нарушился процесс обновления. Доктор видит причину в недостатке двигательной активности. Недостаток движения тормозит обновление тканей, поэтому сосуды старятся раньше.

Александр отмечает, что люди, которые активно двигаются и прорабатывают мышцы, излечиваются от атеросклероза. Активность помогает избавиться от излишнего холестерина в клетках и нормализовать процесс обновления. Бляшки таким образом исчезают у всех людей, больных атеросклерозом, в том числе и у активных пенсионеров.
Помимо активности нужно подходящее питание. Доктор против применения популярных в лечении безжировых диет: они неэффективны, но провоцирует аппетит. Человек на безжировой диете начинает активно есть углеводную пищу, чтобы восполнить недостающую энергию. Такое питание увеличивает нагрузки на организм.
В клинике доктора Шишонина человеку рекомендуют молочные и животные жиры, также подходят растительные. Основу питания составляют жиры, белки и клетчатка. От углеводной пищи отказываются.
Автор методики отмечает, что избавиться от атеросклероза можно с помощью следующей схемы: движение, грамотно подобранное жирное питание и центральная нейрорегуляция. Специалист замечает, что пациентам с шейным остеохондрозом трудно вылечиться от атеросклероза – нужно обязательно решить эту проблему.
Профилактика атеросклероза в пожилом возрасте
Профилактические меры делят на две группы: первичная и вторичная профилактика. Первичная предназначена для здоровых людей, вторичная – для тех, у кого диагностирован атеросклероз.
Первичная профилактика
Ее полезно соблюдать с молодости.
Рекомендации:
• Изменение питания. Нужно отказаться от вредной пищи, ограничить употребление яиц, молока, молочных и жирных продуктов. В рацион следует включить полезные продукты: каши, фрукты, овощи, рыбу, диетическое мясо, супы на овощном бульоне. Надо пить достаточное количество жидкости. Здоровое питание не только будет препятствовать развитию атеросклероза, но и поддерживать нормальный вес, уровень сахара в крови, улучшать общее самочувствие.
• Избавиться от вредных привычек. Курение активно способствует накоплению липидов на сосудистых стенках, поэтому отказ от сигарет будет полезен.
• Ввести регулярные физические нагрузки. Они улучшают трофику сосудов, ускоряют обмен веществ и расщепление липидов. Пожилому человеку подойдет ЛФК. Начать упражнения можно со специалистом, затем каждый день выполнять дома самостоятельно. Можно выбрать любой другой вид активности: плавание, ходьбу, фитнес. Физические нагрузки должны быть умеренными и подходящими, их подбирают индивидуально.
• Стабилизация нервной системы. Это позволит избежать нарушений обменного процесса. Подходят любые способы релаксации: спокойные прогулки на свежем воздухе, расслабляющая ванна, медитация.
• Сдавать анализы на уровень липидов в крови 1-2 раза каждый год.
• Соблюдать гармоничный режим работы и отдыха. Избегать сильных и частых стрессовых ситуаций.
Вторичная профилактика

Предназначена для пациентов с установленным диагнозом. Профилактические меры будут улучшать трофику сосудов, препятствовать дальнейшему развитию атеросклероза, стабилизировать общее состояние пациента.
К профилактическим мерам относятся: прием средств для разжижения крови, снижение уровня «плохого» холестерина и нормализация артериального давления.
Действуют те же профилактические меры, что и в случае первичной профилактики: здоровое питание, подходящая физическая нагрузка, поддержание здоровой массы тела
Прогнозы
При соблюдении всех лечебных рекомендаций и профилактических мер прогнозы положительные. Пациент будет надолго защищен от развития атеросклероза, если в дальнейшем станет придерживаться ЗОЖ.
Если у человека тяжелое состояние, болезнь в глубокой стадии, его могут назначить в группу инвалидности. Чаще инвалидность дают из-за необратимых изменений в головном мозге.
Атеросклероз у пожилых пациентов развивается быстрее и интенсивнее, чем у молодых, и способен привести к тяжелым осложнениям. Необходимо проходить регулярные проверки у врача, соблюдать профилактические меры и при обнаружении симптомов атеросклероза сразу обращаться к специалисту. Атеросклероз – болезнь, которую легче предупредить, чем лечить. Успешность лечения зависит от выполнения врачебных рекомендаций.
Видео: Как победить атеросклероз
Источник
Возрастные изменения системы кровообращения в пожилом возрасте в значительной степени ограничивают ее адаптационные возможности и создают предпосылки для развития заболеваний.
У каждого человека с возрастом меняется структура сосудистой стенки. Постепенно атрофируется и уменьшается мышечный слой каждого сосуда, теряется его эластичность и появляются склеротические уплотнения внутренней стенки. Это сильно ограничивает способности сосудов к расширению и сужению, что уже является патологией. В первую очередь страдают крупные артериальные стволы, особенно аорта. У пожилых и старых людей значительно уменьшается количество действующих капилляров на единицу площади. Ткани и органы перестают получать необходимое им количество питательных веществ и кислорода, а это ведет к их голоданию и развитию различных заболеваний.
С возрастом у каждого человека мелкие сосуды все более и более «закупориваются» известковыми отложениями, и возрастает периферическоесосудистое сопротивление. Это ведет к некоторому повышению артериального давления. Но развитию гипертонии в значительной мере препятствует то обстоятельство, что с уменьшением мышечной стенки крупных сосудов расширяется просвет венозного русла. Это ведет к снижению минутного объема сердца и к активному перераспределению периферического кровообращения. Коронарное и сердечное кровообращение обычно почти не страдают от уменьшения минутного объема сердца, тогда как почечное и печеночное кровообращение сильно уменьшается. Чем старше становится человек, тем большее количество сердечных волокон атрофируется. Развивается так называемое «старческое сердце». Идет прогрессирующий склероз миокарда, и на месте атрофированных мышечных волокон сердечной ткани развиваются волокна нерабочей соединительной ткани. Сила сердечных сокращений постепенно снижается, происходит все более усиливающееся нарушение обменных процессов, что создает условия для энергитически-динамической недостаточности сердца в условиях напряжения. Кроме того, в пожилом возрасте ослабляются условные и безусловные рефлексы регуляции кровообращения, все больше выявляется инертность сосудистых реакций. Исследования показали, что при старении изменяются влияния на сердечно-сосудистую систему различных структур мозга. В свою очередь изменяется и обратная связь: ослабляются рефлексы, идущие с барорецепторов крупных сосудов. Это ведет к нарушению регуляции артериального давления. В результате всех перечисленных процессов с возрастом физическая работоспособность сердца падает. Это ведет к ограничению диапазона резервных возможностей организма и к снижению эффективности его работы.
Сердце представляет собой биологический насос, благодаря работе которого кровь движется по замкнутой системе сосудов, ежеминутно прокачивая около 6 литров крови. Изменения сердечно-сосудистой системы в виде атеросклеротического поражения в сосудистой стенке, гипертрофия стенок полостей сердца, расширение полостей сердца носит последовательный , непрерывный и прогрессирующий характер и приводит к нарушению ее структуры и функции. Повышенное артериальное давление , гипертрофия левого желудочка, диастолическая дисфункция левого желудочка приводят к хронической сердечной недостаточности, которая резко увеличивается с возрастом. Вначале изменения сердца носят приспособительный характер и не прявляются клинически. Клинические симптомы (например, одышка) отмечаются сначала при физических нагрузках, затем толерантность к ним снижается, одышка возникает при небольших нагрузках, затем в покое и даже в положении лежа.
Хроническая сердечная недостаточность – это синдром, развивающийся в результате различных заболеваний сердечно-сосудистой системы, приводящий к снижению насосной функции сердца и недостаточному кровоснабжению органов и тканей, который проявляется одышкой, сердцебиением, утомляемостью, ограничением физической активности и избыточной задержкой жидкости в организме. Застой крови в легких, кроме одышки вызывает сухой кашель. Отеки при хронической сердечной недостаточности чаще всего располагаются на ногах. Вначале отеки появляются в области лодыжек, нарастают к вечеру и проходят к утру. При дальнейшем развитии болезниотеки захватывают другие части тела. Также появляются повышенная утомляемость и мышечная слабость при физических нагрузках. Факторами риска для развития сердечно-сосудистых заболеваний является курение, повышенный холестерин плазмы крови, артериальное давление. Все большее значение приобретают избыточная масса тела, ожирение, сахарный диабет, психосоциальный стресс, избыточное потребление алкоголя.. Особенностью пожилых людей является сочетанное поражение органов и систем, наличие нескольких заболеваний, требующих назначения нескольких препаратов одновременно.
Для профилактики развития сердечно-сосудистых заболеваний и развития обострений заболевания необходимо вести здоровый образ жизни, который включает в себя:
Физическую активность, которая показана любому пациенту, но ее объем зависит от исходного состояния здоровья, подготовленности пациента к физической нагрузке, от наличия хронических заболеваний. Физические тренировки улучшают психологический статус пациента, повышают его устойчивость к физическим нагрузкам.
Сохранять и поддерживать здоровый вес тела, обеспечивая баланс между количеством потребляемой энергии и физической активностью.
Продукты питания должны быть богатыми витаминами, солями калия, магния, кальция.
Правильная организация питания.
Исключение курения.
Необходимо научиться расслабляться при стрессовых ситуациях.
Полноценный сон, занятия лечебной физкультурой.
Пожилой возраст – не повод сидеть дома (посещение культурных мероприятий, положительные эмоции).
Статью подготовила врач-дерматовенеролог Л.В. Крюкова.
Источник
