Эмболизация сосудов нижних конечностей

Эмболизация — малоинвазивная процедура, которая может дополнять хирургическое лечение или использоваться самостоятельно. Хирург через прокол в бедренной артерии проводит специальный катетер в артерии, непосредственно питающие опухоль и через него закрывает их специальными частицами — эмболами, которые перекрывают кровоток. В ряде случаев используют эмболы, способные выделять химиопрепарат в ткань опухоли — такое вмешательство называется химиоэмболизация.
Эмболизация применяется для лечения многих заболеваний. С начала XXI века эта процедура получает все более широкое применение и в онкологии, в первую очередь из-за своей эффективности и малоинвазивности — эмболизации безболезненны, не требуют наркоза, инструмент вводится через пункцию артерии, т. е. нет никакой операционной раны.
Эмболизация у онкологических пациентов
Эмболизация артерий для лечения опухолей и их метастазов помогает решить следующие задачи:
- в качестве самостоятельного метода лечения — эмболизация (чаще всего в варианте химиоэмболизации) может приводить к ишемии ткани опухоли и ее гибели. Для некоторых заболеваний, например, ряд опухолей печени, этот лечения может приводить к полной ремиссии без хирургического лечения.
- в сочетании с хирургическим лечением эмболизация используется как вспомогательная технология — чаще всего для уменьшения кровотечения во время операции за счет деваскуляризации (обескровливания) новообразования;
- в ряде случаев эмболизация, выполненная перед операцией, дает возможность проведения более радикальной операции за счет предварительного уменьшения опухоли;
- эмболизация также может применяться для борьбы с симптомами и осложнениями онкологических заболеваний — это в первую очередь остановка опасных кровотечений, которые угрожают жизни пациента, кроме того — облегчение боли, вызванной злокачественным новообразованием; еще одним эффектом является уменьшение объема и замедление роста опухоли.
Виды эмболизации артерий у онкологических больных:
- предоперационная — выполняется в качестве первого этапа хирургического вмешательства;
- в качестве самостоятельного метода лечения — чаще всего при опухолях печени, почек и ряде других опухолей
- в качестве паллиативного метода лечения — для остановки кровотечений, уменьшения болевого синдрома, уменьшения объемов и темпа роста опухоли.
Как проводится эмболизация артерий?
Эмболизация выполняется врачами-рентгенохирургами в специально оборудованной ангиографической операционной. Перед эмболизацией всегда проводят ангиографию. В сосуды вводят рентгенконтрастное вещество, в ходе чего записывают рентгеновское изображение в цифровом видеоформате. Это помогает врачу оценить расположение и анатомию сосудов, определить, из каких артерий осуществляется кровоснабжение опухоли.
Чаще всего эмболизацию выполняют под местной анестезией. В редких случаях приходится использовать общую анестезию (наркоз). За 4–5 часов до процедуры пациента просят ограничить прием пищи, иногда дают успокоительные препараты.
В большинстве случаев доступ к нужному сосуду получают через бедренную артерию, это самый типичный доступ для всех ангиографических исследований и вмешательств, но могут использовать и другие артерии в других местах (лучевую на запястье, плечевую в области локтевого сгиба и т. п.). Врач обрабатывает кожу антисептиком и делает небольшой прокол, вводит в артерию специальный катетер размером не более 1,5 мм и продвигает его до тех пор, пока не достигнет нужного сосуда. Через катетер в сосуд вводят эмболы, которые перекрывают его просвет.
Существуют разные виды эмболов:
- Поливинилалкоголь (PVA) представляет собой частицы размером от 50 до 1000 мкм. Это относительно недорогой и простой в применении препарат, однако, в настоящее время он считается устаревшим. Сейчас чаще всего применяют сферические эмболы, например, Bead Block и Embozene.
- Спирали из платины и нержавеющей стали. После установки в просвете сосуда на них быстро образуется тромб, который перекрывает кровоток. Иногда такие спирали применяют вместе с желатиновыми губками: сначала устанавливают спираль, а затем через катетер вводят губку — ее частички оседают между витками. Их применяют только для остановки кровотечений, обусловленных опухолями.
- Химиоэмболизация — введение в просвет сосуда эмболов, содержащих химиопрепарат. Таким образом, с одной стороны происходит закупорка сосудов, кровоснабжающих опухоль, а с другой химиопрепарат поступает непосредственно в ткань опухоли и не оказывает побочные эффекты, которые возникают при его введении в вену. При этом в самой опухоли создаются очень высокие концентрации препарата, невозможные при обычном введении. Мы применяем самые современные препараты для химиоэмболизации: DC Beads (Terumo, Япония) и Hepaspheres (Merit Medical, США)., которые высвобождают химиопрепарат в течение длительного времени, в стабильной дозировке.
- Радиоэмболизация — введение эмболов, содержащих радиоактивные изотопы. Эта процедура еще называется внутренней лучевой терапией, так как в опухоль изнутри вводят дозу радиации, разрушающей ее клетки. Для этого обычно используют изотоп Иттрий-90.
Эмболизация артерий в онкологии
К эмболизации артерий наиболее часто прибегают при следующих онкологических заболеваниях:
- В качестве самостоятельного метода лечения: Первичные и метастатические опухоли печени, почек, легких и других локализаций.
- В комбинации с хирургическими методами: Первичные и метастатические опухоли печени, почек, легких, костей, позвоночника, матки, простаты, мочевого пузыря и т. д.
- Для остановки кровотечений при опухолях: малого таза, легких, прямой кишки, толстой кишки, печени, матки, простаты, опухолях головы и шеи. Т. е. практически при любой локализации с целью прекращения кровотечения.
Эмболизация также широко применяется для лечения заболеваний, не связанных с онкологией:
- Миома матки. Эмболизация маточных артерий — наименее травматичный способ лечения миомы матки, обладающий высокой эффективностью — около 98,5% женщин, перенесших эту процедуру, не нуждаются в дополнительном лечении.
- Аденома простаты. Эмболизация – эффективный, малоинвазивный способ лечения аденомы предстательной железы, который сегодня становится все более распространен в развитых странах.
- Варикоцеле — наименее инвазивная альтернатива хирургическому лечению, выполняется амбулаторно за 20–30 минут.
- Сосудистые мальформации различной локализации.
- Аневризмы — в первую очередь аневризмы головного мозга, способные вызвать геморрагический инсульт.
Насколько безопасна эмболизация?
Цель эмболизации в онкологии — не только прекратить приток крови к патологическому очагу, но и сохранить при этом кровообращение в соседних здоровых тканях. Современная техника эмболизации с использованием микрокатетеров позволяет обеспечить необходимую точность эмболизации.
Для того чтобы обеспечить точность в ходе эмболизации всегда проводят ангиографию. Врач внимательно изучает сосудистую сеть, кровоснабжение опухоли и определяет, в какой сосуд должны быть введены эмболы. Эмболы вводятся только после детального изучения сосудистой анатомии опухоли в ходе вмешательства. Перед эмболизацией вам также могут назначить УЗИ, КТ, МРТ и другие исследования.
Существует ряд противопоказаний к проведению эмболизации, но все они являются относительными, то есть процедура, как правило, все же может быть проведена при соблюдении некоторых условий. Например, у пациента с нарушением функции почек должно быть нормализовано артериальное давление, водно-солевой баланс, а во время ангиографии нужно использовать минимальное количество контрастного вещества.
В Европейской клинике с каждым пациентом работают индивидуально. Врач оценивает общее состояние больного, учитывает сопутствующие заболевания, размеры и расположение опухоли, особенности ее кровоснабжения.
Врачи-специалисты Европейской клиники имеют огромный опыт проведения эмболизации артерий при различных видах опухолей. Мы используем значительный собственный и опыт коллег из ведущих зарубежных клиник. Некоторые процедуры, которые мы предлагаем пациентам в Европейской клинике (например, эмболизация при аденоме простаты), даже в Европе, США и Израиле являются прерогативой крупных университетских клиник из-за необходимости иметь хирургов самого высокого уровня.
Нашими врачами были выполнены первые в России эмболизации миомы матки, артерий простаты, мы первыми стали работать с самыми современными препаратами для эмболизации — Bead Block, Embozene, DC Bead и др.
Источник
 Сосудистые пороки – это общий термин, который включает в себя врожденные сосудистые аномалии : только вен – венозные мальформации (ВМ) только лимфатические сосудов – лимфатические пороки одновременно вен и лимфатических сосудов: вено-лимфатические мальформации аномалии артерий, связанных непосредственно с венами без капиллярной сети между ними: артериовенозные мальформации(АВМ)
Сосудистые пороки – это общий термин, который включает в себя врожденные сосудистые аномалии : только вен – венозные мальформации (ВМ) только лимфатические сосудов – лимфатические пороки одновременно вен и лимфатических сосудов: вено-лимфатические мальформации аномалии артерий, связанных непосредственно с венами без капиллярной сети между ними: артериовенозные мальформации(АВМ)
Происхождение сосудистых мальформаций
Мальформации возникают во внутриутробном периоде . Генетики проводят много исследований по изучению этого феномена, но к определённой концепции до сих пор не пришли. Поэтому вопрос о причинах возникновения мальформаций остается не до конца изучен.
Врожденные ангиодисплазии (синдром Паркса-Вебера-Рубашова) – характеризуются наличием патологических соустий (фистул) между артериями и венами.
Артериовенозные соустья часто бывают множественными, имеют разнообразный калибр и форму. В зависимости от диаметра различают макрофистулы, заметные невооруженным глазом, и микрофистулы, которые выявляются только при микроскопическом исследовании тканей конечности.
Окончательно причины развития синдрома Паркса-Вебера-Рубашова не установлены. Ряд авторов рассматривают его как результат мутаций в гене RASA1, который кодирует белок p120-RasGAP, участвующий в передаче химических сигналов из внеклеточного пространства к ядру клетки. Вместе с тем, каким именно образом эти изменения приводят к специфическим сосудистым аномалиям у лиц с синдромом Паркса Вебера-Рубашова, не установлено.
Патологические соустья чаще располагаются в зоне бедренной, ветвей подколенной артерии, а также по ходу большеберцовых артерий. Интенсивный сброс артериальной крови через артерио-венозные свищи ведет к повышению давления крови в венах.
Из-за повышенной функциональной нагрузки изменяется гистологическая структура венозной стенки. Происходит утолщение ее мышечной оболочки и формирование внутренней эластической мембраны (“артериализация” вены).
Значительная часть артериальной крови при наличии свищей поступает в венозное русло, минуя капиллярную сеть, поэтому возникает тяжелое кислородное голодание в тканях и нарушаются обменные процессы. Из-за венозной гипертензии усиливается нагрузка на сердце, что постепенно приводит к расширению его границ и сердечной декомпенсации.
Основные симптомы
Каковы симптомы сосудистой мальформации? Сосудистые мальформации могут вызвать различные симптомы, зависящие от расположения их в теле: Общим симптомом всех мальформаций является боль. Венозный и лимфатический пороки могут вызвать подкожную припухлость, над которой может располагаться родинка. При поражениях кожи может сочиться лимфа или возникнуть кровотечение . Лимфатические мальформации, как правило, осложняются инфекционным процессом, требуя лечения антибактериальными препаратами. Вено-лимфатические мальформации могут быть связаны с феноменом под названием синдром Клиппеля-Треноне.
Артериовенозные мальформации (АВМ) могут также вызвать боль. Они являются наиболее опасными из-за быстрого сброса крови из артерий в вены. В зависимости от их расположения, они также могут привести к кровотечению (например , из матки, мочевого пузыря). Легочные артериовенозные мальформации несколько отличаются тем, что они как бы являются шунтом, по которому кровь из правых отделов сердца сбрасывается в левые отделы сердца, не повышая уровень кислорода в легких. Это приводит к симптомам пониженного содержания кислорода, одышке, усталости. Такие пороки могут кровоточить, в результате чего возникает кровохарканье или гемоторакс (появление крови в грудной клетке). Кроме того, эта аномалия может позволить сгусткам крови пройти через легкие и попасть в другие артерии тела человека, тем самым вызвав инсульт или абсцесс мозга. Это является существенной причиной для немедленного лечения легочных артериовенозных мальформаций.
Источник
Эндоваскулярная хирургия – раздел инновационных методов лечения сердечно-сосудистых заболеваний, заключающихся в лечебном воздействии изнутри пораженного сосуда. Такие вмешательства проводятся под местной анестезией в условиях рентгеноперационной, но без необходимости выключения сознания и перевода на искусственную вентиляцию легких. Общий принцип операции заключается в следующем: в сосуде через кожу в области паха или запястья делается прокол, через него внутрь сосуда устанавливается сосудистый порт с клапаном. Через порт в сосуд вводятся проводники, катетеры, баллоны, стенты, спирали, окклюдеры и другие инструменты. После проведения операции пациент восстанавливается очень быстро без необходимости длительного нахождения в стационаре и в большинстве ситуаций может быть выписан на следующий день после проведения вмешательства. Во время проведения всех процедур обязательно контролируются частота сердечных сокращений, артериальное давление, насыщение крови кислородом.
Методики эндоваскулярной хирургии
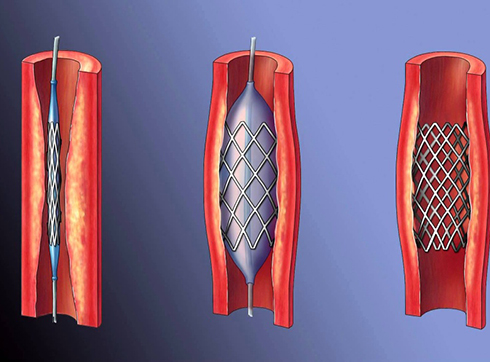
Баллонная ангиопластика и стентирование. Суженный сосуд расширяется изнутри баллонным катетером, после расширения сосуда в него устанавливается стент – специальная конструкция, напоминающая внешне пружинку от шариковой ручки, которая предотвращает повторное сужение просвета и отслойку внутренней оболочки сосуда. Это самая распространенная методика эндоваскулярной хирургии, применяется как для лечения поражений артерий сердца, так и для лечения поражений периферических артерий. Баллонные катетеры и стенты бывают разного диаметра и длины, а также с различными физическими свойствами, в зависимости от параметров сосуда, для которых они предназначены. Стенты изготавливаются их различных материалов – высокотехнологичных полимеров и сплавов металлов, могут иметь специальное лекарственное покрытие, предотвращающее обратное сужение сосуда (рестеноз).
Эмболизация. Внутрь сосуда вводятся закрывающие просвет сосуда шарообразные эмболы или спирали. Диаметр вводимых частиц составляет доли миллиметра, и, как правило, измеряется в нанометрах. Спирали также бывают разной толщины и длины, и имеют различное покрытие, необходимое для полной остановки кровотока в сосуде. Такая методика применима при лечении опухолей (в том числе, миомы матки), варикоцеле, внутренних кровотечений. Также, частицы могут быть носителем химиопрепарата, что используется в лечении злокачественных опухолей.
Эндопротезирование. Установка внутрь пораженного сосуда стент-графта. Стент-графт представляет собой стент, покрытый искуственной или натуральной (из сосуда животного) оболочкой. Этот метод лечения показал высокую эффективность в борьбе с сосудистыми аневризмами – например, аневризмой брюшного отдела аорты, или аневризмой селезеночной артерии, а также используется при оказании неотложной помощи при разрывах артерий.
Механическая катетерная тромбэктомия и тромболизис – методы физическогоудаления тромбов из просвета сосуда с помощью специальных катетеров или растворения тромбов с помощью ферментов (тромболитиков). В отличие от открытой сосудистой операции методы обладают малой инвазивностью, гораздо меньшим количеством осложнений и большей эффективностью, особенно – в осложненных случаях (например, при тромбозах шунтов, когда доступ к ним затруднен из-за рубцовой деформации).
Катетерная атерэктомия – метод удаления атеросклеротических бляшек из артерий с помощью специальных катетеров. Применяется при эндоваскулярных вмешательствах на артериях нижних конечностей, позволяет получить в сочетании с другими методами восстановления просвета сосудов наиболее долгосрочный результат вмешательства.
Карбоксиангиография – технология, которая заключается в введении в сосуд углекислого газа с помощью специального оборудования вместо обычного йод-содержащего контрастного вещества для диагностики или операции. Используется у пациентов при значительном нарушении функции почек или при аллергической реакции на йод-содержащее контрастное вещество.
Перед эндоваскулярными вмешательствами пациенту необходимо обязательно пройти предоперационное обследование.
Преимущества эндоваскулярной хирургии в клинике К+31
- Расширенные диагностические и лечебные возможности – методики эндоваскулярной хирургии позволяют проводить вмешательства на сосудах очень малого диаметра (2-3 мм), которые часто недоступны для открытой хирургии, а также восстанавливать просвет своих собственных сосудов.
- Малая травматичность операции – нет необходимости делать большие надрезы кожи, отсутствуют рубцы после операции, вероятность инфекционных осложнений (нагноения раны) минимальна.
- Короткий послеоперационный период – выписка из стационара возможна на следующий день после операции.
- Специалисты-эксперты – в клинике К+31 эндоваскулярные операции проводятся специалистами, имеющими высокую квалификацию в сердечно-сосудистой хирургии, являющимися экспертами в каждой области малоинвазивных эндоваскулярных вмешательств.
- Профессиональное европейское и американское оборудование последнего поколения.
Источник
Количество выявляемых заболеваний сосудов нижних конечностей с каждым годом неуклонно растет. Это связано с современным малоподвижным образом жизни и поздней обращаемостью пациентов. В Юсуповской больнице доступно проведение различных видов диагностики, позволяющих выявить заболевания артерий нижних конечностей.
В числе доступных исследований находятся:
• ультразвуковое дуплексное сканирование;
• мультиспиральная компьютерная томография с контрастным усилением.
Профессиональные врачи проводят исследования на новейших современных аппаратах. Это позволяет с высокой точностью выявить патологию даже на начальной стадии развития. В случае обнаружения изменений, специалисты Юсуповской больницы предлагают различные методы лечения. Подбор тактики терапии проводится индивидуально. При этом учитываются возраст пациента, патология и степень ее тяжести, сопутствующие заболевания.
Аппаратура медицинского учреждения позволяет проводить малотравматичные вмешательства на артериях нижних конечностей. Среди них выделяют эмболизацию сосудистых образований, которая позволяет быстро и эффективно восстановить кровоток.
Все сосудистые вмешательства проводят высококвалифицированные врачи, имеющие многолетний опыт работы в данной сфере.
Наши специалисты

Эндоваскулярный хирург

Врач по рентгенэндоваскулярной диагностике и лечению, к.м.н.

Хирург-онколог, к.м.н.
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Ангиопластика и стентирование чревного ствола и брыжеечной артерии
Хроническое нарушение кишечного кровообращения – состояние, при котором сужение артерий, кровоснабжающих органы пищеварения приводит к недостаточному кровоснабжению.

Стрелочкой указан стеноз (сужение) 80-85% чревного ствола, в месте его отхождения от аорты.
Развитие хронической абдоминальной ишемии приводит к появлению регулярных болей в животе после приема пищи, нарушениям моторной, секреторной и абсорбционной функций (метеоризм, неустойчивый частый жидкий стул, запоры). У части пациентов на фоне описанных жалоб развивается похудение, что часто связывается с отказом от пищи в связи с болями после еды.
Правильная диагностика позволяет выявить причину для развития такой клиники. Выполнение стентирования чревного ствола позволяет восстановить полноценное кровоснабжение, что приводит к полному регрессу всех жалоб и выздоровлению.

Стрелочкой указан результат ангиопластики со стентированием – восстановление кровоснабжения по бассейну чревного ствола.
Стентирование почечных артерий
Основной причиной развития стеноза почечных артерий является атеросклероз, но зачастую причинами такого поражения могут стать фибромышечная дисплазия, болезнь Такаясу, рубцовые стенозы после шунтирования почечной артерии или трансплантации почки.
Показанием к стентированию почечных артерий может служить выраженный стеноз (сужение более 70% просвета или изменение пикового градиента систолического давления более чем на 20 мм рт.ст.), который сопровождается:
- некупируемой (не поддающейся лечению) или сложноконтролируемой артериальной гипертензией (с использованием большого числа антигипертензивных препаратов)
- почечной недостаточностью
- застойной сердечной недостаточностью/нестабильной стенокардией у пациентов с одной или единственной функционирующей почкой
Ангиография правой почечной артерии. Стрелочками указан участок стенозирования в проксимальной трети почечной артерии. Индикаторной линией выполнено измерение диаметра артерии для планирования дальнейшей операции.
Учитывая, что причиной стеноза почечных артерий является атеросклероз – данная патология встречается в среднем у 25% пациентов, имеющих значимые атеросклеротические поражения других бассейнов (у пациентов с ишемической болезнью сердца, цереброваскулярной болезнью, заболеваниями периферических сосудов).

Стрелочками указан стент, имплантированный в пораженный участок.
После стентирования почечных артерий у 10-20% пациентов с вазоренальной гипертензией происходит «полное излечение», а у 75% пациентов с ранее трудноконтролируемой или некупируемой гипертензией – происходит «стабилизация», гипертензия становится контролируемой, снижается число принимаемых антигипертензионных препратов.
У 70-80% пациентов с почечной недостаточностью после стентирования почечных артерий наблюдается улучшение или стабилизация функции почек.

Ангиография правой почечной артерии после стентирования. Стрелочками указан стент, полностью восстановивший кровоток.
Восстановление периферических артерий
Нарушение кровоснабжения артерий нижних конечностей, являющееся проявлением таких заболеваний как атеросклероз, зачастую ассоциированный с сахарным диабетом. Проявлением такой патологии могут являться боли, возникающие при ходьбе на различные дистанции («перемежающая хромота») с постепенным сокращением дистанции безболевой ходьбы, нарушения половой функции у мужчин («васкулогенная импотенция»), нарушения чувствительности кожи пальцев и стоп, наличие таких поражений кожи и мягких тканей нижних конечностей как язвы, некрозы. Резкое снижение дистанции безболевой ходьбы, появление поражений кожи и мягких тканей, возникновение ишемических «болей покоя» говорит о развитии критической ишемии и возрастающем риске потери конечности и угрозе жизни.
Непосредственно причиной развития такой клинической картины является поражение артерий нижних конечностей различной степени и на различном уровне.
После выполнения неинвазивных методов диагностики (ультразвукового дуплексного сканирования, мультиспиральной компьютерной томографии с контрастным усилением) возможна комплексная оценка степени поражения артерий и нижних конечностей и решение вопроса о возможности их восстановления эндоваскулярным или гибридным методами.
Восстановление кровотока при эндоваскулярном вмешательстве заключается в проведении инструментов через пораженный участок, воздействие на атеросклеротическую бляшку высоким давлением, зачастую баллонным катетером с лекарственным покрытием (что позволяет нанести на поверхность бляшки лекарственный препарат, «стабилизирующий» бляшку). Эндоваскулярная методика в ряде случаев может быть дополнена имплантацией стента, выполняющего «опорно-каркасную» функцию.
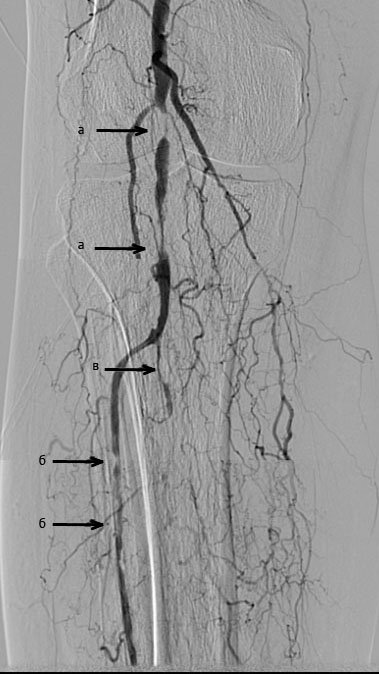
Стрелочками отмечены (а) окклюзионное и стенотическое поражение подколенной артерии (ПКА) на двух уровнях, (б) стенотическое поражение передней большеберцовой артерии (ПББА), (в) стенотическое и окклюзионное поражение тибиаперонеального ствола (ТПС) и малоберцовой артерии (МБА).

Стрелочками отмечены (а) восстановленный кровоток в ПКА, (б) ПББА, (в) ТПС и МБА.
Эндоваскулярная реваскуляризация нижних конечностей является малотравматичным методом, позволяющим восстановить кровоток, при поражении артерий на фоне некрозов кожи и мягких тканей, что позволяет в значительной мере уменьшить объем некрэктомии и сохранить опорную функцию конечности.
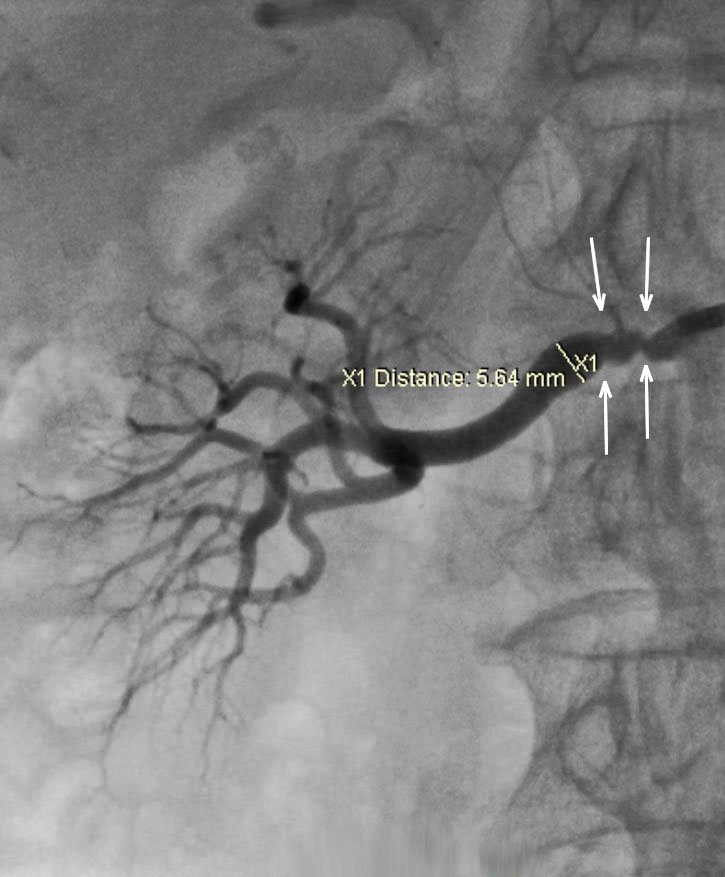
Эмболизация сосудистых образований
Сосудистые образования (артериовенозные мальформации, артериовенозные фистулы) – группа ненаследственных заболеваний, связанная с формированием патологической связи между артериями и венами. Данная патология является преимущественно врожденной и имеет разнообразные проявления, в зависимости от расположения.
Основными проявлениями периферических сосудистых образований являются наличие объемной структуры (данные образования часто «мешают» пациентам, располагаясь, например, на нижних конечностях и травматизируются при движении), нередко присутствует «синдром обкрадывания» (обеднение кровоснабжения нижележащих зон кровоснабжения – происходит колоссальный сброс крови из артериального русла в венозное за счет прямой связи артерии с веной и формирования высокоскоростных потоков), когда пациенты отмечают похолодание, к примеру, пальцев при локализации мальформаций на предплечье и плече.
Часто такие образования состоят из афферентов (приносящих сосудов), тела (чаще представляет собой клубок патологических сосудов) и дренирующих вен.

Стрелочками указаны тело артериовенозной мальформации (а), а также средний (б) и наиболее крупный (в) афференты.
Эмболизация при такой патологии может быть как этапом перед удалением образования (с целью «выключить» мальформацию из кровоснабжения, позволив сделать оперативное вмешательство практически «бескровным», значительно снижая интраоперационные риски), а также может быть самостоятельным методом лечения, когда выполненное вмешательство позволяет полностью и в долгосрочной перспективе прекратить циркуляцию крови по образованию.

Результат предпопарционной эмболизации: стрелочками указаны эмболизированные средний (а) и наиболее крупный (б) афференты, без контрастирования тела артериовенозной мальформации.
В случае повреждения сосудов нижней конечности, грозящее пациенту объемной операции и различными осложнениями вплоть до потери конечности или летального исхода – эндоваскулярные операции могут стать альтернативой большому хирургическому вмешательству.

Ложная аневризма (гематома), сформировавшаяся в результате повреждения артерия после эндопротезирования тазобедренного сустава.

Установка окклюдера в «шейку» ложной аневризмы.

Результат: отсутствие заполнения ложной аневризмы (гематомы), без нарушения кровоснабжения других ветвей подвздошной артерии эмболизирующим агентом (б).
Список литературы
- Б.И.Кузник. Клеточные и молекулярные механизмы регуляции системы гемостаза в норме и патологии. — Чита, 2010. — 832 с.
- А.П.Момот. Современные методы распознавания состояния тромботической готовности. — Барнаул: Изд-во Алт. Ун-та, 2011. — 138 с.
- ДИС. Маринова О. Ю. Низкоинтенсивное лазерное излучение в терапии атеросклероза и стабильной формы ИБС- 1999 ЦНМБ; Шифр Д99-2457; ЗД; Формат Дата получения: 94.01.01; Инв.номер Д-147544
Мы работаем круглосуточно
Источник