Эндоваскулярное лечение структурных заболеваний сердца и сосудов

Эндоваскулярная хирургия — инновационное, высокотехнологичное направление в медицине. Оно включает хирургические вмешательства, которые выполняют малоинвазивным способом в просвете сосудов. Для того, чтобы устранить патологические изменения, не требуется разреза. Эндоваскулярные хирурги вводят катетер и специальные инструменты в кровеносный сосуд через небольшой прокол на коже. Чаще всего, доступ осуществляется через бедренную артерию в верхней части бедра, реже — через плечевую, лучевую, подколенную и другие артерии.
Эндоваскулярные вмешательства сложны, они требуют современного оборудования и соответствующего уровня квалификации врачей. В клинике Медицина 24/7 есть всё необходимое. Наши хирурги имеют большой опыт успешного проведения таких вмешательств, операционные укомплектованы аппаратурой от ведущих производителей.

Наш эксперт в этой сфере:
Главный хирург, онколог, эндоскопист
Позвонить врачу
В чем преимущества эндоваскулярной хирургии?
Эндоваскулярные операции начали практиковаться недавно, но быстро приобрели большую популярность у врачей и пациентов, за счет множества преимуществ:
- Главный плюс эндоваскулярных вмешательств — низкий риск осложнений, за счет того, что во время такой операции не делают разрезов, не применяют общий наркоз. Достаточно одного небольшого прокола под местной анестезией.
- После процедуры пациенты очень быстро восстанавливаются. Вернуться к привычной жизни можно максимум через 4 недели (зачастую уже через несколько дней), в то время как после открытых операций на крупных сосудах — через 3 месяца.
- Сокращаются сроки госпитализации. Обычно пациенту достаточно провести в стационаре всего 1–3 ночи.
Во время и после процедуры пациент испытывает намного меньше боли и дискомфорта, чем после классических открытых вмешательств через разрез. - За счет очень низкого риска осложнений эндоваскулярная хирургия зачастую является оптимальным выбором для пожилых пациентов, людей с тяжелыми сопутствующими заболеваниями.
- Отличный косметический результат. В месте прокола практически не остается никаких следов.
Эндоваскулярная хирургия помогает безопасно справиться с разными патологиями даже в тяжелых случаях.
Какие болезни можно лечить с помощью эндоваскулярной хирургии?
Список показаний к операциям с применением эндоваскулярного доступа очень большой. Вот некоторые из них:
Ишемическая болезнь сердца (ИБС)
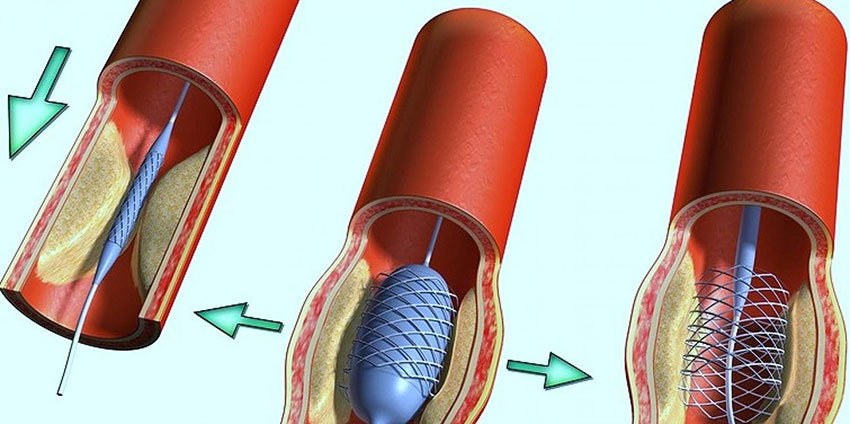
Это одна из самых распространенных сердечно-сосудистых патологий, опасное заболевание, которое ежегодно убивает миллионы людей по всему миру. Из-за атеросклеротического поражения и тромбоза венечных артерий нарушается приток кислорода к сердечной мышце, она не может нормально справляться со своей функцией, пациента беспокоят боли в груди и другие симптомы. В таких случаях может быть выполнена баллонная ангиопластика и стентирование.
В венечные артерии вводят катетер, на конце которого находится специальный баллон в спущенном состоянии. Когда баллон раздувают с помощью физиологического раствора, он расширяет просвет сосуда, и затем в этом месте устанавливают стент — небольшую трубочку с сетчатой стенкой из металла. Она обеспечивает свободный ток крови.
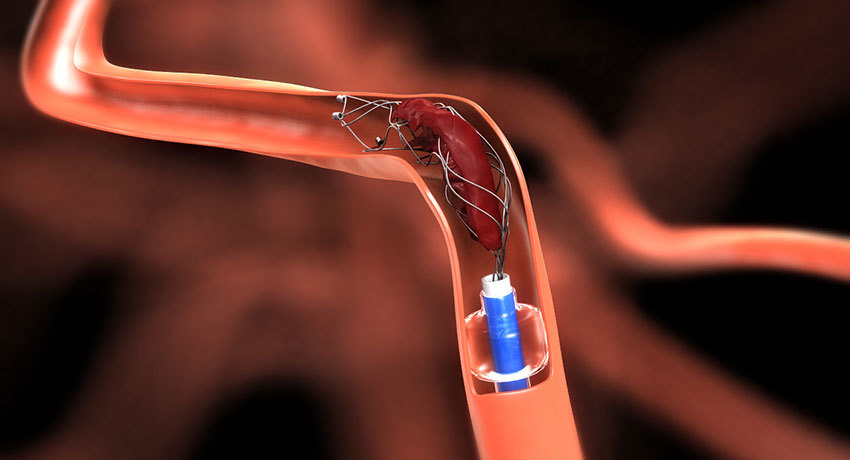
Аневризмы
Аневризмы — патологические растяжения участков сосудистой стенки, которые внешне напоминают «грыжу» на футбольном мяче. Патология опасна тем, что в ослабленном месте может произойти разрыв. При этом развивается сильное кровотечение, которое грозит фатальным исходом.
В настоящее время широко практикуется эндоваскулярная хирургия при аневризме артерий головного мозга, аорты и других крупных артерий. Применяются разные методики:
- Эндопротезирование — процедура, во время которой в сосуд вводят длинную узкую трубку-протез и фиксируют ее к стенкам артерии выше и ниже аневризмы.
- Эмболизация — в аневризму вводят спираль, в результате чего в ней постепенно формируется тромб и прекращается кровоток.
Атеросклероз
Атеросклероз — заболевание, при котором на стенках кровеносных сосудов растут бляшки, сужающие их просвет и нарушающие кровоток. Это состояние приводит к таким серьезным осложнениям, как артериальная гипертония, облитерирующий эндартериит, инфаркт, инсульт.
При атеросклерозе коронарных артерий эндоваскулярные хирурги выполняют баллонную ангиопластику и стентирование. При поражении сонных артерий может быть выполнена эндартерэктомия — удаление атеросклеротических бляшек. После этого восстанавливается нормальный приток крови к головному мозгу и снижается риск инсульта.
Тромбоз глубоких вен
При тромбозе глубоких вен также может быть выполнена эндоваскулярная баллонная ангиопластика. Иногда прибегают к эндоваскулярной тромбэктомии. Тромбы можно удалить методом аспирации — «засасывая» через иглу, соединенную с катетером, либо раздробить на мелкие фрагменты.
В случаях, когда с тромбами в венах нижних конечностей не удается справиться, устанавливают кава-фильтр. Это специальная конструкция, которую помещают в нижнюю полую вену. Она не пропускает оторвавшиеся фрагменты тромбов (эмболы) и предотвращает грозное осложнение — тромбоэмболию легочной артерии.
Фибромышечная дисплазия
Под этим термином объединяют группу заболеваний, не связанных с атеросклерозом и воспалительным процессом, при которых уменьшается просвет кровеносных сосудов, в них нарушается кровоток, формируются аневризмы. В некоторых случаях показана ангиопластика и стентирование.
Эмболизация
Суть этой процедуры в том, что в определенную артерию вводят препарат, который состоит из микроскопических эмболизирующих частиц, либо специальные спирали. Они прекращают приток крови к патологическому образованию.
Эмболизационные техники применяют для борьбы со злокачественными опухолями и доброкачественными новообразованиями (миомой матки, доброкачественной гиперплазией предстательной железы), артериовенозными мальформациями, варикоцеле.
В онкологии существует особая процедура — химиоэмболизация. В артерию, питающую злокачественную опухоль, вводят препарат, который одновременно содержит противоопухолевое средство и эмболизирующие частицы. Таким образом, раковые клетки получают «двойной удар» в виде эффекта химиопрепарата и нарушения притока крови. Химиоэмболизацию широко применяют при раке печени.
Запишитесь на приём доктора сейчас
Оставьте свой номер телефона
Как проходит эндоваскулярная операция?
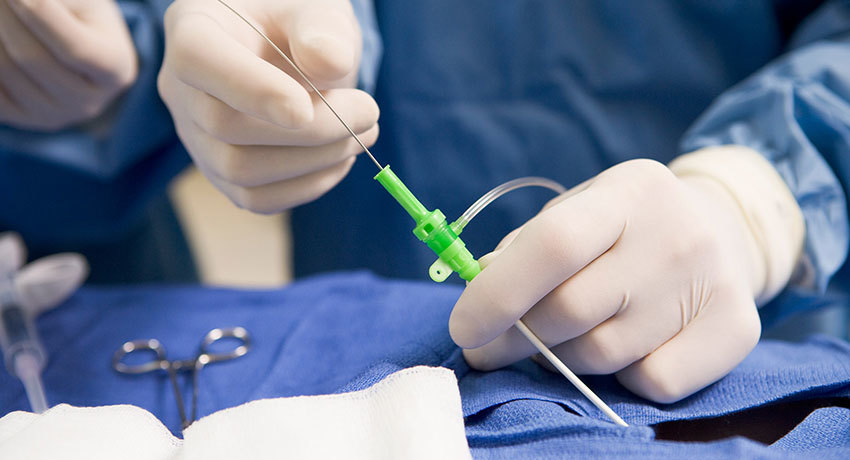
Вмешательство проводят эндоваскулярные хирурги в специально оборудованной рентгенооперационной. Врачу нужно контролировать продвижение катетера, свои действия и эффект от процедуры, для этого он использует рентгеноскопию, ангиографию — рентгенологическое исследование с введением в кровеносные сосуды рентгеноконтрастного раствора.
Вмешательства, как правило, проводят под местной анестезией. После обезболивания и обработки кожи растворами антисептиков делают небольшой надрез, получают доступ к артерии и вводят в нее катетер. Когда кончик катетера достигает нужного места, совершают необходимые манипуляции. Затем, как правило, снова выполняют ангиографию для контроля. Например, после стентирования это помогает проверить, расширился ли патологически измененный участок артерии, и восстановился ли в нем нормальный кровоток.
Когда процедура завершена, извлекают катетер и накладывают на место прокола давящую повязку, чтобы остановить кровотечение. В течение ближайших нескольких часов пациенту назначают постельный режим, нужно лежать на спине.
Сколько стоят эндоваскулярные операции?
Стоимость зависит от типа и объема эндоваскулярного хирургического вмешательства. Например, иногда, при необходимости, во время одной процедуры в коронарные артерии может быть установлено сразу два или даже три стента, и это будет дороже. На сумму повлияют и такие факторы, как ценовая политика, «звёздность», клиники, уровень врачей, сроки госпитализации, дополнительные исследования, лечебные процедуры.
У нас работают хирурги экспертного уровня, все вмешательства проводятся с применением современного оборудования от ведущих производителей. При этом мы не завышаем цены, пациенты платят только за те процедуры и препараты, которые им действительно необходимы. Свяжитесь с нами, чтобы записаться на консультацию к эндоваскулярному хирургу в клинике Медицина 24/7.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Источники:
- Эндоваскулярная хирургия аорты и периферических артерий // Международный журнал интервенционной кардиоангиологии. 2005. №7.
- Шукуров Б.М., Чигогидзе Н.А., Козлов Г.В., Писецкий П.Б., Егин Е.И., Душкина А.П. Эндоваскулярная эмболизация открытого артериального протока новым типом отцепляющихся спиралей // Международный журнал интервенционной кардиоангиологии. 2003. №1.
- Шукуров Б. М., Козлов Г. В., Душкина А. П., Немчук В. А. Эндоваскулярная хирургия в лечении врожденной патологии сердца и сосудов // Международный журнал интервенционной кардиоангиологии. 2006. №11.
Источник
Îáñóäèòü ìåòîäèêó íà ôîðóìå
Ïîëó÷èòü êîíñóëüòàöèþ íà ôîðóìå
Êàê äîáðàòüñÿ äî ÍÈÕÒ
Èøåìè÷åñêàÿ áîëåçíü ñåðäöà (ÈÁÑ) – õðîíè÷åñêîå çàáîëåâàíèå, îáóñëîâëåííîå íåäîñòàòî÷íîñòüþ êðîâîñíàáæåíèÿ ñåðäå÷íîé ìûøöû.  ïîäàâëÿþùåì áîëüøèíñòâå ñëó÷àåâ ýòî ÿâëÿåòñÿ ñëåäñòâèåì àòåðîñêëåðîçà êîðîíàðíûõ àðòåðèé.
Êîðîíàðíûå àðòåðèè – ýòî ñîñóäû, íåïîñðåäñòâåííî ñíàáæàþùèå ñåðäöå (ðèñ.1). | ||
Îêîëî îäíîé òðåòè ïàöèåíòîâ ñ ÈÁÑ ìîãóò íå ïðåäúÿâëÿòü íèêàêèõ æàëîá. Îñòàëüíûõ áåñïîêîÿò ñëåäóþùèå ñèìïòîìû: | ||
×òîáû èçáåãàòü ðàçâèòèÿ òàêèõ; óãðîæàþùèõ îñëîæíåíèé ÈÁÑ êàê èíôàðêò ìèîêàðäà è âíåçàïíàÿ ñìåðòü, íåîáõîäèìî ñâîåâðåìåííî äèàãíîñòèðîâàòü è ïðàâèëüíî ëå÷èòü çàáîëåâàíèå. | ||
Êîðîíàðîãðàôèÿ – íàèáîëåå òî÷íûé è äîñòîâåðíûé ìåòîä, ïîçâîëÿþùèé “óâèäåòü” êîðîíàðíûå àðòåðèè è òî÷íî îïðåäåëèòü ìåñòî è ñòåïåíü èõ ñóæåíèÿ. Ðåçóëüòàòû êîðîíàðîãðàôèè ïîçâîëÿþò ïðîãíîçèðîâàòü òå÷åíèå çàáîëåâàíèÿ è âûáðàòü íàèáîëåå ýôôåêòèâíóþ ìåòîäèêó ëå÷åíèÿ áîëüíîãî. | ||
Ïîä ìåñòíûì îáåçáîëèâàíèåì, â ñïåöèàëèçèðîâàííîé îïåðàöèîííîé, îñíàùåííîé ðåíòãåíàíãèîãðàôè÷åñêîé óñòàíîâêîé, äåëàþò ïðîêîë (ïóíêöèþ) àðòåðèè.  çàâèñèìîñòè îò óñëîâèé âìåøàòåëüñòâà ýòî ìîæåò áûòü: | ||
Ëå÷åíèå ïàöèåíòîâ ñ èøåìè÷åñêîé áîëåçíüþ ñåðäöà äîëæíî áûòü íàïðàâëåíî íà âîññòàíîâëåíèå êðîâîòîêà â ñåðäå÷íîé ìûøöå. Ýòîãî ìîæíî äîáèòüñÿ ñòåíòèðîâàíèåì êîðîíàðíûõ àðòåðèé. Ñòåíòèðîâàíèå – íàèáîëåå ñîâðåìåííûé è ìàëîòðàâìàòè÷íûé ìåòîä ëå÷åíèÿ àòåðîñêëåðîòè÷åñêîãî ñóæåíèÿ êîðîíàðíûõ àðòåðèé. Îí çàêëþ÷àåòñÿ â èìïëàíòàöèè ñòåíòà â ïðîñâåò ñóæåííîãî ó÷àñòêà êîðîíàðíîãî ñîñóäà. | ||
– ïåðâûé ýòàï ýòîé ïðîöåäóðû îñóùåñòâëÿåòñÿ òàêæå êàê è äèàãíîñòè÷åñêàÿ ïðîöåäóðà (êîðîíàðîãðàôè÷åñêîå èññëåäîâàíèå). | ||
Âîññòàíîâëåíèå êðîâîòîêà â ïîðàæåííîì àòåðîñêëåðîòè÷åñêîé áëÿøêîé ñîñóäå ÿâëÿåòñÿ îñíîâíûì øàãîì ê âîçâðàùåíèþ ïàöèåíòîâ ê íîðìàëüíîé æèçíè. Îäíàêî, èçáàâëÿÿ áîëüíûõ îò áîëåâîãî ñèíäðîìà, ñòåíòèðîâàíèå íå ìîæåò ïðåïÿòñòâîâàòü ðàçâèòèþ àòåðîñêëåðîçà. | ||
| ||
Îäíèì èç ïèîíåðîâ âíåäðåíèÿ ýíäîâàñêóëÿðíûõ ìåòîäîâ äèàãíîñòèêè è ëå÷åíèÿ ÈÁÑ ÿâëÿåòñÿ Íàöèîíàëüíûé èíñòèòóò õèðóðãèè è òðàíñïëàíòîëîãèè èì. À.À. Øàëèìîâà.
Ýíäîâàñêóëÿðíóþ äèàãíîñòèêó è ëå÷åíèå ïî îïèñàííîé ìåòîäèêå |
Источник
