Эндоваскулярные вмешательства на сердце и сосудах

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Эндоваскулярная хирургия представляет собой относительно новое, но очень перспективное направление в современной медицине. Основное ее преимущество — малоинвазивность, когда для доступа к сложным анатомическим структурам или внутренним органам достаточно лишь небольшого кожного разреза и введения проводника через сосуд.
Особенно актуально эндоваскулярное лечение в сосудистой и нейрохирургии. Так, с помощью этой техники есть возможность избавлять пациентов от бляшек и тромбов в сосудах, проводить шунтирование при патологии печени, лечить аневризмы головного мозга и других органов, устанавливать специальные фильтры, улавливающие тромбы в венах, «выключать» из кровотока отдельные сосуды, вводить химиопрепараты и ограничивать кровообращение в опухолях.
В нейрохирургии эндоваскулярные вмешательства проводят все чаще из-за серьезного риска, который можно нанести мозгу не только в ходе открытой трепанации, но и при микрососудистых операциях. Интервенционные хирурги помогают справиться с тяжелейшей патологией в виде аневризматических образований и мальформаций в самых труднодоступных областях мозга.
Сегодня эндоваскулярные вмешательства становятся все более востребованными, ведь риск от них в разы меньше, чем при открытых операциях, а эффективность зачастую даже выше. Тем не менее, поставить такое лечение на поток пока невозможно ввиду дороговизны, технической сложности, отсутствия достаточного числа квалифицированных хирургов, владеющих техникой эндоваскулярных операций.
Сосудистый доступ изначально был направлен на поиск патологии и представлял собой сугубо диагностическую манипуляцию. Со временем стало понятно, что он вполне возможен и для лечения различных заболеваний. Совершенствование оборудования и методов визуализации позволили эндоваскулярной хирургии выйти в число приоритетных направлений медицинской науки и практики.
Принципы эндоваскулярных вмешательств, плюсы и минусы метода
Основное отличие эндоваскулярных вмешательств от классических операций состоит в способе доступа к патологически измененным тканям или органам, который представляет собой небольшой разрез или прокол стенки сосуда. Сквозь полученное отверстие в сосуд вводится проводник, который направляется в нужную область тела.

Эндоваскулярная хирургия невозможна без качественной визуализации происходящего в сосуде ввиду риска тяжелых осложнений и невыполнимости тонких хирургических манипуляций вслепую, поэтому такие вмешательства проводятся в условиях обязательного ангиографического контроля. В специальной рентгеноперационной создаются все условия для слежения за ходом вмешательства и безопасности пациента.
Даже самое простое эндоваскулярное лечение может провести лишь специально обученный хирург, владеющий не только навыками работы со сложными инструментами и оборудованием, но и имеющий квалификацию рентгенолога.
В ходе эндоваскулярной операции, как правило, нет необходимости в применении общего наркоза. Достаточно местной анестезии в месте, где будет пунктирован или надрезан сосуд. Эта особенность дает возможность лечить пациентов с тяжелыми заболеваниями, при которых стандартные операции очень рискованны. После вмешательства не будет ран и заживающих рубцов, поэтому выписка из клиники происходит в максимально короткие сроки.
Таким образом, эндоваскулярная операция имеет неоспоримые преимущества, однако не лишена и недостатков. Весомыми плюсами метода считаются:
- Малоинвазивность и минимальная операционная травма в сочетании с высочайшей эффективностью;
- Более низкий операционный риск;
- Минимальный болевой синдром;
- Быстрое восстановление после лечения;
- Отсутствие необходимости наркоза;
- Возможность проведения при сопутствующем неблагоприятном фоне, когда стандартное хирургическое лечение противопоказано.
Недостатки эндоваскулярной хирургии связаны с высокой стоимостью оборудования, необходимостью наличия рентгеноперационной и проведения обучения хирургов, что доступно далеко не всем регионам и клиникам. Сегодня эндоваскулярное лечение проводится лишь в крупных специализированных медицинских центрах.
Области применения эндоваскулярной хирургии
Эндоваскулярная хирургия уникальна по своей сути и позволяет проводить лечение самой сложной патологии жизненно важных органов, открытые манипуляции на которых могут представлять опасность для здоровья и даже жизни. Она используется:
-
 В кардиологической практике для лечения острой и хронической ишемии миокарда на фоне атеросклероза артерий сердца;
В кардиологической практике для лечения острой и хронической ишемии миокарда на фоне атеросклероза артерий сердца; - Нейрохирургами при обнаружении сосудистой патологии мозга (аневризма, мальформация, приобретенные атеросклеротические и тромботические изменения);
- В сосудистой хирургии для облегчения кровотока при облитерирующих заболеваниях артерий ног, при тромбоэмболических поражениях артерий легких, ишемии кишечника и др.
- При циррозе и злокачественных опухолях печени;
- При опухолевой патологии внутренних органов (миома матки, аденома простаты).
Эндоваскулярная хирургия может помочь как расширить сосуд в случае его закупорки, так и выключить из кровотока путем эмболизации. Второй вариант показан для малоинвазивного лечения некоторых доброкачественных новообразований, которые регрессируют сами, утратив источник питания.
Разновидности эндоваскулярных операций
К методам эндоваскулярной хирургии относятся:
- Диагностическая ангиография;
- Баллонная ангиопластика;
- Стентирование;
- Эмболизация сосудов;
- Тромбэктомия;
- Имплантация сосудистых фильтров;
- Эндоваскулярное шунтирование.
Принцип эндоваскулярной операции обычно одинаков вне зависимости от ее цели. Она включает последовательные этапы:
- Предварительная диагностическая ангиография;
- Пункция сосуда и введение катетеров и проводников;
- Достижение интересующей зоны сосудистого бассейна и манипуляции в ней (стентирование, пластика и т. д.);
- Выведение инструментария, наложение шва на пункционное отверстие при необходимости.
Все эндоваскулярные операции проводят в специально оборудованной операционной, причем и пациенты, и хирурги применяют защиту от рентгеновского излучения, которое не раз понадобится в ходе вмешательства.
Подготовка перед лечением — стандартная, включающая анализы крови и мочи, инструментальные обследования, ЭКГ, консультации узких специалистов. На момент вмешательства пациент должен быть максимально обследован и стабилен, хроническая патология компенсируется медикаментозно. Противопоказано интервенционное радиохирургическое вмешательство при острой инфекционной патологии, аллергии на йод, декомпенсации работы внутренних органов, беременности, инфекционном поражении кожи в месте предполагаемой пункции.
Самой частой эндоваскулярной операцией считается ангиография, которая проводится с целью определения характера патологии, степени сужения сосуда, параметров аневризм или других сосудистых аномалий. Она нередко предваряет другие способы интервенционных операций, являясь первым, диагностическим, этапом лечения патологии.

введение катетера
В ходе ангиографии хирург пунктирует сосуд, затем вводит туда изогнутый полимерный катетер и рентгеноконтрастное йодсодержащее вещество. Контраст заполняет нужные сосуды и показывает их особенности на сериях рентгеновских снимков. Противопоказанием к процедуре может стать аллергия на йод. Ангиография обязательна при планировании стентирования, эмболизации и других интервенционных хирургических операций.
заключается во введении в просвет сосуда специального баллона, который раздувается воздухом и увеличивает диаметр артерии или вены, улучшая кровоток. Этот способ лечения применяется при локальном атеросклеротическом поражении со стенозом артериального просвета и признаками ишемии в тканях. Баллонная ангиопластика может сопровождаться имплантацией стента.

Суть операции состоит в проколе крупного сосуда, через который вводится проводник с баллоном. Баллон достигает зоны стеноза, там хирург его раздувает, благодаря чему происходит раздавливание и равномерное распределение по стенке артерии или вены тромботических масс или атеросклеротических наложений. В таком положении баллон удерживается примерно минуту, далее проводится рентгенологический контроль эффективности, и в случае благоприятного результата сдувается и выводится наружу.
Установка сосудистых фильтров тоже проводится методом интервенционной хирургии. Обычно объект — нижняя полая вена, в которую попадают тромботические массы из сосудов нижних конечностей. В ходе операции хирург пунктирует бедренную вену и вводит через нее специальный фильтр, который прикрепляется к стенке полой вены и не дает кровяным сгусткам проникнуть дальше — в сердце и сосуды легких. Операция показана при варикозной болезни, тромбофлебите, патологии гемостаза с тромбообразованием.
Стентирование — одно из самых частых рентгенэндоваскулярных вмешательств, которым активно пользуются кардио- и ангиохирурги всего мира. При операции в сосудистый просвет помещается специальная спираль или подобие пружины, которые, расправляясь, делают его шире, обеспечивая приемлемый уровень кровотока.

стент в просвете сосуда
Не секрет, что патология сердца — одна из ведущих причин не только заболеваемости людей зрелого и пожилого возраста, но и смертности. Причина ишемических процессов в миокарде — атеросклероз, мешающий артериям осуществлять доставку кислорода. До того, как были внедрены эндоваскулярные способы лечения, кардиохирурги вынуждены были проводить шунтирование, а в части случаев — отказаться и от него из-за высокого операционного риска и наличия противопоказаний.
Стентирование позволяет многим пациентам избежать травматичной операции, оно проводится при атеросклерозе коронарных сосудов, когда имеющиеся бляшки сильно сужают артерию, нарушают кровоток и провоцируют ишемические изменения. Кроме того, метод особенно актуален для пожилых людей и лиц, страдающих тяжелыми сопутствующими заболеваниями, не позволяющими применять никакие другие операции, кроме малоинвазивных.

стенозирующий атеросклероз коронарных артерий
Стент представляет собой металлическую ячеистую трубку, которая, попав в просвет артерии, расправляется и плотно прижимается к ее стенкам, делая просвет более широким. Кровоток усиливается, а признаки ишемии устраняются.
Перед имплантацией стента пациенту проводят ангиографию, чтобы определить, где произошел стеноз и какова его степень. Во время исследования пунктируется бедренная артерия, в которую вводят рентгеноконтрастный препарат, достигающий артерий сердца и показывающий степень их изменений. Снимки производят в нескольких проекциях. Учитывая, что в состав контраста входит йод, аллергия на это вещество может стать препятствием к эндоваскулярному лечению.

стент в коронарной артерии сердца
Эндоваскулярное стентирование проводят в рентгеноперационной с постоянным ЭКГ-контролем. Анестезия — местная. Доступ проводится сквозь бедренную артерию или сосуды руки, в которые помещают катетер, а по нему — проводник для доставки стента. Проводник имеет баллон, который как бы раздует сосуд и поместит в нужное место сжатый стент. Стенты производят из биосовместимых материалов, которые не вызывают отторжения и аллергии и способны подстраивать свою ширину под диаметр артерии.
Когда стент будет установлен, хирург еще несколько раз раздует баллон, проверяя точность и надежность проведенной операции, а затем сдует его и выведет из сосуда. При тяжелом поражении артерий можно использовать несколько стентов сразу.
Стентирование дает стойкий положительный результат, при этом оно в разы безопаснее открытых вмешательств. Среди осложнений возможны кровоизлияния и кровотечения из мест прокола сосудов, для предупреждения которых пациент соблюдает постельный режим и находится под наблюдением специалистов отделения реанимации. Спустя несколько суток можно покинуть клинику.
Стентирование практически бескровно, длится около получаса, осложнения крайне редки. К слову, шунтирующие операции или открытая пластика сосудов требуют искусственного кровообращения, общей анестезии и могут занять 2-3 часа, после чего предстоит длительная реабилитация.
Одним из недостатков стентирования считают возможность возврата стеноза из-за прорастания импланта мышечными волокнами сосудистой стенки. Такое происходит у пятой части прооперированных после установки инертных стентов. Для профилактики рецидива разрабатываются стенты, имеющие лекарственную оболочку, препятствующую гиперплазии стенки сосуда.
Современные стенты очень разнообразны по составу, форме, наружному покрытию. Они могут саморасправляться, не требуя помощи баллона. При внедрении в артерию стента нового поколения рестеноз наблюдается лишь у 5 пациентов из ста.
Видео: стентирование сосудов нижних конечностей
Еще один эндоваскулярный метод, который активно практикуется хирургами, – это эмболизация сосудов. Такая операция состоит в выключении из кровотока сосуда путем введения эмболизирующих средств и проводится она рентгенохирургом. Эмболизация может устранить патологию либо предупредить постоперационные осложнения в случае применения перед радикальной операцией.

эмболизация сосуда
Показаниями к эндоваскулярной эмболизации считают:
- Кровотечения, в том числе — после родов, неудачных операций, травм;
- Сосудистую патологию — аневризма, мальформация, варикозное расширение вен пищевода и ног;
- Онкопатологию — новообразования печени, почек, миома матки.
Эмболизация — это малоинвазивная альтернатива открытой операции, которая проводится доступом через просвет сосуда и под местной анестезией либо и вовсе без обезболивания, однако вмешательства на сосудах головного мозга или воротной вене печени требуют общего наркоза.
Для уточнения особенностей анатомии и локализации нужного сосуда необходима предварительная ангиография, которая также помогает выбрать нужный катетер и проводник. После обработки кожи антисептиками хирург пунктирует сосуд и вводит в него эмболизирующее средство, коим может стать:
- Металлическая спираль из платины или стали либо другая частица — применяют для закупорки мелких сосудов, ликвидации аневризм и глубоких мальформаций;
- Желатиновая пена — вызывает временную закупорку сосуда, может сочетаться с установкой спиралей;
- Акрилово-желатиновые микросферы — считаются лучшими для постоянной эмболизации;
- Жидкие составы — липиодол, NBCA, этанол, сотрадекол;
- Съемные баллоны — имплантируются в аневризму или мальформацию, заполняются физраствором и прекращают кровоток.

После введения эмбола выполняется ангиография для контроля качества эмболизации.
Разновидностью эндоваскулярной окклюзии сосудов считают химиоэмболизацию, которая проводится в онкологии для введения химиопрепарата в опухолевые сосуды. После операции объем опухоли уменьшается, что облегчает последующее оперативное лечение.
Химиоэмболизация бывает масляной и с введением специальных микросфер. Под контролем ангиографии в сосуд вводят масляный раствор с противоопухолевым препаратом, который пропитывает опухоль локально. В качестве масляного препарата применяют липиодол. Этот эндоваскулярный метод не способствует продолжительной и постоянной эмболизации.
Введение микросфер проводится под контролем ангиографии с помощью специального катетера. Микросферы предварительно пропитывают цитостатиком, затем вводят в сосуд, который они закупоривают и начинают выделять химиопрепарат. Эмболизация микросферами дает постоянный эффект, ее проводят при первичных и метастатических опухолевых узлах.
Преимуществами эндоваскулярной эмболизации считаются:
- Малоинвазивность;
- Отсутствие разрезов и рубцов;
- Низкий риск осложнений;
- Возможность минимальной анестезии;
- Короткая реабилитация;
- Высокая эффективность при сохранности анатомических образований.
К недостаткам эмболизации относят необходимость наличия высококвалифицированного рентгенохирурга и соответствующего оборудования. Кроме того, эмболизация может дать рецидив патологии, применима не для каждого пациента, возможны серьезные осложнения в виде миграции эмболов и разрыва сосуда.
Таким образом, эндоваскулярная хирургия — это не только современное, но и очень эффективное лечение широкого круга заболеваний, которое все чаще заменяет традиционные хирургические операции благодаря массе преимуществ. Методики модифицируются, совершенствуются и становятся более безопасными.
Источник
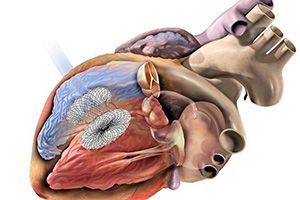
Врожденные пороки сердца – это целая группа заболеваний, которые обычно проявляются в раннем возрасте и требуют медицинской коррекции. Одним из наиболее часто встречающихся пороков является ДМЖП – так называется дефект, связанный с наличием патологического отверстия между желудочками. По статистике, это заболевание составляет пятую часть от всех болезней, связанных с дефектами перегородок сердца. Из-за наличия отверстия кровь попадает в правый желудочек – тем самым нарушается естественное кровообращение. Чем больше дефект, тем сильнее проявляются симптомы, и тем опаснее болезнь для пациента.
Эта патология приводит к постоянной повышенной нагрузке на сердечную мышцу – особенно сильно страдает правый желудочек, который переполняется чрезмерным количеством крови. Он постоянно работает в усиленном режиме, поэтому со временем развиваются все симптомы сердечной недостаточности. Типичные признаки начинают появляться в детском возрасте: медленный набор веса, одышка даже в состоянии покоя, повышенное потоотделение. При отсутствии лечения развиваются серьезные осложнения: частые болезни легких, аритмия, а в особо сложных случаях возникают необратимые изменения сердца и сосудов.
Эндоваскулярное закрытие дефекта межжелудочковой перегородки (без стоимости устройства для закрытия) – 90 000 – 140 000 руб.
В стоимость входит:
манипуляция, обезболивание, пребывание в стационаре, медикаменты и питание (стоимость окклюдера оплачивается отдельно).
2-3 часа
(продолжительность операции)
Причины и разновидности

Патологическое отверстие формируется еще в ходе эмбрионального развития – поэтому заболевание и называется врожденный порок сердца.
Существует ряд факторов, которые могут спровоцировать рождение ребенка с пороком сердца:
- Инфекционные болезни. Особенно опасны для развития ребенка такие болезни, как краснуха, корь и ветрянка. К счастью, сейчас для женщин, которые не смогли переболеть до родов, существует вакцина.
- Курение, употребление алкоголя, прием наркотиков.
- Некоторые лекарственные препараты, например, литийсодержащие, могут спровоцировать развитие порока сердца.
- Наличие генетической предрасположенности: по статистике, один случай из двадцати объясняется наследственностью.
Если дефект небольшой, то симптомы выражены не так явно, как при крупном. Большие множественные отверстия считаются самой тяжелой формой заболевания. Если дефект состоит из мышц, то есть вероятность, что он самостоятельно затянется в течение первого года жизни – это происходит из-за общего развития мышечной стенки сердца. В остальных случаях ожидать самовыздоровления не стоит – поэтому операцию проводят как можно раньше, если это позволяет состояние ребенка.
Показания
- наличие отверстия в перегородке между желудочками сердца;
- патологический заброс крови в правый желудочек;
- повышенная нагрузка на правый желудочек;
- выраженная симптоматика.
Противопоказания
- особое расположение отверстия – близко к клапанам сердца;
- наличие некоторых других заболеваний сердца;
- непоправимые изменения в легких;
- нарушение свертываемости крови;
- острые инфекционные и воспалительные заболевания.
Стадии развития болезни
Симптомы проявляются по-разному в зависимости от тяжести заболевания, локализации и размеров дефекта. Для того чтобы понять, на какой стадии находится болезнь, принято сравнивать отверстие и просвет аорты.
Если дефект менее четвертой части диметра просвета аорты, то симптомы начинают появляться после полугода, а иногда только во взрослом возрасте. Если менее половины – то первые признаки можно обнаружить уже в первый месяц жизни ребенка. Если больше – то симптомы особенно тяжелые и заметны с первых дней жизни.
С развитием болезни происходят патологические изменения в сосудах легких, развивается легочная гипертензия. Сначала это застой крови, который приводит к пневмонии и бронхитам. При отсутствии лечения наступает следующая фаза: возникает спазм сосудов, в этот период пациент ощущает улучшение – это связано с сужением их просвета. Именно в это время стараются провести операцию. Если нет лечения, то развивается склероз сосудов, повышается давление правого желудочка и артерий легких.
Самочувствие ребенка напрямую зависит от тяжести дефекта. Крупные отверстия в перегородке дают о себе знать с первых дней жизни: синяя кожа, одышка, быстрое утомление, постоянное беспокойство, нарушение сна, замедленный набор веса, развитие пневмонии.
Лечение дефекта
Лечение не требуется в двух случаях: если дефект состоит из мышечной ткани (вне зависимости от размера и локализации от него можно ожидать самостоятельного закрытия), а также, если отверстие небольшое, а ребенку не более двух лет. Маленькие повреждения могут затягиваться в раннем детском возрасте – поэтому требуется только наблюдение.
Остальным пациентам необходима специфическая операция – закрытие дефекта межжелудочковой перегородки. Несмотря на то, что процедуру стараются провести как можно раньше, иногда требуется выждать некоторое время. В таком случае назначают поддерживающую медикаментозную терапию, призванную снизить нагрузку на сердечную мышцу и поддержать сосуды. Существует два принципиально разных подхода к хирургии: эндоваскулярное лечение и открытая операция. Последний вариант сложный технически – требуется специальное оборудование для поддержания искусственного кровообращения, а реабилитационный период может протекать с осложнениями.
Преимущества эндоваскулярной операции
Это относительно молодой метод лечения – эндоваскулярные операции на сердце стали возможны в 21 веке. Эндоваскулярным называют лечение, которое не требует хирургического полостного вмешательства. Операцию выполняют с помощью специального устройства, которое называется окклюдер.
Эндоваскулярное лечение подходит большей части пациентов с дефектом межжелудочковой перегородки. Операцию можно проводить для детей, если они достигли веса в 5 кг – у тех, кто меньше, недостаточный просвет сосудов. Если позволяет состояние пациента, то процедуру лучше провести как можно быстрее. Для детей рекомендованный интервал – от 1 года до 3.
Для проведения манипуляций требуется рентгенооперационная – это стерильное помещение, оснащенное специальным оборудованием для контроля над манипуляциями хирурга. Окклюдер – это устройство, которое раскрывается и выполняет функцию заплатки. Его помещают в катетер, который проводят к сердцу через крупный сосуд. Таким образом, не требуется никаких разрезов или повреждений. Достаточно одного прокола в месте введения катетера – обычно это бедро или верхняя конечность. Правильно установленный окклюдер перекрывает патологический сброс крови из одного желудочка в другой. Если он установлен неправильно или смещается после операции, достаточно повторить все манипуляции снова и установить его в нужное положение.
Продолжительность процедуры – не более 2-3 часов. Длительная госпитализация не требуется – достаточно наблюдения в течение суток в палате интенсивной терапии. Еще через 24 часа пациента выписывают из больницы. После этого требуются регулярные консультации у кардиолога и проведение контрольно-диагностических мероприятий для того, чтобы убедиться, что окклюдер не смещается. Осложнения случаются крайне редко, большая часть приходится на первые сутки. В течение полугода окклюдер покрывается клетками сердца и полностью «приживается». После этого риски минимальны.
Читать полностью
Врачи, выполняющие эндоваскулярное закрытие дефекта межжелудочковой перегородки

Врач сердечно-сосудистый хирург, заведующий отделением сердечно-сосудистой хирургии, доктор медицинских наук, профессор, заслуженный врач РФ
Стаж 33 года
Записаться на прием
Часто задаваемые вопросы
Сколько длится операция?
Чаще всего все манипуляции занимают от часа до трех. Длительность зависит от расположения дефекта, от сложности работы с контрольно-диагностическим оборудованием.
Какую анестезию применяют?
Для взрослых больных предпочтительнее местная анестезия. Благодаря применению современных препаратов и тому, что операция не предполагает травматических манипуляций, пациенты хорошо переносят вмешательство, находясь в сознании. Для детей и в редких случаях для взрослых возможно применение медикаментозного сна. Чувствуется только укол анестетика.
Как протекает послеоперационный период?
Если нет осложнений, то пациента отпускают домой через один-два дня. На месте прокола оставляют повязку для обеспечения стерильности. Часто назначают медикаментозные препараты, которые нужно принимать в течение первых месяцев после операции. В случае если пациент заболевает простудой – проводят профилактику приемом антибиотиков, чтобы избежать развития эндокардита.
Физические нагрузки требуется серьезно ограничить в первые месяцы. Но через полгода окклюдер покрывается собственными тканями, и риск осложнений снижается до минимума. Поэтому в первые шесть месяцев существуют рекомендации по отказу от вакцинации, от планирования беременности. А спустя полгода пациент может вести привычный для него образ жизни.
В многофункциональной клинике ЦЭЛТ можно пройти полное обследование и провести эндоваскулярное закрытие дефекта межжелудочковой перегородки. Лечение порока сердца в ЦЭЛТ выполняется лучшими докторами, которые работают на самом современном оборудовании.
Источник
