Как болят сосуды в животе
Наш эксперт – сердечно-сосудистый хирург ГБУЗ «Городская клиническая больница им. В. В. Вересаева», кандидат медицинских наук Татьяна Чалбанова.
Осторожно, аневризма!
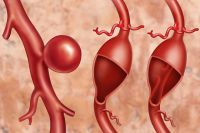
Самой грозной патологией, которая может проявляться болью в животе, является аневризма брюшного отдела аорты – заболевание, которое характеризуется локальным расширением сосуда, что чревато его разрывом.
Когда расширение достигает максимальных размеров (чаще всего 4,5-5 см), сосуд лопается подобно воздушному шарику. Это может иметь фатальные последствия – начинается массивное кровотечение. Спасти такого пациента удаётся в редких случаях.
Помимо боли в животе различной локализации аневризма брюшного отдела аорты может вызывать также диспептические расстройства, боли в пояснице.
Обычно мы связываем такие ощущения с расстройством желудочно-кишечного тракта или радикулитом, нередко пытаемся решить проблему самостоятельно – принимаем активированный уголь, мажем спину согревающими мазями. А когда становится совсем невмоготу, обращаемся в поликлинику по месту жительства, где в лучшем случае получаем направление на анализы и гастроскопию, которая сосудистую патологию выявить, увы, не может.
Между тем в случае аневризмы необходимо незамедлительно пройти УЗИ брюшной полости, которое покажет расширенный диаметр аорты. Если патология выявлена вовремя, ещё до разрыва или надрыва сосуда, эффективное лечение возможно – оперативная замена расширенного сосуда на синтетический сосудистый протез, после чего пациент может вести привычный образ жизни.
Ишемия – не только в сердце
Другое распространённое заболевание, которое диагностируют достаточно редко, – ишемия кишечника. Для его симптоматики характерны те же боли в животе, а также нарушения стула, метеоризм, отрыжка, нарушение прохождения пищи.
Ишемия кишечника происходит из-за нарушения кровообращения этого органа, когда формируется стеноз (сужение) жизненно важных сосудов, таких как чревный ствол, верхняя и нижняя брыжеечная артерии.
В этом случае необходимо пройти КТ-ангиографическое исследование сосудов, которые кровоснабжают органы брюшной полости. В крупных городах во всех диагностических центрах такое обследование проводится, хотя врачи назначают его далеко не всегда, даже если это необходимо. Все остальные обследования – гастроскопия, колоноскопия, УЗИ брюшной полости – данную патологию не покажут.
Если заболевание не выявить вовремя, усвоение пищи в кишечнике будет происходить всё хуже, что приведёт к развитию кишечной непроходимости, а в конечном счёте к опасному состоянию: некрозу тканей кишечника и инфаркту этого органа.
Если же болезнь не зашла слишком далеко, хирургам нередко удаётся восстановить проходимость артерий, и тогда результат лечения будет хорошим – при условии постоянного приёма препаратов, влияющих на свёртываемость крови и понижающих уровень холестерина в крови.

Как подстраховаться
Как правило, причина этих патологий – образование холестериновых бляшек и атеросклероз сосудов, который диагностируется сегодня даже в 40-45 лет и может проявиться в любом участке кровеносного русла, а не только в сосудах сердца и головного мозга, как принято считать.
Чтобы этого не произошло, надо вести здоровый образ жизни, правильно питаться, заниматься спортом, следить за уровнем холестерина в крови и после 45 лет раз в год проходить обследование, которое обязательно должно в себя включать УЗИ органов брюшной полости.

Не надо терпеть боли в животе, пытаться вылечить их самостоятельно. Если же причина болевых ощущений не выявлена при рутинных обследованиях, настаивайте на дополнительных. В первую очередь на КТ-ангиографии сосудов с контрастным усилением, позволяющей выявить, нет ли где-то препятствия кровотоку.
Смотрите также:
- Близко к сердцу. Как могут маскироваться болезни миокарда? →
- Роковой тромб: причины и симптомы закупорки сосудов →
- Редко, но метко. Чем опасна брадикардия →
Источник
 25.06.2013
25.06.2013
Заболевания сосудов брюшной полости
Как проявляются болезни сосудов живота?
… ничто не может заменить подробный, кропотливо собранный анамнез, который гораздо ценнее, чем любое лабораторное или рентгенологическое исследование. Этот подход утомителен и трудоемок, что делает его не особенно популярным, хотя в большинстве случаев достаточно точный диагноз можно поставить на основании одной лишь истории болезни.
Достаточно широко распространено представление, вопреки богатому практическому опыту, что боль, связанная с нарушениями сосудов внутри брюшной полости, возникает внезапно и чревата катастрофическими последствиями. Боль при эмболии или тромбозе верхней брыжеечной артерии или боль при угрожающем разрыве аневризмы брюшной аорты, конечно, может быть тяжелой и диффузной. Однако часто больной с закупоркой верхней брыжеечной артерии испытывает лишь умеренную продолжительную диффузную боль в течение двух или трёх дней перец сосудистым коллапсом или появлением признаков воспаления брюшины. На ранней стадии незначительное недомогание связано, по-видимому, с повышенной перистальтикой, а не с воспалением брюшины. Действительно, отсутствие болезненности при надавливании и ригидности на фоне постоянной диффузной боли у пациента, имеющего, вероятно, сосудистое заболевание, достаточно типична для закупорки верхней брыжеечной артерии, боль в брюшной полости с распространением на область крестца, в боковые отделы живота или в половые органы может указывать на возможность разрыва аневризмы брюшной аорты. Эта боль может сохраняться в течение нескольких дней до момента разрыва и развития коллапса.
Аневризма брюшной аорты – обычно бессимптомное пульсирующее образование вызванное атеросклерозом, некоторые больные отмечают боли в животе, спине и симптомы нарушения кровоснабжения нижних конечностей. Подтекание крови в окружающие ткани с сопутствующей болью в животе, спине или боку может на протяжении нескольких недель предшествовать разрыву. Разрыв в двенадцатиперстную кишку или в брюшную полость с массивным кровотечением приводит к летальному исходу. Лечение хирургическое, замещение аневризмы аортальным протезом из дакрона или другого синтетического материала. Через несколько лет после аневризмэктомии возможно развитие послеоперационных аортокишечных свищей, что может привести к смертельному кровотечению при несвоевременном распознавании.
Острая ишемия брыжейки – классический синдром снижения кровотока, обычно при поражении верхней брыжеечной артерии. У пациентов находят запущенную атеросклеротическую сердечно-сосудистую патологию, часто с наличием в анамнезе застойной сердечной недостаточности, инфаркта миокарда, цереброваскулярной болезни или заболевания периферических сосудов. Многие больные получали препараты (например, дигоксин), вызывающие спазм гладкой мускулатуры внутренних органов. Эмболия сосудов брыжейки часто ассоциирована с нестабильным сердечным ритмом. Тромбоз и обструктивная ишемия брыжейки (каждую патологию встречают у 25% больных) ведущие причины синдрома острой ишемии брыжейки. Остальные случаи имеют отношение к поражениям нижней брыжеечной артерии и венозному инфаркту брыжейки. Клиника. Наиболее частый симптом – внезапная сильная боль около пупка. Отмечают «спокойный» живот со сниженной перистальтикой. Обзорная рентгенография живота часто не выявляет отклонений от нормы. Диагноз устанавливают по данным рентгенографии, подкрепленной изменениями показателей крови (лейкоцитоз часто более 20 000 в 1 мкл) и подтверждают ангиографией. Доплеровское снижение может выявить снижение скоростных показателей кровотока в верхней брыжеечной артерии и в чревном стволе.
Лечение. Хирургическое удаление эмбола, хотя в некоторых случаях применяют антитромботические средства, баллонную ангиопластику суженных сосудов или обходные хирургические операции.
Хроническая ишемия брыжейки наблюдается только при наличии значительной окклюзии двух из трех основных висцеральных артерий, обычно у пожилых лиц с наличием в анамнезе сердечнососудистого заболевания. Клиника. Перемежающаяся схваткообразная боль в животе, возникающая через 15 – 30 минут после еды и длящаяся часами. Вследствие связи болевого синдрома с приемом пищи, большинство больных испытывают характерный страх перед едой, ограничивают ее прием, что приводит к существенной потере массы тела. При физикальном исследовании находят заболевания периферических сосудов. Наличию или отсутствию шумов в животе (аускультативно) не придают существенного значения. Диагностика затруднена; ее следует основывать на веском клиническом подозрении в сочетании с ангиографическим выявлением и значительного сужения (более 50%) двух из трех основных висцеральных артерий. Лечение – хирургическая реконструкция сосудов. Попытки фармакологической коррекции вазодилататорами неэффективны.
Ишемический колит возникает вследствие недостаточного поступления артериальной крови к толстой кишке, чаще – к левой половине толстой кишки (особенно в области селезеночного изгиба), но возможны поражения любого отдела толстой кишки. Высокая уязвимость кровообращения кишки в области селезеночного изгиба объясняется анатомическими особенностями: здесь стыкуются бассейны верхней брыжеечной и нижней брыжеечной артерии. Прямая кишка, имеющая обильное кровоснабжение, чрезвычайно редко подвержена поражениям ишемического генеза. Клиника – кровавая диарея, боль в нижней части живота и иногда рвота. В редких случаях встречают инфаркт стенки толстой кишки (особенно подвержены пожилые больные с сердечной патологией или оперативным вмешательством по поводу аневризмы брюшной аорты с перевязкой нижней брыжеечной артерии в анамнезе). Диагноз предполагают при отрицательных результатах исследований прочих причин кровавой диареи у пожилых людей (полип, карцинома, дивертикулит или ангиодисплазия). Число лейкоцитов может приближаться к 20 000 в 1 мкл. Рентгенография с бариевой клизмой безопасна и выявляет диффузное изменение подслизистой оболочки. В большинстве случаев сигмоидоскопия обнаруживает лишь наличие кровянистой жидкости. лечение поддерживающее; обеспечивают покой кишечнику, переводя пациента на внутривенное питание, возмещая объем жидкости и крови, для профилактики вторичного заражения проводят антибиотикотерапию. Прогноз в целом благоприятный. Возможно развитие поздних стриктур, необходима их баллонная дилатация или оперативное иссечение.
Васкулит. Поражение мезентериальных сосудов при узелковом периартериите, СКВ или ревматоидном васкулите напоминает эмболизацию артерий (вызывающую инфаркт кишечника) или хроническую ишемию брыжейки. Диагноз предполагают при признаках системного заболевания. При остром инфаркте кишечника необходима операция. В других случаях эффективны кортикостероиды, иммунодепрессанты или их сочетание.
Инфаркт селезенки характеризует сильная боль в животе (сильные боли в левом подреберье, в левом верхнем отделе живота с иррадиацией в подлопаточную или в поясничную область слева) у молодых больных (до 40 лет), страдающих основным гематологическим заболеванием (серпвидно-клеточная анемия, лейкоз, лимфома) или у более пожилых больных (старше 40 лет) с эмболической патологией. Также инфаркт селезенки наблюдается при ревмо-септическом или при подостром септическом эндокардите, явлениях сердечной недостаточности у больных пороками сердца, гипертонической болезнью, аневризмой левого желудочка сердца и язвенным атеросклерозом аорты. Возможно развитие абсцесса с кровотечением или разрывом. Диагноз устанавливают посредством компьютерной томографии/магнитно-резонансной томографии или сканированием селезенки с 99Тс. Дифференцировать приходится от «почечной колики», левостороннего плеврита и тромбоза мезентериальных сосудов. Лечение хирургическое.
Теги: болезни сосудов живота
234567 Начало активности (дата): 25.06.2013 06:35:00
234567 Кем создан (ID): 1
234567 Ключевые слова: Заболевания сосудов брюшной полости
12354567899
Источник
Ишемический колит также известен как ишемия брыжеечной артерии, сосудистое заболевание брыжейки или ишемия толстой кишки. Заболевание возникает, когда приток крови к части толстой кишки уменьшается, как правило, из-за суженых или заблокированных кровеносных сосудов (артерий). Слабый кровоток не обеспечивает достаточное количество кислорода для клеток пищеварительной системы. ИК может возникнуть в любом возрасте, но чаще всего встречается у людей старше 60 лет.
При ишемическом колите может быть поражена любая часть толстой кишки, но патология обычно связана с болью в левой части живота. Состояние может быть неправильно диагностировано, его легко спутать с другими заболеваниями пищеварительного тракта.
Для лечения ишемического колита или предотвращения инфекции часто требуется медикаментозная терапия в сочетании с диетотерапией. Есть повреждение толстой кишки назначается операция. Однако иногда ишемический колит проходит сам по себе.
Что такое ишемический колит?
Ишемический колит (ИК) – это воспалительное заболевание толстой кишки, которое развивается, когда нет достаточного притока крови к толстой кишке. Вызвать внезапное снижение кровотока (которое также называется инфарктом), хроническую или длительную ишемию тканей, может упрочнение одной или нескольких брыжеечных артерий, снабжающих кровью кишечник.
![]() Ишемический колит
Ишемический колит
Твердеют артерии, когда на их стенках образуются отложения (атеросклероз) и атеросклеротические бляшки. Атеросклероз достаточно частая причина ишемического колита среди людей, у которых в анамнезе была ишемическая болезнь сердца или заболевание периферических сосудов.
Также может блокировать брыжеечные артерии и останавливать или уменьшать кровоток может сгусток крови – тромб. Образование тромбов чаще встречаются у людей с нерегулярным сердцебиением или аритмией. Образование тромба обычно вызывает острое (внезапное и кратковременное) нарушение кровообращения кишки.
Острый ИК требует неотложной медицинской помощи и быстрого лечения. Смертность высока, если в толстой кишке происходит гангрена или гибель ткани.
Причины развития ишемии толстой кишки
Точная причина уменьшения притока крови к толстой кишке не всегда ясна. Но точно известно, что к развитию ишемического колита могут привести несколько состояний:
- Накопление жировых отложений на стенках артерии (атеросклероз).
- Опасно низкое кровяное давление (гипотония), связанное с сердечной недостаточностью, хирургическим вмешательством, травмой или шоком.
- Сгусток крови в артерии, снабжающей ободочную кишку (артериальный тромбоз) или реже в вене (венозный тромбоз).
- Обструкция кишечника, вызванная грыжей, рубцовой тканью или опухолью.
- Хирургическое вмешательство в области сердца, кровеносных сосудов, пищеварительной или гинекологической систем.
- Другие медицинские нарушения, которые влияют на кровь: воспаление кровеносных сосудов (васкулит), волчанка, серповидноклеточная анемия.
- Употребление кокаина или метамфетамина.
- Рак толстой кишки (редко).
- ДВС-синдром.
- Пересадка печени.
- Травма кишки (механическая, химическая, радиационная).
- Артериовенозные свищи между брыжеечными венами и артериями.
- Резекция части кишки.
- Предрасположенность или наличие гиперкоагуляции.
Накопление жировых отложений на стенках артерии
Резекция части кишки
Роль лекарств в возникновении ишемического колита
Также может привести к ишемическому колиту прием лекарств. В их числе:
- препараты для лечения заболеваний сердечно-сосудистой системы (антигипертензивные, сердечные гликозиды, диуретики) и мигрени;
- гормональные лекарства, содержащие эстроген;
- НПВП;
- антибиотики;
- псевдоэфедрин;
- некоторые лекарства для лечения синдрома раздраженного кишечника;
- химиотерапевтические препараты.
Факторы риска ишемии толстой кишки
Факторы риска развития ишемического колита включают:
- Возраст. Это заболевание чаще всего встречается у взрослых старше 60 лет. Ишемический колит, возникающий у молодых людей, может быть признаком нарушения свертываемости крови или воспаления кровеносных сосудов (васкулит).
- Аномалии свертывающей системы. Некоторые мутации, такие как, фактора V Лейдена.
- Высокий уровень холестерина, приводящий к атеросклерозу.
- Снижение кровотока из-за сердечной недостаточности, низкого кровяного давления и шока.
- Операция на брюшной полости в анамнезе. Вызвать снижение кровотока может рубцовая ткань, которая образуется после операции.
- Тяжелые упражнения. Например, привести к снижению притока крови к толстой кишке, может бег на длинные дистанции.
- Хирургическое вмешательство на артериях, брюшной части аорты.
- Диабет.
- Низкое артериальное давление.
- Хроническая сердечная недостаточность.
Симптомы ишемического колита
Признаки и симптомы ишемического колита могут включать следующие состояния:
- боль или спазмы в животе, возникающие внезапно или постепенно;
- ярко-красная или бордовая кровь в стуле или, иногда, только кровь без стула;
- необходимость срочности опорожнения кишечника;
- диарея;
- тошнота;
- метеоризм;
- отрыжка;
- урчание в кишечнике;
- быстрая насыщаемость;
- диарея, часто чередуемая с запорами;
- тяжелые запоры.
Спазмы в животе
Диарея
Болевые ощущения различной интенсивности и характера (периодические, постоянные, приступообразные, ноющие, тупые) возникают практически у 100% пациентов. Диспепсические расстройства возникают у половины больных ишемическим колитом.
На более поздних стадиях заболевания снижается масса тела. Похудение прогрессирует вследствие отказа больного от приема пищи, поскольку это вызывает боль и диспепсические расстройства.
Также болезни сопутствуют нейровегетативные расстройства:
- слабость, утомляемость;
- сердцебиение;
- потоотделение;
- плохая переносимость повышения температуры окружающей среды, чувство зябкости;
- головокружение или головные боли;
- снижение работоспособности – наблюдается примерно у 90% больных.
Осложнения ишемического колита
Ишемический колит может проходить сам по себе в течение двух-трех дней. В более тяжелых случаях осложнения могут включать:
- Гибель тканей (гангрена) в результате снижения кровотока.
- Образование отверстий (перфорация) в кишечнике или постоянное кровотечение.
- Воспаление кишечника (сегментарный язвенный колит).
- Непроходимость кишечника (ишемическая стриктура).
- Перитонит.
- Сепсис.
![]() Сегментарный язвенный колит
Сегментарный язвенный колит
Риск серьезных осложнений выше, когда возникают симптомы на правой стороне живота. Артерии, которые питают правую сторону толстой кишки, также питают часть тонкой кишки, поэтому в эту область также может поступать слишком мало крови.
С этим типом ишемического колита боль имеет тенденцию быть очень сильной. Блокированный кровоток в тонкой кишке может быстро привести к гибели кишечной ткани (некроз). Если возникает такая опасная для жизни ситуация, назначается операция для устранения закупорки и удаления поврежденной части кишечника.
Когда обратиться к врачу – проктологу или гастроэнтерологу
Немедленно обратитесь за медицинской помощью, если появилась внезапная сильная боль в животе или другие тревожные признаки и симптомы, например, кровавая диарея. Ранняя диагностика и лечение помогут предотвратить серьезные осложнения.
Как классифицируется ишемический колит?
Общепринятой классификации ИК в мире нет. В Европе чаще используется классификация по Marston, основанная на клинических проявлениях.
- Некротизирующий (транзиторный) колит. Наиболее часто встречающаяся патология, развивающаяся на фоне преходящей ишемии кишки. Развивается некроз тканей (слизистой оболочки), сопровождающийся воспалительным процессом, который, как правило, проходит с течением времени. Чаще пациентов беспокоят кровотечение и боли, которые могут длиться как несколько дней, так и несколько месяцев. Характерная локализация боли – слева (подвздошная область, селезенка). Симптомы развиваются после еды, в течение 20 минут или через 2-3 часа. Боли в основном умеренные, ноющего характера. Диагностировать эту некротизирующую форму ИК можно при помощи ирригоскопии.
- Стенозирующий (стриктурирующий) колит. Сужение кишки происходит в результате длительной, рецидивирующей ишемии. Сопровождается воспалительным процессом, который, в отличие от транзиторной формы, переходит со слизистого на подслизистый и мышечные слои. Протекает медленно и постепенно. Развитие грануляционной ткани заменяется рубцеванием, в результате чего возникают стриктуры. Сформировавшиеся изменения напоминают картину при раке и болезни Крона. Локализация – нисходящий отдел кишки, селезеночный изгиб.
- Гангренозная форма. Самый тяжелый и опасный ИК захватывающий все слои толстой кишки. Развивается в результате или тромбоэмболии или тромбоза верхней брыжеечной артерии. Начало внезапное, симптоматика выраженная, характеризующаяся нестерпимой болью с локализацией в левой части живота и диареей с выделением крови со сгустками. При отсутствии медицинской помощи падает артериальное давление – развивается коллапс, возникает рвота, лихорадка. Очень высока вероятность развития перитонита.
Гангренозная форма ишемического колита чаще всего развивается вследствие состояний, сопровождающихся падением артериального давления и/или поражения мелких кровеносных сосудов, таких как шок, кровопотеря, выраженное переохлаждение. Также часто встречается после перенесенных операций на артериях брюшной полости.
Как диагностируется ишемический колит
Ишемический колит может быть трудно диагностировать. Его легко принять за воспалительное заболевание кишечника, группу заболеваний, которая включает болезнь Крона и язвенный колит. Предположить ишемию можно по наличию абдоминальных болей в левой части живота, часто сопровождающихся диареей, тошнотой, рвотой, и ректального кровотечения. Возможно также присутствие крови в стуле, вместо кровотечения.
Особое внимание следует уделить возрасту (более 60 лет), хотя заболевание встречается и у более молодых.
Дальнейшая диагностика необходима для того, чтобы:
- определить локализацию поражения кишки;
- выяснить распространенность поражения;
- своевременно оказать медицинскую помощь;
- своевременно предупредить развитие возможных осложнений.
Диагностика ишемического колита состоит из нескольких этапов: сбора анамнеза, физикального обследования, лабораторных и инструментальных методов диагностики.
Сбор анамнеза. Проктолог изучает историю болезни (симптоматика, хронические заболевания – очень важно, перенесенные операции) и назначает несколько диагностических тестов. При сборе анамнеза необходимо обратить внимание на локализацию болевых ощущений, связь с физическими нагрузками и приемом пищи, а также наличие примесей крови в стуле.
Физикальный осмотр. При внешнем осмотре возможна астения, пониженная масса тела, но это не обязательно и встречается не всегда (при длительно текущем заболевании).
При пальпации живота отмечается:
- болезненность (преимущественно слева, в нижней части живота, но возможно и по всему животу);
- вздутие живота, как правило, умеренное;
- шум плеска.
При аускультации живота отмечается систолический шум над брюшной аортой, который служит одним из основных и достоверных признаков ишемического колита. Следует принять во внимание, что систолический шум отсутствует при сужении или окклюзии сосуда, поэтому его отсутствие не позволяет исключить ишемию кишки.
Дальнейшие лабораторные и инструментальные диагностические тесты могут включать в себя следующее:
- УЗИ брюшной полости или КТ, дающие изображения кровеносных сосудов (с применением контраста и доплера).
- Брыжеечная ангиограмма – визуальный тест, который использует рентген, чтобы увидеть артерии и определить место закупорки.
- Клинический анализ крови, чтобы проверить уровень лейкоцитов. Если обнаружен высокий уровень лейкоцитов, это может указывать на острый ИК.
- Биопсия тканей с последующим гистопатологическим исследованием, необходимые для исключения злокачественного процесса.
- Колоноскопия, позволяющая осмотреть состояние слизистой прямой кишки, наличия сужений просвета и одновременно провести биопсию.
![]() Колоноскопия
Колоноскопия
Дифференциальный диагноз ишемического колита
Дифференциальная диагностика ишемического колита проводится в отношении:
- болезни Крона;
- неспецифического язвенного колита;
- псевдомембранозного колита;
- бактериальных инфекций.
Наличие свищей отличает болезнь Крона от ишемического колита, а наличие обширного поражения указывает на неспецифический язвенный колит.
При бактериальных инфекциях прямой кишки (дизентерия, сальмонеллез, кампилобактериоз) поражается ободочная кишка, наблюдается отечность, гиперемия, эрозивные поражения слизистой оболочки (как и при ИК), поэтому необходимо бактериологическое исследование кала на наличие инфекции, чтобы исключить эти заболевания.
Как лечится ишемический колит
Лечение ишемического колита включает применение диетотерапии, лекарственных препаратов и при необходимости хирургического вмешательства. Оно необходимо для снятия симптомов, профилактики осложнений и улучшения качества жизни в хронических стадиях.
Для терапии легких случаев ИК часто используют:
- антибиотики (для предотвращения инфекции);
- диету;
- внутривенные жидкости (для гидратации);
- болеутоляющие, спазмолитические средства.
В качестве антибактериальных препаратов возможно назначение:
- ципрофлоксацина в дозировке 0,5 г три раза в день в течение 10 дней;
- бисептола 2 раза в день в течение 10 дней.
В качестве кровоостанавливающих средств назначают дицинон в дозировке 10-20 мг/кг/массы тела.
Диетотерапия предназначена для нормализации работы кишечника и липидного обмена. В рацион включают нежирное отварное мясо, отварные овощи, творог и продукты, содержащие повышенное количество витаминов группы В, фолиевой, пантотеновой кислоты.
![]() Диетотерапия
Диетотерапия
Острый ИК требует неотложной медицинской помощи. Могут назначаться:
- тромболитики;
- вазодилататоры, чтобы расширить брыжеечные артерии;
- операция по устранению закупорки артерий.
Люди с хроническим ишемическим колитом обычно нуждаются в операции только в случае неудачи других методов лечения.
Прогноз для людей с ишемическим колитом
Большинство случаев с хронической ишемией успешно поддаются терапии с помощью лекарств и хирургического вмешательства. Однако проблема может вернуться, если не вести здоровый образ жизни, поскольку поражение артерий продолжится. Эти изменения могут включать более частые занятия спортом и отказ от курения.
Перспективы для людей с острым ИК часто плохие, так как до обращения за медицинской помощью и до оперативного вмешательства происходит некроз ткани кишечника. Перспективы намного лучше, если пациент своевременно обратится к проктологу и гастроэнтерологу и сразу начнет лечение.
Как можно предотвратить ишемический колит
Так как причина ишемического колита не всегда ясна, определенного способа предотвратить это расстройство нет. Но риск развития поражения артерий снижает здоровый образ жизни. Основы здорового образа жизни включают в себя:
- регулярные занятия спортом;
- здоровую диету;
- лечение заболеваний сердца, которые могут привести к образованию тромбов;
- мониторинг уровня холестерина в крови и артериального давления;
- отказ от никотина.
Проктолог также может порекомендовать прекратить прием определенных лекарств, которые могут вызвать ишемический колит или заменить препараты. Эти препараты могут включать антибиотики или лекарства от заболеваний ССС и мигрени.
Также может быть рекомендован тест на нарушения свертываемости крови, особенно если нет других причин ишемического колита.
Источник
