Как проверяют глазные сосуды

По состоянию сосудов сетчатки можно выявить различные заболевания. Исследование этой области глаза с применением специального красителя называется ангиографией. Метод очень информативный и точный. Он является безопасным, но есть к нему и ряд противопоказаний. Рассмотрим особенности данной процедуры.
Ангиография сосудов глаза — что это такое?
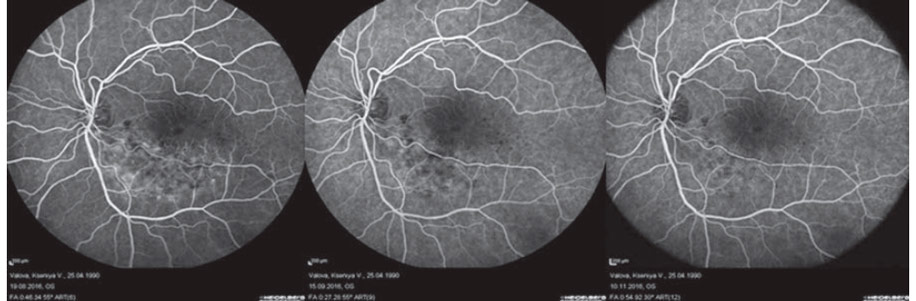
Ангиография — это один из методов рентгенографического типа, применяемый для исследования сосудов. Независимо от цели и объекта исследования (сосуды головного мозга, конечностей, глазных яблок) проводится оно с применением флуоресценции. Это значит, что в кровеносную систему пациента вводится препарат, который способен изменять цвет при воздействии рентгеновского аппарата. Контрастное вещество распространяется по всем сосудам и капиллярам, благодаря чему их можно исследовать с максимальной точностью.
Предсказал развитие флуоресцентной ангиографии (ФАГ) физиолог Бехтерев еще в 1896 году. Он заявил, что существуют растворы, которые не пропускают рентгеновские лучи, при этом заполняют сосуды и могут быть сфотографированы. В 1931 году Форсман воплотил эту идею, он провел первую в историю ангиографию. Но до введения ее в медицинскую практику оставалось еще почти 40 лет. Сегодня данную процедуру назначают при любом обследовании сосудов, в том числе офтальмологическом. Узнаем, какие бывают показания к ангиографии глаза, как она проводится, сопровождается ли обследование побочными эффектами. Эти вопросы особенно часто задают пациенты врачам.
Показания к флуоресцентной ангиографии сосудов глаза
Этот метод исследования назначается не только при подозрении на офтальмологические заболевания. Показаниями могут стать другие болезни, которые отражаются на состоянии сосудов и способны привести к развитию офтальмопатологии. Так, ангиографию рекомендуется проходить людям с сахарным диабетом. В этом случае высока вероятность возникновения диабетической ретинопатии — болезни, которая сопровождается поражением сосудов сетчатой оболочки. Она становится основной причиной полной утраты зрения.

Основные показания к ангиографии сосудов глаза — следующие патологические процессы и состояния:
- Первичные признаки дистрофии сетчатки: снижение остроты зрения и сужение его полей, скотомы, нарушение цветовосприятия, «мушки» перед глазами.
- Опухоли сосудистой оболочки глаза: лейомиома, меланома.
- Нарушение кровотока сосудов сетчатки глаза.
- Воспалительные процессы в сетчатой оболочке.
- Заболевания диска зрительного нерва: застойный диск, псевдозастой, неврит.
Ангиография глаза позволяет выявить и другие патологические изменения:
- Тромбоз центральной вены сетчатки. При этой офтальмопатологии вены становятся более извитыми, они расширяются, а сетчатка отекает. Возникают кровоизлияния. У больного резко ухудшается зрение. Появляются боли, в глазах мелькают вспышки, молнии.
- Окклюзия центральной артерии сетчатки — нарушение проходимости сосудов внутренней оболочки глаза. Проявляется заболевание в сильном снижении зрения, возникновении пелены перед глазами, болях и резях.
- Васкулиты — воспалительные процессы в сосудах. Больной жалуется на плохое зрение, снижение его остроты в темное время суток, синдром «сухого глаза».
- Атрофия зрительного нерва — постепенное высыхание и отмирание волокон. Благодаря работе зрительного нерва в кору головного мозга поступает полученное сетчаткой изображение. При атрофии ухудшаются все зрительные функции, восстановить которые не представляется возможным.
- Опухоли сетчатки: меланома, ретинобластома. Эти болезни влияют не только на качество зрения, но и на подвижность глазных яблок. Важно обнаружить опухоли на ранних стадиях, когда они поддаются лечению.
- Отслоение сетчатки. Разрыв, отслойка и дистрофия сетчатой оболочки могут произойти по различным причинам. Высока вероятность развития этой патологии у пациентов с сильной степенью близорукости. Отслоение сетчатки без должного лечения приводит к слепоте.
Все перечисленные патологии считаются очень опасными. Из-за них человек может стать инвалидом по зрению. Преимущество ангиографии сосудов в том, что она позволяет не только выявить заболевание, но и определить характер его развития, стадию и возможные пути ухудшения состояния.
Нужно ли готовится к процедуре?
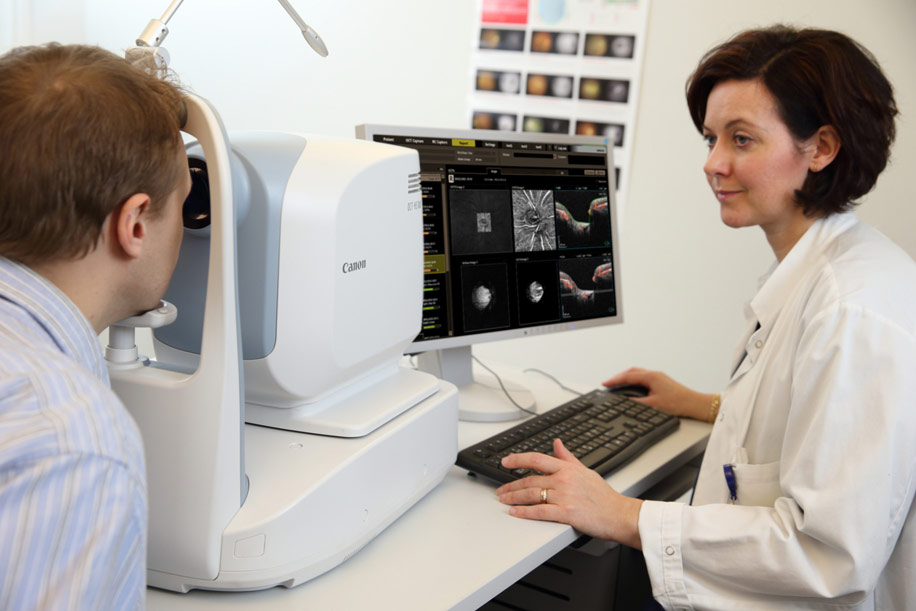
Заранее сдавать анализы, проходить предварительные исследования, придерживаться диет перед флюоресцентной ангиографией не требуется. Однако могут быть взяты аллергические пробы. В ходе беседы с врачом он спросит, есть ли у Вас аллергия на какие-либо препараты, какими лекарствами пользуетесь, были ли операции на глазах, носите ли контактные линзы. Их перед процедурой придется снять. После этого окулист закапывает пациенту в глаза мидриатические капли. Они воздействуют на цилиарную мышцу и вызывают искусственный мидриаз — расширение зрачков. Это позволит увеличить размер изображения внутренней части глаз и провести более детальное обследование. Препарат подействует примерно через 10-15 минут. После этого начинается непосредственно обследование сосудов.
Проведение флюоресцентной ангиографии
Пациент садится напротив аппарата с камерой и устанавливает подбородок на подставку. Врач через вену на руке вводит препарат-краситель. Он достигает сосудов глаза за 10-15 секунд. Камера начинает делать снимки. За 1 секунду делается обычно 1 снимок. Всего их получается около 25-30. Офтальмолог может попросить Вас в ходе обследования не двигаться и не моргать. Далее врач делает перерыв на 20-30 минут, после чего выполняется еще несколько снимков. Необходимо проследить, как вещество подействовало на сетчатку, не возникло ли кровоизлияний. Обследование второго глаза, если таковое требуется, проводится через полчаса.
Как расшифровываются результаты?
На снимках должна визуализироваться сосудистая сетка. По ней опытный врач сделает множество выводов. Практически при любых заболеваниях сосудов они меняют свою форму, сужаются или расширяются, становятся извилистыми. При наличии аневризм — расширение или выпячивания стенок артерий — флюоресцирующее вещество выходит за пределы сосудов, образуя на сетчатой оболочке светящиеся пятна. Могут наблюдаться коллатерали — новые сосуды, обеспечивающие кровоснабжение в обход основному руслу. Состояние сосудов может рассказать и о других патологических процессах. Так, низкая светимость красителя сигнализирует об одном из следующих заболеваний:
- новообразование сетчатой оболочки;
- кровоизлияние;
- тромбоз;
- дегенерация радужной оболочки.
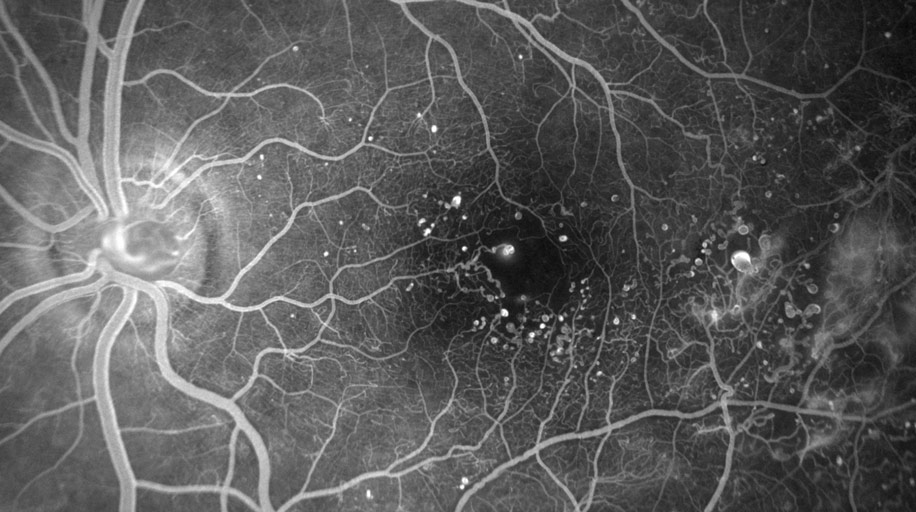
Очень яркое свечение сосудов, гиперфлуоресценция, говорит о начале атрофических процессов и повреждениях зрительного нерва. В норме она показывает отсутствие дегенеративных изменений. Иными словами, по полученным снимкам офтальмолог способен выявить самые разные заболевания. Могут быть определены и их причины.
Нежелательные последствия
О всех возможных побочных эффектах врач предупреждает заранее. Краситель выводится из организма быстро, он является безопасным, но на 100% предсказать, как организм отреагирует на него, невозможно. К нежелательным последствиям ангиографии можно отнести:
- головокружение, тошнота, рвота;
- обморок;
- крапивница;
- приступ кашля или чихания;
- помутнение в глазах, шум в ушах;
- отек гортани;
- неприятный металлический привкус во рту;
- парестезия (ощущение покалывания, мурашки);
- анафилактический шок.

Возникают побочные эффекты крайне редко, у 5% пациентов. В большинстве случаев все эти симптомы проходят самостоятельно в течение короткого периода времени. Некоторый дискомфорт могут доставить капли для расширения зрачка. Действуют они порядка 4-5 часов, на протяжении которых беспокоит светобоязнь и проблемы с фокусировкой. Возьмите с собой в клинику солнцезащитные очки.
Есть ли к ангиографии противопоказания?
Не всегда целесообразно проводить этот метод диагностики в связи с тем, что вводится краситель, способный вызвать побочные эффекты. Есть к ангиографии противопоказания:
- глаукома;
- болезни, при которых наблюдается помутнение оптических сред;
- сердечно-сосудистые патологии;
- неврологические проблемы;
- почечная недостаточность;
- аллергия на флюоресцирующее вещество;
- воспалительные заболевания вен;
- астма;
- невозможность вызвать искусственный мидриаз;
- перенесенный инсульт или инфаркт;
- психические отклонения;
- эпилепсия;
- регулярный прием антидепрессантов;
- возраст до 14-16 лет.
Также не рекомендуется проводить ангиографию пожилым людям старше 65 лет. Результаты обследования могут быть неточными. Кроме того, в этом возрасте люди часто страдают от различных хронических заболеваний. Обычно не назначается процедура исследования сосудов с применением красителя беременным, особенно в первые три месяца вынашивания плода.

Исключением может стать подозрение на возникновение новообразования. Кормящие матери не смогут кормить малыша грудным молоком на протяжении 4 дней после процедуры, пока краситель полностью не выйдет из организма. Практически все противопоказания являются относительными. Даже после инсульта и инфаркта процедура может быть назначена, но только после прохождения пациентом реабилитации.
Источник
У пациента – гипертоническая болезнь или сахарный диабет, а его направили на консультацию к офтальмологу – «посмотреть глазное дно». Но для чего, ведь у него – не заболевание глаз?
О том, что такое глазное дно, зачем направляют на его обследование и о чем оно может «рассказать», мы побеседовали с врачом-офтальмологом «Клиника Эксперт Тула» Афанасьевой Татьяной Александровной.
Узнать стоимость исследования глазного дна в вашем городе можно, позвонив по телефону во вкладке «контакты»
внимание: услуга доступна не во всех городах
– Татьяна Александровна, что такое глазное дно и как называется метод его диагностики?
Глазное дно – это внутренняя поверхность глазного яблока, включающая в себя диск зрительного нерва, сетчатку с сосудами и сосудистую оболочку.
Исследование проводится чаще всего методом офтальмоскопии. Глазное дно освещается световыми лучами и осматривается под увеличением. Прибор называется «офтальмоскоп».
В каких случаях проводится МРТ глазных орбит? Рассказывает врач-рентгенолог «МРТ Эксперт Липецк»
Чеботарева Галина Николаевна
Помимо офтальмоскопии, в современной офтальмологии для исследования глазного дна используются такие методы, как флуоресцентная ангиография, оптическая когерентная томография, гейдельбергская ретинальная томография. В повседневной практике поликлинического врача-офтальмолога ведущее место занимает офтальмоскопия ввиду своей простоты и доступности.
– Что такое флуоресцентная ангиография сетчатки и чем она отличается от офтальмоскопии?
Это сложный метод диагностики, при котором исследуются сосуды (в том числе и капилляры) глазного дна и хориоидеи (сосудистые сплетения) посредством внутривенного введения вещества флуоресцеина.
После введения препарата выполняется серия снимков. В местах, где есть какие-то патологические изменения сосудов и происходит «просачивание» флуоресцеина за пределы сосудистой стенки, на снимках будет обнаруживаться специфическое свечение.
Записаться на прием к окулисту в вашем городе можно здесь
внимание: консультации доступны не во всех городах
– О каких офтальмологических заболеваниях может рассказать врачу глазное дно пациента?
Среди глазных патологий, которые могут отразиться на состоянии глазного дна – близорукость, наследственная дистрофия сетчатки, воспалительные процессы (при тяжелых увеитах , хориоретинитах).
Читайте по теме: Близорукость, дальнозоркость и астигматизм – как вылечить и как предупредить?
– Почему часто направление на осмотр глазного дна выдают узкопрофильные специалисты, например, кардиологи, неврологи и даже эндокринологи? Какие синдромы и заболевания, не связанные с состоянием глаз, отражаются на нашем глазном дне?
Состояние этой области глаза действительно меняется при ряде общих (неглазных) патологий, причем их число даже больше, чем собственно офтальмологических.
Дело в том, что при целом ряде заболеваний в патологический процесс вовлекаются сосуды в разных органах: почках, головном мозге, сердечной мышце и т.д. Аналогичные изменения могут, разумеется, наблюдаться в сосудах глаз – как части общей сосудистой системы. Путем исследования глазного дна можно делать косвенные выводы о состоянии сосудов и микроциркуляции в других органах.
Например, могут отмечаться как начальные сосудистые изменения в виде так называемой ангиопатии, так и более серьезные – в виде склероза сосудов (ангиосклероз) и даже специфических изменений сетчатки (ретинопатия).
В зависимости от полученных результатов могут делаться выводы о степени, стадии развития патологического процесса в том или ином органе, адекватности проводимой терапии. В связи с этим может, соответственно, меняться и терапевтическая тактика.
Читайте по теме: Зашкалило! Ищем причины высокого давления
Наиболее часто встречаются изменения глазного дна при гипертонической болезни, сахарном диабете, ревматизме, инфекционных заболеваниях (например токсоплазмозе, ВИЧ), заболеваниях крови, ряде неврологических патологий, ревматологических патологиях – васкулитах, тяжелом течении беременности с развитием токсикозов, и некоторых других.
– Как проводится офтальмоскопия глазного дна? Не доставляет ли она пациенту неприятных ощущений?
Исследование проводится в положении сидя. Подготовки к самой процедуре не требуется. В глаза предварительно, уже в кабинете офтальмолога, закапываются капли.
Из возможных неприятных ощущений – временное ослепляющее действие света, чувство жжения и/или покраснения после закапывания капель, трудность или невозможность сфокусировать зрение в течение нескольких часов после исследования.
– Зачем расширяют зрачки при проверке зрения?
Расширение зрачков именно с целью исследования глазного дна выполняется для увеличения области осмотра и более тщательного обследования.
– Капли, которые применяет доктор для расширения зрачка перед проведением офтальмоскопии, являются безопасными для здоровья пациента?
В целом да, но противопоказания, тем не менее, существуют. Поэтому перед исследованием пациент должен обязательно проинформировать врача обо всех имеющихся и имевшихся у него патологиях, любой аллергии, а также принимаемых препаратах (например нитратах, нитритах, психотропных средствах).
Расширяющие зрачок препараты не используют при закрытоугольной глаукоме (особенно неоперированной), чтобы не спровоцировать развитие острого приступа.
Читайте по теме: Что такое глаукома и как с ней жить?
У детей применяются менее концентрированные капли.
– Татьяна Александровна, если для проверки зрения применялись капли для расширения зрачка, какие рекомендации необходимо соблюдать пациентам до и после обследования?
До обследования особых рекомендаций нет. После процедуры из-за временного действия капель возможно некоторое ухудшение остроты зрения, «темные» пятна в полях зрения, повышенная чувствительность к свету.
Не следует пытаться сфокусировать зрение на чем-либо, напрягая его, в том числе смотреть телевизор, работать на компьютере, водить транспортные средства. Лучше дать глазам просто отдохнуть.
Необходимо обязательно пользоваться солнцезащитными очками (особенно в яркий, солнечный день).
Читайте по теме: Замкнутый круг Хорхе Луиса Борхеса. Как развивалась слепота у великого аргентинского писателя?
Длительность таких ограничений зависит от вида использованного препарата и определяется доктором в каждом конкретном случае.
– Как часто нужно проходить осмотр глазного дна детям и взрослым?
Дети проходят обследование в определенные периоды жизни (новорожденные, в год, перед детским садом и школой). Далее, а также у взрослых – в среднем 1 раз в год.
Во всех остальных случаях – по показаниям.
– Для того, чтобы проверить глазное дно, необходимо направление врача?
Формально-юридически – нет. Однако на практике в подавляющем большинстве случаев пациенты приходят по направлению доктора – кардиолога, невролога, терапевта и т.д.
Другие статьи по теме:
От чего глаза краснеют? Как правильно лечить конъюнктивит?
Фемида не даст в обиду. Кто защищает права пациентов частных клиник?
Для справки:
Афанасьева Татьяна Александровна
Выпускница медицинского факультета Тульского государственного университета 2003 года.
В 2004 году окончила интернатуру по специальности «Офтальмология».
С 2017 года работает врачом-офтальмологом в ООО «Клиника Эксперт Тула». В Туле принимает по адресу: ул. Болдина, д. 74
Источник
Глазное дно представляет собой внутреннюю часть глаза, которая видна при офтальмоскопии. Любые изменения в строении или внешнем виде данной структуры могут свидетельствовать о развитии болезни, причем как офтальмологической, так и системной. Узнаем, как проходит процедура осмотра глазного дна, как она называется и в чем ее особенности.
Глазное дно — что это?
Под данным понятием понимается внутренняя часть глаза с сетчаткой, диском зрительного нерва, сосудами и периферией. Под офтальмоскопом — специальным прибором, который применяют для осмотра этой области глазного яблока, можно увидеть, что глазное дно имеет красноватый оттенок. При этом диск зрительного нерва является бледно-розовым, он заметно выделяется на фоне общей красноватой картины. В самом центре диска находятся центральные вена и артерия сетчатки. Они разделяются на две ветви — нижнюю и верхнюю, после чего расходятся на множество мелкий ответвлений, которые распространяются по всему глазному дну. В самом центре сетчатой оболочки — макула, или желтое пятно. По сравнению с остальными описанными структурами макула имеет более темный цвет. Любые изменения в цвете, форме, очертаниях диска, макулы, сетчатки могут являться следствием развития патологического процесса. Выявить его на ранней стадии можно путем детального обследования глазного дна. Процедура, которая используется для его осмотра, называется офтальмоскопией.
Показания к офтальмоскопии
Данная процедура является стандартной. Ее проходят как отдельно, так и в ходе любого профилактического осмотра наряду с остальными видами исследования. Кроме того, офтальмоскопия назначается, если есть подозрения на различные заболевания. С ее помощью можно выявить следующие недуги, которые поражают глазное дно:
- макулодистрофию — дистрофическое заболевание центральной области сетчатой оболочки;
- окклюзию и тромбоз — нарушение кровообращения в центральной артерии и центральной вене соответственно;
- ретинит — воспаление сетчатки;
- периферическую дистрофию сетчатой оболочки;
- катаракту — помутнение хрусталика;
- меланому глаза — злокачественное новообразование, поражающее веко, сосудистую или соединительную оболочку;
- повреждения диска зрительного нерва.
Это тяжелые патологии, которые важно начать лечить вовремя, на первой стадии. Офтальмоскопия дает возможность обнаружить их в самом начале зарождения. При возникновении таких симптомов, как «мушки» и «молнии», перед глазами, нарушение цветовосприятия, снижение остроты зрения, ухудшение зрительных функций при недостаточном освещении, следует обязательно записаться на прием к окулисту. Офтальмоскопия будет проведена в качестве одного из основных методов обследования.
На состоянии органов зрения сказываются не только глазные болезни, но и другие патологии. Врач сможет выявить определенные нарушения в организме по цвету и строению глазного дна. В связи с этим офтальмоскопия назначается при таких недугах, как гипертония, почечная недостаточность, сахарный диабет, туберкулез, эпилепсия. Поводом к обследованию могут стать травмы головы, постоянные головные боли, перенесенный инсульт. Обязательно отправляются на офтальмоскопию недоношенные новорожденные.
Женщины во время беременности должны наблюдаться у окулиста. Осмотр глазного дна дает возможность выявить отслоение сетчатки. Это заболевание может стать причиной запрета на естественные роды. Иными словами, офтальмоскопия — один из самых основных и важных диагностических методов. При этом готовиться к нему не нужно и противопоказаний он практически не имеет.
Когда осмотр глазного дна противопоказан?
Абсолютных противопоказаний, которые навсегда исключают возможность назначения офтальмоскопии, нет. Однако могут быть временные препятствия к ее проведению. Если в данный момент у пациента наблюдается инфекционное или воспалительное заболевание глаз, сопровождающееся обильным слезотечением, повышенной чувствительностью к свету и другими симптомами, осмотр глазного дна перенесут до полного излечения. Также проведение офтальмоскопии будет осложнено при помутнениях оптических сред: хрусталика, роговицы, стекловидного тела. Окулист не сможет полноценно осмотреть глазное дно. В некоторых случаях процедура отменяется при закрытоугольной глаукоме. Осмотр может привести к повышению внутриглазного давления. Но обычно и этот симптом снимается соответствующими препаратами.
Офтальмоскопия глазного дна — как проводится процедура?
Первый офтальмоскоп был создан еще в 19 веке. С тех пор разработано несколько методик осмотра глазного дна. Сегодня применяют различные виды приборов: линзы Гольдмана, электронные и лазерные, монокулярные и бинокулярные. Две основных разновидности офтальмоскопии — прямая и обратная (непрямая). Первая проводится следующим образом. Офтальмолог садится напротив пациента. Луч света направляется прямо в зрачок. Врач держит правой руке офтальмоскоп и приближает его к глазу обследуемого. Детально сетчатку удается рассмотреть с 3-4 см. Изображение увеличивается примерно в 16 раз. Длится такая процедура не больше 10 минут. Для прямой офтальмоскопии требуется инстилляция в глаза пациента мидриатических капель, которые расширяют зрачок. Методика очень точная за счет сильного увеличения изображения. Но не лишена она и недостатков. Картинка получается не очень объемной. Изучить периферию глазного дна возможности нет. Для этого нужно прибегнуть к помощи другого метода — обратной офтальмоскопии. Как проводится эта процедура?
В правой руке у своего глаза окулист держит офтальмоскоп. Источник света располагается за спиной пациента. Немного слева от него. В левой руке у офтальмолога — линза. Расстояние от роговицы до оптического изделия составляет 5 или 7 см в зависимости от диоптрий, которыми оснащена линза. Врач направляет пучок света в глаз пациента. Он отражается от глазного дна и попадает на линзу. Поток световых лучей преломляется и образует изображение со стороны окулиста. Оно словно зависает в воздухе и представляет собой в несколько раз увеличенную картину внутренней части глаза. Увеличение здесь не такое сильное, как в прямой офтальмоскопии. Зато есть возможность быстро проверить состояние не только диска зрительного нерва, сосудов и артерий, но и периферической области.
В некоторых случаях проводится как обратная, так и прямая офтальмоскопия. Первая методика помогает быстро выявить патологический процесс, а вторая — узнать подробности о заболевании: характер развития, стадию, причины.
Офтальмохромоскопия — что это такое и как проходит эта процедура?
Как уже было отмечено ранее, внутренняя часть глаза имеет красноватый оттенок. Диск зрительного нерва, сосуды, артерии, вены, макула выделяются на его фоне за счет более светлого или темного цвета. Офтальмохромоскопия представляет собой прямой метод обследования глазного дна с применением цветных фильтров, которые устанавливаются на офтальмоскоп. Данную методику разработал советский офтальмолог Водовозов. Она является более информативной, так как позволяет увидеть самые незначительные изменения, которые невозможно обнаружить с использованием белого света. В ходе процедуры врач может переключать цвет. Так, например, зеленый фильтр покажет, есть ли атрофия зрительного нерва, а при подозрении на отек диска применяется красная насадка.
Биомикроскопия с щелевой лампой
Офтальмоскопия, в которой используется щелевая лампа, называется биомикроскопией. Эта лампа является комбинацией осветительной системы и бинокулярного микроскопа. Пациент ставит подбородок на подставку прибора. Напротив него садится окулист. Он через офтальмоскоп изучает состояние глаза. Чтобы отчетливо увидеть глазное дно, необходимо закапать мидриатик. Существует несколько типов биомикроскопии: обратная, прямая, фокусная и другие. Для осмотра внутренней части глаза потребуется еще собирающая линза. Данный вид офтальмоскопии может быть контактным и бесконтактным.
Существуют и другие методики осмотра глазного дна. Самая современная — лазерная офтальмоскопия. Преимущество ее в том, что она выполняется с помощью компьютера. Изображение визуализируется на мониторе. Есть возможность сделать видеозапись. Такое обследование дает максимально точные результаты. Но есть и минус у лазерного осмотра. Не каждому он доступен в финансовом плане.
Преимущества офтальмоскопии
Точность обследования составляет 90-95% в зависимости от методики, выбранной врачом. Длится процедура 10-15 минут. Осложнений она не вызывает. Проводится в амбулаторных условиях. Специфической подготовки исследование не требует. Женщинам рекомендуется не наносить косметику на лицо перед походом в клинику. Врачи советуют взять с собой солнцезащитные очки. Мидриатик действует примерно 3-4 часа. На протяжении этого времени могут беспокоить светобоязнь и плохое зрение вблизи. За руль автомобиля также лучше не садиться. Это может быть опасно.
Некоторые пациенты после офтальмоскопии жалуются на сухость во рту, головокружение, тошноту. Такое бывает не часто. Как правило, причиной этого становится реакция организма на препарат для увеличения диаметра зрачков. Перечисленные симптомы проходят достаточно быстро.
Офтальмология располагает на сегодняшний день множеством самых разнообразных методов обследования. Многие из них полностью автоматизированные. Принцип осмотра глазного дна придуман в позапрошлом столетии, но до сих пор офтальмоскопия является самой распространенной диагностической процедурой.
Источник
