Как расширить сосуды сердца операция

Снижение эластичности сосудистой стенки, разрастание в сердечных сосудах холестериновых бляшек и скопление в них тромбов – основные причины инфаркта миокарда. Перекрытие свободного просвета сосуда наполовину не дает поступать кислороду и других питательным веществам в клетки сердца. Если степень сужения достигает 75 %, неизбежность инфаркта миокарда очевидна. Как помочь сосуду вернуть способность доставлять кровь к сердцу? Поговорим о стентах или так называемых пружинках, разгоняющих тучи над сосудом.
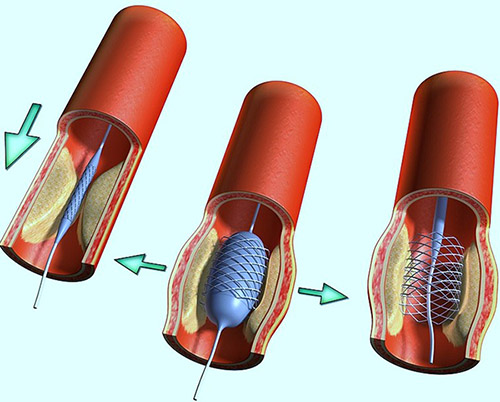
Стент – это прочная сетчатая трубочка, напоминающая пружинку, которая повторяет рельеф сосуда и поддерживает его каркас. Стентирование – оперативное вмешательство по установке стента внутри артерии. Трубочка механически расширяет участок сужения, восстанавливая проходимость сосуда и нормальный кровоток.
Внутрисосудистое хирургическое вмешательство – альтернатива большим полостным операциям на сердце. Однако для ее проведения необходимо технически оснащенное отделение сосудистого профиля и высококвалифицированные хирурги.
Область применения лечебных пружинок не ограничивается сердцем. Установка стентов в сонную артерию устраняет признаки ишемии мозга, в бедренную, брюшную, подвздошную часть аорты – боли, слабость и нарушение чувствительности при скоплении бляшек в ногах, в сосуды почек – нормализует давление, с которым сложно справиться таблетками.

Основная составляющая стента – сплав металла (чаще кобальта). Различными могут быть размеры, структура сеточки, покрытие поверхности пружинки. Если же речь идет о мелких сосудах (а именно к таким относят сердечные), на поверхность трубки наносят слой полимера, выделяющего целый год лекарственное вещество, которое препятствует повторному сужению артерии.
Что происходит во время стентирования сердечных артерий
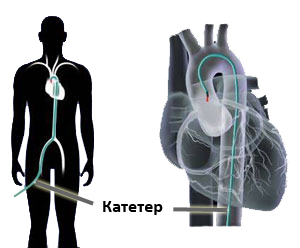
Перед операцией внутривенно вводят препараты, разжижающие кровь, чтобы исключить вероятность образования тромба в процессе манипуляций. Методика постановки стента основана на введении после местного обезболивания специального тонкого катетера в бедренную артерию. На конце катетера находится крошечный баллончик с надетым на него стентом. Под контролем рентгеновского аппарата катетер продвигают в сердечные сосуды к участку сужения. Баллончик раздувают до необходимого диаметра, вдавливая бляшки в стенку. Затем стент расширяют, баллон сдувают, а катетер удаляют. Пружинка остается стоять в сосуде как гарантия восстановленного кровотока. Длится такая операция от 30 минут до часа. Если стентов ставят несколько, временной интервал увеличивается пропорционально их количеству.
Продолжительность пребывания в больнице в лучшем случае занимает до 3-х дней. Это время необходимо, чтобы вывести йод-содержащее контрастное вещество из крови (дают много пить), предотвратить образование тромбов и понаблюдать за местом введения катетера в раннем послеоперационном периоде.
Ставить стенты быстро или отсрочить по времени
По неотложным показаниям диагностическое исследование сосудов сердца (коронарографию) с постановкой стента проводят при инфаркте миокарда в первые 24 часа от момента возникновения болевого синдрома. Пружинку ставят в место сужения сосуда, которое вызвало ишемию сердечной мышцы (так называемую инфаркт-связанную артерию).
Отбором пациентов для планового стентирования занимаются кардиохирурги. Для этого в поликлинике по месту жительства пациент проходит необходимый минимум обследований (анализы крови и мочи, свертываемость крови, электрокардиограмму, ультразвуковое исследование сердца, сосудов шеи, плечевого пояса, бедренной области). Обследование позволяет врачу выявить возможные противопоказания к операции.
Перечень показаний для проведения планового стентирования:
- тяжелые частые и длительные приступы стенокардии, именуемые предынфарктным состоянием;
- ежедневные приступы стенокардии через 5-10 лет после операций аорто-коронарного шунтирования, тяжелые пороки сердца (перед операцией).
Что лучше: стентирование или шунтирование?
Если суженных сосудов много и протяженность поражения велика, предпочитают делать крупные полостные операции аорто-коронарного шунтирования. Когда диметр в месте сужения менее 2-3 мм, расширить такой сосуд тоже сложно (пружинки такого диаметра весьма редки, восстановление кровотока по сосуду не восстановит равновесие в сердце). Тогда стенты могут не ставить вовсе.
Одно из преимуществ стентирования – его малая травматичность. А значит, не надо вскрывать грудную клетку и долго залечивать послеоперационные рубцы. Время нахождения в больнице, соответственно, уменьшается. Период реабилитации после операции, возвращение к труду и инвалидизация – тоже. Десятая часть прооперированных может иметь нежелательные последствия: разрыв стенки сосуда, кровотечение, большой кровоподтек в месте прокола бедренной артерии, нарушение функции почек. При несоблюдении правил приема препаратов после операции возможен тромбоз стента. Тогда без повторной операции не обойтись.
Обязательно ли принимать лекарства после стентирования
Вопреки распространенному мнению, что сердце после операции будет работать как часы, лекарства надо принимать длительно. Обязательны в схеме лечения таких пациентов средства, понижающие артериальное давление (у гипертоников) и статины (потребность чистить сосуды и снижать образование в них бляшек никто не отменял), контроль сахара в крови (повышенный сахар как-бы «разъедает» сосуды и стенты в них). Наиболее важными лекарствами после постановки стентов считают те, что снижают тромбообразование. Двойная схема лечения (аспирин и клопидогрель) в течение 12 месяцев после операции совместно с таблетками, защищающими желудок (пантопразол, лансозол) – первое, на что стоить обратить внимание. Малейшие пропуски в приеме этих таблеток – и стент быстро тромбируется. А значит, усилия доктора и пациента, приложенные для проведения операции, были тщетны.

Определенно, стентирование сердечных артерий способно решить проблему ежедневных приступов стенокардии (при определенных обстоятельствах). Остается только вовремя обратить на них внимание и рассказать врачу.
Автор:
врач-кардиолог поликлиники Ирина Лутик
13.12.2017 года
Источник
Об операции
Стентирование сосудов проводится в тех случаях, когда пациенту диагностируют частичную или полную закупорку артерий холестериновыми бляшками. Операция заключается в установке металлического каркаса (стента) в место сужения сосуда. Стенты отличаются по длине, диаметру, материалу, покрытию, способу раскрытия.
В настоящее время наиболее эффективным методом эндоваскулярного лечения ишемической болезни сердца является применение стентов с лекарственным антипролиферативным покрытием, они показаны при абсолютно всех клинических вариантах коронарной болезни сердца и при всех анатомо-морфологических формах поражения коронарных артерий. В ФНКЦ ФМБА России в 100% случаев применяются самые современные стенты с лекарственным антипролиферативным покрытием, эффективность и безопасность которых доказана в большом количестве крупных международных клинических исследований.
Под каждый конкретный случай специалист по рентгенэндоваскулярной диагностике и лечению сам выбирает стент. Малоинвазивная операция проводится без рассечения грудной клетки, а пункционно, с применением катетеров. После стентирования пациента можно выписывать из клиники уже на следующий день.
По сравнению с другими методами оперативного лечения стентирование имеет ряд преимуществ:
- эффективность – после установки стента быстро восстанавливается нормальный кровоток. Если операция проведена на ранней стадии заболевания, симптоматика и болезненные ощущения пропадают. Стент не позволяет сосудам перейти в состояние сужения (обратно сузиться), за счет этого происходит сохранение нормального кровотока;
- безопасность – операцию проводят с помощью небольших проколов, риск возникновения кровотечения отсутствует. Возможные осложнения во время операции незначительны, осложнения после операции минимальны;
- быстрое восстановление – после стентирования пациент проводит в стационаре от 1 до 5 дней. Процесс реабилитации быстрый и легкий, достигается соблюдением простых рекомендации.
Показания к стентированию
Установка стентов может быть рекомендована врачом при наличии заболеваний:
- ишемическая болезнь сердца;
- стенокардия;
- атеросклероз сосудов;
- предынфарктное состояние;
- постинфарктный кардиосклероз;
- каоркация аорты;
- риск возникновения сердечной недостаточности.
На сегодняшний день специалисты считают, что противопоказаний к проведению операции нет.
Подготовка к стентированию
Перед проведением операции пациенту необходимо пройти обследование и подготовиться к стентированию. Мы предлагаем нашим пациентам пройти плановую госпитализацию в отделения кардиологического профиля за 1-2 дня до операции. За это время наши специалисты проведут необходимые исследования и возьмут анализы. В центре работает своя клиника-диагностическая лаборатория, поэтому мы гарантируем точность результатов и быстроту их предоставления.
Предоперационное обследование включает в себя:
- клинический и биохимический анализ крови (общий белок, креатинин, мочевина, общий билирубин, прямой билирубин, глюкоза, панкреатическая амилаза)
- определение группы крови и резус фактора;
- развёрнутую коагулограмму;
- показатель АДФ агрегации тромбоцитов;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- общий анализ мочи;
- рентген органов грудной клетки;
- ЭКГ;
- ЭхоКГ;
- ЭГДС.
При наличии сопутствующей патологии врач может назначить консультацию узких специалистов (эндокринолог, офтальмолог, гинеколог, уролог, т.д.) и дополнительные исследования.
Подготовка к стентированию включает ряд несложных правил:
- врач заранее назначает препараты для разжижения крови и снижения риска возникновения тромбов;
- за 1 день до операции необходимо исключить употребление жареной, жирной, копченой пищи, отказаться от употребления алкоголя и газированных напитков;
- в день перед операцией пациенту разрешается завтрак, обед, легкий ужин. За 12 часов до процедуры нельзя принимать пищу;
- с утра пациент принимает душ и проводит гигиенические процедуры (сбривает волосы в паховой области).
Перед операцией пациента осматривает лечащий врач, при необходимости – специалист по рентгенэндоваскулрной диагностике и лечению и анестезиолог.
Проведение операции
Стентирование сосудов осуществляется специалистами по рентгенэндоваскулярной диагностике и лечению в специальной операционной, оснащенной ангиографом, под местной анестезией. Пациенту внутривенно вводят мягкое седативное средство, которое позволяет расслабиться и устранить тревожность. Место введения катетера обезболивают и обрабатывают антисептическими препаратами. Для введения катетера в ФНКЦ ФМБА России в 99% используется область предплечья (лучевая артерия), крайне редко – паховая область (общая бедренная артерия).
Специалист по рентгенэндоваскулярным диагностике и лечению начинает проведение операции:
- тонкой иглой производится пункция (прокол) в зоне введения катетера (пах или предплечье);
- в артерию через иглу вводится проводник, по которому игла будет заменена на специальный интродьюсер. По артериям через интрадьюсер направляется специальный катетер, через который к сердцу доставляют другие инструменты;
- вводится контраст и специальный микропроводник, который используется для навигации по коронарным артериям. Движение отображается на мониторе рентгеновского аппарата;
- после того, как подготовительные меры проведены и врач точно определил место закупорки сосуда, производится имплантация стента. Для каждого пациента, в зависимости от конкретного поражения, используется особенный стент, который располагается на баллоне;
- по микропроводнику стент доставляется в нужное место;
- специальным устройством нагнетается жидкость в баллон, чтобы стент раскрылся. Открытый стент прижимает холестериновые бляшки к стенкам сосуда и образует специальную структуру (каркас), которая будет поддерживать стенки. Баллон сдувается и извлекается, каркас остается на месте. Стент оставляет свою открытую форму и восстанавливает просвет сосуда в пораженной области;
- после контроля весь инструмент извлекается, осуществляется гемостаз (остановка кровотечения из места пункции) с помощью тугой повязки;
- пациента перевозят из операционной в палату интенсивной терапии.
Установка стента – ювелирная работа, с которой справится только высококвалифицированный специалист с большим опытом проведения таких операций. В ФНКЦ ФМБА России ежегодно выполняется более 1200 операций стентирования коронарных артерий.
Мы гарантируем вам успешное проведение стентирования и быструю реабилитацию.
После операции
Первые сутки после стентирования пациент находится под наблюдением медицинского персонала. Если катетер был введен через бедренную артерию, то больному необходимо лежать 24 часа и не сгибать ногу. Если через лучевую артерию, то разрешается сидеть и уже через 2 часа передвигаться по палате.
В первый день рекомендовано принимать больше жидкости, чтобы быстрее вывести контраст и анестезию из организма.
К выписке пациент готов через 1-3 дня, в зависимости от самочувствия и общих показателей здоровья. Перед выпиской пациенту выдают памятку по реабилитации.
Восстановительные меры просты, но очень важно им следовать:
- прием лекарственных препаратов в соответствии с рекомендациями врача;
- отказ от интенсивных тренировок. Первая неделя должна проходить в спокойном режиме, далее можно включать умеренные физические нагрузки: утренняя гимнастика, пешие прогулки, лечебная физкультура;
- контроль артериального давления;
- придерживаться диеты: сократить употребление соли и сахара, отказаться от жирной, жареной, острой пиши. Добавить в рацион свежие овощи и фрукты, нежирное мясо, рыбу;
- полный отказ от алкоголя и курения;
После стентирования пациенту необходимо своевременно посещать врача для проведения контрольных исследований.
Стоимость
В нашем кардиологическом центре ФНКЦ ФМБА операция стентирования проводится в рамках бесплатной медицинской помощи по ОМС, полисам добровольного страхования (ДМС) или платно.
Стоимость проведения операции зависит от нескольких факторов: количество стентов, необходимость в дополнительных исследованиях, лечение сопутствующих заболеваний. Минимальная стоимость операции составляет 65 000 рублей.
Специалисты по рентгенэндоваскулярной диагностике и лечению ФНКЦ ФМБА России имеют огромный практический опыт. Мы гарантируем вам качество выполнения операции и всех предоперационных исследований. Чуткий и квалифицированный персонал кардиологического центра позаботится о вашем пребывании в клинике и сделает все возможное, чтобы вам было комфортно.
Источник
(Ангиопластика сердца, стентирование, коронарная ангиопластика, стентирование сосудов сердца)
Правильное название процедуры: Коронарная ангиопластика со стентированием или чрескожное коронарное вмешательство.
Для простоты иногда говорят просто «стентирование».
Что такое стентирование коронарных артерий
Более 2 миллионов стентов имплантируют ежегодно. И это объяснимо, ведь стентами лечат одну из самых частых болезней – ишемическую болезнь сердца.
Коронарная ангиопластика и стентирование – это внутрисосудистый метод лечения ишемической болезни сердца. Основа ишемической болезни сердца – сужение кровеносных сосудов, питающих сердце (коронарных артерий) холестериновыми бляшками. Стентирование позволяет расширить суженные артерии. Для этого специальный баллон заводится внутрь артерии и раздувается, «расплющивая» таким образом холестериновую бляшку и восстанавливая кровоток по артерии. После этого в место сужения для «закрепления» результата имплантируется металлический каркас – стент. При этом нет необходимости вскрывать грудную клетку и все манипуляции проводятся через небольшой прокол в артерии на руке или в паху.
Кому показано стентирование сосудов сердца?
Стентирование сосудов сердца показано пациентам с тяжелой стенокардией, после инфаркта миокарда и предынфарктным состоянием, больным с доказанной ишемией (нехваткой крови сердцу) по результатам нагрузочных проб. При этом решение о стентировании принимается только по результатам коронарографии – контрастного исследования сосудов сердца. Коронарография, как и стентирование, выполняется в рентгеноперационной. Часто коронарография «переходит» в стентирование сосудов т.к. выполняется через один и тот же прокол в артерии.
Какие альтернативные стентированию методы существуют?
- Медикаментозная терапия. Нужно понимать, что именно таблетки, а не стенты прежде всего снижают риск инфаркта миокарда и определяют прогноз у пациентов с ишемической болезнью. Поэтому у многих пациентов с контролируемой стенокардией, отсутствием объективных доказательств выраженной ишемии (нехватки крови) миокарда, от коронарного стентирования можно отказаться, не смотря на значительные сужения в коронарных артериях.
- Коронарное шунтирование. Полостная операция, которая часто проводится с использованием аппарата искусственного кровообращения. Во время шунтирования из артерий и вен пациента сооружаются обходы (шунты), позволяющие питать кровью сердце, минуя пораженные холестериновыми бляшками участки артерий.
Как выбрать между стентированием, шунтированием и медикаментозной терапией?
Это задача вашего кардиолога, который учитывает следующие данные:
- Выраженность симптомов, а именно: тяжесть стенокардии, выраженность одышки, другими словами насколько ишемическая болезнь «мешает жить» пациенту.
- Объективные доказательства ишемии (нехватки крови) миокарда. Чаще всего это нагрузочная проба, в идеале стресс-эхокардиография, которая должна быть выполнена квалифицированными врачами в центре с большим проведения подобных исследований.
- Данные коронарографии. При распространенном тяжелом поражении всех трех коронарных артерий, результаты шунтирования лучше.
- Сопутствующие заболевания. При наличии у пациента сахарного диабета и многососудистого поражения артерий сердца, например, как правило, показано коронарное шунтирование.
Методика стентирования коронарных артерий (с профессиональным жаргоном)
«Ставим интродьюсер»
Чтобы добраться до сосудов сердца врачу необходимо попасть в артериальную систему пациента. Для этого используется одна из периферических артерий – бедренная (в паху) или лучевая (на предплечье). Под местной анестезией в артерии делается прокол и устанавливается интродьюсер- специальная трубка, которая является «входными воротами» для всех необходимых инструментов.
«Ставим гайд»
Затем специальная тонкостенная трубка длиной около метра – проводниковый катетер («гайд») проводится через артерии пациента и останавливается, немного не доходя сердца, в аорте. Именно от аорты и отходят коронарные артерии, питающие сердце. Кончики катетеров загнуты таким образом, чтобы врачу было удобно попасть в одну из коронарных артерий, правую или левую. Управляя катетером врач «попадает» в одну из коронарных артерий. Половина дела сделана.
«Заводим проводник»
Но как добраться до места максимального сужения в артерии? Для этого нужна «рельса» по которой «поедут» все наши инструменты. Эта рельса – коронарный проводник – тонкая (0.014 дюйма = 0,35 мм) металлическая «ворсина» с мягким кончиком (чтобы не «поцарапать» артерию по ходу операции). Иногда довольно сложно завести проводник за место сужения, мешает извитость артерии, угол отхождения веток артерии или выраженные сужения из-за наличия бляшек. Можно взять проводник «пожестче» или «скользкий». Ну или просто любимый, ведь у каждого врача свои предпочтения. Так или иначе проводник оказывается за местом сужения на периферии артерии, которую хотим стентировать.
«Баллонируем»
Первый инструмент, который попадает к месту сужения артерии – коронарный баллон диаметром чаще всего от 1 до 3.5 мм длиной 10-20 мм. Баллон надевается на проводник и движется по нему до места максимального сужения где он раздувается. Давление внутри баллона при этом достигает 15-20 атмосфер.
«Ставим стент»
Далее по проводнику к месту, которое было суженным до раздувания баллона заводится такой же баллон, на поверхности которого закреплен стент в сложенном состоянии. Баллон раздувается, стент расправляется и «вжимается» в стенку артерии. Не всегда стент расправляется идеально и тогда нужен завершающий этап процедуры – постдилатация (по простому – додувание).
«Додуваем»
Внутрь имплантированного стента заводится жесткий баллон и раздувается большим давлением (до 25 атмосфер). Чаще всего после этого стент расправляется и хорошо прилегает к стенкам артерии.
Контрольная коронарография
Стентирование всегда заканчивается коронарографией – необходимо оценить кровоток по стентированной артерии, отсутствие расслоения артерии (диссекции), исключить образование тромбов на недавно имплантированном стенте. Если все в порядке – процедура закончена.
Интродьюсер удаляется.
Гемостаз
Что делать с отверстием в артерии?
Если вмешательство проводилось через лучевую артерию (на руке) – на запястье надевается специальный браслет с валиком (гемостатическая манжета), который будет давить на место вкола и не допустит кровотечения. В зависимости от ситуации манжета останется на руке от 3 до 12 часов.
В случае бедренного доступа возможны 2 основных варианта:
- Мануальный (ручной) гемостаз. После того как вынут интрадьюсер врач давит 15 минут руками на место вкола. После чего накладывает давящую повязку на 6-8 часов. Пациент должен лежать на спине с прямой ногой.
- Закрывающие устройства – специальные «заглушки», позволяющие закрыть артерию изнутри. В этом случае давить на ногу не надо и давящая повязка не нужна. Наклеивается специальный пластырь на место вкола и рекомендуется несколько часов постельного режима.
Стентирование выполнено.
Коронарная ангиопластика и стентирование
Возможные осложнения
Стентирование – инвазивная процедура и, естественно, имеет определенные риски.
Риск серьезных осложнений очень зависит от степени поражения артерий, локализации бляшек, извитости артерий, наличия кальциноза и, конечно, опыта оператора.
В среднем риск серьезного осложнения не превышает 1%. Этими осложнениями могут быть:
- Инфаркт миокарда. По самым разным причинам (расслоение артерии, разрыв артерии, тромбоз стента) вовремя стентирования кровоток по артериям может нарушаться (почти всегда временно), что может приводить к повреждению миокарда и инфаркту. Опыт оператора и наличие под рукой необходимого инструмента – залог выхода из любых сложных ситуаций. Нужно понимать, что небольшое повреждение миокарда очень часто сопутствует стентированию и не вызывает никаких серьезных последствий в будущем.
- Инсульт. Очень редко, но любые манипуляции на артериях приводят к эмболиям (попаданию тромбов, частей холестериновых бляшек в сосуды головного мозга). В последнее время с развитием внутрисосудистых методов лечения инсультов, такие осложнения можно эффективно и быстро лечить. Грубо говоря, появились инструменты, позволяющие «вытащить тромб», улетевший в сосуды головного мозга.
- Тяжелые аллергические реакции. Такие реакции – это большая редкость в инвазивной кардиологии при использовании современных контрастных веществ. В любом случае постоянный мониторинг артериального давления, дыхания, всех жизненных функций, проводящийся в операционной, позволяет быстро справиться с таким осложнением.
- Разрыв коронарной артерии и тампонада перикарда. Это очень редкое осложнение, сопровождающееся кровотечением из коронарной артерии в сердечную сумку (перикард). Опасно сдавлением сердца кровью, требует быстрых действий – пункции перикарда для удаления избытка крови и имплантации «покрытого» стента в месте разрыва коронарной артерии.
«Малые осложнения» стентирования:
- Кровотечение из места пункции (вкола в артерию). При работе через лучевую артерию (через руку) риск кровотечения минимален. Это связано с тем, что место пункции хорошо видно и находится неглубоко под кожей. Именно это преимущество лучевого доступа сделало его предпочтительным во всем мире. Кровотечение из бедренной артерии опаснее, т.е. распознается значительно позже и может приводить к серьезной кровопотере, требующей иногда переливания крови.
- Окклюзия лучевой артерии. Иногда артерия, через которую выполнялась операция закрывается тромбом – возникает окклюзия лучевой артерии. Кисть у человека снабжается по крайней мере двумя артериями: лучевой и локтевой, в случае окклюзии (закрытия тромбом) лучевой артерии, локтевая берет на себя ее функции и пациент чаще всего не замечает «отсутствующей» артерии. Однако может возникать преходящая болезненность и онемение в руке. Существуют специальные методы, сводящие к минимуму риск окклюзии лучевой артерии, при этом большое значение имеет раннее удаление давящей манжеты.
- Спазм лучевой артерии. По сравнению с бедренной, диаметр лучевой артерии небольшой и ее стенка содержит в себе немало мышечных волокон. В связи с этим, артерия может «нервно реагировать» на использование ее в качестве доступа к системе кровообращения. Спазм лучевой артерии это, прежде всего, дискомфорт и болезненные ощущения у пациента, а также затруднение манипуляций катетерами для врача. Для профилактики спазма перед началом и по ходу процедуры в артерию вводятся специальные медикаменты, позволяющие расслабить и расширить лучевую артерию.
Часто задаваемые Вопросы :
?
Можно ли делать коронарографию если у меня аллергия на йод?
Чаще всего да, с соблюдением необходимых мер предосторожности перед плановой процедурой.
?
Сколько занимает процедура?
Длится коронарография чаще всего не более 30 минут. Продолжительность стентирования составляет в среднем 1 час, но время зависит от многих факторов, и может быть от 20 минут до 4 часов.
?
Сколько я проведу в клинике?
При неосложненном стентировании можно выписаться на следующий день.
?
Какие ограничения накладывает наличие в коронарной артерии стента?
Можно ли делать МРТ? Проходить через рамки в аэропорту? Ограничений нет. Делать МРТ и проходить через рамки можно. Единственное ограничение связано с антитромботической (разжижающей кровь) терапией – нужно избегать травмоопасных видов спорта (хоккей, бокс или регби) по крайней мере первый год после стентирования, когда терапия наиболее активная.
?
Можно ли заниматься спортом?
Конечно! Даже нужно, кардио-нагрузки и умеренные силовые тренировки значительно улучшают состояние наших пациентов. Они должны проводится, по согласованию с лечащим врачом и, часто, после проведения нагрузочной пробы.
?
А какой срок службы стентов?
Срок не ограничен. Более уязвимый период – первый год после стентирования, выше риск рестеноза и тромбоза стента. Затем стент врастает в стенку артерии и не вызывает серьезных проблем.
?
Что такое рестеноз стента?
Это специфическая воспалительная реакция артерии на чужеродное металлическое устройство, которая проявляется в разрастании внутренней стенки артерии (не путать с атеросклерозом) и возникает в первый год после стентирования. Угрожает постепенным (к счастью) закрытием стентированного участка артерии. Для предотвращения рестеноза и были придуманы стенты с лекарственным покрытием.
Предположить рестеноз в стенте позволят симптомы стенокардии у стентированного пациента, признаки ишемии при проведении стресс- теста. Окончательный диагноз будет поставлен при проведении коронарографии.
Можно поставить стент в стент, можно расширить сужение в стенте специальным баллоном с лекарственным покрытием, в некоторых случаях приходится отправлять пациента на коронарное шунтирование.
?
Чем отличаются «покрытые» и «непокрытые» стенты?
Специальное покрытие позволяет затормозить воспалительную реакцию артерии на стент и предотвратить рестеноз, риск рестеноза на покрытом стенте около 1%, на непокрытом 15-20%. При этом непокрытые стенты позволяют раньше (уже через месяц) отменить двойную дезагрегантную (разжижающую кровь) терапию.
?
Есть ли ситуации, когда непокрытые стенты предпочтительны?
Да, в редких случаях при высоком риске кровотечений у пациента. Кроме того, непокрытые стенты можно ставить в шунты.
?
Почему часто используют непокрытые стенты?
Непокрытые стенты дешевле.
?
Зачем принимать плавикс или брилинту после стентирования?
Плавикс или брилинта вместе с аспирином нужны для того, чтобы предотвратить тромбоз стента, пока он не «врос» в артерию.
?
Можно ли заменить Плавикс или Брилинту более дешевыми аналогами?
У Брилинты пока таких аналогов нет, а Плавикс можно. Хотя и нежелательно, так как полной уверенности в качестве заменителей нет.
?
Можно ли делать стентирование после шунтирования?
Да, можно. При этом возможно выполнение как стентирования самих шунтов, так и своих собственных артерий, которые эти шунты обходят.
?
Что делать, чтобы стентирование больше не понадобилось?
Найти своего кардиолога и выполнять его назначения. Принимать все препараты, в том числе статины в большой дозе, которая позволит затормозить рост новых бляшек в артериях.
?
Нужно ли повторять коронарографию после стентирования «для проверки»?
Чаще всего нет, достаточно наблюдения у кардиолога и выполнения нагрузочной пробы (стресс-ЭхоКГ) 1 раз в год.

Автор статьи
Константинов Илья
Михайлович
Заведующий отделением рентгенохирургии, врач-кардиолог, к.м.н.
Стаж работы : c 2006 года, 14 лет
Подробнее
Остались вопросы?
Задайте нам вопрос и мы в ближайшее время вам ответим
Источник
