Какая операция на сосудах после инсульта
В чем искать причину?
Инсульт – короткое слово, словно выстрел делящее жизнь на “до” и “после”, включающее в себя рёв “скорой помощи”, запах больницы, слёзы родных, инвалидную коляску и длительное возвращение к обычной жизни.
Ежегодно в России происходит около полумиллиона инсультов и лишь 20% больных возвращаются после него к работе. 60% перенесших инсульт становятся инвалидами и 20% нуждаются в постороннем уходе.
Причины инсульта две: кровоизлияние в мозг в результате разрыва сосуда или, наоборот, закупорка сосуда, кровоснабжающего мозг в результате отрыва тромба или “зарастания” просвета атеросклеротической бляшкой.
80% всех инсультов связаны именно с возникновением препятствия кровотоку в сосудах, кровоснабжающих мозг человека. Около 30% из числа таких инсультов происходят именно из-за появления в сосуде препятствия, вызванного атеросклеротической бляшкой или, по-другому, стеноза сонной артерии.
Артерия, словно водопроводная труба, “зарастает” атеросклеротическими бляшками и не пропускает кровь в головной мозг. Происходит это не сразу, а в течение многих лет, и когда степень сужения становится большой, мозгу перестаёт хватать крови для своих функций, да и поверхность бляшки становится “шершавой”, а это причина возникновения тромба в артерии.
Прислушаемся к организму
Что нужно делать для того, чтобы избежать или вовремя диагностировать такое серьёзное поражение артерии?
Во-первых, если у Вас бывают такие симптомы, как снижение памяти, зрения, шум в ушах, головные боли, головокружения, эпизоды потери сознания – Вам надо обратиться к врачу и сделать специальное исследование – дуплексное сканирование сонных артерий (артерий, отвечающих за подачу крови в голову).
Если у Вас повышен уровень холестерина в крови, есть стенокардия и при ходьбе болят ноги – Вам надо сделать дуплексное сканирование сонных артерий.
Если у Вас нет никаких жалоб, но Вам больше 50-ти лет и повышен уровень холестерина – Вам необходимо дуплексное сканирование сонных артерий.
Нет проблем с сосудистым хирургом
Дуплексное сканирование – абсолютно безопасное ультразвуковое исследование артерий, точно определяющее, есть ли поражение сосуда и в какой степени оно выражено. Исследование проводится на дорогостоящем оборудовании в течение нескольких минут и сразу после окончания исследования Вам выдаётся заключение о состоянии Ваших сосудов.
Если при ультразвуковом исследовании выявлен стеноз (сужение) сонной артерии, Вам необходимо показаться сосудистому хирургу. Именно сосудистый хирург может определить дальнейшую тактику лечения: если сужение ещё незначимое, возможна медикаментозная коррекция кровообращения в головном мозге, либо необходима коррекция уровня холестерина крови, артериального давления. Разумеется, дополнительно необходимо изменить образ жизни, отказаться от вредных привычек. Но если сужение сосуда значительно ограничивает поступление крови в головной мозг, то здесь лекарствами не обойтись – нужно делать операцию. Вовремя сделанная операция намного (и это неоднократно доказано большими исследованиями, проведенными и в России, и в мире) снижает риск развития инсульта.
Техника таких операций давно отработана и выполняется, в том числе и нашими хирургами: под наркозом выполняется разрез на шее, выделяется сонная артерия, разрезается и из её просвета удаляется опасная бляшка, потом артерия зашивается. Срок госпитализации приблизительно составляет 5-8 дней.
Как и любая операция, такое вмешательство имеет свои осложнения, да и проводится она под общим наркозом, который многим просто противопоказан, особенно пациентам в возрасте и с сопутствующей сердечной патологией. Но если опасное сужение сосуда нашли и показана операция, ничего не остается – последствия неминуемого инсульта гораздо серьезнее риска операции.
От чуда до реальности один прокол

- Стоимость: 100 000 – 250 000 руб.
- Продолжительность: 40 минут
- Госпитализация: 1-2 дня в стационаре
В настоящее время есть альтернатива открытой операции на сонных артериях! Во всём мире, в том числе и в нашей Клинике давно активно используется другой вид операции: никаких разрезов, никакого наркоза, пребывание в больнице всего 2-3 дня, после этого человек полностью работоспособен!
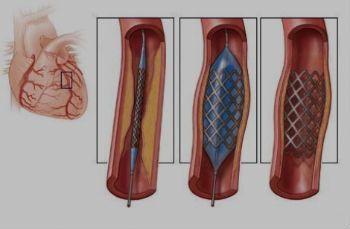
Такое вмешательство называется баллонной ангиопластикой и стентированием сонной артерии, проводится оно следующим образом: через прокол артерии в паху в область сужения сонной артерии вводится баллон и раздувается под большим давлением, раздавливая атеросклеротическую бляшку, тем самым, освобождая артерию для тока крови.
В область удалённой бляшки устанавливается специальный каркас – стент, который препятствует повторному сужению артерии в этом месте. Учитывая, что не производится никаких разрезов, нет общего наркоза – такая операция возможна у любой категории пациентов и период госпитализации составляет всего пару дней.
Фантастика? Нет. Такая процедура возможна и с успехом выполняется специалистами нашего отделения практически на любых артериях человека, спасая пациентов от стенокардии, инфаркта, гангрены, повышенного “почечного” давления и других опасных проявлениях атеросклероза. Похожее вмешательство выполняется и при патологических расширениях артерий – аневризмах, которые опасны своим внезапным разрывом. По данным различных исследований, проведенных у нас и зарубежом, ангиопластика является не только альтернативой открытым операциям на артериях, но и по ряду показателей значительно их превосходит. Единственный минус такой операции – её относительная дороговизна. Но когда нет здоровья, то зачем тогда деньги?
Запомните: болезни значительно легче и дешевле предотвратить, чем потом лечить их последствия. Приходите – мы Вам поможем!
Источник
В структуре нарушений мозгового кровообращения, кровоизлияние в мозг составляет 14, 1%. Хирургическое вмешательство при геморрагическом инсульте (ГИ) обычно производят при субкортикальных (лобарных) и латеральных (путаменальных) внутримозговых гематомах (ВМГ), когда проявляются синдромы внутричерепной гипертензии, компрессии и дислокации мозга. При ВМГ задней черепной ямки операции проводят при сдавлении ствола мозга и четвертого желудочка, а также развитии острого окклюзионного синдрома. Удаление ВМГ, расположенных супратенториально, проводят при их объеме 30 мл и более, при локализации в ЗЧЯ – 15 мл и более. На показания к операции при ГИ влияет ряд факторов – прорыв крови в желудочки мозга, распространение гематомы на стволовые структуры мозга, уровень бодрствования, сопутствующая патология. Операции при ВМГ выполняют обычно у 10 – 25% пациентов от общего числа больных с ГИ.
Существуют четыре основных метода хирургического лечения пациентов с ГИ.
1. Энцефалотомия и открытое удаление гематомы.
Метод позволяет удалить ВМГ, быстро устранить компрессию и дислокацию головного мозга, выполнить ревизию полости гематомы под непосредственным визуальным контролем. Однако применение энцефалотомии предполагает нанесение дополнительной травмы веществу головного мозга, что значительно увеличивает риск неблагоприятных исходов у пациентов с гипертензивными внутримозговыми кровоизлияниями глубинной локализации.
2. Пункционная аспирация гематомы
Используя только пункцию и аспирацию, удалить ВМГ полностью не представляется возможным, так как жидкая ее часть составляет не более 20%. Этот метод не может быть применен у пациентов с обширными ВМГ или у больных в тяжелом состоянии, но может быть использован для удаления подострых и хронических ВМГ, когда большая часть гематомы состоит из жидкой части и рыхлых сгустков. Методика также может быть дополнена механическим разрушением сгустков крови или аспирацией под давлением.
3. Локальный фибринолиз ВМГ
Метод предполагает после пункционной аспирации жидкой части гематомы, введение в ее полость тромболитического препарата, например проурокиназы, для растворения сгустков крови. После растворения плотной части гематомы, оставшееся ее содержимое удаляют через установленный в полость ВМГ катетер. Процесс фибринолиза занимает от 1 до 4 суток.
Оба метода – пункционная аспирация и локальный фибринолиз – имеют такие преимущества как минимальная инраоперационная травматизация мозга, возможность выполнения вмешательства без микрохирургического оборудования. Недостатками метода являются: невозможность быстрого удаления большей части гематомы, что делает метод непригодным у больных в тяжелом состоянии, с нарастающей компрессией мозга и высокий риск гнойно-септических осложнений при длительном дренировании ВМГ и/или желудочков мозга.
4. Эндоскопическое удаление ВМГ.
Методика позволяет при миниинвазивном доступе производить быструю аспирацию ВМГ и осуществлять интраоперационный визуальный контроль радикальности удаления гематомы.
Современная эндоскопическая техника позволяет четко визуализировать полость гематомы, а также эффективно аспирировать плотные сгустки, без нанесения дополнительной травмы окружающей гематому мозговой ткани, проводить гемостаз под визуальным контролем. Благодаря применению данной методики, время операции значительно сокращается.
В настоящее время метод занимает одну из лидирующих позиций в хирургии геморрагического инсульта.
Внедрение данной методики позволило значительно снизить уровень послеоперационной летальности у пациентов с глубинными кровоизлияниями.
Статья добавлена 25 августа 2015 г.
Источник
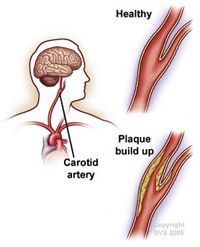
Каротидная эндартерэктомия – хирургическая операция по удалению бляшек в сонной артерии, используемая для уменьшения риска инсульта. Лечение атеросклеротической бляшки на стенках сосудов сонных артерий невозможно с помощью лекарственных препаратов, так как она представляет собой плотное каменистое образование и не способна раствориться.
При атеросклерозе бляшки в сонных артериях разрастаются на развилке (каротидной бифуркации), где общая сонная делится на внутреннюю и наружную сонную. Бляшка постепенно может сузить просвет сосуда, это состояние, которое называется стенозом.
Разрыв бляшки может привести к образованию тромба в сосуде. Часть образовавшегося тромба может отрываться и перемещаться по просвету в мозг, где блокирует кровообращение, и приводит к гибели мозговой ткани – ишемическому инсульту.
Иногда стеноз каротидной бифуркации вызывает временные симптомы нарушений мозгового кровообращения, которые называются транзиторной ишемической атакой. ТИА являются признаком высокого риска развития полноценного ишемического инсульта и требуют активного внимания сосудистого хирурга.
Даже если атеросклеротическая бляшка не вызывает симптомов, пациент со стенозом находится в зоне высокого риска развития ишемического инсульта. По результатам проведённых исследований решено, что сужение каротидной бифуркации на 70% и более, является состоянием угрожающим развитием инсульта и требует эндартерэктомии или стентирования.
 Преимущества эверсионной каротидной эндартерэктомии в Инновационном сосудистом центре
Преимущества эверсионной каротидной эндартерэктомии в Инновационном сосудистом центре
Сосудистые хирурги нашего центра обладают большим успешным опытом каротидных эндартерэктомий под местной анестезией. В нашей клинике применяется именно такой метод обезболивания, так как сохранение сознания является залогом успеха безопасной операции на каротидной бифуркации.
На основании пробы с временным пережатием сонной артерии у пациента в сознании мы определяем необходимость применения временного внутрипросветного шунта во время каротидной эндартерэктомии.
В нашей клинике сонные артерии всегда обследуются на протяжении, так как иногда атеросклеротические бляшки могут располагаться на нескольких уровнях и устранение только одной из них может спровоцировать тромбоз. По этой же причине мы иногда применяем гибридное вмешательство – удаление атеросклеротической бляшки из каротидной бифуркации (каротидная эндартерэктомия) и ангиопластика со стентированием внутримозгового отдела артерии. Стоимость каротидной эндартерэктомии доступна большинству пациентов, а с 2019 года наша клиника имеет возможность выполнять эту операцию по ОМС бесплатно для пациентов.
Обезболивание при операции
В предоперационной, пациенту устанавливается мочевой катетер, внутривенный катетер, подключается монитор для контроля ЭКГ во время операции.
В нашей клинике для каротидной эндартерэктомии чаще всего применяется местная анестезия с помощью слабого раствора лидокаина, но при обязательном контроле анестезиолога. Местная анестезия имеет огромные преимущества перед наркозом в плане профилактики мозговых осложнений. Местная анестезия обеспечивает хорошее обезболивание на все время операции.
Пациент в сознании является лучшим неврологическим монитором. Для безопасности каротидной эндартерэктомии необходимо понять, как головной мозг реагирует на временное пережатие сонной артерии. Для этого мы и используем местную анестезию. После выделения каротидной бифуркации мы её временно пережимаем, но поддерживаем контакт с пациентом, даём ему ряд заданий. Если пациент хорошо понимает и выполняет задания, то мы выполняем операцию без использования временного шунта. Если мы замечаем, что пациент начинает “уплывать”, то используем специальную трубочку, для выполнения операции под временным шунтом. По этой трубочке кровоток идёт во время пережатия.
Как проходит операция
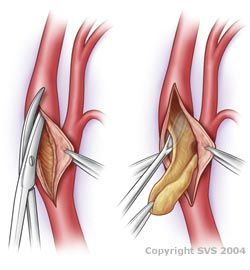
После проведения анестезии проводится разрез длиной 5-10 см по внутреннему краю грудино-ключично-сосцевидной мышцы. Внутренние, общие и наружные сонные артерии выделяются из окружающих тканей и поднимаются на держалки.
В ходе проведения операции мы проводим пробу с временным пережатием просвета в течение 3 минут. Пациента просят посчитать до 100, пожать руку, пошевелить ногой. Если признаков недостаточности кровообращения в головном мозге не наблюдается, то вскрываем сосуд и проводим эндартерэктомию. В обратном случае в просвет устанавливается специальный временный шунт.
После артериотомии проводится эндартерэктомия – удаление атеросклеротической бляшки. Метод удаления может быть различным. При продольном разрезе атеросклеротическая бляшка отслаивается от наружной стенки сосуда. При эверсионной технике внутренняя сонная артерия пересекается поперёк, после чего выворачивается, а твёрдая бляшка отходит от стенки и отрывается. После удаления атеросклеротической бляшки сосуды сшиваются. После продольного рассечения для расширения просвета сосуда необходимо вшить в разрез специальную заплату, а при эверсионной методике эндартерэктомии заплата не требуется.
После запуска реконструированной артерии обязательно проводится ультразвуковой контроль кровотока. После этого рана на шее закрывается швами после устранения всех возможных кровотечений. Кожа закрывается рассасывающимся швом, который не нужно будет снимать . Дополнительно, для контроля кровотечения, устанавливается дренажная трубочка с грушей, которая удаляется на следующий день.
Возможные осложнения
Эверсионная каротидная эндартерэктомия в нашей клинике является безопасным вмешательством. Серьёзные осложнения в послеоперационном периоде мы отмечали только у 0,5% пациентов. После операции иногда случаются следующие осложнения:
- Инсульт во время или после операции – развивается по различным причинам. Чаще всего это может быть тромбоз реконструированной артерии или эмболия (перенос кусочка бляшки) в мозговые сосуды. Пациент должен внимательно наблюдаться в раннем послеоперационном периоде, чтобы заметить неврологические проблемы как можно раньше и принять меры. Частота этих осложнений в нашей клинике составила 0,5%.
- Кровотечения из зоны операции – потенциально опасны для жизни, так как гематома может сдавить трахею и вызвать удушье. Установка дренажа позволяет вовремя заподозрить это осложнение и принять меры.
- Повреждение подъязычного или возвратного нерва – следствие неаккуратной техники в ходе операции. Это осложнение проявляется потерей голоса или отклонением языка и затруднением в приёме пищи и разговоре. В нашей практике не встречалось.
Прогноз в послеоперационном периоде
После успешного оперативного вмешательства риск инсульта снижается в 5-7 раз. Проходимость сонной артерии остаётся удовлетворительной у большинства пациентов на протяжении многих лет. Для профилактики тромботических осложнений назначают препараты разжижающие кровь (плавикс, аспирин), препараты для снижения уровня холестерина в крови, изменение характера питания и образа жизни. Однако у некоторых пациентов может развиться повторное сужение в зоне эндартерэктомии – рестеноз. Для своевременной диагностики рестеноза мы обследуем наших пациентов на УЗИ каждый год, а при выявлении рестеноза назначаем МСКТ сосудов шеи и головы. Выявление рестеноза внутренней сонной артерии заставляет хирурга предложить повторное вмешательство. Чаще всего для коррекции подобной патологии мы используем эндоваскулярное вмешательство без разрезов – баллонную ангиопластику и стентирование. Эффект от такого лечения сохраняется надолго.
Источник
В России – самый высокий уровень смертности от ишемического инсульта: из 470-500 тысяч человек, ежегодно поражаемых этой болезнью, сразу умирают 20%. Ситуация начала меняться, когда в стране были созданы сосудистые центры. Как в них борются за то, чтобы спасти от смерти и глубокой инвалидизации пациентов, рассказывает Иван Дуданов, д.м.н., профессор, член-корр. РАН, руководитель Регионального сосудистого центра Мариинской больницы.
– Иван Петрович, статистика говорит о том, что у нас уровень смертности – один из самых высоких в мире, выше – только в странах центральной Африки. Что изменилось с тех пор, как в России и в Петербурге появились сосудистые центры, призванные спасать пациентов с инсультом?
– Из почти 500 тысяч человек, которых поразил инсульт, инвалидами становятся 70%, 20% умирают. И только 10% могут в той или иной степени вернуться к труду. Сегодня задача №1 – бороться и за тех, кто умирает, и за тех, кто становится инвалидами – ведь их общество тоже, можно сказать, теряет. А бремя, которое несет государство и семья, ухаживающая за прикованным к постели близким, – гигантское.
Поэтому мы говорим, что надо сделать все, чтобы было больше так называемых легких инсультов с хорошим исходом. Благодаря новым стандартам диагностики и лечения, используемым в сосудистых центрах, мы увеличили группу, которая возвращается к труду либо может себя обслуживать, с 10 до 40-45%.
– Те, кто погибает, вероятно, изначально имеют меньше шансов на то, чтобы не остаться инвалидами?
– Это не так. Среди них – много тех, кто может быть спасен и возвращен в нормальную жизнь. «Статистические» 20% не умирают сразу после того, как наступил инсульт. Многих мы теряем в стационарный период (до 30 суток) – они получают повторные инсульты в больнице. Если их предотвратить, то шансы на возвращение человека в нормальную жизнь вырастают многократно.
Причина ишемического инсульта – распадающаяся атеросклеротическая бляшка, частично перекрывшая сосуд. В процессе роста и увеличения бляшка доходит до того этапа, когда внутренняя оболочка сосуда не выдерживает и надрывается – наступает диссекция бляшки, и в месте надрыва формируется тромб. Эти тромбы могут смыться током крови и полететь в сосуды мозга. Или в процессе изменений, которые происходят в бляшке, из нее в кровь летят продукты распада – детриты. С током крови они добираются до маленьких сосудов, диаметр которых меньше размеров этих «кашицеобразных» детритов или тромба (у них есть общее название – эмбол). Они останавливаются и перекрывают кровоток так, что кровь перестает поступать к тканям мозга и происходит инфаркт тканей мозга (инфаркт – гибель).
Но и после того, как произошла эта сосудистая катастрофа, детриты продолжают лететь в кровь из бляшки и могут перекрывать просвет другого сосуда: состояние пациента ухудшается и, в конце концов, он умирает. А если вовремя – в первые сутки убрать эту разрушающуюся бляшку, мы уберем дамоклов меч, который нависает над пациентом, восстановим полноценный кровоток, и он выйдет из стационара почти восстановившимся до своего прежнего состояния, трудоспособным.
Читайте также: После тяжелейшего инсульта петербуржец ушел из больницы своими ногами
– Но ведь пораженный участок мозга уже не вернешь.
– В месте, где эмбол перекрыл сосуд и совсем нет кровотока, формируется участок абсолютной ишемии, рядом – относительной ишемии, рядом с этим – участок с уже более активным кровотоком, а далее – с нормальным. Маленький участок, где произошла катастрофа, уже погиб, за него бороться бесполезно. Соседний, где кровотока не хватает, – увеличивается постепенно, расширение его останавливается в месте, где кровоснабжения хватает для жизни. Суть нашей работы заключается в том, чтобы побороться за участок относительной ишемии, и делать это надо как можно быстрее, потому что гибель этого участка наступает от нескольких часов до суток и даже недель. От того, насколько быстро мы предпримем необходимые в каждой конкретной ситуации действия, зависит прогноз заболевания – степень инвалидизации. Дело в том, что в месте поражения в острый период образуется белково-жировая ткань, подобная густому студню, которая со временем превращается в кисту – здоровая ткань защищается и отграничивает здоровую ткань от нездоровой в виде капсулы. Но организм настолько совершенен, что он тут же за счет величайшего количества мелких сосудов начинает компенсировать со всех сторон сегмент, где мало кровотока.
– Поэтому требуется еще в автомобиле «скорой помощи» начинать тромболитическую терапию (тромболизис)?
– Ни в коем случае при церебральных проблемах бригада «скорой помощи» не должна использовать тромболизис. Главное – диагностика, работа с симптомами (снижение давления, например) и быстрая доставка в стационар. Тромболизис применяется только после того, как пациенту в стационаре выполнили компьютерную томографию (КТ) и доказали, что имеет место ишемическое поражение головного мозга. Если сосуд перекрыт тромбом, тогда в нем есть необходимость. А если разрывается бляшка и в просвет сосуда выходят детриты, тромболизис неэффективен. От «скорой помощи» требуется главное – быстрота доставки. Врач ставит диагноз, связывается с диспетчером, диспетчер – с ближайшим стационаром, где имеется сосудистый центр; он сообщает туда, что везут пациента с инсультом. Там готовятся к экстренной диагностике.
В сосудистом центре за час, максимум – два часа диагносты обязаны обеспечить врача данными о состоянии пациента, виде развивающегося поражения мозга, данных лабораторных и инструментальных исследований, словом, предоставить врачу всю информацию, чтобы он мог принять решение о том, что нужно делать, чтобы повлиять на очаг поражения так, чтобы остановить его увеличение.
Параллельно начинает работать мультидисциплинарная команда, которая определяет, что делать с пациентом, и делает это очень быстро. Первые 3-4 часа у нас есть для того, чтобы растворить эмбол: выполнить тромболизис.
– А если прошло больше времени?
– Тогда необходимо экстренное удаление тромба – тромбоэкстракция. Это очень эффективная методика, если выполняется, когда от момента сосудистой катастрофы прошло не более 6-8 часов. Такие операции делают высококлассные специалисты-рентгенхирурги с использованием специальной техники.
– Сейчас в городе созданы отделения неврологии второго уровня – для тех, у кого случился инсульт, но они поздно обратились к врачу и так называемое «терапевтическое окно» для них оказалось уже закрытым – их лечат консервативно. Поэтому таких пациентов «скорая помощь» в сосудистый центр не везет.
– Это неправильно. Мозг гибнет в течение 150-170 часов. Но самая большая гибель наступает в первые часы, а мы должны по сути бороться за каждую клеточку. Поэтому чем раньше начинается лечение, тем больше клеток сохранится, а значит, тем более дееспособным будет человек. Важно, чтобы пациента везли в сосудистый центр в любой ситуации, даже если инсульт произошел три дня назад. Там его должны полноценно обследовать, и принимать решение соответствующее этому периоду развития болезни.
– Но во многих из них по истечении восьми часов с момента катастрофы усилия по спасению прекращаются.
– Чтобы этого не происходило, мы с момента открытия центра дополнили его очень важной специализированной службой – сосудистой нейрохирургии. С первых же часов мы оцениваем уже обследованного пациента и сразу же при невозможности выполнения тромболизиса и тромбоэкстракции думаем о том, как восстановить кровоснабжение хирургическим путем – удалить атеросклеротическую бляшку с помощью открытой сосудистой реваскуляризации. Она позволяет предупредить повторные эпизоды вылета эмбола. Эта операция требуется не только поздно обратившимся за помощью, но и тем, кого «Скорая» доставила в течение так называемого «золотого часа»: у многих пациентов – гигантские атеросклеротические бляшки, которые ни растворить (тромболизис), ни удалить с применением тромбоэкстракции нельзя. Их, кроме как с помощью открытой операции, удалить невозможно.
Открытая сосудистая реваскуляризация выполняется в период от суток с момента сосудистой катастрофы и до двух недель (даже до месяца). Такой срок объясняется тем, что у многих пациентов есть серьезные сопутствующие заболевания (тяжелая гипертензия, ишемия миокрада, патологии мочевыводящих путей…), и они тоже могут стать причиной смерти. Для успешного оперативного лечения мы должны подготовить пациента к операции. Поэтому параллельно с лечением сопутствующей патологии проводится консервативная терапия сосудистого поражения, которая замедляет увеличение очага ишемии. То есть повлиять на те клетки, что умерли, мы не можем, но мы сохраняем с помощью лекарств нервные клетки, расположенные рядом с очагом поражения – в зоне риска. После операции лечение продолжается на фоне восстановленного кровоснабжения: с полноценным кровотоком оно идет быстрее и полноценнее. У пациентов восстанавливаются функции органов вплоть до того, что с полностью восстановленным неврологическим статусом они могут возвращаться к труду. Эти виды хирургических вмешательств также очень сложны – они выполняются сосудистыми хирургами высокой квалификации с использованием микрохирургической техники.
– В каких сосудистых центрах Петербурга выполняется реваскуляризация?
– В нашей больнице, НИИ скорой помощи им. Джанелидзе, есть опыт выполнения этих операций в городской больнице № 3, Александровской больнице. В Петербурге есть возможности для успешного применения таких операций благодаря тому, что в отличие от других регионов России, мы ввели сосудистые отделения в состав региональных сосудистых центров. И наши сосудистые хирурги не ждут, когда пациента выпишут из неврологического отделения центра и госпитализируют в отделение хирургии сосудов – эффективность плановых операций во много раз ниже, чем срочных. Сосудистые хирурги в центре работают в составе мультидисциплинарной бригады и выполняют их так быстро, как это возможно.
– Правда ли, что у женщин инсульт протекает более тяжело, и потеря функций у них более стойкая?
– Это может быть правдой, но мы должны помнить, что это тяжелое и опасное заболевание для всех, независимо от пола. То, что у женщин при ишемии гибнет больше ткани и более длительный процесс восстановления, может объясняться тем, что у мужчин мозг более адаптирован к ишемии. Потому что чаще всего атеросклеротические бляшки образуются у мужчин.
Кроме того, женщин чаще поражает инсульт, возникающий по редкой причине – врожденной дисплазии сосудов (извитость, углообразование, удлиненность и другие формы деформации сосуда, питающего головной мозг). В уголках и складках таких деформированных сосудов могут формироваться тромбы, которые тоже могут стать причиной инсульта. Чаще всего такие патологические деформации наблюдаются именно у женщин, потому что их сосуды особенно подвержены изменениям, особенно в период фертильности. Если есть склонность к гипертонической болезни, то эти деформации развиваются чаще.
Вообще, инсульт инсульту – рознь, потому что его причины могут быть разные, и это важно для выбора тактики лечения. Например, в отличие от наиболее распространенного ангиоэмбологенного инсульта, при котором эмболы образуются в сосудах, встречаются кардиоэмбологенные – у пациентов, перенесших инфаркт, на внутренней поверхности левого желудочка в зоне инфаркта могут формироваться тромбы и отрываться. Особенно часто это происходит, когда есть еще и нарушения ритма сердечной деятельности. Это тоже ишемический инсульт, но причина его – в проблемах с сердцем.
У молодых инсульты чаще всего обусловлены приемом гормональных препаратов, БАДов для наращивания мышц или чрезмерными физическими нагрузками. От нагрузок чаще страдают велосипедисты, лыжники, сноубордисты, боксеры, борцы, например, при резком движении или запрокидывании головы возникает непомерная нагрузка на сонную артерию и возникает диссекция интимы – спонтанные микроразрывы целостной внутренней оболочки сосуда. На них формируется тромб, который и является впоследствии причиной инсульта у молодых. Сложность и тяжесть ситуации в том, что их мозг совсем не адаптирован к ишемии.
– Как предотвратить возникновение инсульта?
– В среднем в Петербурге от 20 до 25 тысяч инсультов год – ишемических и геморрагических. С ишемическим инсультом к нам попадают в основном пациенты в возрасте старше 55-60 лет с большими распадающимися бляшками, стенозирующими сосуды. И эти люди ни разу в жизни не выполняли диагностику, позволяющую заранее выявить стеноз.
В идеале каждый человек старше 50 лет должен хотя бы раз в два года обращаться к специалисту УЗИ и исследовать сосуды, питающие головной мозг. И если обнаруживается атеросклеротическая бляшка с тенденцией к увеличению со скоростью около 2 мм, а то и больше, в год, следует проконсультироваться либо с сосудистым хирургом, либо с неврологом. При степени стеноза сонной артерии (уменьшении ее внутреннего диаметра) более, чем на 50%, необходимо наблюдение с участием врача.
Геморрагический инсульт предупредить тоже можно постоянным контролем и адекватным лечением повышенного артериального давления, это предупреждает разрывы внутримозговых сосудов, хоть и не 100-процентно.
Ирина Багликова
© Доктор Питер
Источник
