Какие сосуды идут транзитом вдоль бронхиального дерева
Оглавление темы “Дыхательная система ( systema respiratorium ).”:
1. Трахея. Топография трахеи. Строение трахеи. Хрящи трахеи.
2. Кровоснабжение трахеи. Иннервация трахеи. Сосуды и нервы трахеи.
3. Бронхи. Главные бронхи. Строение бронхов.
4. Легкие. Анатомия легкого.
5. Строение легких. Разветвление бронхов. Макро-микроскопическое строение легкого.
6. Функции ( функция ) легких.
7. Кровообращение в легких. Кровоснабжение легких. Иннервация легких. Сосуды и нервы легких.
8. Сегментарное строение легких. Сегменты легкого.
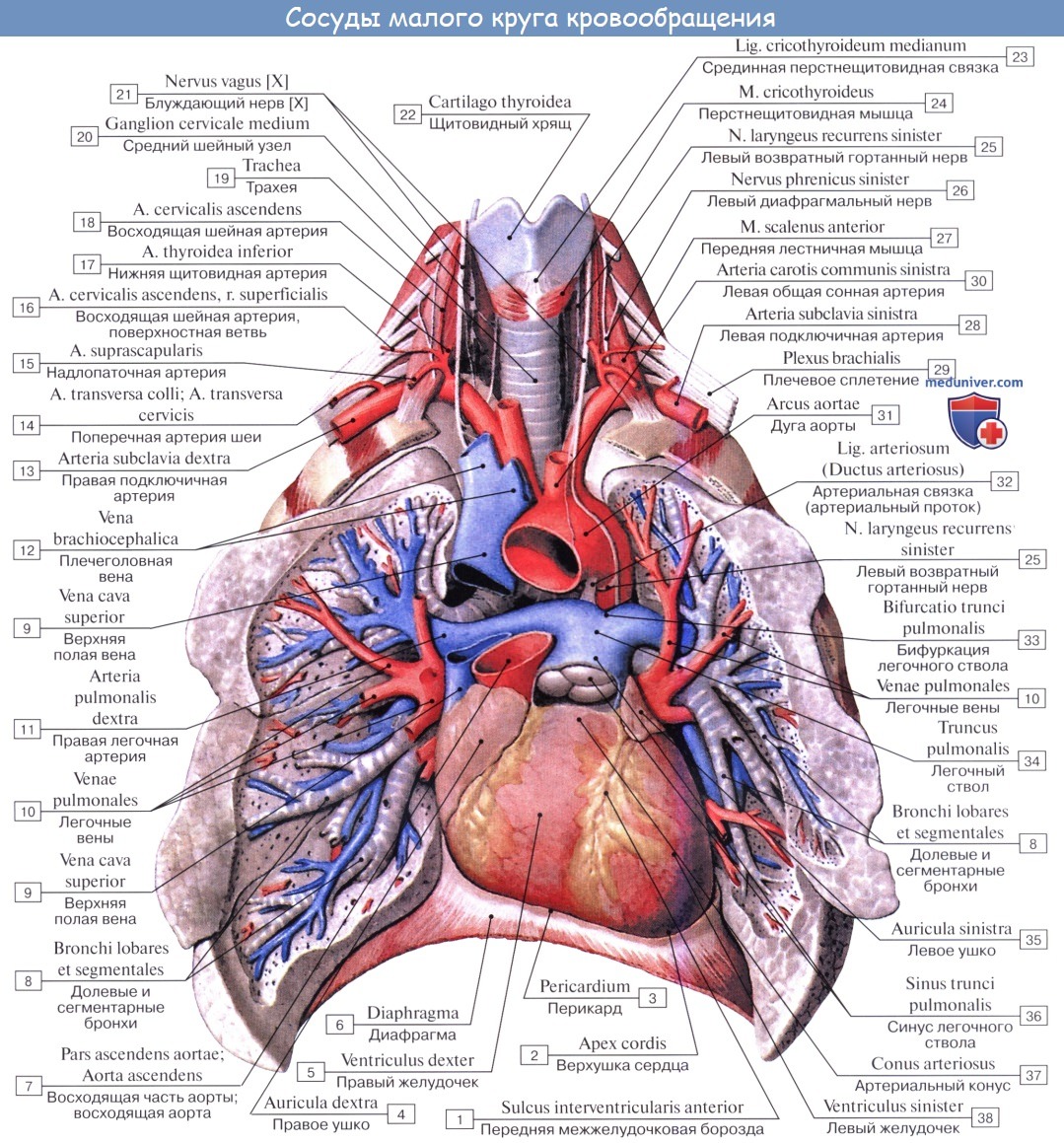
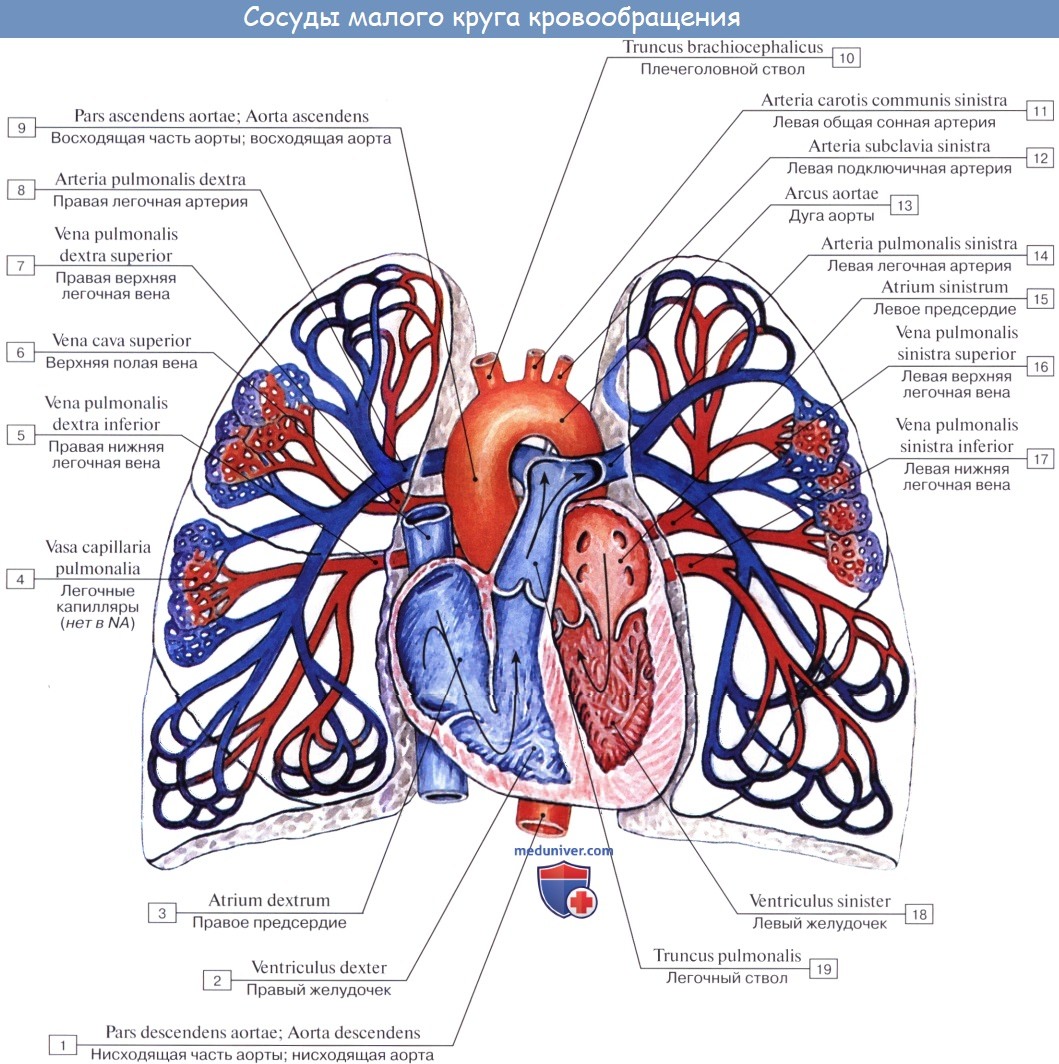
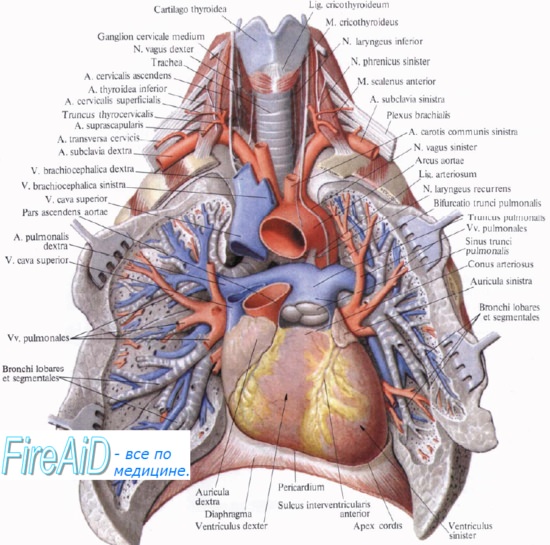
В связи с функцией газообмена легкие получают не только артериальную, но и венозную кровь. Последняя притекает через ветви легочной артерии, каждая из которых входит в ворота соответствующего легкого и затем делится соответственно ветвлению бронхов.
Самые мелкие ветви легочной артерии образуют сеть капилляров, оплетающую альвеолы (дыхательные капилляры). Венозная кровь, притекающая к легочным капиллярам через ветви легочной артерии, вступает в осмотический обмен (газообмен) с содержащимся в альвеоле воздухом: она выделяет в альвеолы свою углекислоту и получает взамен кислород. Из капилляров складываются вены, несущие кровь, обогащенную кислородом (артериальную), и образующие затем более крупные венозные стволы. Последние сливаются в дальнейшем в vv. pulmonales.
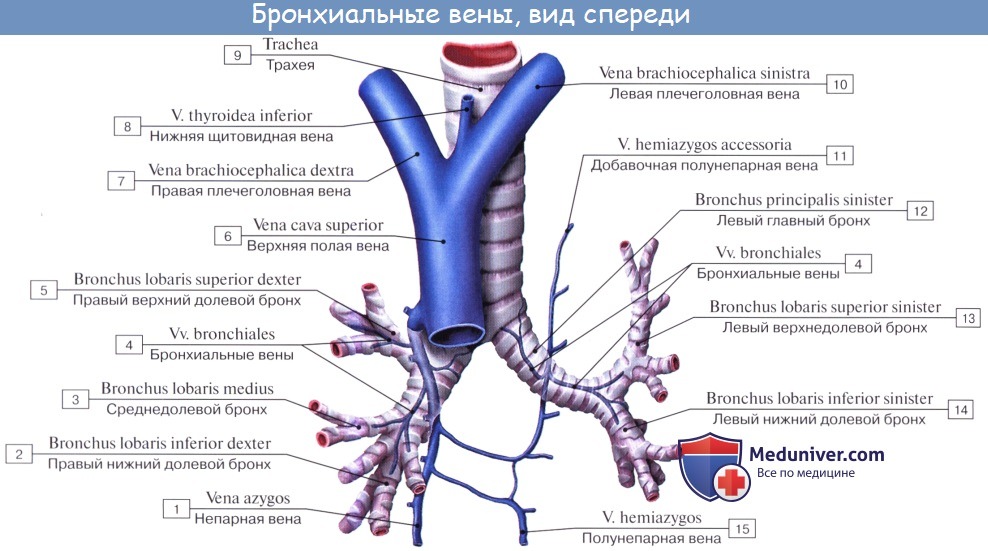
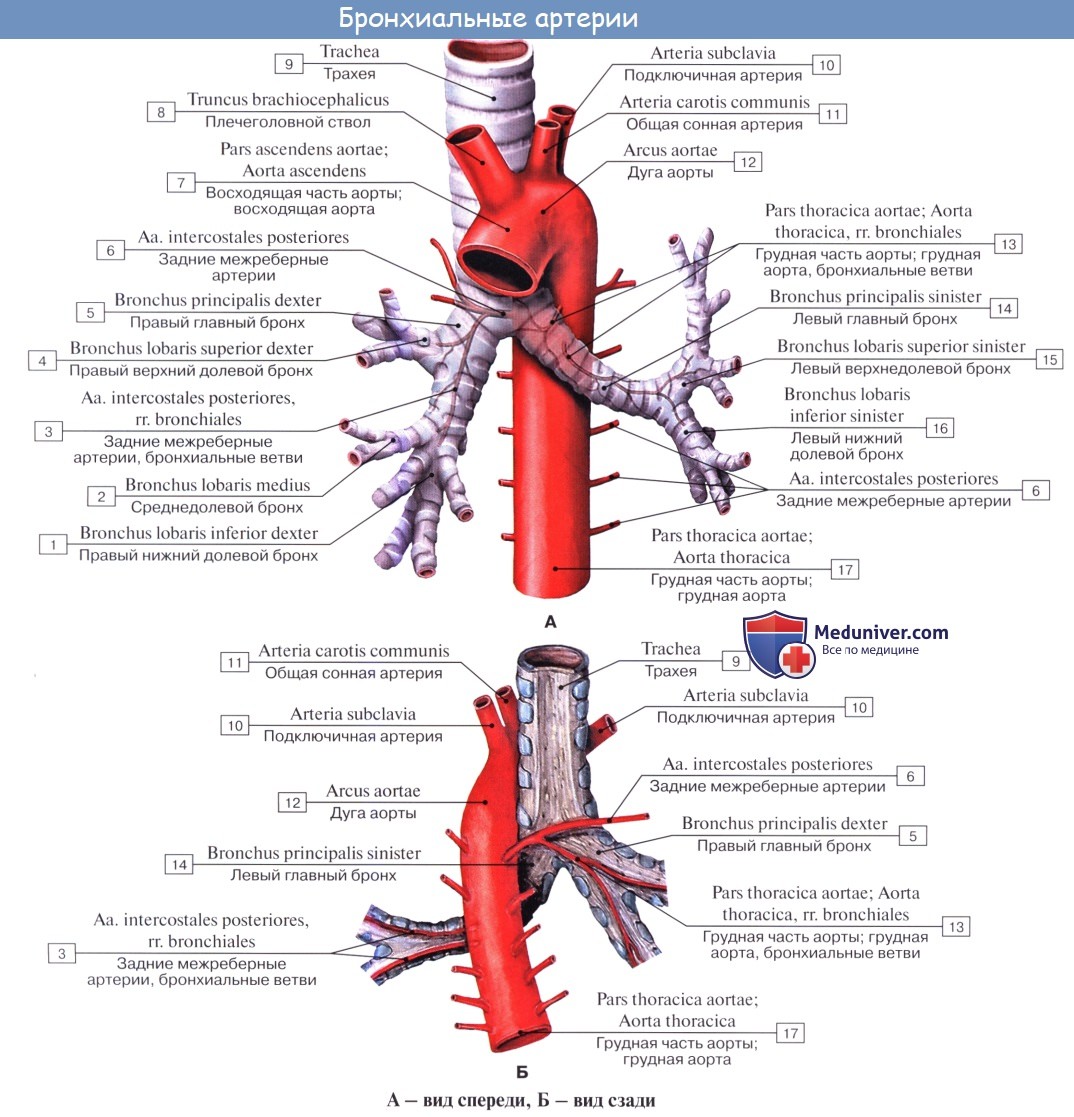
Артериальная кровь приносится в легкие по rr. bronchiales (из аорты, аа. intercostales posteriores и a. subclavia). Они питают стенку бронхов и легочную ткань. Из капиллярной сети, которая образуется разветвлениями этих артерий, складываются vv. bronchiales, впадающие отчасти в vv. azygos et hemiazygos, а отчасти — в vv. pulmonales. Таким образом, системы легочных и бронхиальных вен анастомозируют между собой.

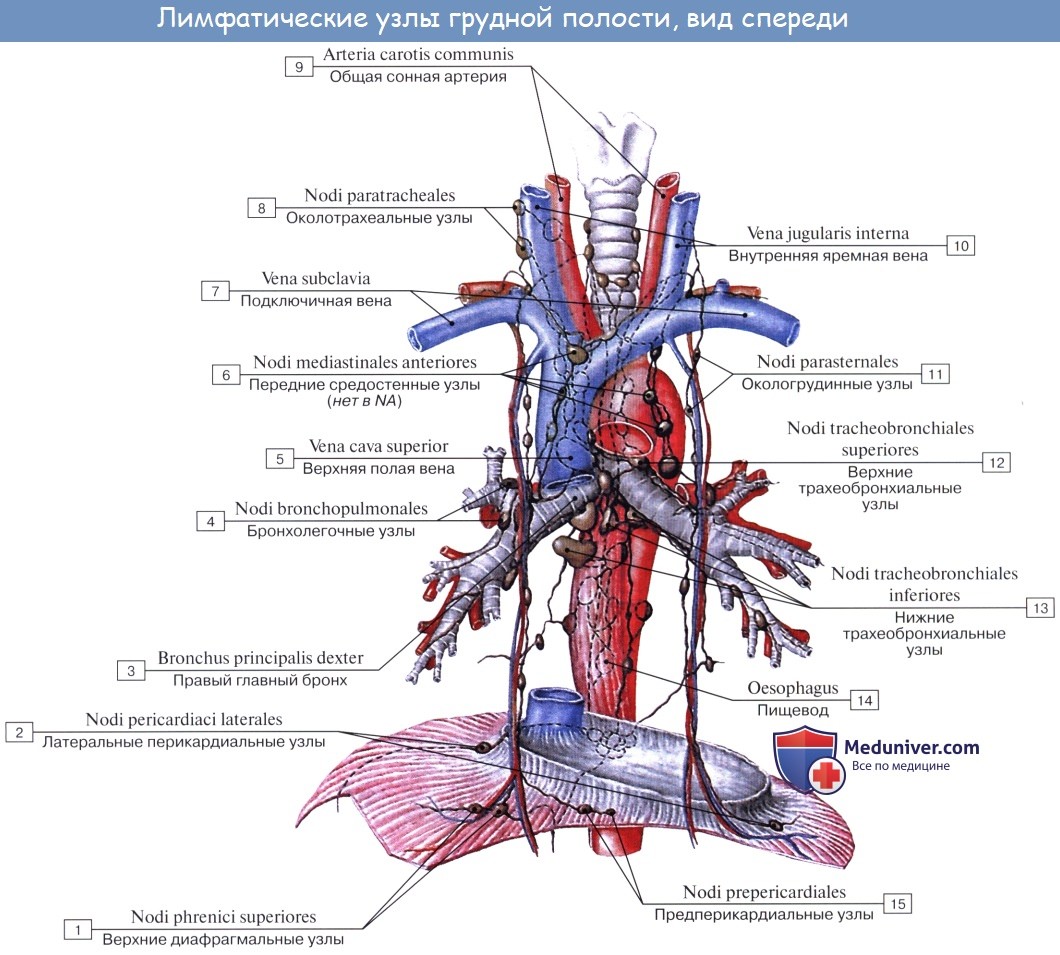
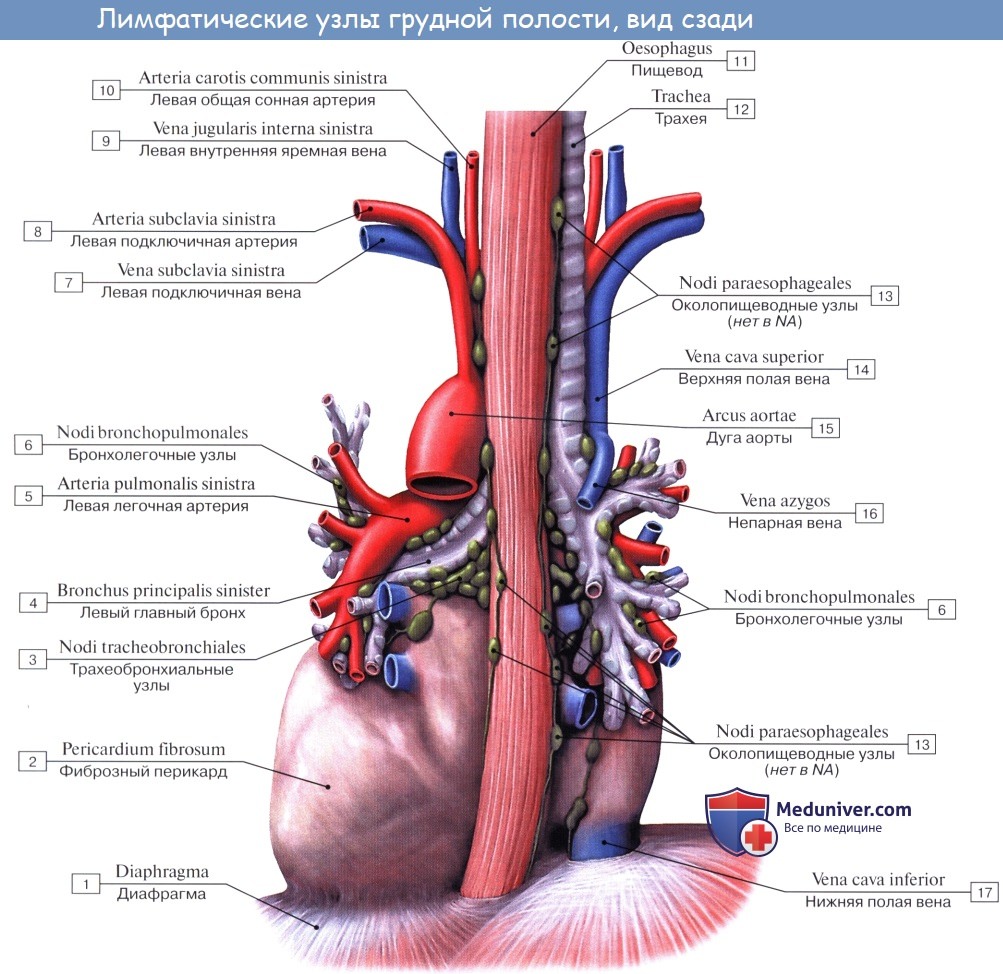
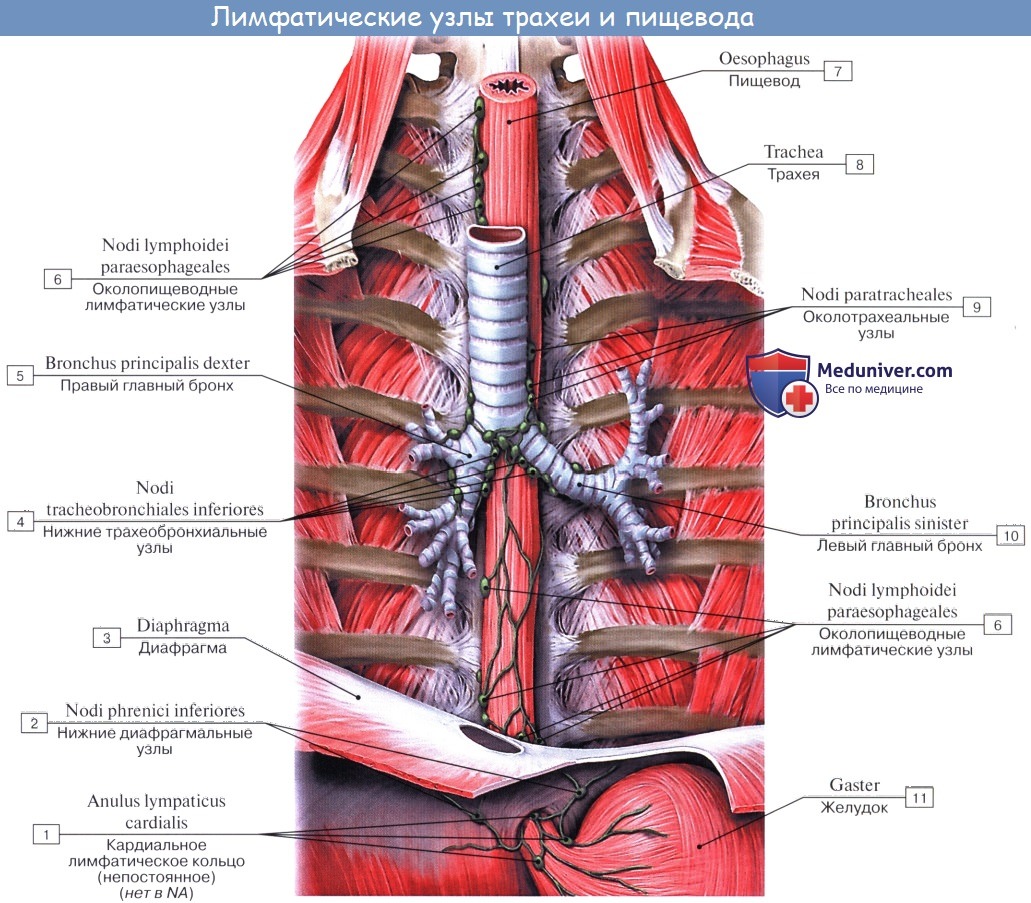
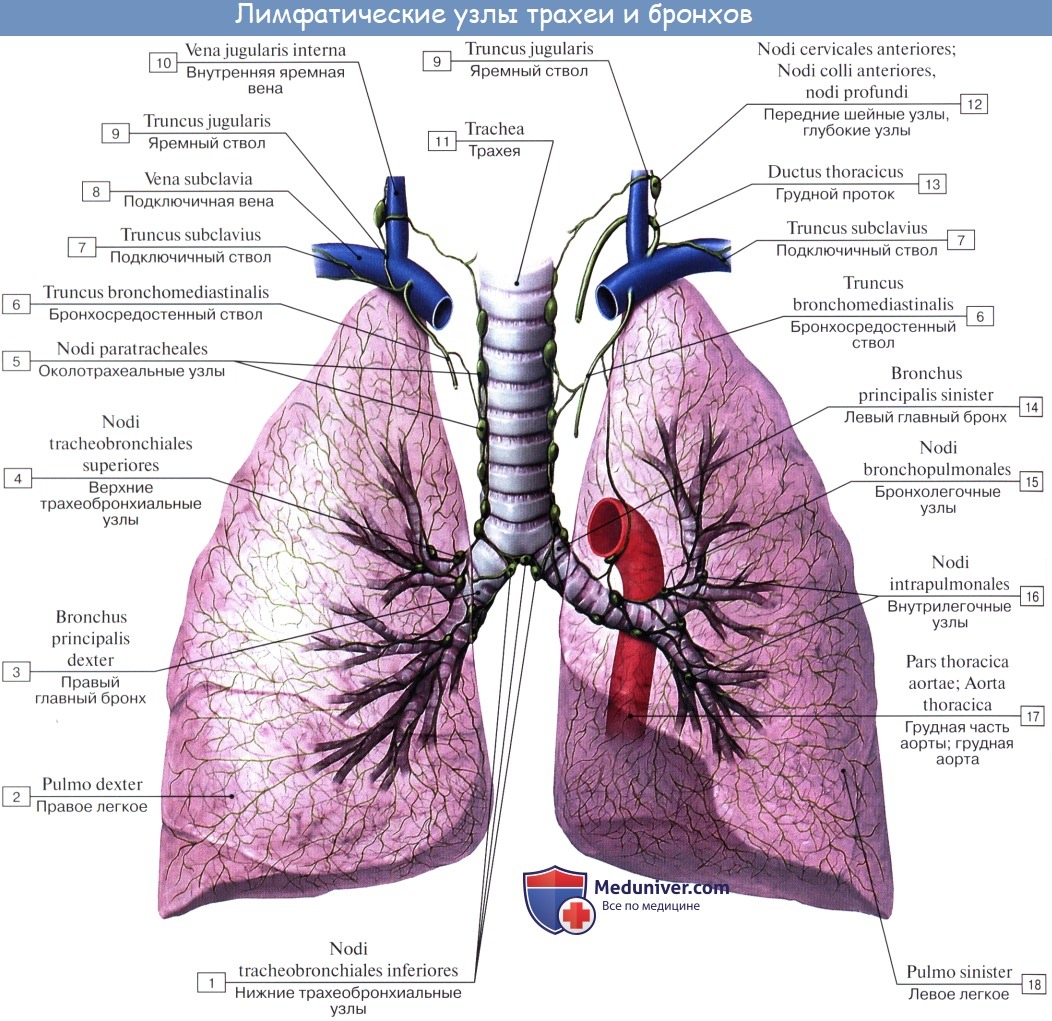
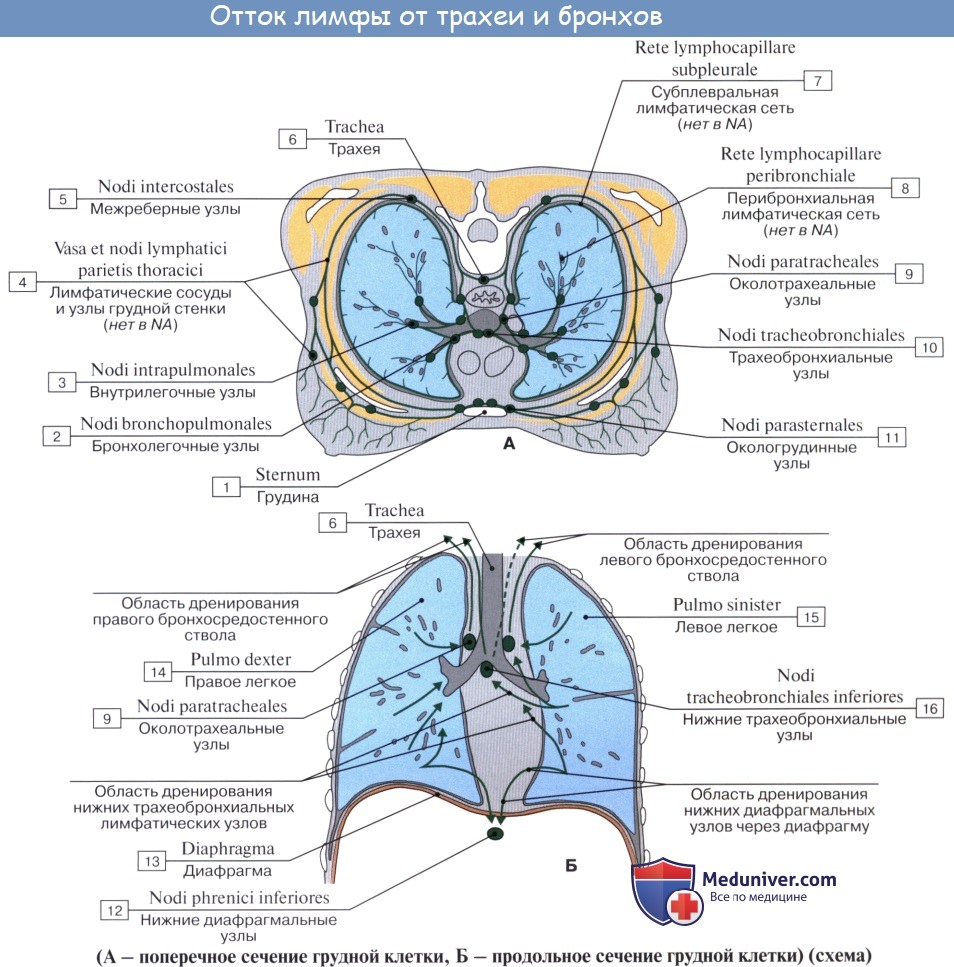
В легких различают поверхностные лимфатические сосуды, заложенные в глубоком слое плевры, и глубокие, внутрилегочные. Корнями глубоких лимфатических сосудов являются лимфатические капилляры, образующие сети вокруг респираторных и терминальных бронхиол, в межацинусных и междольковых перегородках. Эти сети продолжаются в сплетения лимфатических сосудов вокруг ветвлений легочной артерии, вен и бронхов.
Отводящие лимфатические сосуды идут к корню легкого и лежащим здесь регионарным бронхолегочным и далее трахеобронхиальным и околотрахеальным лимфатическим узлам, nodi lymphatici bronchopulmonales et tracheobronchiales.
Так как выносящие сосуды трахеобронхиальных узлов идут к правому венозному углу, то значительная часть лимфы левого легкого, оттекающая из нижней его доли, попадает в правый лимфатический проток.
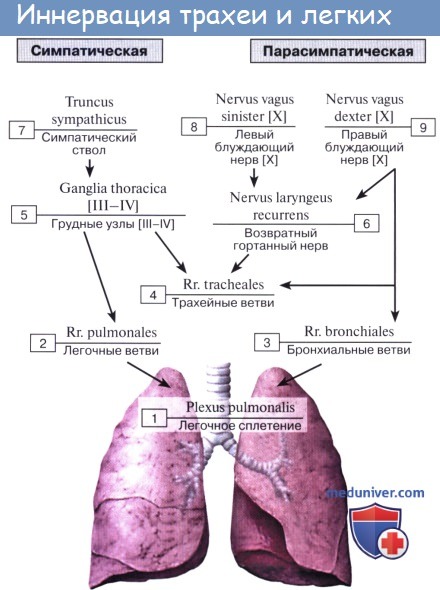
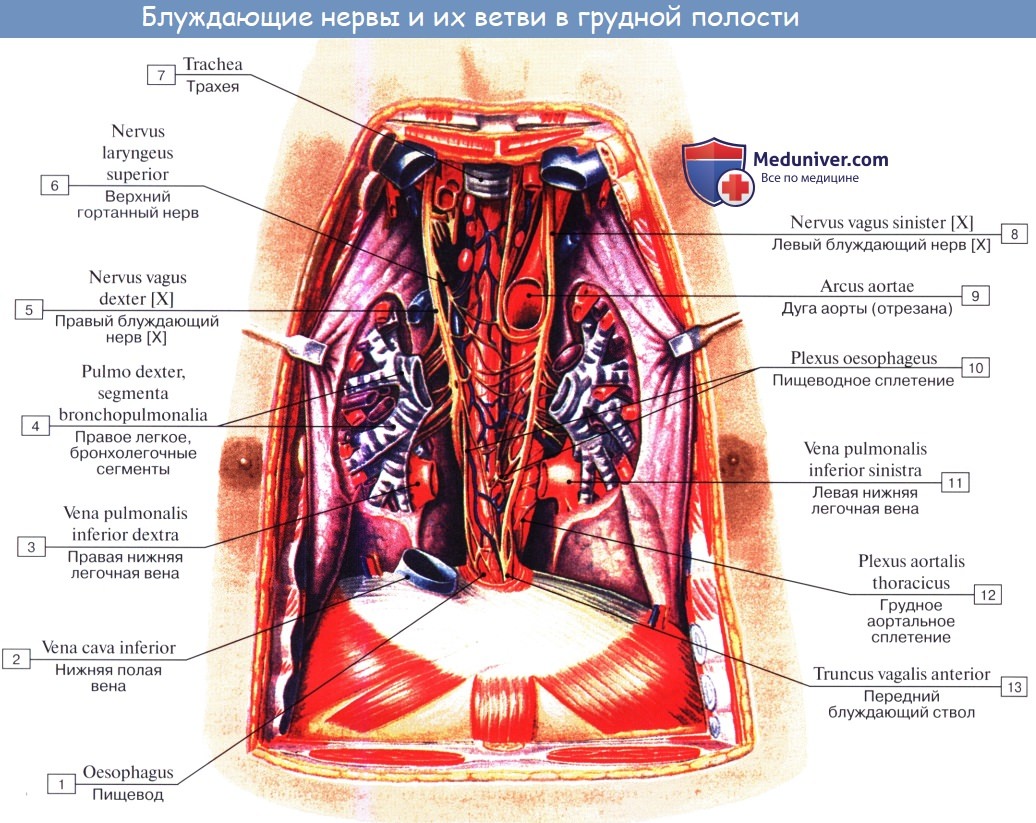
Нервы легких происходят из plexus pulmonalis, которое образуется ветвями n. vagus et truncus sympathicus.
Выйдя из названного сплетения, легочные нервы распространяются в долях, сегментах и дольках легкого по ходу бронхов и кровеносных сосудов, составляющих сосудисто-бронхиальные пучки. В этих пучках нервы образуют сплетения, в которых встречаются микроскопические внутриорганные нервные узелки, где переключаются преганглионарные парасимпатические волокна на постганглионарные.
В бронхах различают три нервных сплетения: в адвентиции, в мышечном слое и под эпителием. Подэпителиальное сплетение достигает альвеол. Кроме эфферентной симпатической и парасимпатической иннервации, легкое снабжено афферентной иннервацией, которая осуществляется от бронхов по блуждающему нерву, а от висцеральной плевры — в составе симпатических нервов, проходящих через шейно-грудной узел.
Учебное видео анатомии легких
Другие видео уроки по данной теме находятся: Здесь.
– Также рекомендуем “Сегментарное строение легких. Сегменты легкого.”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 31.8.2020
Источник
Легочные вены. Бронхиальные артерии, безымянные вены и верхняя полая вена
Легочные капилляры, сливаясь, образуют посткапилляры, из которых в свою очередь формируются венулы по две в каждой легочной дольке, располагающиеся по периферии ее. Периферическое расположение характерно и для сегментарных вен в отличие от бронхов и артерий, располагающихся в центре сегмента.
В корне легкого сегментарные вены сливаются в два крупных венозных ствола: верхнюю и нижнюю легочные вены. Нижняя легочная вена справа и слева является коллектором для вен нижней доли. Верхняя легочная вена слева образуется путем слияния сегментарных вен верхней доли, тогда как справа она принимает также вены средней доли.
Венозная система легких более вариабельна, чем артериальная. Это касается и магистральных венозных стволов. Так, верхняя и нижняя легочные вены могут сливаться и впадать в левое предсердие общим стволом; напротив, иногда наблюдается раздельное впадение в предсердие четырех зональных вен. К порокам развития относится впадение легочной вены в правое предсердие.
Определяемые на ангиопульмонограмме проекционные отношения артерий и вен детально разработаны В. Я. Фридкиным.
Бронхиальные артерии. Характерной особенностью легких является двойное кровоснабжение, причем питание бронхов и паренхимы легких обеспечивается бронхиальными артериями, относящимися к большому кругу кровообращения.
Бронхиальные артерии начинаются от нисходящей аорты наз уровне 4-го грудного позвонка. Слева их две, справа — одна. Правая бронхиальная артерия в части случаев начинается or правой третьей межреберной артерии.
Входя в ворота легкого, бронхиальные артерии ветвятся, соединяясь многочисленными анастомозами. Ветви бронхиальных артерий сопровождают бронхи вплоть до терминальных бронхиол.
Бронхиальные вены впадают справа в непарную вену, слева — в полунепарную или межреберные вены. Множество мелких бронхиальных вен впадает в легочные вены.
Бронхиальные и легочные артерии образуют систему анастомозов между большим и малым кругом кровообращения. Эти анастомозы располагаются преимущественно в области респираторных бронхиол и под плеврой и представляют собой артерии замыкающего типа. Кровоток в бронхопульмональных анастомозах направлен из большого круга в малый и усиливается при патологических процессах, вызывающих нарушение кровотока в легочной артерии.
Расширение бронхиальных сосудов и бронхопульмональных анастомозов наблюдается при гипертонии малого круга кровообращения и в области воспалительных очагов легочной паренхимы.
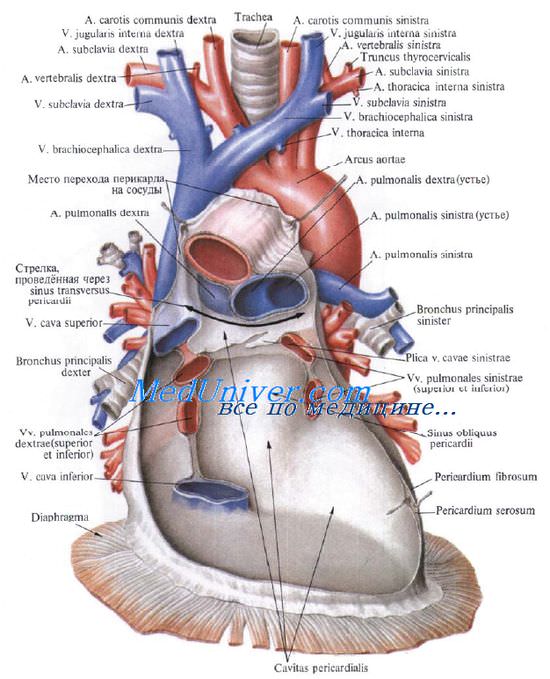
Безымянные вены и верхняя полая вена
Эти сосуды первыми контрастируются при общей ангиопульмонографии, и изменения их свидетельствуют о наличии первичного или вторичного патологического процесса в средостении.
Правая и левая безымянные вены образуются путем слияния соответствующих внутренней яремной и подключичной вен на уровне грудинно-ключичных сочленений. Левая безымянная вена имеет длину около 6 см, правая — около 2,5 см; последняя — больше по диаметру (Д. Надь).
Верхняя полая вена образуется на уровне первого правого реберно-грудинного сочленения путем слияния левой и правой безымянных вен и идет вертикально вниз. На уровне нижнего края третьего правого реберного хряща она впадает в правое предсердие. Длина верхней полой вены около 6—7 см, диаметр — 15—25 мм.
Правый край верхней полой вены проходит приблизительно на 0,5 см кнаружи от правого края грудины. На левом внутреннем крае вены на ангиограммах может определяться дугообразное вдавление, обусловленное прилежанием дуги аорты (А. Н. Новиков, А. X. Трахтенберг, С. Я. Марморштейн).
– Также рекомендуем “Непарная и полунепарная вены. Сосуды малого круга кровообращения”
Оглавление темы “Исследование сосудов легких и камер сердца”:
1. Анатомия сосудов легких. Легочная артерия
2. Легочные вены. Бронхиальные артерии, безымянные вены и верхняя полая вена
3. Непарная и полунепарная вены. Сосуды малого круга кровообращения
4. Причины гипертонии малого круга кровообращения. Зондирование сердца и легочной артерии
5. Инструментарий для зондирования сердца и легочной артерии. Оценка давления в камерах сердца
6. Методика зондирования сердца и легочной артерии. Проведение зонда через камеры сердца
7. Управление зондом для катетеризации сердца. Запись давления в полостях сердца и системе легочной артерии
8. Давление в легочной артерии. Зондирование с окклюзией легочной артерии
9. Техника бронхо-сосудистой окклюзии. Этапы бронхо-сосудистой окклюзии
10. Проба с окклюзией легочной артерии. История ангиопульмонографии
Источник
Легочные вены и бронхиальные артерии. Связь большого и малого круга кровообращения
Мелкие, средние, крупные легочные вены. Главной особенностью их служит обилие коллагеновых волокон, благодаря которым стопка вены обладает способностью сопротивляться растяжению. Растяжимость легочных вен и левого предсердия значительно меньше, чем у артерий малого круга кровообращения. Стенки легочных вен содержат мощную мускулатуру, особенно развитую у места их впадения в левое предсердие, где они образуют своеобразные жомы.
Тонус мускулатуры легочных вен может влиять на отток крови из малого круга в левое предсердие, а вышеуказанные жомы могут препятствовать ретроградной передаче давления с левого предсердия на легочные сосуды. Доказано, что при повышении давления в левом предсердии более 20 мм рт. ст. наступает недостаточность жомов легочных вен, при которой возможна ретроградная передача давления с левого предсердия на легочные сосуды (В. С. Гурфинкель и др., 1961).
Артериолы, прекапилляры и капилляры малого круга кровообращения имеют более широкий просвет, чем аналогичные сосуды большого круга кровообращения.
Бронхиальные артерии — сравнительно короткие ветви, так как на уровне субсегментарных ветвей они рассыпаются на артериолы и дальше на капилляры. Имеют мощную мышечную стенку, а также продольный мышечный слой кнутри от внутренней эластической мембраны.
Междольковые артерии сопровождают междольковый бронх, имеют строение сосудов эластического типа. Впутридольковые артерии мышечного типа сопровождают внутридольковые бронхи до самых мельчайших разветвлений респираторных бронхиол.
Классификация сосудов по диаметру недостаточна для оценки структурных изменений, поэтому пользуются определением ветвей легочной артерии по уровню бронхиол (И. К. Есипова, О. Я. Кауфман, 1968): например, артерия уровня терминальной бронхиолы определенного порядка.
Сосуды малого и большого кругов кровообращения связаны между собой. В частности, часть венозпой крови из легочной ткани впадает в вены большого круга кровообращения. Бронхиальные вены участвуют в образовании венозных сплетений на мелких и средних бронхах, кровь из которых оттекает в легочные вены. Кроме того, легочные и бронхиальные артерии, минуя капилляры, образуют сосудистые анастомозы, имеющие сильно развитый слой гладких мышц во внутренней оболочке и функциональный слой продольных мышечных волокон, сокращение которых может обусловить закрытие просвета сосуда.
В различных условиях ток крови в них возможен в том или ином направлении. От замыкающих артерий отходят веточки к бронхам, альвеолам и, главное, к венозным бронхиальным сплетениям, которые носят название «собственно артерио-венозные анастомозы гломусного типа».
Артерио-венозные анастомозы типа замыкающих артерий играют роль мышечных кранов. Функция артерио-венозных анастомозов гломусного типа определяется выделением в кровь химических веществ типа медиаторов.
В артериях замыкающего типа между эндотелием и внутренней эластической мембраной имеется мощный слой продольных мышечных волокон, за счет которого сужен просвет сосуда. При одинаковом диаметре сравниваемых сосудов в обычной артерии отношение диаметра просвета к толщине стенки равно 3 : 1, 4: 1, а в замыкающей артерии отношения обратные — 1:3, 1:4. При резком сужении просвета в зависимости от функционального состояния разница еще более наглядна.
– Также рекомендуем “Артерио-венозные анастомозы малого круга. Рефлексогенные зоны малого круга кровообращения”
Оглавление темы “Строение и развитие малого круга кровообращения”:
1. Малый круг кровообращения. Сосуды малого круга кровообращения
2. Артериолы легких. Прекапилляры и капилляры малого круга кровообращения
3. Легочные вены и бронхиальные артерии. Связь большого и малого круга кровообращения
4. Артерио-венозные анастомозы малого круга. Рефлексогенные зоны малого круга кровообращения
5. Развитие малого круга кровообращения. Онтогенез легочного кровообращения
6. Морфология артерий малого круга. Показатели гемодинамики в малом круге
7. Легочные вены и сопротивление легочных сосудов. Минутный объем малого круга кровообращения
8. Резервная емкость легочных сосудов. Дыхание и кровоток в легких
9. Врожденные пороки сердца плода. Легочный кровоток у плода
10. Малый круг кровообращения после рождения плода. Когда закрывается артериальный (боталлов) проток?
Источник
Левое бронхиальное дерево. Легочная артерия
Хантингтон в 1920 г. объяснял двустороннюю асимметрию легкого человека тем, что в эмбрионе ротация сердца смещает правую легочную артерию вентрально, в то время как поворот желудка смещает п. vagus дорзально. Вследствие указанных поворотов эти органы сводят левые вагус и легочную артерию вместе, закрывая соответствующую область для экспансии левого бронха. Поэтому левый верхнедолевой бронх отходит много ниже, чем правый, и возникает на передне-боковой вместо задне-боковой поверхности стволового бронха.
Бронх левой верхней доли начинается на передне-верхней полуокружности главного бронха и располагается между крупными артериями для верхней доли и такими же ветвями для нижней доли. Вскоре он делится на 2 ветви — верхнюю и переднюю (по Б. Э. Линбергу). Передняя ветвь называется некоторыми авторами лингулярнои и соответствует среднедолевому бронху справа. Этот сегмент часто отделяется от остальной доли междолевой щелью. Каждая из вторичных ветвей делится на сегментарные бронхи: верхняя ветвь — на 3 (а иногда только на 2), передняя — на 2.
Бронхи левой нижней доли. Бронх, идущий к верхушке нижней доли, отходит от задней или задне-боковой поверхности левого главного бронха под левым верхнедолевым. Он является самостоятельным бронхом второго порядка, идущим к задней зоне легкого. Далее нижнедолевой бронх делится на 2 (по Б. Э. Линбергу), а по некоторым авторам, — на 3—5 сегментарных бронхов.
Как указывает А. В. Мельников, встречаются два типа строения бронхиального дерева и сосудов: магистральный и рассыпной. Первый встречается в 20%, а второй приблизительно в 60% случаев. В остальных случаях встречаются переходные формы.
Принципиально сосуды и бронхи обоих легких очень сходны между собой. Однако в числе и расположении бронхов и сосудов наблюдается большое различие, причем артерии более вариабильны, чем бронхи, а вены больше, чем артерии.
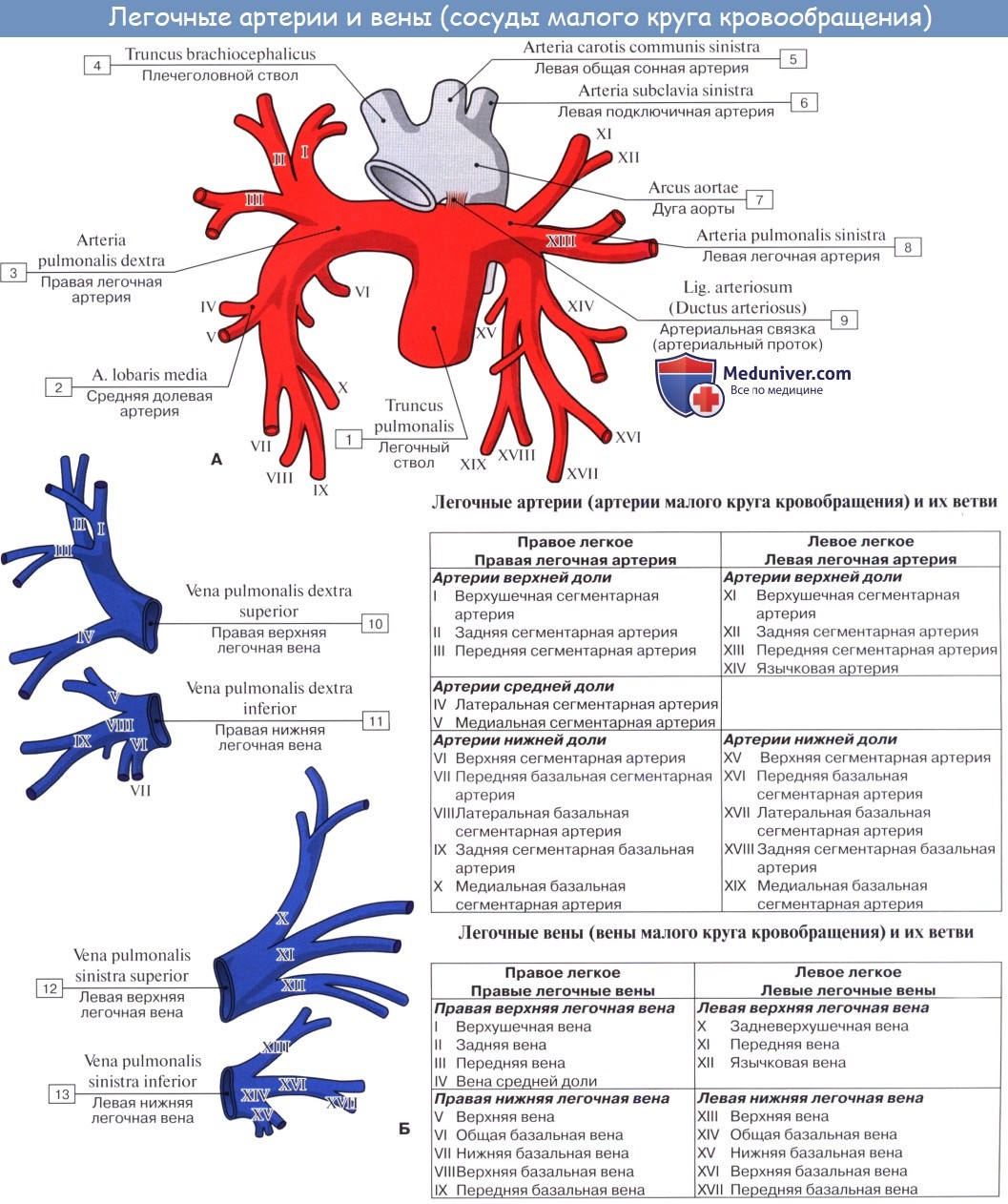
Легочная артерия
Правая легочная артерия. Интрамедиастинальная часть легочной артерии окружена: сверху — v. azygos, спереди — v. cava superior, снизу — верхней легочной веной и задней стенкой левого предсердия. Эта часть правой легочной артерии достаточно длинна, чтобы на нее можно было наложить 4 лигатуры, если возникает необходимость перевязать артерию интраперикардиально.
Внутриплевральная часть артерии очень коротка, так как почти непосредственно по выходе из средостения делится веерообразно на ряд ветвей к верхней, средней и нижней долям легкого. Опознавательной точкой для правой легочной артерии является v. azygos, так как артерия входит в плевральную полость непосредственно под ней.
Артерии правой верхней доли. Правая верхняя доля имеет 3 сегментарных артерии. Первая ветвь правой легочной артерии отходит сразу по выходе из средостения и идет вдоль восходящего бронха. Она является мощной артерией, которая иногда двумя, а иногда одним стволом снабжает передний и боковой сегменты доли. Третья артерия лежит глубоко и обычно видна только в интерлобарной части корня легкого.
Артерии средней доли. Средняя доля снабжается крупным сосудом, который отходит от легочной артерии ниже первой верхнедолевой ветви. Этот сосуд почти сразу же делится на 2 сегментарных ветви. Иногда обе сегментарные артерии отходят самостоятельно от междолевой части правой легочной артерии.
Артерии правой нижней доли. Первая артерия правой нижней доли является сегментарной, идущей к задней зоне. Она отходит от задне-боковой поверхности междолевой части правой легочной артерии, располагается около или слегка ниже артерии, идущей к средней доле, и сразу же делится на 2 ветви. Часто она отходит в виде 2 артерий.
Вторая сегментарная артерия, которая начинается в междолевой части легочной артерии, идет к передне-нижнему сегменту. Иногда к нему идут 2 артерии, отходящие рядом.
Остальные сегментарные артерии (их обычно 2), идущие к нижнезаднему сегменту, возникают из нижней части легочной артерии, глубоко внутри вещества легкого. Артерии нижней доли на своем протяжении соответствуют бронхам более точно, чем артерии верхней и средней долей.
– Вернуться в оглавление раздела “Хирургия”
Оглавление темы “История отечественной легочной хирургии”:
1. Б. Э. Линберг в торакальной хирургии. Резекция легких Ю. Ю. Джанелидзе и А. Н. Бакулевым
2. Советская хирургия легких. Успешные операции удаления легких – пневмонэктомии
3. Смертность после пневмоэктомий. Развитие советской торакальной хирургии
4. Отечественная литература по резекции легких. Внутриперикардиальная перевязка сосудов А. В. Герасимовой
5. Альтернатива резекции легких. Перевязка ветвей легочной артерии
6. Эффективность перевязки легочной артерии. Перевязка легочной артерии при пневмэктомии
7. История изучения анатомии легких. Доли и сегменты легкого
8. Учение о сегментарном делении легкого. Клиническое значение сегментов легкого
9. Радикальность резекции легкого. Трахеи и бронхи
10. Левое бронхиальное дерево. Легочная артерия
Источник
Часть третья – Легкие; бронхиальное дерево и респираторный отдел легкого.
Легкие
Легкие занимают большую часть грудной клетки и постоянно изменяют свою форму и объем в зависимости от фазы дыхания. Поверхность легкого покрыта серозной оболочкой — висцеральной плеврой.
Легкое состоит из системы воздухоносных путей — бронхов (это т.н. бронхиальное дерево) и системы легочных пузырьков, или альвеол, выполняющих роль собственно респираторного отдела дыхательной системы.
Бронхиальное дерево
Бронхиальное дерево (arbor bronchialis) включает:
- главные бронхи – правый и левый;
- долевые бронхи (крупные бронхи 1-го порядка);
- зональные бронхи (крупные бронхи 2-го порядка);
- сегментарные и субсегментарные бронхи (средние бронхи 3, 4 и 5-го порядка);
- мелкие бронхи (6…15-го порядка);
- терминальные (конечные) бронхиолы (bronchioli terminales).
За терминальными бронхиолами начинаются респираторные отделы легкого, выполняющие газообменную функцию.
Всего в легком у взрослого человека насчитывается до 23 генераций ветвлений бронхов и альвеолярных ходов. Конечные бронхиолы соответствуют 16-й генерации.
Строение бронхов, хотя и неодинаково на протяжении бронхиального дерева, имеет общие черты. Внутренняя оболочка бронхов — слизистая — выстлана, подобно трахее, многорядным реснитчатым эпителием, толщина которого постепенно уменьшается за счет изменения формы клеток от высоких призматических до низких кубических. Среди эпителиальных клеток, помимо реснитчатых, бокаловидных, эндокринных и базальных, описанных выше, в дистальных отделах бронхиального дерева встречаются секреторные клетки Клара, а также каемчатые, или щеточные, клетки.
Собственная пластинка слизистой оболочки бронхов богата продольными эластическими волокнами, которые обеспечивают растяжение бронхов при вдохе и возвращение их в исходное положение при выдохе. Слизистая оболочка бронхов имеет продольные складки, обусловленные сокращением косоциркулярных пучков гладких мышечных клеток (в составе мышечной пластинки слизистой оболочки), отделяющих слизистую оболочку от подслизистой соединительнотканной основы. Чем меньше диаметр бронха, тем относительно сильнее развита мышечная пластинка слизистой оболочки.
На всем протяжении воздухоносных путей в слизистой оболочке встречаются лимфоидные узелки и скопления лимфоцитов. Это бронхоассоциированная лимфоидная ткань (т.н. БАЛТ-система), принимающая участие в образовании иммуноглобулинов и созревании иммунокомпетентных клеток.
В подслизистой соединительнотканной основе залегают концевые отделы смешанных слизисто-белковых желёз. Железы располагаются группами, особенно в местах, которые лишены хряща, а выводные протоки проникают в слизистую оболочку и открываются на поверхности эпителия. Их секрет увлажняет слизистую оболочку и способствует прилипанию, обволакиванию пылевых и других частиц, которые впоследствии выделяются наружу (точнее – заглатываются вместе со слюной). Белковый компонент слизи обладает бактериостатическими и бактерицидными свойствами. В бронхах малого калибра (диаметром 1 — 2 мм) железы отсутствуют.
Фиброзно-хрящевая оболочка по мере уменьшения калибра бронха характеризуется постепенной сменой замкнутых хрящевых колец на хрящевые пластинки и островки хрящевой ткани. Замкнутые хрящевые кольца наблюдаются в главных бронхах, хрящевые пластинки – в долевых, зональных, сегментарных и субсегментарных бронхах, отдельные островки хрящевой ткани – в бронхах среднего калибра. В бронхах среднего калибра вместо гиалиновой хрящевой ткани появляется эластическая хрящевая ткань. В бронхах малого калибра фиброзно-хрящевая оболочка отсутствует.
Наружная адвентициальная оболочка построена из волокнистой соединительной ткани, переходящей в междолевую и междольковую соединительную ткань паренхимы легкого. Среди соединительнотканных клеток обнаруживаются тучные клетки, принимающие участие в регуляции местного гомеостаза и свертываемости крови.
На фиксированных гистологических препаратах:
- – Бронхи крупного калибра диаметром от 5 до 15 мм характеризуются складчатой слизистой оболочкой (благодаря сокращению гладкой мышечной ткани), многорядным реснитчатым эпителием, наличием желёз (в подслизистой основе), крупных хрящевых пластин в фиброзно-хрящевой оболочке.
- – Бронхи среднего калибра отличаются меньшей высотой клеток эпителиального пласта и снижением толщины слизистой оболочки, также наличием желез, уменьшением размеров хрящевых островков.
- – В бронхах малого калибра эпителий реснитчатый двухрядный, а затем однорядный, хрящей и желёз нет, мышечная пластинка слизистой оболочки становится более мощной по отношению к толщине всей стенки. Продолжительное сокращение мышечных пучков при патологических состояниях, например при бронхиальной астме, резко уменьшает просвет мелких бронхов и затрудняет дыхание. Следовательно, мелкие бронхи выполняют функцию не только проведения, но и регуляции поступления воздуха в респираторные отделы легких.
- – Конечные (терминальные) бронхиолы имеют диаметр около 0,5 мм. Слизистая оболочка их выстлана однослойным кубическим реснитчатым эпителием, в котором встречаются щеточные клетки, секреторные (клетки Клара) и реснитчатые клетки. В собственной пластинке слизистой оболочки терминальных бронхиол расположены продольно идущие эластические волокна, между которыми залегают отдельные пучки гладких мышечных клеток. Вследствие этого бронхиолы легко растяжимы при вдохе и возвращаются в исходное положение при выдохе.
В эпителии бронхов, а также в межальвеолярной соединительной ткани встречаются отростчатые дендритные клетки, как предшественники клеток Лангерганса, так и их дифференцированные формы, принадлежащие к макрофагической системе. Клетки Лангерганса имеют отростчатую форму, дольчатое ядро, содержат в цитоплазме специфические гранулы в виде теннисной ракетки (гранулы Бирбека). Они играют роль антигенпредставляющих клеток, синтезируют интерлейкины и фактор некроза опухоли, обладают способностью стимулировать предшественники Т-лимфоцитов.
Респираторный отдел
Структурно-функциональной единицей респираторного отдела легкого является ацинус (acinus pulmonaris). Он представляет собой систему альвеол, расположенных в стенках респираторных бронхиол, альвеолярных ходов и альвеолярных мешочков, которые осуществляют газообмен между кровью и воздухом альвеол. Общее количество ацинусов в легких человека достигает 150 000. Ацинус начинается респираторной бронхиолой (bronchiolus respiratorius) 1-го порядка, которая дихотомически делится на респираторные бронхиолы 2-го, а затем 3-го порядка. В просвет названных бронхиол открываются альвеолы.
Каждая респираторная бронхиола 3-го порядка в свою очередь подразделяется на альвеолярные ходы (ductuli alveolares), а каждый альвеолярный ход заканчивается несколькими альвеолярными мешочками (sacculi alveolares). В устье альвеол альвеолярных ходов имеются небольшие пучки гладких мышечных клеток, которые на срезах видны как утолщения. Ацинусы отделены друг от друга тонкими соединительнотканными прослойками. 12—18 ацинусов образуют легочную дольку.
Респираторные (или дыхательные) бронхиолы выстланы однослойным кубическим эпителием. Реснитчатые клетки здесь встречаются редко, клетки Клара — чаще. Мышечная пластинка истончается и распадается на отдельные, циркулярно направленные пучки гладких мышечных клеток. Соединительнотканные волокна наружной адвентициальной оболочки переходят в интерстициальную соединительную ткань.
На стенках альвеолярных ходов и альвеолярных мешочков располагается несколько десятков альвеол. Общее количество их у взрослых людей достигает в среднем 300—400 млн. Поверхность всех альвеол при максимальном вдохе у взрослого человека может достигать 100—140 м², а при выдохе она уменьшается в 2—2½ раза.
Альвеолы разделены тонкими соединительнотканными перегородками (2—8 мкм), в которых проходят многочисленные кровеносные капилляры, занимающие около 75 % площади перегородки. Между альвеолами существуют сообщения в виде отверстий диаметром около 10—15 мкм — альвеолярных пор Кона. Альвеолы имеют вид открытого пузырька диаметром около 120…140 мкм. Внутренняя поверхность их выстлана однослойным эпителием – с двумя основными видами клеток: респираторными альвеолоцитами (клетки 1-го типа) и секреторными альвеолоцитами (клетки 2-го типа). В некоторой литературе вместо термина «альвеолоциты» используется термин «пневмоциты». Кроме того, у животных в альвеолах описаны клетки 3-го типа — щеточные.
Респираторные альвеолоциты, или альвеолоциты 1-го типа (alveolocyti respiratorii), занимают почти всю (около 95 %) поверхность альвеол. Они имеют неправильную уплощенную вытянутую форму. Толщина клеток в тех местах, где располагаются их ядра, достигает 5—6 мкм, тогда как в остальных участках она колеблется в пределах 0,2 мкм. На свободной поверхности цитоплазмы этих клеток имеются очень короткие цитоплазматические выросты, обращенные в полость альвеол, что увеличивает общую площадь соприкосновения воздуха с поверхностью эпителия. В цитоплазме их обнаруживаются мелкие митохондрии и пиноцитозные пузырьки.
К безъядерным участкам альвеолоцитов 1-го типа прилежат также безъядерные участки эндотелиальных клеток капилляров. В этих участках базальная мембрана эндотелия кровеносного капилляра может вплотную приближаться к базальной мембране эпителия альвеол. Благодаря такому взаимоотношению клеток альвеол и капилляров барьер между кровью и воздухом (аэрогематический барьер) оказывается чрезвычайно тонким — в среднем 0,5 мкм. Местами толщина его увеличивается за счет тонких прослоек рыхлой волокнистой соединительной ткани.
Альвеолоциты 2-го типа крупнее, чем клетки 1-го типа, имеют кубическую форму. Их называют часто секреторными из-за участия в образовании сурфактантного альвеолярного комплекса (САК), или большими эпителиоцитами (epitheliocyti magni). В цитоплазме этих альвеолоцитов, кроме органелл, характерных для секретирующих клеток (развитая эндоплазматическая сеть, рибосомы, аппарат Гольджи, мультивезикулярные тельца), имеются осмиофильные пластинчатые тельца — цитофосфолипосомы, которые служат маркерами альвеолоцитов 2-го типа. Свободная поверхность этих клеток имеет микроворсинки.
Альвеолоциты 2-го типа активно синтезируют белки, фосфолипиды, углеводы, образующие поверхностно активные вещества (ПАВ), входящие в состав САК (сурфактанта). Последний включает в себя три компонента: мембранный компонент, гипофазу (жидкий компонент) и резервный сурфактант — миелиноподобные структуры. В обычных физиологических условиях секреция ПАВ происходит по мерокриновому типу. Сурфактант играет важную роль в предотвращении спадения альвеол при выдохе, а также в предохранении их от проникновения через стенку альвеол микроорганизмов из вдыхаемого воздуха и транссудации жидкости из капилляров межальвеолярных перегородок в альвеолы.
Итого, в состав аэрогематического барьера входят четыре компонента:
- сурфактантный альвеолярный комплекс;
- безъядерные участки альвелоцитов I типа;
- общая базальная мембрана эпителия альвеол и эндотелия капилляров;
- безъядерные участки эндотелиоцитов капилляров.
Кроме описанных видов клеток, в стенке альвеол и на их поверхности обнаруживаются свободные макрофаги. Они отличаются многочисленными складками цитолеммы, содержащими фагоцитируемые пылевые частицы, фрагменты клеток, микробы, частицы сурфактанта. Их еще называют «пылевыми» клетками.
В цитоплазме макрофагов всегда находится значительное количество липидных капель и лизосом. Макрофаги проникают в просвет альвеолы из межальвеолярных соединительнотканных перегородок.
Альвеолярные макрофаги, как и макрофаги других органов, имеют костномозговое происхождение.
Снаружи к базальной мембране альвеолоцитов прилежат кровеносные капилляры, проходящие по межальвеолярным перегородкам, а также сеть эластических волокон, оплетающих альвеолы. Кроме эластических волокон, вокруг альвеол располагается поддерживающая их сеть тонких коллагеновых волокон, фибробласты, тучные клетки. Альвеолы тесно прилежат друг к другу, а капилляры, оплетающие их, одной своей поверхностью граничат с одной альвеолой, а другой своей поверхностью — с соседней альвеолой. Это обеспечивает оптимальные условия для газообмена между кровью, протекающей по капиллярам, и воздухом, заполняющим полости альвеол.
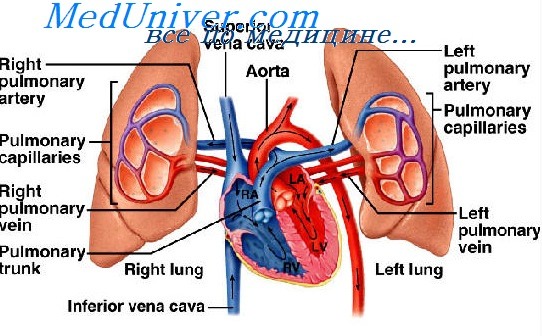
Васкуляризация. Кровоснабжение в легком осуществляется по двум системам сосудов – легочной и бронхиальной.
Легкие получают венозную кровь из легочных артерий, т.е. из малого круга кровообращения. Ветви легочной артерии, сопровождая бронхиальное дерево, доходят до основания альвеол, где они образуют капиллярную сеть альвеол. В альвеолярных капиллярах эритроциты располагаются в один ряд, что создает оптимальное условие для осуществления газообмена между гемоглобином эритроцитов и альвеолярным воздухом. Альвеолярные капилляры собираются в посткапилярные венулы, формирующие систему легочной вены, по которой обогащенная кислородом кровь вращается в сердце.
Бронхиальные артерии, составляющие вторую, истинно артериальную систему, отходят непосредственно от аорты, питают бронхи и легочную паренхиму артериальной кровью. Проникая в стенку бронхов, они разветвляются и образуют артериальные сплетения в их подслизистой основе и слизистой оболочке. Посткапиллярные венулы, отходящие главным образом от бронхов, объединяются в мелкие вены, которые дают начало передним и задним бронхиальным венам. На уровне мелких бронхов располагаются артериоловенулярные анастомозы между бронхиальными и легочными артериальными системами.
Лимфатическая система легкого состоит из поверхностной и глубокой сетей лимфатических капилляров и сосудов. Поверхностная сеть располагается в висцеральной плевре. Глубокая сеть находится внутри легочных долек, в междольковых перегородках, залегая вокруг кровеносных сосудов и бронхов легкого. В самих бронхах лимфатические сосуды образуют два анастомозирующих сплетения: одно располагается в слизистой оболочке, другое — в подслизистой основе.
Иннервация осуществляется главным образом симпатическими и парасимпатическими, а также спинномозговыми нервами. Симпатические нервы проводят импульсы, вызывающие расширение бронхов и сужение кровеносных сосудов, парасимпатические — импульсы, обусловливающие, наоборот, сужение бронхов и расширение кровеносных сосудов. Разветвления этих нервов образуют в соединительнотканных прослойках легкого нервное сплетение, расположенное по ходу бронхиального дерева, альвеол и кровеносных сосудов. В нервных сплетениях легкого встречаются крупные и мелкие ганглии, обеспечивающие, по всей вероятности, иннервацию гладкой мышечной ткани бронхов.
Возрастные изменения. В постнатальном периоде дыхательная система претерпевает большие изменения, связанные с началом выполнения газообменной и других функций после перевязки пуповины новорожденного.
В детском и юношеском возрасте прогрессивно увеличивают
